Сосуды паховой области и бедер
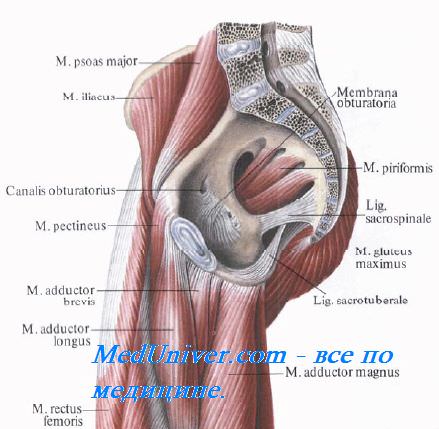
” .”:
. Regio femoris anterior. . . – .. , , , , – , , .
, spina iliaca anterior superior ( ); , ; , ; , 6 .
– ., , lig. inguinale [Poupart], , spina iliaca anterior superior tuberculum pubicum. , a. femoralis, , ( ) (. 4.1). , . , . : () , , . (trigonum femorale). ., , , , [Scarpa], , m. sartorius, , m. adductor longus; , . 1520 . ., . , . ( ; , , ) – fascia cribrosa , hiatus saphenus (. 4.2). , a. epigastrica superficialis, .
, , a. circumflexa ilium superficialis, . , a. pudenda externa superficialis, , . , , ( – ). (v. saphena magna). ., v. saphena magna, hiatus saphenus, , cornu inferius, – . , . hiatus saphenus, .
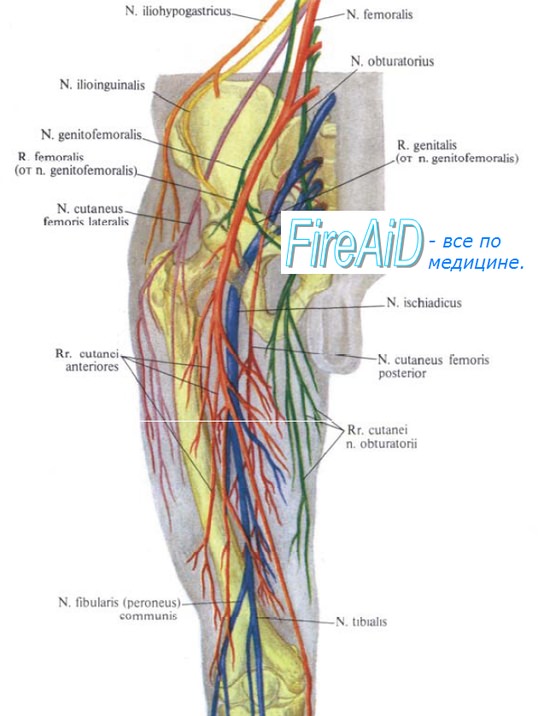
– , r. femoralis n. genitofemoralis. , n. cutaneus femoris lateralis. , r. cutaneus n. obturatorii, . , . , .
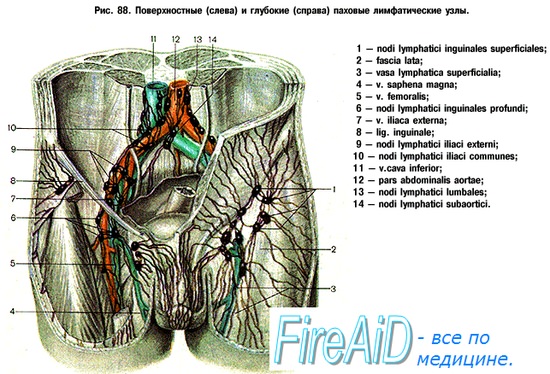
. (1) , nodi inguinales superficiales inferiores, . (2) (3) , nodi inguinales superficiales superoles et superolaterales. , , , ( ), . , . nodi lymphoidei iliaci externi, a. iliaca externa . (fascia lata). ., fascia lata, , . , . ; – , tractus iliotibialis.
.Fascia lata : m. tensor fasciae latae, mm. sartorius et adductor longus, m. gracilis. : , , septa intermuscularia femoris laterale, le et posterior, , linea aspera, : , comparntum femoris anterius, – , , comparntum femoris posterius, -, , comparntum femoris le, (. 4.4). . , lacuna musculorum lacuna vasorum. 2/3 – , arcus iliopectineus, — , eminentia iliopubica. .: , , arcus iliopectineus. m. iliopsoas , n. femoralis ( ).
.: , , , , , , lig. lacunare [Gimbernat]. lacuna vasorum ( , ), – . . (v. femoralis) , anulus femoralis, . ,. . . ( hiatus saphenus ). : , m. sartorius, , fascia cribrosa [Hesselbach|. , 12 , : , hiatus saphenus, – v. saphena magna (. . 4.2). hiatus saphenus margo falciformis [Burn]* , cornua superius et inferius. v. saphena magna. Hiatus saphenus () .
m. sartorius – . fascia iliopectinea , . , , , – , fossa iliopectinea. m. iliopsoas, , m. pectineus, pecten ossis pubis . . – . . . ., a. et v. femoralis (. 4.6), . . , .
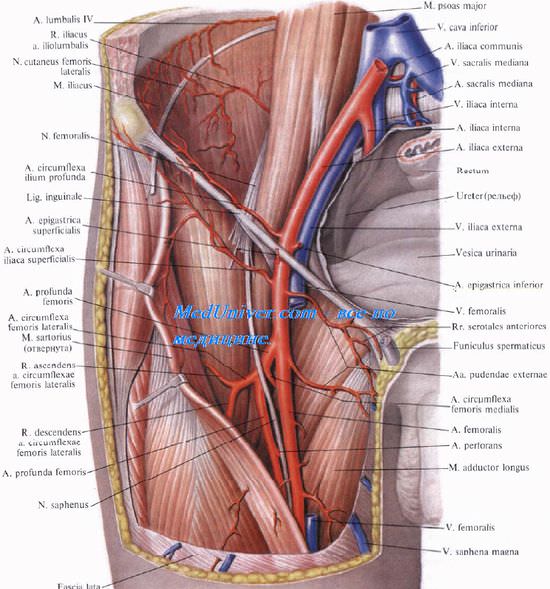
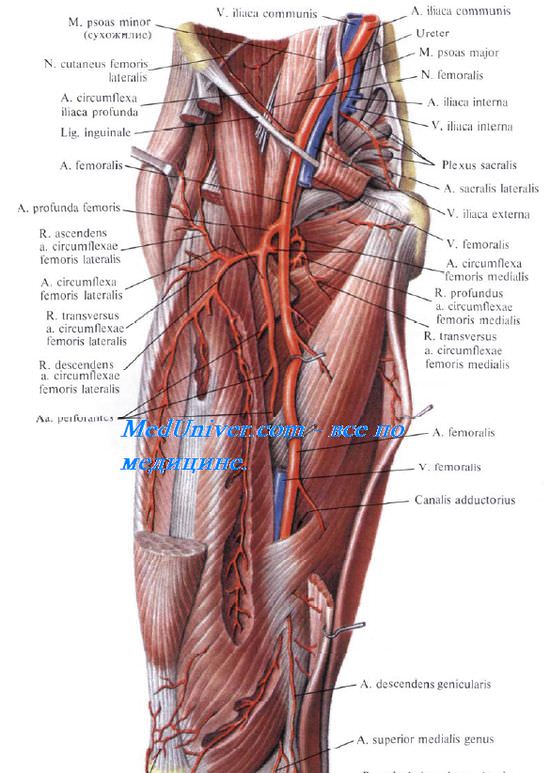
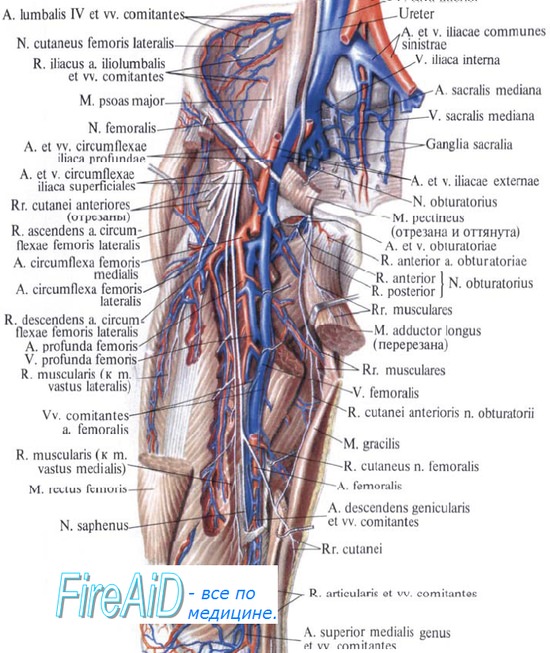
A. femoralis . 812 . hiatus saphenus . : a. epigastrica superficialis, a. circumflexa ilium superficialis aa. pudendae externae superficialis et profundus. V. femoralis , , v. saphena magna . . . (a. profunda femoris). ., a. profunda femoris, . , – 16 . (. 4.7). , 0,51,0 , , m. adductor longus, 3,03,5 . , , a. circumflexa femoris lis, , , a. circumflexa femoris lateralis, , . ( .)
. , . , ., , A. circumflexa femoris lis . — . R. superficialis a. circumflexae femoris lis m. gracilis. R. profundus a. circumflexae femoris lis. , . . , . , , A. circumflexa femoris lateralis, , 1,52,0 . , , r. ascendens a. circumflexae femoris lateralis, , . , (rete trochanterica). , , r. descendens a. circumflexae femoris lateralis, m. vastus intermedius , . . (n. femoralis ). ., n. femoralis, . – . N. femoralis . .
, rr. cutanei anteriores, . , n. saphenus. . .
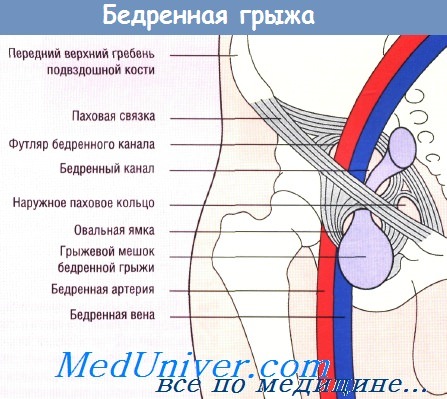
1) ; 2) , hiatus saphenus, ; 3) , , ; 4) , , ; 5) ; 6) , . perforantes, . (canalis femoralis). . . .. , . . , , hiatus saphenus, 12 . , anulus femoralis. . , , lig. pectineale, [Cooper], (pecten ossis pubis), , lig. lacunare [Gimbernat], . . , , septum femorale. [Rosenmuller]. () , hiatus saphenus, . , fascia cribrosa (. 4.8).
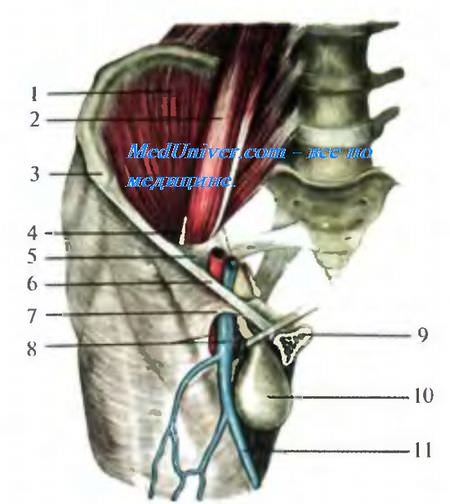
1 m. iliacus; 2 m. psoas major, 3 spina iliaca anterior superior; 4 n. femoralis; 5 arcus ilio-pectineus; 6 lig. inguinale; 7 margo falciformis et cornu superior, 8 a, v. femoralis; 9 os pubis; 10 saccus herniae ( ); 11 v. saphena magna. . cornu superius. . , fascia iliopectinea. , . ( hiatus saphenus) 1 3 .
(canalis obturatorius). . ., . 1,21,5 2,02,5 .
() . – . , . 23 , . , , . , . (sulcus femoris anterior). . . ?, sulcus femoris anterior, m. quadriceps femoris. , mm. rectus femoris, sartorius et gracilis, . , septum intermusculare femoris le, . , septum intermusculare femoris laterale, . , comparntum femoris anterius, : , m. rectus femoris, , . vastus lis, , m. vastus lateralis, , m. vastus intermedius, , , tuberositas tibiae. , comparntum femoris le, , , mm. adductores longus, brevis et magnus.
. ?, m. sartorius, n. saphenus. . , . perforantes I, II et III. I , II , III . ( ) , . . , . (canalis adductorius). , (), (, ) [Hunter]*, . , . ( – ) , v. saphena magna. Rr. cutanei anteriores (n. femoralis) m. sartorius . .
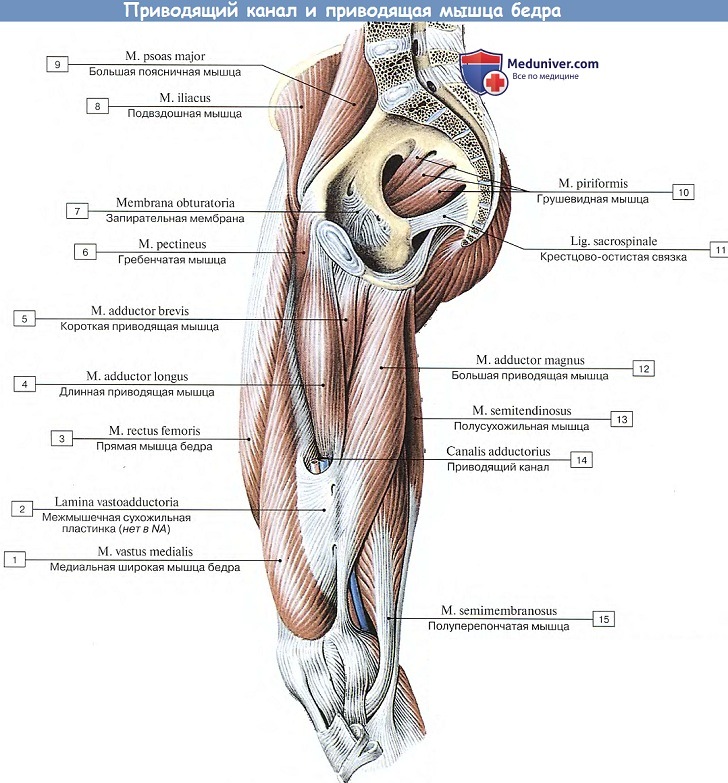
.( canalis adductorius ) m. sartorius. m. adductor magnus; m. vastus lis. , septum intermusculare vastoadductoria, m. vastus lis.
.. sulcus femoralis anterior n. saphenus. ; . septum intermusculare vastoadductoria ( m. sartorius) , a. et v. descendens genus n. saphenus. n. saphenus ; . (canalis adductorius) 56 , 1520 tuberculum adductorium femoris . , , a et v. descendens genus n. saphenus . . septum intermusculare vastoadductoria, 1,01,5 , , . A. descendens genus ( ) , , a. recurrens tibialis anterior. N. saphenus v. saphena magna . –– ” ()” : . : 10.9.2020 |
Источник
Паховая область [regio inguinalis (PNA, JNA, BNA)] – часть передней брюшной стенки, ограниченная сверху горизонтальной линией, соединяющей верхнюю переднюю подвздошную часть с наружным краем прямой мышцы живота, снизу – паховой связкой и изнутри – наружным краем прямой мышцы живота.
Анатомия

Рис. 1. Границы паховой области (АВЕ), пахового треугольника (CDE) и пахового промежутка (F).

Рис. 2. Поверхностные сосуды, нервы к лимфатические узлы паховой области: 1- апоневроз наружной косой мышцы живота; 2-поверхностные надчревные артерия и вена; 3- поверхностное паховое кольцо; 4- медиальная и 5- латеральная ножки апоневроза; 6- семенной канатик; 7- подвздошно-паховый нерв; 8- наружные половые артерия и вена; 9- большая подкожная вена ноги; 10- латеральный кожный нерв бедра; 11-поверхностные паховые лимфатические узлы; 12- поверхностные артерия и вена, огибающие подвздошную кость; 13- паховая связка.

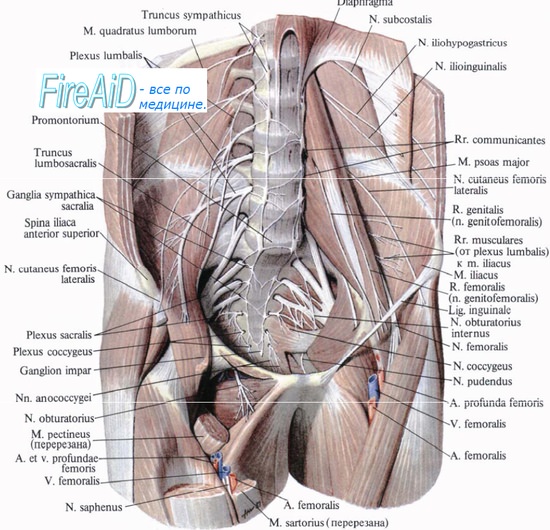
Рис. 3. Схематическое изображение паховой области мужчины (справа – внутренняя косая мышца живота с расположенными на ней нервами, слева – поперечная мышца живота с расположенными на ней сосудами и нервами): 1- прямая мышца живота; 2, 4, 22, 23 – межреберные нервы; 3 – поперечная мышца живота; 5 и 24 – наружная косая мышца живота; 6 и 21- внутренняя косая мышца живота; 7 и 20- подвздошно-подчревный нерв; 8 и 19- подвздошно-паховый нерв; 9- глубокая артерия, огибающая подвздошную кость; 10- поперечная фасция и внутренняя семенная фасция; 11- семявыносящий проток; 12- межъямочковая связка; 13- паховый серп; 14- пирамидальная мышца; 15- медиальная ножка апоневроза (отсечена); 16-загнутая связка; 17-мышца, поднимающая яичко; 18- половая ветвь бедренно-полового нерва.
В Паховой области выделяют паховый треугольник, образованный горизонтальной линией, идущей от границы наружной и средней трети паховой связки к наружному краю прямой мышцы живота (сверху), паховой связкой (снизу) и наружным краем прямой мышцы живота (изнутри). В паховом треугольнике между нижними краями внутренней косой и поперечной мышц живота и желобом паховой связки имеется мышечный дефект, называемый паховым промежутком (рис.1). В нижнем внутреннем углу пахового треугольника расположен паховый канал (см.), содержащий у мужчин семенной канатик, а у женщин круглую связку матки. Кожа в П. о. тонкая, подвижная, в ней имеются потовые и сальные железы, а также волосяные луковицы. Подкожная клетчатка двухслойная, пронизана соединительнотканными волокнами. На участке паховой связки, где эти волокна связаны с широкой фасцией бедра, образуется паховая складка. Поверхностная фасция состоит из двух листков, из к-рых глубокий более плотный и носит название подвздошно-гребенчатой (томсоновой) фасции. В подкожной клетчатке проходят поверхностная надчревная артерия (a. epigastrica superficialis), поверхностная артерия, огибающая подвздошную кость (a. circumflexa ilium superficialis), и наружная половая артерия (а. pudenda ext.), сопровождаемые одноименными венами (рис. 2). Лимфатические сосуды в подкожной клетчатке образуют петлистые сплетения и впадают в поверхностные паховые узлы. Кожа Паховой области иннервируется ветвями 12 межреберного нерва, подвздошноподчревным (n. iliohypogastricus), подвздошно-паховым (n. ilio inguinalis) и бедренно-половым (n. geni-tofemoralis) нервами. Собственная фасция покрывает наружную косую мышцу живота и вместе с глубоким листком поверхностной фасции прикрепляется к паховой связке. Боковые мышцы брюшной стенки – наружная и внутренняя косые мышцы живота (mm. obliqui ext. et int. abdominis) и поперечная мышца живота (m. transversus abdominis)- расположены последовательно в три слоя (см. Брюшная стенка). Нижний край апоневроза m. obliqui ext. abdominis участвует в образовании паховой связки и делится на 2 ножки: медиальную (crus med.) и латеральную (crus lat.). В 10% случаев встречается загнутая связка (lig. reflexum). Медиальная и латеральная ножки, прикрепляясь к лобковому бугорку и верхнему краю симфиза, образуют поверхностное паховое кольцо, к-рое ограничено снаружи дугообразными волокнами. Паховая (пупартова) связка по своей структуре является комплексным образованием, в нем принимают участие не только три боковые мышцы живота, берущие от нее начало, но и фасции брюшной стенки и бедра. В межмышечных промежутках боковых мышц живота находятся фасциальные листки, рыхлая клетчатка и проходят ветви 12 межреберного нерва, подвздошно-подчревный и подвздошно-паховый нервы. От внутренней косой и поперечной (в 25% случаев) мышц отделяются мышечные волокна, образующие мышцу, поднимающую яичко (m. cremaster). Поперечная мышца живота на участке пахового промежутка имеет дугообразный ход мышечных волокон, образуя над паховой связкой паховую дугу. Различают 2 формы пахового промежутка: щелевидно-овальную и треугольную. У паховой связки поперечная мышца прикрывает глубокое кольцо пахового канала, затем переходит в сухожильный апоневроз, перекидываясь через семенной канатик, и заканчивается у лобкового бугорка, вплетаясь в лакунарную связку и образуя паховый серп (falx inguinalis). Иногда встречается объединенное сухожилие внутренней косой и поперечной мышц живота. С латеральной стороны паховый промежуток укреплен межъя-мочковой связкой (lig. interfoveolare). Глубокие слои П. о.: поперечная фасция, предбрюшинная клетчатка и брюшина. Поперечная фасция (fascia transversalis) у паховой связки имеет более плотное строение, образуя полосу шириной в 1 см (подвздошно-лобковый тяж). Наружная часть поперечной фасции сращена с паховой связкой, а внутренняя – с лобковой (куперовской). Предбрюшинная клетчатка представляет собой слой рыхлой соединительной ткани. Париетальная брюшина образует в П. о. ряд складок и ямок (см. Брюшная стенка). Семенной канатик сопровождают: кремастерные артерии и вены (vasa cremasterica), яичковые артерия и вены (vasa testicularia), артерия и вены семявыносящего протока (а. et v. ductus deferentis) (рис. 3). В межфасциальном клетчаточном пространстве, затем в забрюшинной клетчатке проходят глубокие артерии и вены, огибающие подвздошную кость (vasa circumflexa ilii profunda), к-рые направляются вдоль паховой связки.
Патология
Из врожденных аномалий и приобретенных дефектов строения П. о. чаще всего встречаются грыжи (см.).
Из воспалительных процессов нередко наблюдаются фурункул (см.), карбункул (см.), гидраденит (см.), лимфаденит поверхностных лимф, узлов (см. Лимфаденит), развивающийся вследствие переноса инфекции из воспалительных очагов, локализующихся гл. обр. на коже наружных половых органов и передне-медиальной поверхности бедра, иногда голени и стопы. Характерен специфический паховый лимфаденит при первичном сифилисе (см.) и мягком шанкре (см.). При мягком шанкре часто происходит гнойное расплавление лимф, узлов с образованием типичной язвы в паху. В П. о. иногда спускаются холодные натечные гнойники, возникающие при туберкулезном спондилите (см.).
Операции
Паховая область представляет большой интерес в хирургии с точки зрения выбора наиболее безопасных оперативных доступов к подвздошным кровеносным сосудам, абсцессам и флегмонам, расположенным в подбрюшинном отделе малого таза (см. Пирогова разрез). Кроме того, через П. о. осуществляются оперативные доступы к содержимому пахового канала (см.) при паховых грыжах (см.) и при фуникулоцеле (см. Семенной канатик).
Библиография: Венгловский Р. И. О спускании яичка, в кн.: Работы госпит. хир. клиники, под ред. П. И. Дьяконова, т. 1, с. 7, М., 1903; он же, Развитие и «строение паховой области, их отношение к этиологии паховых грыж, М., 1903; 3олотарева Т. В. Хирургическая анатомия передне-боковой стенки живота, в кн.: Хир. анат, живота, под ред. А. Н. Максименкова, с. 23, Л., 1972; Кукуджанов Н. И. Паховые грыжи, М., 1969; Лубоцкий Д. Н. Основы топографической анатомии, с. 458, М., 1953; Островерхов Г. Е. Лубоцкий Д. Н. и Бомаш Ю. М. Оперативная хирургия и топографическая анатомия, М., 1972.
Г. Е. Островерхов, А. А. Травин.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Источник
Варикозное расширение вен малого таза у мужчин – застойное полнокровие тазовой области, обусловленное изменением архитектоники сосудов. Основное проявление – периодически возникающие ноющие тупые боли внизу живота, усиливающиеся при физической нагрузке. Некоторые мужчины отмечают симптомы дизурии: учащенное мочеиспускание, дискомфорт. Диагностика включает ТРУЗИ, допплерографию, МРТ (КТ) органов малого таза. Лечение коррелирует со степенью поражения сосудов и может быть консервативным (флеботоники, антикоагулянты, НПВС) с коррекцией поведения или оперативным, направленным на ликвидацию варикозного деформированных сосудов или причины, приведшей к патологии.
Общие сведения
Варикозное расширение вен малого таза (ВРВМТ) у мужчин маскируется под ряд заболеваний: простатит, рецидивирующее варикоцеле, геморрой. Нередко перечисленные патологии присутствуют в различных комбинациях. Кроме этих заболеваний, в 57% варикозная болезнь вен таза сочетается с водянкой яичка, сперматоцеле, гидатидой Морганьи. Впервые венозное сплетение простаты было описано в начале XVIII века анатомом Г.Д. Санторини. В него притекает кровь от простаты, дна мочевого пузыря, везикул с дальнейшим поступлением во внутреннюю подвздошную вену. С ВРВМТ сталкивается около 15-20% мужчин, с возрастом вероятность появления варикозной деформации вен малого таза возрастает.
Варикозное расширение вен малого таза у мужчин
Причины
Патология может быть врожденной и приобретенной. В первом случае генетическая предрасположенность обуславливает врожденную слабость интимы сосудистых стенок. Деформации вен также способствует неадекватная работа створочного аппарата, который не выдерживает дополнительной нагрузки и создает обратный ток крови. Существует ряд состояний, которые приводят к тазовому варикозу:
- Сосудистая патология. Синдром повышенного давления в системе воротной вены, артериовенозные конфликты, врожденные сосудистые мальформации усиливают нагрузку на вены, нарушая адекватный отток крови к сердцу и вызывая полнокровие тазовых органов. Синдром Мея-Тернера, при котором происходит механическое сдавление левой общей подвздошной вены правой общей подвздошной артерией и формирование внутренних шпор, проявляется варикозом и двустороннем варикоцеле.
- Дисплазия соединительной ткани. Кровь движется по венам и артериям под давлением. Неправильное развитие соединительной ткани, которой выстлана интима сосуда, приводит к нарушению строения сосудистой стенки, ее расширению (утрате эластичности) и даже разрыву. Часть крови оттекает от сердца обратно, вызывая венозный застой, а в дальнейшем – варикозное расширение вен и хроническую венозную недостаточность.
- Опухолевый процесс. Новообразование значительных размеров может сдавливать нижнюю полую и подвздошную вены, что также нарушает ток крови. Ниже препятствия сосуды деформируются, появляется тенденция к тромбообразованию. Аналогичные последствия могут быть при болезни Ормонда (ретроперитонеальный фиброз). Хроническое асептическое воспаление соединительной и жировой ткани ведет к сдавлению сосудов и их изменению.
- Поведенческие привычки. Отсутствие физической активности, переедание способствуют развитию метаболического синдрома с нарушением работы сердечно-сосудистой системы. Хроническое депонирование крови в тазу вызывает конгестию. Венозный застой провоцируют противоестественная задержка эякуляции, чрезмерная мастурбация, отсутствие регулярного семяизвержения. Подъем тяжестей сопровождается повышением давления в сосудах и их постепенной деформацией.
Патогенез
Повышение венозного давления приводит к ослаблению сосудистых стенок и варикозной трансформации. Клапаны не выдерживают нагрузки, и часть крови остается в венах малого таза, что порождает конгестию мочеполового венозного сплетения, приводит к венозной гиперемии, нарушает микроциркуляцию. Создавшаяся хроническая тканевая гипоксия предрасполагает к воспалительным процессам. Изначально присутствуют функциональные изменения – дилатация вен мочеполового сплетения, снижение скорости кровотока, депонирование и выключение из кровообращения значительного объема крови. Длительно существующее состояние осложняется развитием дистрофических и склеротических процессов в интиме вен, что усугубляет конгестию и обменные нарушения. На этом фоне появляется СХТБ с нарушением уродинамики.
Симптомы ВРВМТ у мужчин
Клинические проявления патологии коррелируют со степенью выраженности изменений сосудов. Если они незначительны, симптоматика отсутствует. На продвинутых стадиях болезни появляются боли различной интенсивности внизу живота, в промежности, чаще умеренные, ноющие. Болевые ощущения усиливаются после поднятия тяжестей и ходьбы, во время полового акта, после семяизвержения. При дефекации, связанной с необходимостью натуживания при запорах, треть пациентов отмечает боль внизу живота.
Типично усиление неприятной симптоматики при перемене положения тела в пространстве. Часто боль иррадиирует в поясничную область или бедро. При осмотре промежность и мошонка несколько отечны. Чем выраженнее конгестия, тем больше вероятность присоединения дизурических расстройств. Частое мочеиспускание малыми порциями, ощущение переполненного мочевого пузыря – типичные проявления варикоза малого таза.
Осложнения
К осложнениям варикоза вен малого таза у мужчин относят бесплодие ‒ его вероятность выше при сопутствующем билатеральном расширении вен гроздьевидного сплетения семенных канатиков. Усиленный приток крови к яичкам вызывает нарушения сперматогенеза. Изменения в спермограмме той или иной степени выраженности присутствуют у 25% мужчин с данной патологией. Сосудистая деформация может привести к повышенному тромбообразованию, миграции тромба с тромбоэмболией, разрыву вены с массивным кровотечением. Фиброз, кальциноз и диффузные изменения в простате по типу хронического воспаления отмечаются у 45% мужчин. Варикоз сосудов таза приводит к эректильной дисфункции, которая диагностируется у 83% пациентов с варикоцеле. Это обуславливается патологическим венозным сбросом и формированием шунтов между спонгиозными и кавернозными телами пениса, склеротическими изменениями тканей, мальформациями сосудов кавернозного бассейна.
Диагностика
У мужчин 2-х стороннее варикоцеле всегда подозрительно на сопутствующий тазовый варикоз, особенно если патология носит рецидивирующий характер. Тазовая флебография с введением контраста может быть выполнена при подозрении на коллатеральные ответвления от подвздошных вен. К компьютерной или магнитной томографии прибегают и в тех случаях, когда первичные тесты визуализации не смогли полностью прояснить ситуацию. Пациентам требуется консультация андролога, флеболога. Алгоритм исследований при данной патологии:
- Способы визуализации. Варикоз малого таза и вен семенных канатиков подтверждают с помощью ТРУЗИ, для оценки скорости кровотока и диаметра сосудов используют допплеровское картирование (УЗДГ простаты). Визуализация вен в зоне дорсального венозного комплекса – критерий подтверждения тазового варикоза у мужчин. УЗДС вен малого таза – более точный метод, который позволяет получить двухмерное изображение сосудистой системы. При подозрении на эректильную дисфункцию сосудистого генеза на фоне варикоза вен таза выполняют фармакокавернозографию.
- Лабораторная диагностика. Специфичных анализов для подтверждения варикозного расширения вен таза нет. Пациенту назначают коагулограмму для оценки свертывающей системы крови. Анализ нативного эякулята (спермограмма) показывает нарушения процесса сперматогенеза. Так как жалобы аналогичны клиническим проявлениям при воспалении простаты, исследуют ее секрет с помощью микроскопии, при повышенном количестве лейкоцитов и бактерий проводят ПЦР-диагностику на вензаболевания. По данным исследований, сопутствующее варикозу малого таза воспаление в простате выявляют у 72% мужчин.
Дифференциальная диагностика проводится с несосудистыми причинами синдрома хронической тазовой боли, простатитом, опухолью в проекции малого таза, забрюшинным фиброзом. Любой из этих диагнозов не исключает комбинации с тазовым варикозом, поэтому если нет эффекта от проводимой терапии, или случаются частые рецидивы, обосновано полное клинико-флебологическое исследование.
Лечение ВРВМТ у мужчин
Если сосудистые изменения незначительны, мужчине с варикозом рекомендуют устранить провоцирующие факторы, возможно проведение профилактической курсовой терапии с динамическим наблюдением. В тяжелых случаях решение о ведении пациента принимается коллегиально с учетом рекомендаций сосудистого хирурга, возраста пациента и сопутствующей патологии.
- Оперативное лечение. При выборе вмешательства учитывают, какие именно вены подверглись варикозной трансформации, причину патологии. Показания к эндоваскулярной операции: выраженная симптоматика, двустороннее варикоцеле (рецидивирующее), подтвержденная варикозная трансформация вен простаты, компрессия подвздошных вен или наличие их коллатералей. При ВРВМТ может выполняться ангиопластика и стентирование подвздошных вен, имплантация стента для устранения ангиоваскулярного сдавления, эмболизация пораженных кровеносных сосудов и пр.
- Консервативная терапия. У пожилых пациентов без клинических проявлений тактика ведения консервативная: флеботоники (синтетические и на растительной основе), антикоагулянты, витамины. Молодым людям, планирующим отцовство, с сопутствующим 2-х сторонним варикоцеле и тазовым варикозом, необходима операция. Действие лекарств направлено на укрепление сосудистой стенки, уменьшение расстройств гемодинамики. При болевом синдроме возможно использование нестероидных противовоспалительных средств короткими курсами.
Прогноз и профилактика
Прогноз для жизни при начальной стадии варикоза благоприятный. Варикозное расширение тазовых вен при правильном поведении может длительно протекать в компенсированной форме. Исход для продвинутых стадий болезни зависит от своевременности выполнения оперативного вмешательства и коррекции поведенческих привычек.
Профилактические мероприятия включают приверженность здоровому образу жизни (регулярные занятия спортом, правильное питание), нормализацию веса, отказ от чрезмерных физических нагрузок и, особенно, поднятия тяжестей. Сексуальное поведение также во многом определяет риск развития варикозной болезни вен малого таза: прерванный или неестественно пролонгированный половой акт, мастурбация без семяизвержения и прочие половые эксцессы недопустимы, так как способствуют созданию венозной конгестии в малом тазу.
Источник


 4.1. .
4.1. .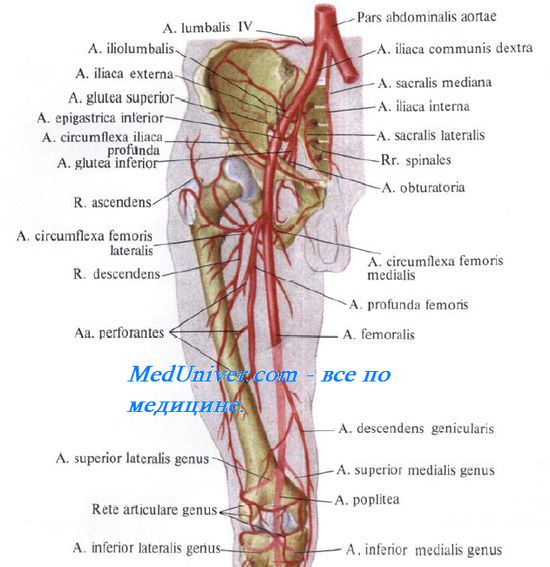
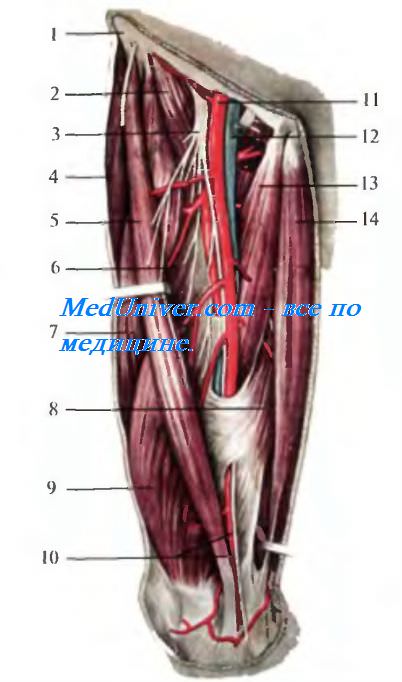
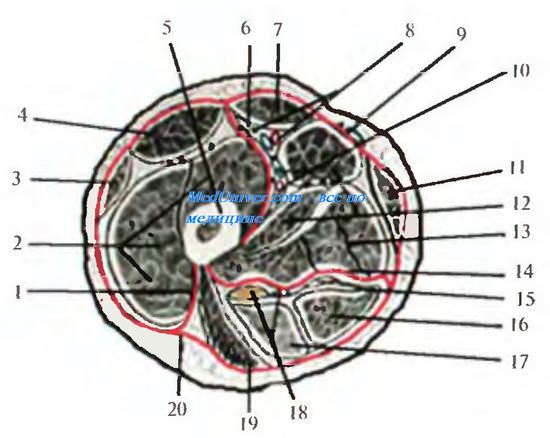 . 4.4. . 1 septum intermusculare laterale; 2 mm. vastus lateralis, lis, in-termedius; 3 m. tensor fasciae latae; 4 m. rectus femoris; 5 os femur, 6 septum intermusculare le; 7 m. sartorius; 8 a. et v. femorales; 9 v. saphena magna; 10 a et. vv. profundae femoris; 11 m. gracilis; 12 m. adductor longus; 13 m. adductor magnus; 14 septum intermusculare posterior; 15 m. semimembranosus; 16 m. semitendinosus; 17 m. biceps femoris (caput longum); 18 n. ischiadicus; 19 m. gluteus maximus; 20 fascia lata.
. 4.4. . 1 septum intermusculare laterale; 2 mm. vastus lateralis, lis, in-termedius; 3 m. tensor fasciae latae; 4 m. rectus femoris; 5 os femur, 6 septum intermusculare le; 7 m. sartorius; 8 a. et v. femorales; 9 v. saphena magna; 10 a et. vv. profundae femoris; 11 m. gracilis; 12 m. adductor longus; 13 m. adductor magnus; 14 septum intermusculare posterior; 15 m. semimembranosus; 16 m. semitendinosus; 17 m. biceps femoris (caput longum); 18 n. ischiadicus; 19 m. gluteus maximus; 20 fascia lata.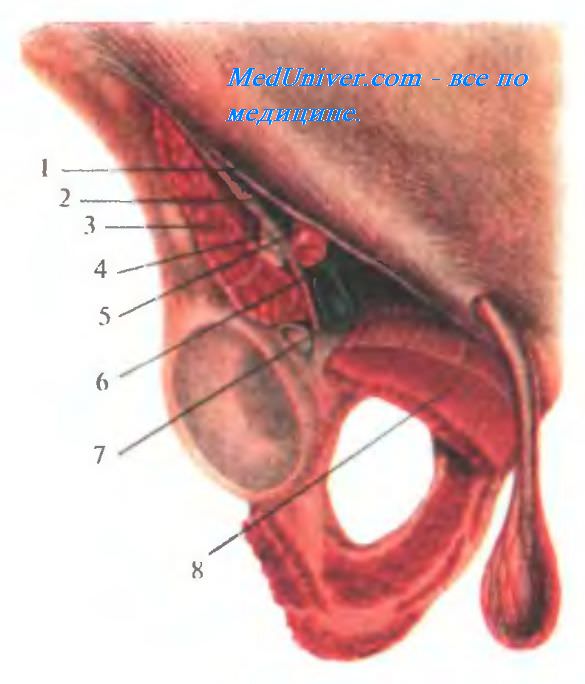 . 4.5. 1 lig. inguinale; 2 arcus iliopectineus; 3m. iliopsoas; 4 n. femoralis; 5 a femoralis; 6 v. femoralis; 7 anulus femoralis; 8 m. pectineus.
. 4.5. 1 lig. inguinale; 2 arcus iliopectineus; 3m. iliopsoas; 4 n. femoralis; 5 a femoralis; 6 v. femoralis; 7 anulus femoralis; 8 m. pectineus.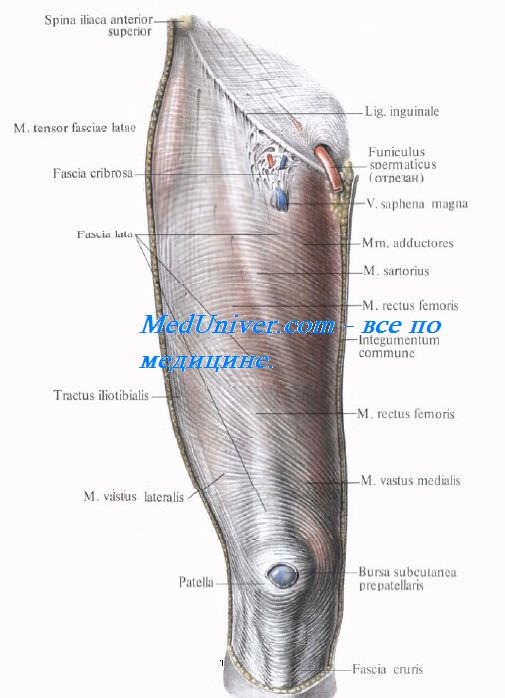
 . 4.6. . . 1 spina ili anterior superior; 2 m. iliopsoas; 3 n. femoralis; 4 m. tensor fasciae latae; 5 m. sarto-rius; 6, 9 m. vastus lis; 7 m. rectus femoris; 8 m. adductor magnus; 10 n. saphenus et a descen-dens genus; 11 a femoralis; 12 v. femoralis; 13 m. adductor longus; 14 m. gracilis.
. 4.6. . . 1 spina ili anterior superior; 2 m. iliopsoas; 3 n. femoralis; 4 m. tensor fasciae latae; 5 m. sarto-rius; 6, 9 m. vastus lis; 7 m. rectus femoris; 8 m. adductor magnus; 10 n. saphenus et a descen-dens genus; 11 a femoralis; 12 v. femoralis; 13 m. adductor longus; 14 m. gracilis.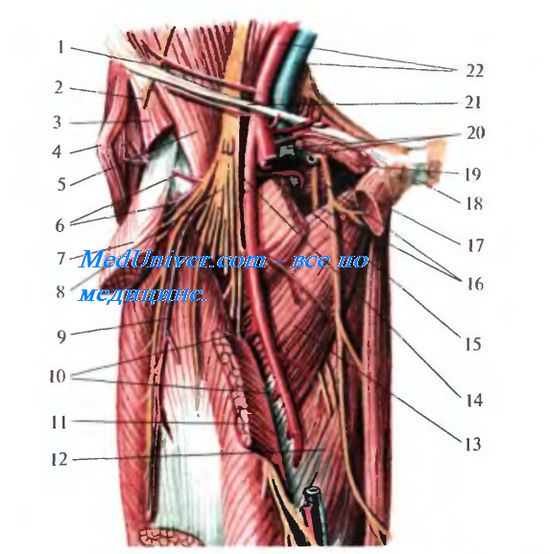
 .
.