Сосуды печени и почек

Сосудистые заболевания печени (печеночной железы) достаточно редкое заболевание, встречающееся как у мужчин, так и у женщин. Средний возраст болезни 20–40 лет. Характеризуется сужением или полным закрытием венозных просветов. Чтобы понять весь риск этого диагноза, необходимо разобраться, какую нагрузку берет на себя железа и какие функции выполняет.
Функции печени
Печень — самая крупная, жизненно важная железа, расположенная в центральной части брюшной полости под диафрагмой. Однако большая ее часть находится в правой стороне, на боли именно в этой области в большинстве случаев и жалуются пациенты.
Функций у печени много, среди них:
- обезвреживание чужеродных веществ (токсинов, ядов, аллергенов) для последующего удаления их из организма;
- вывод из организма своих веществ, выработанных или скопившихся в излишестве (гормоны, витамины, кислоты);
- преобразование кислот в глюкозу для удовлетворения энергетических потребностей организма;
- синтез холестерина, липидов и фосфолипидов, желчных кислот, билирубина и секреции желчи;
- участие в метаболизме (выработке) витаминов А, В, С, D, E, К, РР и фолиевой кислоты;
- хранение энергетических резервов, витаминов А, D, B12, микроэлементов (железо, кобальт, медь);
- хранение значительного объема крови для восполнения при кровопотере, выбросе при шоковом состоянии для расширения сосудов.
Печень играет жизненно важную роль в повседневной жизни человеческого организма, спасает при критических ситуациях. А также именно печень матери принимает участие в процессах кроветворения плода во время беременности.
Особенности кровоснабжения печени
Одна из важнейших биологических функций железы — это детоксикации. Печень принимает «загрязненную» кровь из кишечника, артерий. Артериальная кровь поступает по печеночной артерии и доходит до междольковых артерий. Оттуда она попадает в синусоиды, где осуществляется дренаж. По воротной вене в печень от кишечника поступает кровь, содержащая различные токсичные вещества. Затем кровь попадает в более мелкие междольковые вены, где впоследствии очищается.
Таким образом сосудистые заболевания печени препятствуют поступлению и последующему очищению крови. Болезни сосудов, как и иные заболевания, требуют незамедлительного лечения. Существует несколько заболеваний железы, которые могут развиваться как самостоятельно, так и в комплексе, вызывая патологические изменения, провоцируя новые диагнозы.
Болезни печени:
- цирроз — характеризуется нарушением дольковой структуры ткани и ее замещением на соединительную. Результат цирроза — функциональная недостаточность и гипертензия;
- рак — возникновение аденом, ангиосарком, карцином и иных опухолей (патологических изменений ткани) мезенхимального, эпителиального, неэпителиального и смешанного происхождения. Печень также теряет свою функциональность;
- афлатоксикоз — заболевание, вызываемое интоксикацией плесневых грибов рода Aspergillus, попавших через пищу. Бывает острой или хронической формы. Приводит к токсическому гепатиту и карциноме;
- непаразитарные кисты, т. е. атрофические изменения ткани, вызывающие изменения анатомической структуры печени;
- паразитарные кисты — спровоцированные внедрением и развитием ленточного червя и его личинок в тканях железы;
- сосудистые заболевания печени — сюда входит синдром Бадда-Киари и болезнь Киари, которые характеризуются тромбозом и нетромботическими процессами сосудов.
Если о большей части вышеперечисленных заболеваний общество проинформировано, то сосудистые болезни печени незнакомы большинству. Те, кому ставятся подобные диагнозы, пребывают в полной растерянности. Из-за отсутствия необходимых данных они не знают, какие изменения происходят в их организме, к чему это может привести и каковы шансы на выздоровление. Давайте ответим на эти вопросы.
Сосудистые заболевания печени
- Болезни сосудов печени, а именно физическое препятствие венозному оттоку крови из железы, вызывают тромбообразования и различные нетромботические процессы. Нарушения кровотока делят на два типа:
- болезнь Киари — облитерирующий эндофлебит печеночных вен;
- синдром Бадда-Киари — ухудшение оттока вследствие иных причин.
- Веноокклюзионная болезнь представляет собой нетромботическую окклюзию (непроходимость) печеночных венул, соединяющих венозные сосуды и капилляры. Приводит к нарушениям эндотелия вен (процесс сосудосужения).
- Нарушение функций системы воротной вены подразделяется на два типа:
- обструкция воротной вены;
- развитие портокавальной фистулы.
Все эти болезни относятся к сосудистым заболеваниям печени, отличаются причинами возникновения, симптомами, методами диагностики и лечения.
Синдром Бадда-Киари
Вторичное патологическое изменение, возникающее при образовании тромбов при таких процессах, как:
- полицитемия (доброкачественное опухолевое развитие системы крови);
- тромбоцитоз (увеличение количества функционально неполноценных тромбоцитов в крови);
- алкоголизм;
- сердечная недостаточность;
- карцинома почек и надпочечников;
- воспаление кишечника;
- беременность и послеродовой период;
- длительные хронические инфекции (туберкулез, аспергиллез, сифилис и др.).
Синдром диагностируется на фоне явного сужения или полного закрытия просвета с образованием ишемии вен и сосудов. Таким образом, затрудняется либо полностью прерывается отток крови. Это происходит в местах соединения и разветвлениях печеночных венозных сосудов. Сложившаяся ситуация приводит к застойной гепатопатии, увеличению давления в синусоидах, повышению лимфопродукции (асцитической жидкости) и последующему развитию коллатералей.
Ишемия, или снижение кровоснабжения при венозном застое, вызывает гепатоцеллюлярное повреждение (раковые новообразования) с последующей печеночной недостаточностью. Неравномерные нарушения гемодинамического характера приводят к активной регенерации тканей в этих областях. При хроническом диагнозе венозные стенки уплотняются, а тромбы реканализируются. Чем дольше больной пребывает в подобном состоянии, тем выше риск развития коллатерального кровообращения и варикозного расширения вен пищевода.
Симптомы при синдроме Бадда-Киари:
- гепатомегалия — значительное, патологическое увеличение печени.
- асцит (или, как еще называют, брюшная водянка) — значительное увеличение брюшной полости из-за скопления свободной жидкости.
- боли в животе, регулярные или постоянные, вызванные сдавливанием стенок печени соседними органами в результате ее увеличения, скоплением жидкости и застоем крови в сосудах.
- эта симптоматика характерна для подострого и хронического течения болезни. Нагнетается постепенно, иногда настолько незаметно, что пациент привыкает жить в подобном состоянии.
- все же наиболее часто синдром Бадда-Киари имеет острое течение деградирующих процессов, которые выражаются, помимо вышеперечисленных симптомов, следующей клиникой:
- резкие боли в животе;
- проявления желтухи (окрашивание кожи и слизистых в желтый цвет);
- почечная недостаточность (уменьшение объема мочи, характерный запах).
Острый синдром осложняется портальной гипертензией (повышенное давление в кровеносной системе воротной вены, сосудах и синусоидах) и печеночной декомпенсацией (повышенное давление в кровеносной системе воротной вены). Если присоединяется тромбоз нижней полой вены, то нижние конечности отекают, а при надавливании на расширенные венозные сосуды брюшины четко визуализируется движение крови.
Помимо негативного воздействия на железу, страдают и соседние органы, что может привести к следующим осложнениям:
- кровотечения из пищевода;
- гепаторенальный синдром (вторичное нарушение функций почек);
- гиперкоагуляционное состояние (повышенная свертываемость крови, тромбообразование)
- тромбозы мезентериальных вен (нарушение кровотока брыжеечных артерий, а значит питания тяжей, при помощи которых брюшные органы крепятся к брюшной стенке).
Таким образом, страдает весь организм, усугубляя критическое положение больного.
Диагностика болезней сосудов печени
При физикальном обследовании путем пальпации выявляются признаки асцита, венозного застоя, отеков, желтухи, увеличения печеночной железы и селезенки.
В рамках лаборатории проводится исследование асцитической жидкости. Проводятся биохимические анализы сыворотки крови, при которых в половине случаев отмечают повышение щелочной баланса. Гематологические исследования направлены на оценку гиперкоагуляции (свертываемости крови).
Большую информативность может дать рентгеновеногепатография и каваграфия. Эти методы позволяют визуально оценить течение процессов. Также врач назначает фиброгастродуоденоскопию для выявления варикозного расширения венозных сосудов желудка и пищевода.
Лечение печеночных сосудов
Терапия проводится комплексно, начиная с коррекции асцита до устранения печеночной недостаточности. Брюшная водянка лечится путем введения специальной диеты с низким содержанием натрия, назначаются препараты-диуретики. Проводится тромболитическая терапия, мероприятия для профилактики внутренних кровотечений
При наличии кровотечения проводится хирургическое вмешательство для наложения шунтов и восстановления венозного кровотока. При стенозе нижней полой вены проводят шунтирование, раскрывая суженные сосуды. В тяжелых случаях спасти пациента может лишь трансплантация печени.
Прогноз при синдроме Бадда-Киари
При данном диагнозе дать прогноз выживаемости конкретному пациенту не сможет даже опытный врач. Несмотря на то что болезнь потенциально фатальная, высока доля спонтанной, необъяснимой ремиссии с возможным рецидивом впоследствии. Гораздо красноречивее статистика — средняя продолжительность жизни после постановки диагноза от 3 до 36 месяцев и 5 лет после проведения шунтирования или трансплантации.
Болезни сосудов системы воротной вены
Деструктивные изменения сосудов системы воротной вены разделяют на два вида:
- обструкция (затруднение прохождения крови);
- развитие внутрипеченочной портокавальной фистулы.
Внутрипеченочная фистула
Представляет собой свищ. Является врожденной либо приобретенной патологией на фоне портальной гипертензии. Лечится хирургическим путем. Методика иссечения свищевого хода зависит от размеров, сопутствующих осложнений и текущего состояния пациента.
Фистула может привести к развитию портосистемной энцефалопатии, ведущей к сбою в работе ряда органов, в том числе головного мозга. Выражается психоневрологическими симптомами, начиная с бессонницы, раздражительности, депрессии и заканчивая спутанным сознанием, амнезией и комой. При хронических заболеваниях печени негативное следствие энцефалопатии можно свести к минимуму приемом комплекса узконаправленных медицинских препаратов. Портосистемная энцефалопатия — процесс обратимый в случае устранении причины и последующей корректировки физиологических процессов организма.
Обструкция воротной вены
Нарушение венозного притока возникает при образовании тромба либо по иным нетромботическими причинам. Заболевание диагностируют в 20 % случаев цирроза печени, делят на два типа:
- обструкцию основного ствола воротной вены, ее сосудов и ветвей;
- хронический и остро текущий тромбоз воротного венозного сосуда.
Среди причин развития обструкции:
- 20% — хронические заболевания печени, в том числе цирроз;
- 10% — миелопролиферативные болезни (наследственные и приобретенные);
- 25% — опухоль желчных протоков, печени или поджелудочной железы (приводит к злокачественной обструкции);
- остальное — шистосомоз, врожденный фиброз, инфекции брюшной полости, кисты, воспалительная компрессия, врожденные аномалии;
- 15 % случаев причина обструкции не выявляется.
К обструкции воротной вены приводит сужение просвета вплоть до его полного закрытия. Это, в свою очередь, становится причиной портальной гипертензии (повышенного давления). Каждый третий случай медленно текущего образования тромбоза приводит к коллатеральному кровотоку (обход основного сосуда кровотока). Со временем воротная вена трансформируется, а уменьшение притока крови по системе воротной вены приводит к нодулярной перестройке всей структуры печени. Это грозит осложнениями кровообращения, варикозным расширением вен пищевода, развитием ишемии и инфаркта кишечника.
Острый тромбоз воротной вены
Проявляется резким болевым синдромом, сопровождается тошнотой, рвотой, лихорадочным состоянием. Быстро увеличивается селезенка и скапливается жидкость в брюшной полости. Однако встречаются случаи бессимптомной острой фазы, которая переходит в подострую стадию, приобретая впоследствии хроническую форму.
Если к тромбозу воротной вены присоединяется нарушение кровотока брыжеечных вен, состояние в подавляющем большинстве случаев приводит к летальному исходу. Сама по себе непроходимость брыжеечных вен и сосудов приводит к паралитической непроходимости кишечника. Это также довольно опасное состояние, приводящее к некротизации отдельных участков и к полному параличу органа. Лечится только хирургическим путем.
Отдельно на фоне тромбоза сосудов печени развивается хронический пилетромбоз (тромбоз на фоне образования кровяных сгустков). Течение заболевания может быть медленным, формироваться в течение нескольких лет. Для него характерно увеличение селезенки, асцит, возникновение периодических болей разной степени интенсивности. В 90% случаев в среднем через 3–4 года пилетромбоз приводит к кровотечению пищевода. Есть риск перехода в гнойную форму с абсцессом печеночной железы.
Энцефалопатия и иные признаки печеночной недостаточности наблюдаются крайне редко. Возникают в большинстве случаев на фоне цирроза. Формируются ишемические стриктуры, то есть сужения органов и сосудов.
Диагностика
При физикальном обследовании выявляют спленомегалии (аномальное увеличение селезенки), умеренную гепатомегалию (увеличение печеночной железы), асцит (скопление жидкости в брюшине).
В рамках лаборатории проводят обследования сыворотки крови на биохимию, берут печеночные пробы. Проводят гематологические исследования.
Больному назначают спленопортографию, УЗИ, МРТ или магнитно-резонансную ангиографию. В отдельных случаях проводится эндоскопическое УЗИ. Компьютерную томографию проходят пациенты с абсцессами и онкопроцессами. Фиброгастродуоденоскопию назначают при подозрении на варикозное расширение вен пищевода и желудка.
Лечение
В подавляющем большинстве для лечения этого вида сосудистых заболеваний печенидостаточно консервативного медикаментозного метода лечения. Выбор лекарственных препаратов и их дозировка назначаются в индивидуальном порядке. Терапия проводится под постоянным контролем. Впоследствии рекомендовано проходить антикоагулянтную терапию с целью профилактики повторного тромбообразования.
Хирургические вмешательства проводят в критических состояниях при остром тромбозе либо при неэффективности консервативного лечения. Методы направлены на декомпрессию кровотока, профилактику и лечение кровотечений, лечение варикознорасширенных вен. Методика — тромбэктомия, ангиопластика, дренаж абсцессов, шунтирование. В некоторых случаях спасает тромболитическая терапия острого тромбоза с вводом препаратов напрямую в воротную вену.
При сопутствующем пилефлебите назначают прием антибиотиков.
Прогноз при болезни сосудов системы воротной вены
Согласно статистике выживаемость на протяжении 10 лет отмечается в 49% случаев. Прогнозировать снижение протяженности жизни можно лишь при сопутствующем развитии цирроза или онкологии.
Веноокклюзионная болезнь
Возникает под воздействием токсинов. Может быть вызвана химиотерапией, лучевой терапией, длительным злоупотреблением лекарственных средств, приемом алкалоидов и по иным причинам. В среднем в 25% случаев является побочным результатом пересадки костного мозга. Представляет сбой нетромботическое сосудистое заболевание печенивследствие повреждения внутренних стенок сосудов.
Симптоматика:
- увеличение массы тела;
- застой и скопление свободной жидкости;
- увеличение печеночной железы;
- асцит;
- повышенный уровень содержания билирубина в крови (желтушность);
- почечная недостаточность.
Лечение заключено в устранении причин и проведении антикоагулянтной терапии, как профилактики образования тромбов.
Прогноз зависит от факторов развития отклонений. Если причиной стала трансплантация или агрессивная терапия, выживаемость составляет 70%. При интоксикации алкалоидами лечение занимает гораздо больший срок, а его исход предсказать невозможно.
Регенерация печени
Несмотря на не очень утешительные прогнозы, подкрепленные статистическими данными, возможность полностью излечиться без шанса на рецидив есть у каждого. Печень — один из немногих человеческих органов, способных к высокой регенерации. Это единственный орган человека, который может полностью восстановится при сохранении в нормальном состоянии всего лишь 25 % от общей массы.
В руках современной медицины есть множество открытых, используемых и находящихся в стадии исследования препаратов для лечения. Часть из них предназначена для того, чтобы запустить процесс регенерации при сосудистых заболеваний печени, другая восстанавливает ткани при физических травмах, третья — при токсических повреждениях. Сюда входят группы аминокислот, гидролизаты, витаминные и гормональные комплексы.
В практике неоднократно отмечались случаи самостоятельного излечения. Однако это не значит, что можно отказаться от медицинской помощи. Развитие неблагоприятного прогноза при данных патологиях может развиваться с молниеносной скоростью. И если есть вероятность оказаться в числе счастливчиков, то лучше, если самоизлечение и полная регенерация пройдут под врачебным контролем.
Больше интересных статей →
Источник
Кровоснабжение печени и ее сегменты
Печень обладает двойным кровоснабжением: приблизительно 70% крови поступает из воротной вены, остальная часть — из печеночной артерии. По ветвям печеночной вены кровь отводится в нижнюю полую вену. На сложном взаимодействии этих сосудов основано функционирование печени.
В зависимости от хода сосудов печень делится на восемь сегментов, что с хирургической точки зрения имеет большое значение, поскольку при выборе типа оперативного вмешательства предпочтение зачастую отдают сегментэктомии, а не лобэктомии.
Сегмент 1 (каудальная доля) автономен, поскольку снабжается кровью как от левой и правой ветвей воротной вены, так и от печеночной артерии, в то время как венозный отток от данного сегмента осуществляется непосредственно в нижнюю полую вену. При синдроме Бадда—Киари тромбоз главной печеночной вены приводит к тому, что отток крови от печени происходит полностью через хвостатую долю, которая при этом значительно гипертрофируется.
Печень хорошо видна на обзорной рентгенограмме брюшной полости. Часто обнаруживают придаток правой доли, направленный к области правой подвздошной ямки — так называемую долю Риделя.
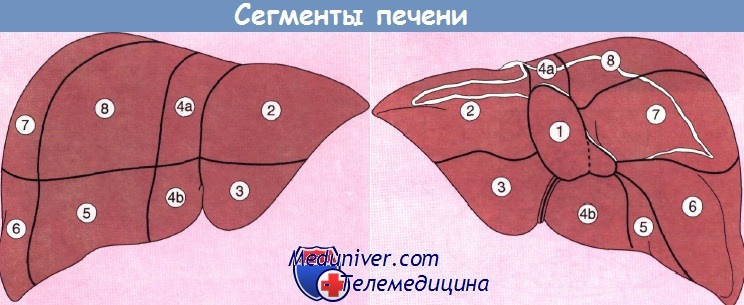
Вид печени спереди и снизу, показывающий деление на 8 сегментов. Сегмент 1 — хвостатая доля.
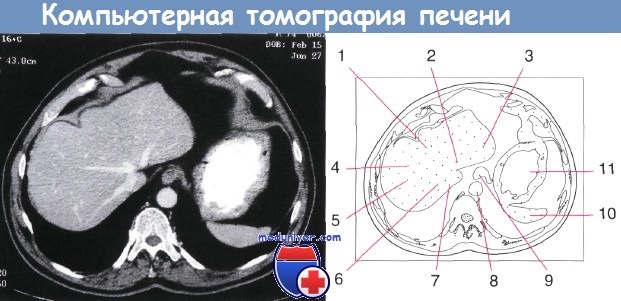
Компьютерная томография печени. Изображение в аксиальной проекции через верхний свод печени позволяет увидеть разделение печеночной паренхимы на сегменты.
Задний сегмент правой доли редко просматривают на этом уровне, поскольку основной объём данного сегмента лежит ниже переднего сегмента правой доли:
1 — медиальный сегмент левой доли печени; 2 — левая печеночная вена; 3 — латеральный сегмент левой доли печени;
4 — срединная печеночная вена; 5 — передний сегмент правой доли печени; 6 — задний сегмент правой доли печени;
7 — правая печеночная вена; 8 — аорта; 9 — пищевод;
10 — желудок; 11 — селезенка.

Синдром Бадда-Киари: сниженное всасывание коллоида в печени в хвостатой доле печени и повышенное всасывание — в костях и селезенке.
Сцинтиграфия с использованием технеция.
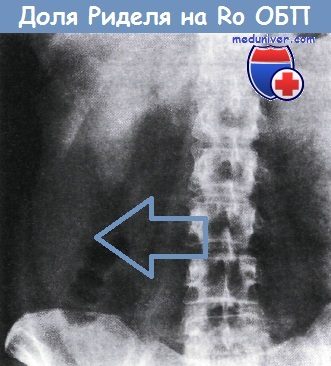
Нормальная рентгенограмма брюшной полости, в правом подреберье видна доля Риделя
Печеночная артерия, воротная вена и общий печеночный проток в воротах печени располагаются рядом. Печеночная артерия в норме представляет собой ветвь чревного ствола, тогда как желчный пузырь снабжается кровью от пузырной артерии; нередко встречают анатомические особенности строения этих сосудов.
Существует несколько способов контрастирования воротной вены, формирующейся при слиянии селезеночной и верхней брыжеечной вен позади головки поджелудочной железы.
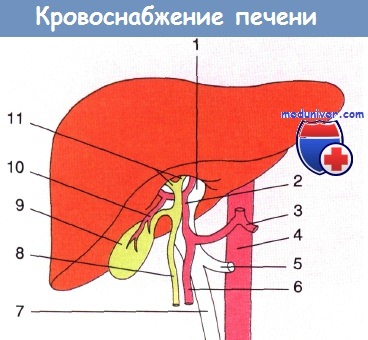
Кровоснабжение печени:
1 — воротная вена; 2 — печеночная артерия; 3 — чревный ствол;
4 — аорта; 5 — селезеночная вена; 6 — гастродуоденальная артерия;
7 — верхняя брыжеечная вена; 8 — общий желчный проток; 9 — желчный пузырь;
10 — пузырная артерия; 11 —печеночные протоки
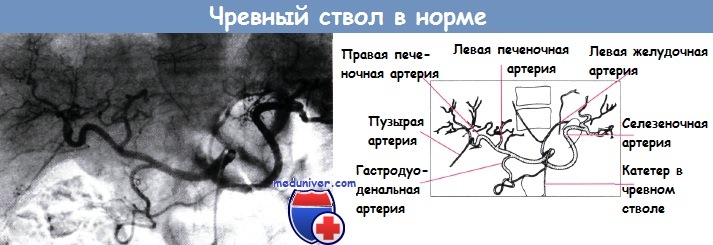
Метод прямой чрескожной инъекции в селезеночную пульпу (спленовенография) раньше был широко распространен, но в настоящее время его используют редко даже при увеличении селезенки и признаках портальной гипертензии. У младенцев при открытой пупочной вене возможна прямая катетеризация с контрастированием системы левой воротной вены. В настоящее время чаще используют селективную ангиографию, когда воротную систему визуализируют при катетеризации селезеночной артерии и последующем наблюдении фазы венозного возврата после прохождения контраста через селезенку.
У пациентов с портальной гипертензией качество изображения может быть плохим вследствие гемодилюции и снижения концентрации контрастного вещества, что можно скорректировать методом цифровой субтракционной ангиографии. Сразу после прохождения катетера через правое предсердие и желудочек его можно ввести в печеночные вены. При этом легко оценить рентгеновское изображение и измерить венозное давление, для чего сначала фиксируют величину свободного печеночного венозного давления в просвете сосуда, затем катетер аккуратно погружают в печеночную паренхиму.
Наконечник баллона расширяется, и измеряемая величина (фиксированное печеночное венозное давление) практически соответствует давлению в воротной вене, что позволяет рассчитать градиент указанного параметра. Наиболее легко провести катетер через правую внутреннюю яремную вену, поскольку в этом случае обеспечивается практически прямолинейный доступ. Аналогичную технику доступа применяют при трансвенозной биопсии печени.
С помощью УЗИ нормальной печени оценивают ее размер и консистенцию, дефекты наполнения, анатомию системы желчных протоков и воротной вены. Печеночную паренхиму и окружающие ткани также можно исследовать с помощью компьютерной томографии.
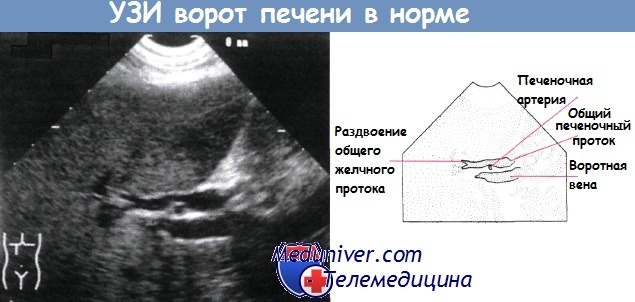
Ультразвуковое исследование анатомических структур в воротах печени.
Печеночная артерия расположена между расширенным общим печеночным протоком и воротной веной.
При магнитно-резонансной холангиопанкреатографии применяют Т1 и Т2 время релаксации среды. Сигнал от жидкостной среды имеет очень низкую плотность (обеспечивает темный цвет) на Т,-изображениях и высокую плотность (с получением светлого оттенка) на Т2-изображениях. При данном методе исследования Т2-изображения используют для получения холангиограмм и панкреатограмм. Чувствительность и специфичность методики различаются в зависимости от техники и показаний.
Если подозрение на патологию небольшое, лучше провести магнитно-резонансную холангио- и панкреатографию, а при высокой вероятности оперативного вмешательства предпочесть эндоскопическую ретроградную холангиографию. Кроме того, периампуллярные образования зачастую остаются незамеченными из-за артефактов, обусловленных скоплением воздуха в двенадцатиперстной кишке. К сожалению, магнитно-резонансный метод исследования недостаточно чувствителен при ранней диагностике патологии желчных протоков, например в случае с едва различимыми повреждениями, часто встречающимися при первичном склерозирующем холангите. Метод сканирования TESLA для визуализации желчных протоков применяют редко.
Компьютерная или МРТ — лучшие методы для исследования патологии печени. Благодаря контрастированию и получению изображений в артериальной и венозной фазе возможна диагностика как доброкачественных, так и злокачественных образований. 3D-компьютерная и МРТ позволяют получать изображение сосудов. При дополнительном использовании MRC либо TESLA-изображений можно диагностировать рак желчных путей.
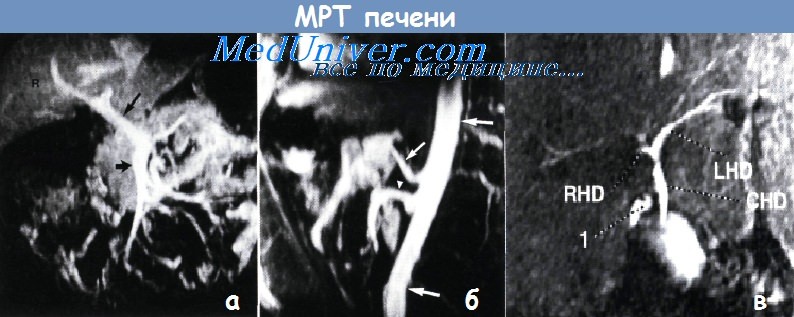
а – Магнитно-резонансная томограмма, демонстрирующая систему воротной вены в норме. Видны верхняя брыжеечная вена (показана короткой стрелкой) и ее основные ветви.
Воротная вена (длинная стрелка) проходит далее внутрь печени. Правая доля печени (R) идентифицирована.
б,в – На магнитно-резонансной томограмме (б) в средней сагиттальной проекции определяются аорта (показана длинной стрелкой), чревный ствол (короткая стрелка) и корень верхней брыжеечной артерии (кончик стрелки).
Материал предоставил д-р Drew Torigian. TESLA-сканирование (в) также служит неинвазивным методом исследования анатомии желчных путей:
RHD — правый печеночный проток; LHD — левый печеночный проток; CHD — общий печеночный проток; 1 — «cystic duct» — пузырный проток.
Компьютерную либо МРТ можно использовать в качестве единственных методов исследования для обнаружения опухолей, описания анатомии сосудов и определения степени поражения желчных путей.

Изотопное сканирование печени и селезенки с использованием 99mТс (а). HIDA-сканирование, показывающее нормальное всасывание и экскрецию соединения в желчный проток (б).
Исследование можно проводить совместно со стимуляцией холецистокинином для оценки дисфункции желчного пузыря или сфинктера Одди.
1 — поверхностные маркеры грудной клетки; 2 — печень; 3 — селезенка
Радиоизотопный метод исследования печени в настоящее время используют значительно реже. Данным способом исследования определяют концентрацию технеция в ретикулоэндотелиоцитах (клетки Купфера), введенного внутривенно.
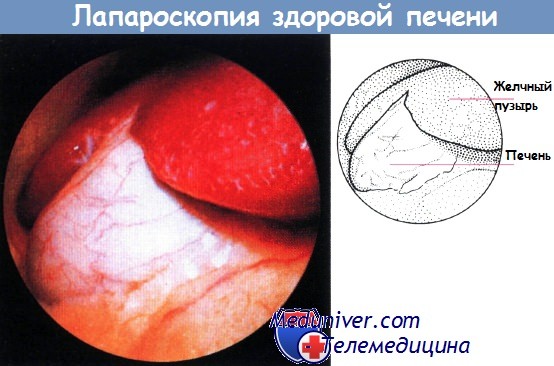
Лапароскопический метод достаточно редко применяют для непосредственного визуального исследования печени, однако он позволяет проводить биопсию под визуальным контролем, поскольку в этом случае достаточно четко просматривается нижняя поверхность органа.
Учебное видео сегментарное строение печени на схеме
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Желчевыводящие пути в норме и ее варианты”
Оглавление темы “Болезни желудочно-кишечного тракта”:
- Псевдокисты поджелудочной железы – диагностика
- Кисты поджелудочной железы – диагностика
- Рак поджелудочной железы – диагностика
- Эндокринные опухоли поджелудочной железы – диагностика
- Периампулярный рак – диагностика
- Муковисцидоз – диагностика
- Печень – анатомия, топография
- Кровоснабжение печени и ее сегменты
- Желчевыводящие пути в норме и ее варианты
- Гистология печени и ее функциональная анатомия
Источник
