Сосуды после инфаркта миокарда

Реактивность сосудов при инфаркте миокарда была изучена в 21 случае на сердце человека. Возраст больных этой группы был от 43 до 83 лет.
В клинической практике течение инфаркта миокарда условно разделяют на несколько стадий, что связано со сменой одних симптомокомплексов другими, а также с эволюцией некротического очага в сердечной мышце. Различают несколько периодов течения инфаркта миокарда. Первый из них — период предвестников (продромальный период) — обусловлен нарастающей ишемией миокарда, предшествующей некрозу. Клинически он проявляется во все возрастающем числе ангинозных приступов, более сильных и продолжительных, чем обычные. Этот период перед возникновением инфаркта может продолжаться от 24 часов до 45 дней.
За ним следует острый период (в большинстве случаев он равняется 8—10 дням), в течение которого некроз и миомаляция сердечной мышцы достигают наивысшего развития. За острым периодом следует подостри и, в течение которого развиваются процессы заживления и рубцевания миокарда; он начинается с 8—10-го дня и заканчивается через 1,5—2 месяца от начала заболевания.
Как выяснилось при исследовании, в 9 случаях из 21 возникновению инфаркта предшествовал период учащения и усиления приступов стенокардии — период предвестников; после возникновения инфаркта в 13 случаях больные умерли в первые часы и дни заболевания — острый период и в 8 случаях смерть наступила через 10—60 дней после возникновения инфаркта — подострыи период.
Возникновению инфаркта миокарда в 14 случаях предшествовал длительный стенокардический анамнез с частыми приступами загрудинных болей; в некоторых из них приступы возникали во время физической нагрузки — в результате стенокардии напряжения. В 13 случаях инфаркт миокарда возник на фоне гипертонической болезни.
Наступление инфаркта миокарда сопровождалось яркой клинической картиной. Одним из первых ее проявлений являлся длительный болевой приступ — status anginosus, обычно не устраняемый нитроглицерином. Он, как правило, длился несколько часов, иногда с явлениями шока, и в большинстве случаев заканчивался смертью.
У всех больных, умерших в первые часы и дни после возникновения инфаркта, клинически наблюдались нарушения со стороны сердечно-сосудистой системы: расширение границы сердца влево, глухие сердечные тоны, частый нитевидный пульс, падение артериального давления и др. В ряде случаев имелась тяжелая картина острого отека легких.
Больные, переживите острый период заболевания, умерли в различные сроки после возникновения инфаркта. При жизни у них наблюдались симптомокомплексы, связанные с возникновением и эволюцией некротического очага в миокарде (повышение температуры тела, лейкоцитоз, ускоренная РОЭ), а также явлениями недостаточности сердечно-сосудистой системы.
Смерть больных как в острых, так и в подострых стадиях развития инфаркта часто наступала при явлениях недостаточности сердечно-сосудистой системы.
В некоторых случаях в течение заболевания наблюдалась эмболия сосудов мозга, легких и нижних конечностей, что вызывало стойкие нарушения функции этих органов. Возникшие осложнения были вызваны заносом в сосудистую систему указанных органов кусочков пристеночного тромба, обнаруживаемого нами у ряда больных в полости аневризмы левого желудочка сердца.
Лечение больных начиналось уже в приемном отделении Института имени Склифосовского и выражалось в срочных мероприятиях, направленных на устранение острой сердечнососудистой недостаточности и нарастающего отека легких. С этой целью давали нитроглицерин, проводили внутривенные инъекции строфантина в 40% растворе глюкозы и подкожные инъекции камфары, кофеина, атропина, лобелина, вдыхание кислорода. В более поздние периоды, кроме нитроглицерина и строфантина, применяли также эуфиллин, диуретин, папаверин, адонис и антикоагулянты — дикумарин и др. Ни в одном случае не были употреблены препараты наперстянки.
Проведенными макро- и микроскопическими обследованиями установлено, что в 7 случаях инфаркт был первичным, а в 15 случаях, кроме инфаркта, приведшего больного к смерти, в сердечной мышце были обнаружены старые рубцовые изменения, указывающие на ранее перенесенный инфаркт миокарда. Наиболее частым местом поражения была передняя стенка левого желудочка; кроме того, имелись случаи одновременного поражения двух, трех и даже четырех его стенок.
Выраженная гипертрофия сердечной мышцы обнаружена в 13 случаях.
Максимальный вес сердца в этой группе больных равнялся 620 г, минимальный — 350 г.
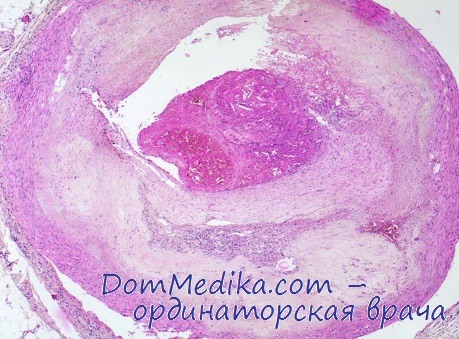
Во всех случаях инфаркта миокарда был отмечен атеросклероз венечных артерий. Степень атеросклеротического процесса в наших наблюдениях была различной: слабо выраженный атеросклероз — в 2 случаях; умеренный — в 4, резко выраженный— в 15. Атеросклоротические бляшки обычно носили многоэтажный характер, в отдельных случаях в них можно было обнаружить свежие и старые кровоизлияния. Мышечный слой сосудистой стенки в расположении крупных бляшек атрофировался. Коропароатеросклсроз, как правило, посил тотальный характер: наблюдалось поражение всех крупных стволов коронарных артерий.
При изолированном поражении изменения чаще обнаруживались к нисходящей ветви левой венечной артерии. Тромбоз венечных артерий был найден в 7 случаях, в 4 — тромб был свежим и в 3 — в состоянии организации, в одном случае просвет сосуда закрывали известковые массы, в другом — разбухшая от кровоизлияния бляшка. Микроскопически в атеросклеротических бляшках обнаружены явления стаза, периваскулярного отека, свежие и старые кровоизлияния в атерому. Отмеченные изменения указывали на функциональное расстройство венечного кровообращения при жизни.
– Вернуться в раздел “Кардиология”
Оглавление темы “Миокард и коронарные сосуды при гипоксии”:
- Микроэлементы при инфаркте миокарда. Роль катехоламинов при инфаркте миокарда
- Гормоны надпочечников при инфаркте миокарда. Белково-жировой обмен при инфаркте миокарда
- Содержание тиамина при инфаркте миокарда. Факторы приводящие к быстрому некрозу миокарда
- Влияние гипоксии на реактивность сердца и сосудов. Гипоксия миокарда
- Последовательность гипоксических изменений миокарда. Метаболизм миокарда при гипоксии
- Миозин под действием гипоксии. Реактивность сосудов сердца на фоне стенокардии
- Примеры ишемии миокарда. Макроскопия и микроскопия сердца при острой ишемии
- Влияние нитроглицерина на стенокардитическое сердце. Влияние эуфиллина на сердце при стенокардии
- Влияние строфантина на стенокардитическое сердце. Влияние адонизида, дигиталиса на сердце при стенокардии
- Сосуды сердца при инфаркте миокарда. Реактивность коронарных сосудов после инфаркта
Источник
Как правило, люди, перенесшие инфаркт, считают, что к полноценной жизни вернуться уже не удастся. Однако медицина не стоит на месте, и в настоящее время такое мнение ошибочно.
Используя передовые методики можно добиться максимального восстановления функций сердечной мышцы (миокарда), а значит, обеспечить нормальное кровообращение в организме. Это, в свою очередь, позволит, не задумываясь, справляться с повседневными нагрузками, работать, отдыхать, вести половую жизнь и справляться с возникающими жизненными стрессами и проблемами. Кроме того, сейчас возможно максимально снизить риск повторного инфаркта, а значит, приобрести уверенность в завтрашнем дне.
Таких результатов позволяет достичь лечение стволовыми клетками, уже доступное в российских клиниках.
Лечение в деталях
Инфаркт миокарда развивается, когда на атеросклеротической бляшке в просвете артерии сердца по какой-либо причине появляется дефект, то есть частичное ее разрушение. Организм реагирует на повреждение формированием кровяного сгустка – тромба. Но в суженном бляшкой просвете артерии тромб не только “латает” дефект, но и перекрывает кровоток.
Постоянно работающая сердечная мышца нуждается в бесперебойном притоке крови, снабжающей ее кислородом. Когда просвет артерии, питающей тот или иной участок миокарда, перекрывается тромбом, этот участок начинает испытывать острое кислородное голодание, приводящее к гибели клеток и возникновению участка мертвой ткани – некроза. Это событие и называется инфарктом миокарда.
После формирования очага некроза погибшие клетки замещаются соединительной тканью, и в сердечной мышце формируется рубец, который, разумеется, не может сокращаться. Это влияет на функции всего сердца – оно не может перекачивать кровь так же эффективно, как до инфаркта.
Для улучшения деятельности неповрежденных участков сердечной мышцы, обеспечивающих работу всего органа, традиционно применяют лекарственные препараты и, в некоторых случаях, операцию на сосудах сердца – шунтирование или стентирование.
И лекарственное, и хирургическое лечение в значительной степени помогают улучшить самочувствие и снизить риск, однако о более или менее полном восстановлении функций сердца при их применении речи не идет. Кроме того, к лекарствам и операциям имеются противопоказания, и лечение может иметь побочные эффекты.
В отличие от традиционных методов, терапия стволовыми клетками базируется на естественных процессах восстановления сердечной мышцы и формирования в ней новых сосудов, обеспечивающих достаточное кровоснабжение.
Перед тем как приступить к такой терапии, перенесшего инфаркт человека всесторонне обследуют: делают развернутый анализ крови, ЭКГ, эхокардиограмму, при необходимости – суточное мониторирование ЭКГ и другие исследование. Это необходимо, чтобы определить, насколько лечение показано конкретному человеку и каких результатов можно ожидать.
После этого у пациента берут небольшое количество костного мозга или жировой ткани и выделяют из него мезенхимальные стволовые клетки. Эти клетки неспециализированны, то есть не имеют признаков какой-либо конкретной ткани, а являются универсальными. Они могут развиться в любой тип клеток, необходимый для восстановления имеющегося дефекта органа или ткани, причем восстановленный участок будет иметь как “рабочие” клетки, так и соединительнотканный каркас, сосуды и нервы.
Еще одной важнейшей особенностью стволовых клеток является их способность самостоятельно распознавать повреждение и начать работу по его восстановлению.
С возрастом число функционирующих стволовых клеток существенно уменьшается: если в костном мозге новорожденного одна стволовая клетка приходится на 10 тысяч кроветворных, то к подростковому возрасту ее удается обнаружить лишь в 100 тысячах клеток, к 50 годам – в 500 тысячах, а к 70 годам – в миллионе. Тем не менее, стволовые клетки есть у человека любого возраста.
Полученные от пациента мезенхимальные клетки помещают в специальный инкубатор, где происходит их размножение до необходимого количества. Как правило, на один курс лечения требуется не менее 200 миллионов клеток, для получения которых нужно около двух недель.
Еще некоторое количество выращивается “про запас”, подвергается криоконсервации в жидком азоте и направляется на бессрочное хранение в банк клеток, имеющийся в клинике. Это делается на тот случай, если понадобится повторный курс лечения – при наличии консервированных клеток их не придется получать повторно. Кроме того, с возрастом качество стволовых клеток организма ухудшается, а клетки из банка останутся “молодыми”.
Когда необходимое количество мезенхимальных стволовых клеток выращено, часть из них подвергают частичной дифференцировке, то есть превращению в клетки-предшественницы необходимой ткани. Для сердца такими клетками являются кардиомиобласты, которые способны развиваться в ткань сердечной мышцы. На их получение уходит еще одна неделя.
Затем смесь мезенхимальных клеток и кардиомиобластов вводят пациенту внутривенно. С током крови они попадают в сердце, обнаруживают очаг повреждения и принимаются за работу. В процессе активного деления их число быстро достигает нескольких триллионов. При этом введенные клетки постоянно выделяют определенные “сигнальные” вещества, которые мобилизуют стволовые клетки в самом организме и “призывают” их также заняться лечением.
Этого более чем достаточно для восстановления поврежденного кислородным голоданием миокарда и формирования в нем разветвленной сети сообщающихся друг с другом коллатеральных сосудов. Эти сосуды обеспечивают адекватное кровоснабжение обновленного миокарда кислородом и “страхуют” друг друга в случае закупорки тромбом – при закрытии одной из артерий кровь пойдет в обход по другим и некроза не произойдет.
Во многих случаях помимо улучшения функций выжившей после инфаркта сердечной мышцы, своей работой компенсирующей отмерший участок, терапия стволовыми клетками позволяет существенно уменьшить размер рубца и укрепить поврежденный участок сердца, что снижает вероятность такого опасного осложнения, как аневризма сердца.
Редакция благодарит Клинику стволовых клеток “Новейшая медицина” за помощь в подготовке материала.
Источник

Содержание статьи
- Инфаркт миокарда: что это такое
- Обширный инфаркт
- От чего может быть инфаркт миокарда: причины
- Классификация
- Симптомы инфаркта миокарда
- Признаки и симптомы при типичной форме инфаркта миокарда
- Атипичные формы
- Первая помощь при симптомах инфаркта сердца
- Как происходит инфаркт миокарда: механизм развития
- Последующие осложнения
- Диагностика
- Лечение при инфаркте миокарда
- Прогноз
- Профилактика
- Реабилитация
- Диета во время реабилитации
- Реабилитационная фитотерапия и рецепты народной медицины
По статистике, инфаркт миокарда – это одна из самых частых причин смертности человека. Однако его симптомы-предвестники можно распознать и в некоторых ситуациях предотвратить беду. На сегодняшний день также есть много профилактических и терапевтических подходов к этой коварной болезни сердечно-сосудистой системы. Во многих случаях они помогают спасти жизнь и предотвратить тяжелые последствия, например, инвалидность. Важно помнить, что здесь действует принцип «чем быстрее, тем лучше», поэтому необходимо оказать профессиональную помощь больному в течение часа от появления первых симптомов. О том, какие они бывают и что нужно делать, если случился приступ, мы расскажем далее.

Инфаркт миокарда: что это такое
Это одна из форм ишемической болезни сердца (ИБС), которая возникает из-за нарушения притока крови по коронарным артериям к тканям сердечной мышцы. Из-за этого начинается некроз (отмирание) участков одного из главнейших органов нашего организма, его атрофия.
Миокард – это средний мышечный слой сердца, составляющий его основную массу. Поэтому его поражение так опасно, и если не обратиться вовремя к врачу, последствия могут быть самыми печальными.
Обширный инфаркт
Самый опасный тип данной патологии, так как в большинстве случаев его результатом является летальный исход. При нем из-за нарушения кровоснабжения и недостатка кислорода поражаются не локальные участки ткани, а обширные площади сердечной мышцы.
Как правило, он бывает вызван тромбозом – закупоркой сгустком крови сосудов и их повреждением вследствие этого. В таких случаях пациент уже не сможет полностью оправиться, и качество его жизни заметно ухудшится. Однако при быстром диагностировании и скором лечении шансы на более благоприятный исход возрастают.

От чего может быть инфаркт миокарда: причины
Во время этого острого заболевания происходит нарушение работы кровеносных сосудов, проход которых оказываются сужен из-за спазма или закупорен кровяными сгустками (тромбами), холестериновыми или жировыми бляшками. Все это является следствием различных причин – от заболеваний и наследственности, до образа жизни:
- Атеросклероз – сама болезнь предполагает образование тромбов.
- Гипертония – частое высокое давление неблагоприятно воздействует на работу сердца, и из-за большой нагрузки может возникнуть нехватка кислорода и последующее отмирание клеток тканей.
- Пороки или наследственные заболевания.
- Сахарный диабет – характеризуется загустением крови и холестериновых отложений на стенках сосудов.
- Избыточная масса тела, которая повышает риск появления атеросклероза.
- Недостаток физических нагрузок и сидячий образ жизни – также способствуют застаиванию крови.
- Постоянное нервное напряжение и стрессы.
- Курение, нарушающее доставку кислорода к миокарду из-за интоксикации органов.
- Злоупотребление алкоголем, которое приводит к дистрофии сердечной мышцы.
Стоит отметить, что в зоне риска чаще всего оказываются люди старше 45 лет.
Оставьте заявку на подбор пансионата
для пожилого человека с инфарктом
Классификация
Исходя из понимания, что это такое – инфаркт сердца и симптомы миокарда, специалисты группируют его по размеру, глубине, месту поражения, изменениями на ЭКГ, наличию осложнений и др.
Выделяются крупно- и мелкоочаговые поражения. Конечно, меньшие последствия влечет за собой малая зона некроза, которая не провоцирует, например, разрыв сердца или аневризму. Однако исследователи отмечают, что около 30% пациентов, имевших ее, могут перейти в группу риска крупноочагового омертвения тканей.
Исходя из глубины расположения очага, выделяются:
- субэпикардиальный – близко к наружной оболочке сердечной мышцы;
- субэндокардиальный – располагается во внутреннем слое оболочки стенки желудочков;
- интрамуральный – непосредственно внутри мышечных волокон;
- трансмуральный – поражение стенки по всей толщине.

Симптомы инфаркта миокарда
Обычно во многих СМИ говорят о том, что главный признак надвигающейся беды – острая боль в районе груди, а также навязчивые и неконтролируемые мысли о смерти. Как правило, это действительно характерная картина, но очень многое зависит от типичности протекания процесса и его стадии. В связи с индивидуальными особенностями организма каждого пациента симптоматика будет различной. Что при неправильном понимании болезни может привести к неправильно и не вовремя оказанной помощи. Рассмотрим подробнее все нюансы. См. Также:Ишемическая болезнь сердца (ИБС): что это такое, симптомы, признаки и лечение
Признаки и симптомы при типичной форме инфаркта миокарда
Такой вид заболевания диагностируется врачами в 25% случаев. Его особенность в том, что он имеет четкие признаки, которые позволяют обнаружить проблему даже без медицинской диагностики. Это картина с ярко выраженным типичным болевым ощущением и зачастую сопутствует трансмуральному типу. Также возникает слабость, тахикардия, одышка проступает холодный липкий пот. Наблюдаются скачки артериального давления, а температура поднимается выше 38 градусов.
Само протекание болезни делится на периоды по определенным характеристиками.
Прединфарктный (продромальный)
Почти у половины больных он отсутствует, потому что, как правило, ИБС начинается внезапно. Многие инфарктники замечают частые приступы стенокардии, жалуются на усиливающиеся болезненные ощущения за грудиной. Заметно изменяется их эмоциональный фон: понижается настроение, возникает тревожность, беспричинный страх. Если человек принимает антиангинальные средства, их эффективность заметно снижена.
Острейший
Длится от тридцати минут до нескольких часов. Боль за грудиной становится нестерпимой, с прострелами в левые плечо, руку, часть нижней челюсти, ключицу и даже лопатку или бедро. Пациенты отмечают также возможность ломоты или распирания в груди. После наступления первых симптомов инфаркта миокарда в этом периоде за несколько минут болевые ощущения достигнут максимальной точки и будут сохраняться в течение часа с периодическими усилениями или ослаблениями.
Острый
В среднем его продолжительность до двух дней, однако, при повторном возникновении он может длиться и до десяти суток. Давящая и сжимающая в груди боль у большинства заболевших проходит. Если нет, это свидетельствует о длительном протекании некроза. Сохраняется нарушенный сердечный ритм и артериальная гипотензия (давление снижается более, чем на 20% от обычных показателей).

Подострый
Продолжается в рамках одного месяца. Во время него общее состояние человека постепенно нормализуется: проходит одышка, температура тела возвращается в привычное состояние, восстанавливается ритм.
Постинфарктный
Его также называют завершающим. Он длится до полугода. Поврежденная некрозом ткань полностью зарубцовывается. При небольших размерах площади поражения устраняется сердечная недостаточность. Если же наоборот, участок омертвения был обширен, полное восстановление невозможно и синдром будет только прогрессировать.
В этот период также важно проявлять внимание и заботу к больному, особенно если это человек в возрасте. Чтобы избежать рецидивов, необходимо постоянное наблюдение и контроль его состояния.

Атипичные формы
Как видно из названия, здесь при инфаркте миокарда наблюдается нетипичность симптоматики и местоположения болевых очагов. Из-за этого крайне затрудняется его своевременная диагностика. Типология синдромов в целом основана на локализации болезненных ощущений.
Признаки атипичных форм
- Абдоминальная – боли в районе желудка или пищевода, сопровождающиеся тошнотой и рвотой.
- Отечная – является маркером большого очага омертвения ткани, которое сопровождается сильной сердечной недостаточностью, отеками конечностей, одышкой.
- Церебральная – является характерной для пожилых людей, особенно с атеросклерозом как сосудов сердца, так и мозга. При ней отмечаются головокружения потеря сознания, звон или шум в ушах.
- Аритмическая. Единственный ее признак – внезапные приступы учащенного сердцебиения.
- Периферическая – характеризуется разными локализациями боли. Это могут быть только кисть руки, нижняя челюсть или лопатка. В некоторых случаях болезненность похожа с симптомами межреберной невралгии.
Первая помощь при симптомах инфаркта сердца
Как только были замечены первые признаки, необходимо сразу же вызвать бригаду скорой помощи. Очень важно в первый час после проявления заболевания получить лечение от специалиста. Во время ожидания доктора больному нужно принять лежачее или полусидячее положение. С интервалом в 15 минут под язык надо положить до полного рассасывания три таблетки нитроглицерина.
Чтобы увеличить доступ кислорода к клеткам и избежать удушья, расстегните одежду, особенно если она стесняет дыхание, и откройте окна для проветривания помещения.
В тяжелых случаях, когда не наблюдаются пульс и дыхание, нужно немедля приступить к непрямому массажу сердца и искусственному дыханию.
Очень важно не бездействовать тем, кто оказался рядом. Только так можно спасти жизнь больного.

Как происходит инфаркт миокарда: механизм развития
Пагубные изменения состояния организма происходят в следующей последовательности:
- По ряду причин образуется будущая пробка. К примеру, из-за нарушения цельности атеросклеротического отложения появляется небольшой сгусток крови, который забивает проход в сосуде.
- Происходит тромбоз или закупорка сосудистого просвета. Кислород и питательные вещества не могут поступать в сердце.
- Происходит рефлекторный спазм забитого сосуда, пытающегося протолкнуть сгусток. При большой форме последнего возможен даже разрыв с кровоизлиянием в сердечную полость, что обычно заканчивается летальным исходом.
Последующие осложнения
Даже при вовремя обнаруженных проявлениях, что происходят при инфаркте, и оказанной помощи невозможно избежать последствий для организма. Особо часто наблюдаются:
- Желудочно-кишечные заболевания (эрозивный гастрит, острый панкреатит, парез кишечника, колит, желудочное кровотечение).
- Прогрессирование сердечной недостаточности.
- Кардиогенный шок и аневризмы.
- Отеки легких.
- Психоневрологические расстройства.
Поэтому для больного важно следить за своим состоянием в восстановительный период, чтобы избежать всего перечисленного.

Диагностика
При инфаркте миокарда в сердечной мышце развивается некроз, который нужно обнаружить как можно скорее. Ведь от этого будет зависеть жизнь больного.
Помимо описанной ранее визуальной диагностики, специалисты проводят электрокардиографические мероприятия (ЭКГ), берут на анализ кровь для обнаружения ферментативных активностей, что помогает диагностировать болезнь при нетипичной форме.
Лабораторная
Ее главная цель, проанализировав кровяной состав, выявить определенные элементы, которые служат маркерами заболевания. Например, в течение первых шести часов острого периода выявляется повышение уровня миоглобина, который незаменим в транспортировке кислорода. Также в рамках 8-10 часов обнаруживается увеличенная вдвое креатинфосфокиназа. Ее показатель приходит в норму после двух дней. Такой анализ повторяется для потенциального больного через каждые 8 часов. Если после трех заборов показания отрицательные – ИБС не подтверждается.
Инструментальная
Обследование пациента производится при помощи медицинских приборов. В большинстве случаев подразумевает электрокардиографию. Она помогает определить обширность некротического поражения, его расположение, оценивает способность сердца сокращаться, выявляет осложнения.
Иногда прописывается коронарография, которая помогает обнаружить место и обозначить степень сужения коронарной артерии.

Лечение при инфаркте миокарда
В медицинском учреждении все мероприятия направлены то, чтобы:
- купировать болевой синдром с помощью анальгетиков;
- ограничить зону некроза путем тромболитической и антикоагулянтной терапии;
- предотвратить осложнения, как, например, аритмия или острая сердечная недостаточность при помощи антиаритмических препаратов, анаболиков, гликозидов и диуретиков.
Прогноз
Он зависит от многих факторов, начиная от площади повреждений, заканчивая особенностями текущего периода. Так, если пациент вышел из острой стадии, но врачи ставят хорошие прогнозы на выздоровление. Если же течение болезни сопряжено с осложнениями, перспектива на полное восстановление неблагоприятная.
Профилактика
Здесь все достаточно просто – следует вести здоровый образ жизни, исключающий вредные привычки (курение, алкоголь), а также:
- сбалансированно питаться, избегая жирную и жареную пищу;
- обеспечивать себе достаточную физическую нагрузку, чтобы избежать малоподвижности;
- исключить нервное и физическое перенапряжение;
- контролировать уровень сахара и холестерина.

Реабилитация
Ее нюансы связаны с тяжестью перенесенного приступа, возрастом пациента, присутствием осложнений. Она подразумевает:
- постепенное увеличение физнагрузок;
- специально подобранную диету;
- избавление от лишнего веса;
- предупреждение стрессов;
- процедуры для восстановления организма;
- медикаментозное профилактическое лечение и наблюдение у врача.
Пожилым людям лучше проводить ее дома, под присмотром родственников, либо в специализированных учреждениях, как, например, в пансионатах «Забота», под надзором персонала с медицинским образованием.
Диета во время реабилитации
Главное правило – питание небольшими порциями по семь раз в сутки. Сначала в рационе только низкокалорийные продукты (овощи, фрукты, легкие супы, каши и натуральные соки). На этой стадии исключается соль. После двух недель меню пополняется рыбой и молочной продукцией. Однако под запретом останутся: соленое, копченое, кофе и алкоголь.

Реабилитационная фитотерапия и рецепты народной медицины
Нужно понимать, что это скорее дополнение к общим мероприятиям реабилитации. Ни в коем случае отвары трав не должны полностью заменять медикаментозные препараты. Однако при совмещенном применении фитотерапия поможет привести в норму давление, понизить вероятность отечности, нормализовать клеточное питание сердечной мышцы.
Рецепты для реабилитационного лечения инфаркта миокарда и симптомов возможных осложнений.
| Состав | Рецептура | |
| 1. | 20 гр сырых плодов валерианы | Залить кипятком и настоять полчаса. Принимать по стакану два раза в сутки. |
| 2. | Валериана, шалфей, бессмертник, лаванда, календула, корень ангелики. | Травы измельчить. 20 гр смеси залить 500 граммами кипятка. После того как отвар настоялся, употреблять три раза в сутки. |
| 3. | Валериана, боярышник, горицвет – по 20 гр каждый. | Заливаем 0,2 л кипятка. Пить по два раза в день. |
| 4. | По 50 г шиповника и листьев земляники. | Ошпарить 500 г кипятка и поставить на водяную баню на 20 минут. Употреблять дважды в день. |
| 5. | По 20 г валерианы, тмина, пустырника. | Залить 500 гр кипятка. Принимать по стакану перед сном. |

Дата создания статьи:
19 Сентября 2019
Дата обновления статьи:
25 Сентября 2020
Оставьте заявку на подбор пансионата
для пожилого человека с инфарктом
Источник
