Сосуды при рассеянном склерозе
Склероз – понятие, объединяющие болезни головного мозга и его сосудов, при которых нормальная ткань заменяется соединительной. Ниже представлены заболевания центральной нервной системы, сопровождающиеся склерозом:
- Склероз сосудов головного мозга.
- Рассеянный склероз головного мозга.
- Туберозный склероз головного мозга.
Атеросклероз – это хроническое заболевание, сопровождающееся нарушением обмена липида и белков, отложением холестерина, в результате чего повреждается эластичная и мышечная стенка артерий. Из-за склероза сосудов уменьшается просвет артерии, снижается минутный объем циркулирующей крови, отчего головной мозг страдает от ишемии и гипоксии.
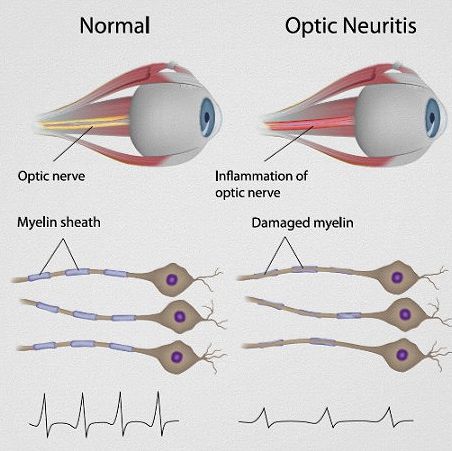
Рассеянный склероз – хроническое заболевание, сопровождающееся разрушением миелиновых оболочек на нервных волокнах, ведущее к нарушению неврологических и психических функций.
Туберозный склероз – генетическая патология, при которой в головном мозгу образуются мелкие доброкачественные опухоли, а белое вещество заменяется гигантскими глиальными клетками.
Причины
Склероз сосудов, или атеросклероз, возникает в результате таких причин:
- Теория липопротеидного накопления: в стенке сосудов в избыточном количестве накапливаются липопротеиды низкой и очень низкой плотности.
- Теория нарушения эндотелия: из-за повреждения внутреннего слоя сосудистой стенки нарушается защита артерии или вены.
- Аутоиммунные факторы: из-за сбоев иммунитета защитные клетки расценивают сосудистую стенку как вражеский агент. Лейкоциты и макрофаги оседают на эндотелии и склерозируют его.
Факторы, приводящие к атеросклерозу:
- курение;
- малоподвижный образ жизни;
- питание мучным, жирным;
- сахарный диабет;
- гипертоническая болезнь.
Причины развития рассеянного склероза:
- Генетические факторы. Это не наследственное заболевание, но предрасположенность повышает риск болезни.
- Факторы, повышающие вероятность развития рассеянного склероза: стресс, курение, географические территории с пониженным годовым освещением солнца, сниженный уровень мочевой кислоты.
- Психологические факторы. В исследовании 2002 года утверждается, что риск развития рассеянного склероза повышается у людей с нарушенной привязанностью.
Туберозный склероз мозга развивается из-за большого количества спонтанных мутаций и генных аберраций у родителей. Генетические изменения снижают уровень белков гамартина и туберина. В норме они выступают как защитные факторы от опухоли, но при сниженном количестве гамартин и туберин не тормозят рост новообразований.

Симптомы
Признаки склероза сосудов головного мозга обуславливаются сужением просвета артерии, из-за чего в мозг поступает меньше крови. Степень сужения определяет тяжесть нарушений. Хронически сниженный объем циркуляции приводит к дисциркуляторной энцефалопатии, которая имеет такую клиническую картину:
- Уменьшение объема кратко- и долговременной памяти, рассеянность внимания, замедленный темп мышления.
- Частая смена настроения, вспышки ярости, раздражительность.
- Снижение интереса к миру, потеря хобби, безынициативность, утрата мотивации.
- Повышение мышечного тонуса, нарушение глотания и артикуляции, гнусавость, сиплость голоса.
- Нарушение координации, неустойчивая ходьба.
- Головокружение, тошнота и рвота, частая смена артериального давления.
Сниженный объем циркулирующей крови мозга, если оно сочетается с функциональным спазмом артерий при волнении, страхе или приеме лекарств, приводит к ишемическому инсульту. Клиническая картина острого нарушения мозгового кровообращения зависит от участка мозга, в котором остановился кровоток. Например, при ишемии средней мозговой артерии расстраивается речь и слух. Ишемический инсульт всегда сопровождается общими признаками:
- Нарушение сознания. Больной заторможен, сонлив, отвечает на вопросы после 5-10 секундной паузы. Может падать в обморок.
- Невнятная, медленная речь.
- Головная боль, головокружение, тошнота и рвота.
- Редко – судорожные припадки.
Клиническая картина рассеянного склероза зависит от локализации, где разрушились миелиновые оболочки нервов:
- Поражение пирамидного пути: повышение сухожильных рефлексов, появление патологических рефлексов, паралич или частичное снижение мышечной силы, гемиплегия или тетраплегия.
- Поражение мозжечка. Проявляется нарушением согласованности движений, дрожью конечностей, нарушение понимания мер расстояния. Атаксия варьируется от легкой до тяжелой, при которой даже простые двигательные акты, как мытье посуды, невозможны.
- Поражение черепно-мозговых нервов. Проявляется дисфонией, нарушением глотания, снижением чувствительности языка, снижением мимики лица, асимметрией носогубной складки, невнятностью речи.
Рассеянный склероз сопровождается нарушением работы органов таза. Возникают императивные позывы, частое мочеиспускание, задержка стула, метеоризм. Глубокая демиелинизация сопровождается недержанием мочи и кала, также нарушением эрекции.
У 60% больных снижается глубокая и поверхностная чувствительность. Так, снижается ощущение боли, движения конечностями и тактильная чувствительность, преимущественно в пальцах рук.
Рассеянный склероз характеризуется нейропсихологическими и невротическими расстройствами. У больных снижается интеллект, поведение становится развязанным, нарушаются функции высшей нервной деятельности. К неврозоподобным расстройствам относятся депрессия, астенический синдром, истерическое расстройство.
У некоторых больных могут возникать судорожные припадки или отдельные тонико-клонические судороги. Клиническая картина при рассеянном склерозе бывает постоянной, так и периодической, когда атаксия, снижение
чувствительности, судороги и нарушения движений проявляются эпизодически.
Клиническая картина туберозного склероза чаще всего проявляется судорожными припадками, с них и начинается развитие болезни. Характерны абсансы (отключение сознания на несколько секунд) и судорожные приступы в отдельных частях тела. Из-за частых припадков нарушается психомоторное развитие ребенка.
Диагностика и лечение
Атеросклероз диагностируется при помощи биохимического анализа крови и допплерографии. Биохимия крови показывает уровень холестерина, липопротеидов низкой и очень низкой плотности, допплерография – проходимость сосудов и циркуляцию крови в мозге.
Рассеянный склероз диагностируется при помощи объективного осмотра и инструментальных методов. Рассеянный склероз на МРТ выглядит как прослойка воды между слоями миелина. МРТ мозга при рассеянном склерозе визуализирует очаги патологического процесса.
Туберозный склероз диагностируется при помощи электроэнцефалографии, электрокардиографии и нейросонографии у детей. Очаги кальцинации визуализируются при помощи магнитно-резонансной томографии.
Атеросклероз сосудов лечится средствами, которые снижают уровень липидов в плазме крови. Препараты для лечения: аторвастатин, ловастатин, тиоктовая кислота. Лечение рассеянного склероза заключается в нормализации иммунной системы человека, предотвращении эпизодических обострений клинической картины и устранении воспаления. Туберозный склероз лечится препаратами, которые снижают эпилептическую активность мозга, мелкие доброкачественные новообразования лечатся хирургически. Народными средствами склероз мозга не лечится.
Не нашли подходящий ответ?
Найдите врача и задайте ему вопрос!
Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
В лечении используются противовирусные препараты. Основанием для их применения является предположение о вирусной природе заболевания.
Наиболее эффективным препаратом при рассеянном склерозе является бетаферон. Общая продолжительность лечения им – до 2 лет; имеет строгие показания: назначается больным с ремиттирующей формой течения и негрубым неврологическим дефицитом.
Опыт применения бетаферона показал значительное снижение числа обострений, более легкое их течение, снижение по данным магнито-резонансной томографии общей площади очагов воспаления.
Аналогичным эффектом обладает реаферон-А. Реаферон назначают по 1,0 в/м 4 раза в день в течение 10 дней, затем по 1,0 в/м 1 раз в неделю в течение 6 месяцев.
Применяют также индукторы интерферонов:
- пропер-мил (proper myl),
- продигиозан,
- зимозан,
- дипиридамол,
- нестероидные противовоспалительные средства (индометацин, вольтарен).
Рибонуклеаза – ферментный препарат, полученный из поджелудочной железы крупного рогатого скота, задерживает размножение ряда РНК-содержащих вирусов.
Рибонуклеазу вводят по 25 мг в/м 4–6 раз в сутки в течение 10 дней.
Препарат используется после пробы: рабочий раствор РНК-азы в дозе 0,1 вводится подкожно на внутренней поверхности предплечья. В симметричный участок аналогичным образом вводится 0,1 мл физраствора (контроль). Реакция читается через 24 часа. Отрицательная – при отсутствии местных проявлений.
При покраснении, отеке места введения РНК-азы препарат не применяется.
Противовирусным, иммуномодулирующим действием обладает дибазол. Он назначается в микродозах по 5–8 мг (0,005–0,008) в виде драже через каждые 2 часа в течение 5–10 дней.
Гормональная терапия
При рассеянном склерозе применяют гормоны – глюкокортикоиды. Схем использования глюкокортикоидов при рассеянном склерозе много.
Синактен-депо – синтетический аналог гормона кортикотропина, состоит из его первых 24 аминокислот, является весьма эффективным препаратом для лечения рассеянного склероза.
Может использоваться как самостоятельное средство и в сочетании с глюкокортикоидами. Действие синактена-депо продолжается после однократного введения 48 часов.
Вариантов его применения несколько: препарат вводят по 1 мг один раз в день в течение недели, затем в той же дозе через 2–3 дня 3–4 раза, затем один раз в неделю 3–4 раза или вводят по 1 мг 3 дня, затем через 2 дня на 3-й, курс лечения 20 инъекций.
Осложнения при приеме препаратов этой группы – синдром Иценко-Кушинга, повышение уровня сахара в крови, отеки, астения, бактериальные инфекции, желудочные кровотечения, катаракта, недостаточность сердечной деятельности, гирсутизм, вегето-сосудистые расстройства.
При приеме больших доз глюкокортикоидов необходимо одновременно назначать альмагель, диету с низким содержанием натрия и углеводов, богатую калием и белком, препараты калия.
Аскорбиновая кислота принимает участие в синтезе глюкокортикоидов. Ее дозировка варьирует в широких пределах и зависит от состояния больного.
Этимизол активизирует гормональную функцию гипофиза, что приводит к повышению уровня глюкокортикостероидов в крови, обладает противовоспалительным и антиаллергическим действием. Назначают по 0,1 г 3–4 раза в день.
Противоотечные средства используются сравнительно редко.
Из мочегонных средств отдается предпочтение фуросемиду – по 1 таблетке (40 мг) один раз в день утром. При недостаточном эффекте прием повторяют на следующий день или проводится следующий курс лечения: в течение 3 дней по 1 таблетке, затем 4 дня перерыв и прием еще в течение 3 дней по той же схеме.
К средствам, увеличивающим мочеотделение, можно добавить гемодез. Этот препарат обладает также и противоинтоксикационным действием. Гемодез вводят в/в по 200–500 (взрослым) в теплом виде (при температуре 35–36 °С 40–80 капель в минуту, всего 5 инъекций с интервалом в 24 часа. В ряде случаев инъекции гемодеза полезно чередовать с введением реополиглюкина.
Реополиглюкин помимо дезинтоксикационного эффекта улучшает показатели крови, восстанавливает кровоток в капиллярах.
Плазмаферез в терапии рассеянного склероза
Данный метод используется в особо тяжелых случаях при обострении. Рекомендовано от 3 до 5 сеансов.
Вариантов применения плазмафереза достаточно много: от 700 мл до 3 л плазмы во время каждого сеанса (из расчета 40 мл на 1 кг массы), в среднем 1000 мл. Возмещают удаленную жидкость альбумином, полиионными растворами, реополиглюкином. Курс 5-10 сеансов.
Способ применения плазмафереза: через 2 дня на 3-й 5 раз или через день.
Обычно плазмаферез сочетается с введением метипреда (после сеанса плазмафереза вводят в/в 500–1000 мг в/в на 500 мл физраствора) 5 раз с последующим переходом на прием преднизолона через день из расчета 1 мг/кг со снижением дозы на 5 мг каждый последующий прием до поддерживающей дозы (10 мг 2 раза в неделю).
Цитохром-Ц – фермент, получаемый из ткани сердца крупного рогатого скота. Его назначают по 4–8 мл 0,25% раствора 1–2 раза в день внутримышечно. Перед началом применения цитохрома определяют индивидуальную чувствительность к нему: вводят в/к 0,1 мл препарата. Если в течение 30 мин не наблюдается покраснение лица, зуд, крапивница, то можно приступать к лечению.
Часто применяются средства для улучшения кровообращения (Циннаризин, Теофиллин, Кавинтон и другие). На сегодняшний день недостаточно научных данных относительно их эффективности.
Народные методы лечения. Рассеянный склероз — серьезное аутоиммунное заболевание и народные средства не могут быть заменой основному лечению.
Источник
Дата публикации 5 сентября 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
Характерные черты:
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям.[1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита.
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным.[3][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
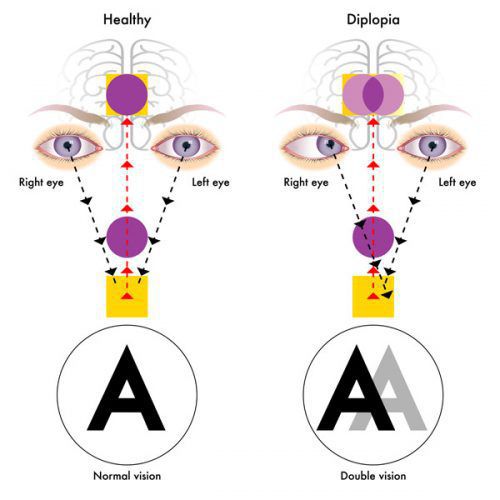
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.

Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.
Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.

Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
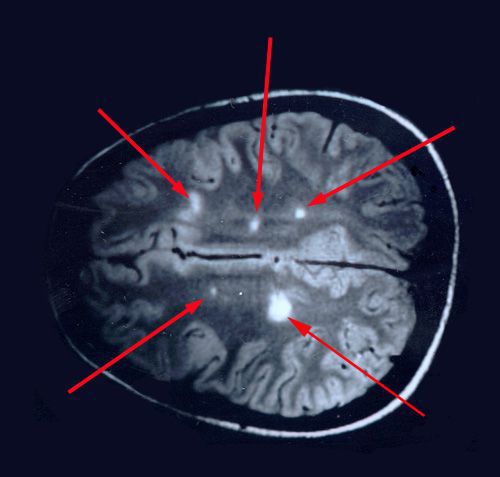
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
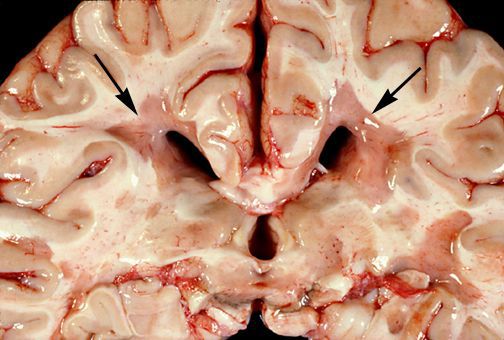
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
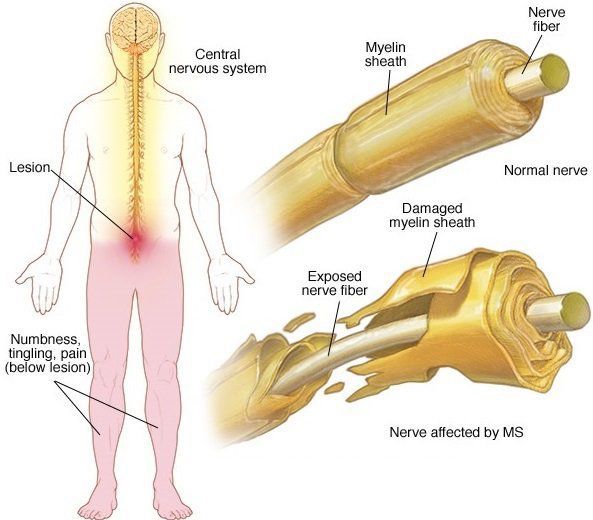
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
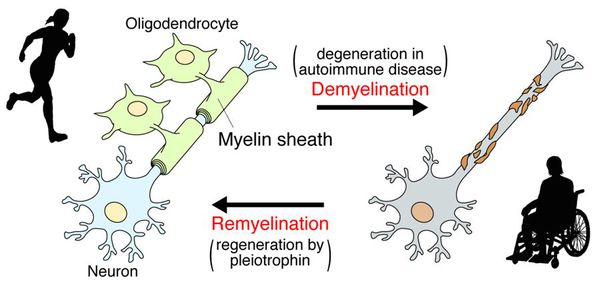
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов.[2][5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса.[9]
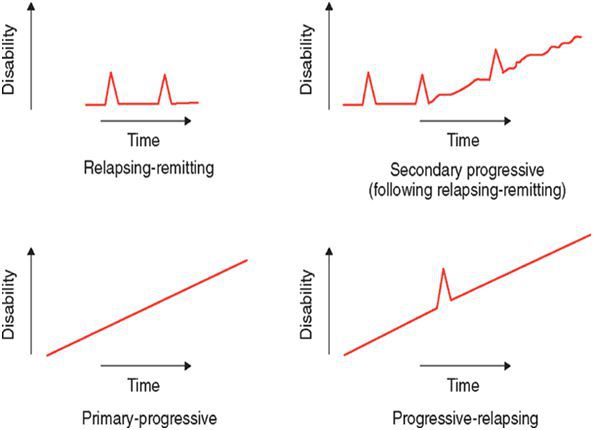
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
Осложнения рассеянного склероза
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
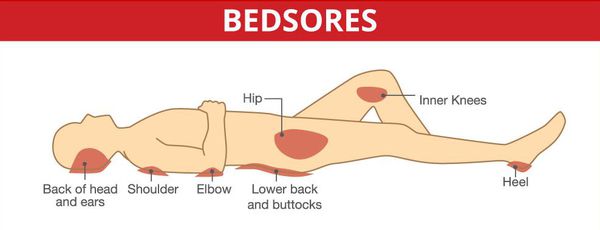
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного.[15][16]
Диагностика рассеянного склероза
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз).[10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой.[11]
| Клиническая картина (проявления РС) | Необходимые данные дополнительных исследований |
|---|---|
| Случаи обострения (≥ 2), проявления клинических признаков двух и более очагов | Дополнительные исследования не требуются (при проведении МРТ данные не должны исключать РС) |
| Случаи обострения (≥ 2), наличие одного очага (согласно объективным данным) | Подтверждение данных диссеминации «в месте» (выявление очаговых признаков) при помощи критериев: − обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в двух из четырёх областей, которые обычно поражаются при РС (перивентрикулярной, юкстакортикальной, инфратенториальной или в спинном мозге); или − возникновение нового обострения с вовлечением другой области ЦНС. |
| Единождый случай обострения, наличие двух и более очагов | Подтверждение данных диссеминации «во времени» при помощи критериев: − одновременное обнаружение бессимптомных очагов при помощи МРТ с усилением гадолиниевого контраста и присутствие неконтрастируемых очагов вне зависимости от времени; или − возникновение новых очагов с сигналом в Т2 и/или контрастируемых гадолинием очагов при проведении повторного МРТ, не связанное с периодом РС (обострением или ремиссией), в который была проведена первая МРТ; или − возникновение повторного обострения. |
| Единождый случай обострения, наличие одного очага (по объективным данным) — проявление одного симптома, клинически изолированный синдром | Подтверждение данных диссеминации «в месте» при помощи критериев: − обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в двух из четырёх областей, которые обычно поражаются при РС (перивентрикулярной, юкстакортикальной, инфратенториальной или в спинном мозге); или − возникновение второго обострения с вовлечением другой области ЦНС. Также необходимо подтверждение данных |
| Начилие постепенно прогрессирующих неврологических симптомов с подозрением на РС (первично-прогрессирующая форма) | Прогрессирование РС на протяжении года (ретроспективно или проспективно) и подтверждение двух из трёх критериев: − данных диссеминации очагов «в пространстве» в головном мозге — обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в типичных для РС областях (перивентрикулярной, юкстакортикальной или инфратенториальной); − данные диссеминации очагов «в пространстве» в спинном мозге — выявление очагов с сигналом в Т2 (≥ 2) при проведении МРТ спинного мозга; − положительные результаты исследования цереброспинальной жидкости — выявленные олигоклональные полосы иммуноглобулинов G при помощи изоэлектрического фокусирования и/или повышенного индекса IgG. |
Источник
