Сосуды сердца у плода
Транспозиция сердечных сосудов является одним из самых тяжелых пороков развития сердца. При этом транспозиция магистральных сосудов (ТМС) имеет еще и высокий процент распространенности: около 15% среди общего числа нарушений. Данное заболевание имеет лишь один способ лечения – и это операция.
Медицина пока не установила точных причин данной патологии. Возможно, ее провоцируют неблагоприятная экологическая ситуация, болезни или вредные привычки матери.
Работа сердца
Сердце человека включает в свое строение две половины, которые отделены друг от друга сплошной перегородкой. В каждой из них есть по одному желудочку и предсердию, а также отверстие между ними, перегораживаемое клапаном.
Сердце — это орган, работающий по циклическому типу, каждый его цикл состоит из трех ступеней: систола предсердий, систола желудочков и ,последняя, – диастола. На первой ступени кровь переливается внутрь предсердий, затем, на второй стадии, увеличивается внутрикамерное давление, и она переходит в аорту и легочную артерию, в которых давление гораздо меньше. Последняя фаза – это сердечная пауза, она длится 0,1 секунды.
В организме человека функционируют два круга кровообращения: малый и большой. За каждый отвечает одна из половин сердца.
Чтобы кровь могла обогатиться кислородом, ей нужно сначала переместиться из правого желудочка и попасть в легочную артерию, по которой она дойдет до легких. Насыщенная кислородом, она попадает в левое предсердие, из него – в левый желудочек, отправляющий ее в аорту, ведущую к органам и тканям организма.
Но транспозиция магистральных сосудов нарушает нормальную связь кругов кровообращения, смешение которых происходит только внутри сердца.
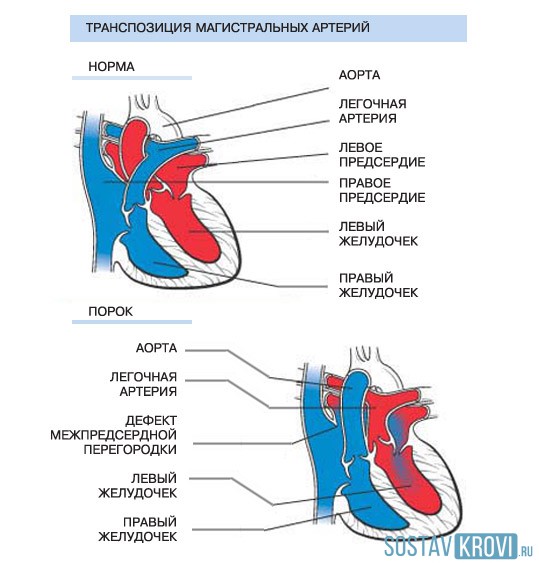 Сердце в норме и при транспозиции магистральной артерии
Сердце в норме и при транспозиции магистральной артерии
У плода
Основная черта транспозиции – это смена обычного расположения сердечных сосудов. Из-за этого меняется и сердечное функционирование. Поступая от легких, обогащенная кислородом кровь вновь оказывается в правом предсердии. Переливаясь из левого желудочка в аорту, она разносится по всем частям организма, однако затем возвращается по венам в левое предсердие. То есть, говоря проще, легочное кровообращение происходит отдельно от кровообращения всего тела.
Данное обстоятельство ставит жизнь больного под угрозу смерти.
Но транспозиция магистральных сосудов у плода не представляет для него угрозы, пока он находится в чреве матери. Дело в том, что его сосуды, обслуживающие легкие пока не работают. Через пуповину он получает полную кислорода кровь от матери. Продвижение крови большого круга становится возможным благодаря артериальному протоку. Однако после рождения состояние здоровья малыша приобретает критический характер.
Срок жизни при наличии транспозиции магистральных сосудов у ребенка определяется наличием и размером просвета между желудочками или предсердиями. Нормальная жизнедеятельность в таком состоянии невозможна. Сердце попытается возместить недостаточное качество крови ее количеством, что очень сильно нагружает его. Из-за этого в скором времени развивается сердечная недостаточность.
У новорожденных
Первоначально качество здоровья ребенка может даже расцениваться как положительное. Однако транспозиция магистральных сосудов у новорожденных детей вызывает посинение наружных тканей – акроцианоз кожи. В последующие дни постепенно будут появляться все новые симптомы транспозиции: одышка, отеки внутренних органов. При рентгенографии обнаружится отхождение аорты.
Виды
Среди разновидностей этой болезни различают три вида. Самый тяжелый из них – простая ТМС, когда симптомы транспозиции не возмещаются дополнительными пороками сердца.
При ТМС простого типа присутствует полная перемена расположения главных сердечных сосудов, абсолютная изоляция кругов кровообращения. Ребенок рождается на нормальном сроке беременности в удовлетворительном состоянии. Артериальный проток закрывается, так как отпадает надобность в нем.
Чтобы поддерживать проток в открытом состоянии, врач прописывает больному определенные препараты. Поддержание такого открытости протока является единственным способом, при котором возможно смешение венозной и артериальной крови. В дальнейшем необходимо будет провести операцию, только таким путем возможна дальнейшая жизнь ребенка.
Второй вид — транспозиционных магистральных сосудов с нарушениями строения межжелудочковой и предсердечной перегородки, в которой наблюдается аномальное отверстие. Это обеспечивает частичную связь двух кругов кровообращения. Но никакой хорошей перспективы это не дает.
Пожалуй, есть единственное преимущество данной разновидности – транспозиция магистральных сосудов у детей на первых сроках не провоцирует тяжелых осложнений. Появляется время на то, чтобы спланировать операцию, тщательно выявив особенности патологии.
Аномальный просвет в перегораживающей стенке может иметь разный размер, от которого во многом зависит состояние ребенка. При малом отверстии симптомы порока сердца менее выражены, но его все же легко выявить. При большем диаметре отверстия наблюдается почти полный обмен крови, из-за чего можно оценить состояние больного как положительное. Однако внутри сердца давление в одном желудочке становится таким же, как и в другом, что приводит к развитию легочной гипертензии.
Если вовремя не провести операцию на сердце, сосуды малого круга у ребенка разрушаться до такого критического состояния, в котором она уже ничем не сможет помочь. При корригированной транспозиции магистральных сосудов вызывается смена положения сердечных желудочков, вместо сосудов. Процесс кровообращения в таком случае происходит так: не содержащая кислорода венозная кровь проникает в желудочек левой половины, присоединяющий к себе легочную артерию. Обогатившись в легких, она оказывается в правом желудочке, дальнейший путь к частям организма лежит по большому кругу кровообращения, в который она попадает через аорту. Из сложившейся картины видно, что осуществляется почти нормальное функционирование кровеносной системы. Осложнений и критических симптомов в данном случае не возникает.
Но правый сердечный желудочек, не предназначенный для обеспечения большого круга, работает слабее, чем левый. Поэтому у людей с такой разновидностью ТМС наблюдаются некоторые нарушения в развитии.
Диагностика
Выявлена транспозиция магистральных сосудов сердца может быть еще на начальных этапах беременности с применением УЗИ (ультразвуковое исследование). Благодаря особой системе кровообращения ребенка, находящегося в утробе, заболевание не приводит к осложнениям его развития. Но такое не проявляющееся наличие патологии и становится основной причиной не установленной угрозы для жизни до момента рождения.
Проводится диагностика транспозиции магистральных сосудов с применением следующих средств:
- Оценка проводимости миокарда производится на ЭКГ сердца.
- О патологиях сердца и его основных сосудов позволяет узнать эхокардия.
- Определение сердечных размеров и места прохождения артериального ствола, которые сильно отличаются от здоровых, происходит на рентгенографии.
- Катетеризация определяет работоспособность клапанов и показатели давления в разных участках сердечной камеры.
- Метод определения расположения сосудов – ангиография.
- КТ (компьютерная томография), ПЭТ выявляют дополнительные патологии, для грамотного планирования хирургического вмешательства.
 Процедура ЭКГ у новорожденных
Процедура ЭКГ у новорожденных
Если у плода была выявлена ТМС, разумным решением во многих случаях станет прерывание беременности. Операции по лечению транспозиции сосудов проводят лишь в немногих специализированных клиниках, а других альтернатив устранения заболевания нет.
Если женщина все же решится на дальнейшее вынашивание плода, следует заранее определить ее в больницу, способную осуществить подобную операцию. Обычные роддомы предлагают только приносящую временный эффект стабилизации процедуру Рашкинда.
Лечение
Перед родителями ребенка с ТМС встает вопрос, можно ли вылечить это заболевание другими методами. К сожалению, лечение транспозиции магистральных сосудов возможно только путем операции. Первые несколько дней после рождения считаются лучшим периодом для ее проведения. Пагубное влияние на дыхательную и кровеносную систему при этой патологии происходит очень быстро, именно поэтому промежуток времени между появлением на свет и операцией должен быть как можно меньше.
Существует два вида лечения:
- Применение паллиативного вмешательства позволяет повысить активность малого круга. При этой процедуре между предсердиями специально создается отверстие. Это заставляет правый желудочек начинает работать на два круга кровообращения.
- Корригирующие операции предусматривают перемену неправильно расположенных сосудов местами: легочную артерию сшивают с правым желудочком, а аорту – с левым.
На протяжении всей жизни будет необходимо постоянно наблюдаться у кардиолога. С возрастными изменениями возможны осложнения. Ограничение в физической нагрузке распространятся на все виды транспозиции сосудов, это правило нужно все время неукоснительно соблюдать.
Следует провести тщательные исследования состояния плода, чтобы исключить возможность наличия такого смертельно опасного заболевания. Только своевременная постановка диагноза и операция являются гарантией сохранения жизни ребенка.
Источник
Основные пороки сердца у плода формируются в 1 триместре беременности на сроке 12-14 недель. Это может быть реакция на внешние факторы либо генетические проблемы. К этому сроку происходит формирование сердечной мышцы плода, поэтому будущей матери необходимо пройти УЗИ обследование на выявление патологий органа.

Во внутриутробном развитии пороки сердца возникают как реакция организма на нарушение плацентарного кровообращения либо воздействие канцерогенных веществ (формальдегиды, никотин, токсические вещества).
Аномалии положения сердца плода
Среди аномалий расположения сердца выделяют эктопию сердца (размещение вне грудной клетки). К таким патологиям относят декстрокардию (смещение сердца в правую сторону относительно нормального положения) и мезокардию (расположение сердца не с левой стороны грудины, а по срединной линии тела).
Эктопия сердца у плода возникает на сроке 14-18 дней с момента зачатия мезадерма начинает развиваться неправильно, что вызывает неправильное срастание брюшной стенки. У плода либо отсутствует диафрагма вообще, либо нет диафрагмального сегмента перикарда.
Из-за отверстия в стенке между правым и левым желудочком слышны интракардиальные шумы. Также у плода эктопия сердца нередко сопровождается другими аномалиями — гидроцефалией, энцефалоцеле и пр.
Надо сказать, что существует высокая вероятность ошибочного диагноза по установки положения сердца. При тазовом предлежании плода на УЗИ сердца визуализируется справа, хотя на самом деле оно располагается в положенном месте.
В 71% случаев эктопия сердца вызывается плевральным выпотом, кистозным аденоматозным пороком развития лёгкого, диафрагмальной грыжей.
Различают четыре вида эктопии:
- абдоминальная (сердце находится в брюшине);
- грудная (сердце выходит наружу через дефекты грудины);
- торакоабдоминальная (пентада Кантрелла — сложнейшая патология, имеющая комплекс отклонений от нормы);
- шейная (сердце смещается в область сердца).
Грудная эктопия встречается в 55-60% случаев, торакоабдоминальная — в 38%, шейная — почти в 3%. Выживаемость составляет около 10%. В большинстве случаев при эктопии младенец либо рождается мёртвым, либо умирает сразу после рождения.
Патология сопровождается смещением других внутренних органов, которые не защищены от механических повреждений и подвержены инфекциям и вирусам больше обычного.
Врождённые дефекты сердца
Пять наиболее встречаемых дефектов — это тетрада Фалло, дефект межжелудочковой перегородки, транспозиция магистральных сосудов, коарктация аорты, гипоплазия левых камер.
Оптимальным сроком для проведения ультразвуковой диагностики сердца плода считается период 24-26 недель беременности. Именно в это время анатомические структуры сердца максимально визуализируются, а на более ранних сроках можно увидеть только явные и глобальные пороки сердца.
Наиболее информативен ультразвуковой осмотр 4-камерного среза сердца. После которого при любом отклонении от нормы женщина отправляется на более детальное обследование плода с использованием допплеровской эхокардиографии. Также проводится кариотипирование, потому что в 30% случаев аномалии являются результатом хромосомных нарушений.
Что выявляет УЗИ
В нашей клинике используется современное 4D оборудование, имеющее допплеровский режим. С его помощью можно получить изображение 3-х главных сосудов — верхней полой вены, лёгочного ствола и восходящей аорты. Во время обследования выявляется не только расположение сосудов, но и их диаметр и другие параметры.
На экране монитора будут видны следующие патологии плода:
- Уменьшение диаметра аорты при расширении лёгочного ствола можно говорить об гипоплазии (недоразвитости) левых отделов сердца малыша, отвечающих за начало кровообращения;
- Уменьшение ствола лёгочной артерии в размерах при сохранении в норме диаметров аорты и верхней полой вены указывает на стеноз (сужение) лёгочной артерии. У плода выявляются только выраженные формы;
- Маленький диаметр аорты при нормальном 4-камерном строении сердца является следствием коарктации аорты (сужение аорты сердца в определённом сегменте);
- Визуализация 2 сосудов вместо 3 может быть следствием соединения сосудов в общий артериальный ствол;
- Смещение аорты вперёд или правее лёгочной артерии наблюдается при транспозиции магистральных сосудов;
- Диаметр аорты расширен, но при этом сужен диаметр лёгочной артерии, а аорта смещена вперёд. Это может является тетрадой Фалло (очень тяжёлая сочетанная аномалия сердца). Проблема включает в себя стеноз или гипертрофию выходного отдела правого желудочка, дефект межжелудочковой перегородки, декстропозицию аорты (отхождение в правую сторону). Диагностика плода крайне затруднительна, поэтому на помощь приходит допплеровский режим, помогающий визуализировать поток крови в аорту из обоих желудочков;
- Гипоплазия (недоразвитость) правых камер сердца определяется по уменьшению их размеров относительно левых камер. Эта патология сопровождается обычно дисплазией (провисанием или выбуханием) митрального клапана;
- Общий предсердно-желудочковый канал виден как дефект перегородки сердца с расщеплением атриовентрикулярного клапана;
- Гипопластический синдром левых отделов сердца проявляется в виде недоразвития желудочка и митрального и аортального клапанов;
- Единственный желудочек также не является нормой, потому что их должно быть два и они хорошо просматриваются в четырёхкамерном срезе;
- При недоразвитости трёхстворчатого клапана кровь из правого предсердия не попадает в левое, что хорошо видно при допплеровском исследовании;
- Со 2 триместра фиброэластоз эндокарда визуализируется как утолщение миокарда и ухудшении его сокращения;
- Недоразвитие миокарда одного из желудочков (аномалия Уля) заметна на 2 триместре.
Какие патологии сердца у плода сложно выявить на скрининговом УЗИ
Трудности в диагностике заболеваний сердца на УЗИ вызывают следующие патологии органа:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- транспозиция главных артерий.
При подозрении на их наличие, пациентка должна регулярно наблюдаться и соблюдать все рекомендации гинеколога.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Основные пороки сердца у плода формируются в 1 триместре беременности на сроке 12-14 недель. Это может быть реакция на внешние факторы либо генетические проблемы. К этому сроку происходит формирование сердечной мышцы плода, поэтому будущей матери необходимо пройти УЗИ обследование на выявление патологий органа.
Во внутриутробном развитии пороки сердца возникают как реакция организма на нарушение плацентарного кровообращения либо воздействие канцерогенных веществ (формальдегиды, никотин, токсические вещества).
Причины и механизм развития пороков сердца
Сердце формируется одним из первых из всех органов эмбриона. Уже в первом триместре оно начинает свою работу. Порок сердца при беременности у плода является чаще всего результатом наследственных факторов, болезней женщины, расплатой за вредный образ жизни будущей матери. Реже формирование ВПС связано с другими аномалиями развития эмбриона, например, с синдромом Дауна.
Женщины с высоким риском: кто подвержен опасности?
- перенесших выкидыши, мертворождения;
- возрастом старше 35 лет;
- куривших во время беременности;
- живущих в районах с неблагополучной экологией;
- переболевших на ранних сроках беременности краснухой;
- употреблявших во время беременности аспирин, сульфаниламидные препараты, антибиотики;
- имеющих тяжелый семейный анамнез по порокам сердца.
Врожденный порок сердца – дефект, находящийся в структуре сердца. По статистике, десять детей из тысячи будут иметь диагноз ВПС в своих медицинских картах. И число их будет расти, в основном по причине повышения доступности и эффективности диагностических методик. Сейчас диагноз можно поставить не дожидаясь рождения малыша, с помощью стандартных аналитических систем на различных сроках внутриутробного развития.
Пороки сердца отличаются разнообразием семиотики. Врачи-кардиологи делят их на «бледные» и «синие». Для первых характерна бледность кожи. К ним относятся в основном дефекты сердечных перегородок. При «синих» кожа приобретает синюшный оттенок. Связано это с тем, что в крови недостаточно кислорода. К «синему» типу пороков относятся более тяжелые состояния: болезнь Фалло, транспозиция магистральных сосудов и другие.
К комбинированным принято относить патологии клапанов сердца. Они вызываются недоразвитием створок, а также их склеиванием, как правило, из-за перенесенной матерью при беременности вирусной инфекции.
Самый важный период в развитии сердца — с четырнадцатого по шестидесятый день от зачатия. Именно тогда сердце разделится перегородками и станет четырехкамерным, из общего артериального ствола выделится аорта и легочная артерия, образуется желудочек, сформируются клапаны.
Если в любой из этих важных для развития эмбриона дней беременный организм столкнется с угрозой, вполне возможны последствия в виде формирования дефекта в сердечно-сосудистой системе.
Как правило, о многих пороках сердца будущие родители узнают на первом скрининге, то есть, начиная с 12 недели беременности. Если аномалия слишком тяжела, после ряда уточняющих обследований матери будет предложено прервать беременность. Если ВПС будущего ребенка совместим с жизнью, у родителей будет время подготовиться к неизбежной после его рождения операции на сердце.
В некоторых регионах России уже сейчас проводятся внутриутробные операции на сердце, позволяющие малышу родиться полностью здоровым.
Норма частоты сердечных сокращений плода по неделям (таблица)
Показатели изменения ЧСС ребенка в утробе отражены в таблице:
| Акушерская неделя беременности | ЧСС (уд./мин.) |
| 4–5 | 90-120 |
| 6–7 | 100–125 |
| 8–9 | 120–150 |
| 10–11 | 125–160 |
| 12–13 | 130–170 |
| 14–15 | 140–180 |
| 16–17 | 135–170 |
| 18–19 | 135–165 |
| 20–21 | 140–170 |
| 22–23 | 130–160 |
| 24–41 | 120–160 |
Частота биения сердца ребенка во время внутриутробного развития зависит от ряда существенных факторов:
- двигательная активность;
- уровень гемоглобина;
- тонус матки;
- эмоциональное состояние женщины;
- патологии гестации: резус-конфликт, кровотечение;
- индивидуальные особенности миокарда;
- период: сон или время бодрствования.
Если женщина вынашивает двойню, частота сердечных сокращений каждого малыша обычно находится на нижней границе нормы. Хорошие показатели каждого из детей к моменту родов – 110–150 ударов в минуту. О тахикардии свидетельствуют параметры 180 ударов в минуту и более. Брадикардия у одного или двух малышей диагностируется при пульсе 100 ударов в минуту и меньше.
ЧСС не зависит от пола ребенка. В среднем, сердечко малыша в утробе бьется в 2 раза чаще, чем у его мамы. Однако существует поверье, что сердцебиение мальчиков составляет 120–150 ударов в минуту. У девочек показатель выше – 150–170. Считается, что у детей мужского пола характер сердцебиения размеренный, а у девочек более хаотичный. Научно эта информация не подтверждена. Точно узнать пол ребенка можно во время УЗИ с 18-й недели. Погрешность при определении составляет 10%.
Клинические проявления во время беременности
Как правило, беременность плодом с ВПС для женщины мало чем отличается от типичного варианта. Диагноз становится очевидным лишь при проведении УЗИ плода и его сердца, допплерографии или КТГ.
Плод, как правило, страдает от гипоксии и отличается отставанием в развитии. Возможно назначение беременной лекарственных средств, облегчающих работу сердца плода. Но о полной компенсации состояния речь, как правило, речь не идет.
Главная задача матери, вынашивающей ребенка с дефектом развития сердца, — максимально продлить срок беременности в динамике состояния плода.
Какие характеристики учитываются при выслушивании ЧСС малыша?
При обследовании работы сердца эмбриона одним из вышеуказанных методов доктор обращает внимание на такие показатели:
- Частота сердечных сокращений. Учащенное биение сердечка ребенка – симптом тахикардии. Редкий и приглушенный стук наблюдается при брадикардии. Оба состояния нуждаются в пристальном наблюдении и коррекции после выяснения причин возникновения.
- Ритмичность. Нормой являются равные временные промежутки между сердечными ударами. Пороки сердечных клапанов, гипоксия плода, внутриутробное инфицирование и другие патологии ведут к аритмии.
- Характер тонов. Четкие и звонкие удары – свидетельство того, что сердце здорово. Если слышны глухие, смазанные толчки, возможна патология.
Диагностика и детализация состояния плода
Основной показатель нормального развития плода – его сердечный ритм.
Нормальные уровни:
- 110-130 ударов до восьмой недели беременности;
- 175-185 до конца первого триместра;
- 145-160 до родов.
На пороки развития сердечно-сосудистой системы плода указывают:
- брадикардия или тахикардия;
- различные временные интервалы между ударами;
- приглушенные звуки сердцебиения – признак кислородного голодания плода.
Порок сердца у плода на УЗИ становится очевидным в случае визуализации дефекта камер органа. ЧСС будущего ребенка можно посчитать уже в первом триместре беременности на рутинном обследовании при помощи акушерского стетоскопа. Более полную информацию о работе сердца плода даст КТГ, которое назначается после 32 недели беременности. Оценив его результаты, акушеры определяют параметры состояния малыша.
Основные заключения анализа показателей состояния плода:
- ниже 1,0 — норма;
- 0,8-1,0- пограничное состояние;
- до 2,0 — первичные отклонения. Показано повторное КТГ в течение недели;
- до 3,0 — тяжелые отклонения. Показано стационарное лечение;
- более 3,0- критичное состояние плода, указывающее на его выраженные страдания.
Это доступные и для пациентки, и для врача методики обследования. Они не требуют особой подготовки и не занимают много времени.
Но лидером в исследованиях гемодинамических процессов в сердце и сосудах плода считается доплер-эхокардиография.Этот метод оценивает три основных показателя –направление, скорость и характер кровотока. Процедура такова:на животе беременной устанавливается датчик УЗИ. На экран передается цветное изображение. Красным обозначается течение крови, которая двигается в сторону датчика.Синий цвет указывает на объем крови, идущий в обратном направлении. Максимальная интенсивность того или иного цвета обозначает повышенную гемодинамику.
Чрезвычайно ценную информацию о сердце и самом плоде дает ЭХО-КГ. Исследование может назначаться на любом сроке беременности, но, как правило, выполняется начиная с 12 недели после получения настораживающих показаний первого скрининга.
Это исследование определит:
- направление и скорость кровотока в сосудах;
- проходимость кровяного русла;
- соотношение объемов входящей и выходящей из сердца плода крови;
- ЧСС.
Лучше всего проводить процедуру на сроке от 18 до 24 недели, так как именно в этот срок обеспечивается максимальный визуальный эффект.
Исследования, проведенные ранее этого времени, не будут достаточно объективными из-за малых размеров сердца. К концу беременности ЭХО-КГ плода редко используется из-за большого объема живота, затрудняющего визуализацию органа.
К решению вопросов, касающихся результатов исследования плода с ВПС, привлекается детский кардиолог и кардиохирург.
Характеристики
На протяжении всей беременности по характеристикам ритма плода можно, не вмешиваясь в организм женщины, следить за развитием, физическим состоянием ребенка, вовремя заметить нарушения и назначить терапию.
Физические особенности ЧСС эмбриона
ЧСС плода — вариабельная величина. Ритм изменяется постоянно: при движениях ребенка в утробе, во время отдыха, после приема пищи мамой, как реакция на падение глюкозы в сыворотке.
В связи с особенностями системы кровообращения эмбриона на разных стадиях гестации сердцебиение определяется несколькими факторами:
- этапом формирования камер сердца;
- наличием структурных аномалий;
- врастанием волокон автономной нервной системы в миокард;
- сменой цикла отдыха/активности плода;
- уровнем глюкозы в крови матери;
- количеством гемоглобина в крови;
- состоянием маточно-плацентарного кровотока;
- наличием компрессии пуповины;
- состоянием околоплодных вод;
- общим состоянием здоровья матери.
Таблица нормальных показателей на разных сроках
ЧСС плода изменяется в зависимости от сроков беременности. До 9—10 недель частота прогрессивно возрастает до 170—180/мин., а затем, к 33-й неделе, постепенно стабилизируется на отметке 140—160/мин.
Таблица норм сердцебиения плода по неделям беременности
Некоторые мои пациентки пытаются по ЧСС плода во время первого УЗИ определить пол будущего ребенка. Они опираются на теорию, что сердце девочки бьется с частотой 150—160 в минуту, а мальчика — 140—150. Но с точки зрения медицины, а также моих наблюдений шансы таким образом угадать пол равны 50 %: на ритм эмбриона влияет множество факторов, и никак не его половая принадлежность. Тем более эти цифры не укладываются в табличные нормы сердцебиения плода по неделям, соответствующие сроку проведения первого УЗИ-скрининга.
Тактика ведения беременной
Акушерская тактика ведения беременной, которая вынашивает плод с ВПС представляет собой постановку вопроса об амнио- или кордоцентезе после тщательного эхокардиографического исследования. Их цель — получить материал для проведения хромосомного анализа. Если дефект выявится у нежизнеспособного эмбриона, беременной будет предложен аборт. Срок при этом не имеет никакого значения, особенно если порок сердца будет сочетаться с генетическими аномалиями.
Если ВПС совместим с жизнью, беременная будет до конца срока находится под усиленным наблюдением акушеров. По истечению сорока недель ей будет предложено госпитализироваться для родов в специализированный перинатальный центр. Как правило, у подобного плода показано родоразрешение при помощи кесарева сечения.
После родов малыш будет переведен для обследования, лечения и возможной хирургической операции в кардиологическое отделение детской больницы.
Какие патологии сердца у плода сложно выявить на скрининговом УЗИ
Трудности в диагностике заболеваний сердца на УЗИ вызывают следующие патологии органа:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- транспозиция главных артерий.
При подозрении на их наличие, пациентка должна регулярно наблюдаться и соблюдать все рекомендации гинеколога.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Как послушать сердцебиение плода в домашних условиях
На сегодняшний день прогресс находится на одном из пиков своего развития. Поэтому очень большое количество диагностических операций своего организма можно сделать дома, не прибегая к помощи врачей. Рынок медицинских приборов пестрит разными гаджетами и аппаратами, которые помогут вам послушать сердцебиение вашего малыша не выходя из дома.
Но несмотря на такую доступность, лучше предоставить контроль этого показателя специалисту, ведь врачу легче определить нарушение в работе сердца, чем человеку без медицинского образования.
Как узнать пол ребенка по сердцебиению: народные способы
В медицинских кругах довольно скептически относятся ко всякого рода народным приметам, и считается, что единственными наиболее точными способами определения пола ребенка являются УЗИ и забор крови на проведение специального генетического анализа. Но не всегда во время проведения УЗИ малыш хочет открыть тайну своей гендерной принадлежности, а анализ крови проводится только в случаях угрозы возникновения генетического заболевания. Поэтому очень большое количество будущих родителей обращаются за помощью к опыту предков.
Одна из народных примет гласит, что сердце девчонок бьется сильнее, чем мальчишек, а некоторые из врачей даже обозначают границы частоты ударов сердца для девочек и мальчиков. Считается, что число ударов сердца мальчиков не превышает 140-150, а вот для девочек этот показатель составляет 150 ударов и более.
Из личного опыта автора: когда я была беременной, то тоже задавалась вопросом о поле своего ребенка, и однажды мне попалась на глаза эта информация. Почитав, я о ней благополучно забыла. Но когда попала в больницу, то память быстро восстановила приобретенную информацию, и мне стало интересно, не врет ли примета. Вместе со мной в палате лежало десять человек. У троих из нас, включая меня, УЗИ показало девочек, у остальных – мальчиков. Каждое утро врач совершал обход палат и обязательным ритуалом было измерение частоты сердечных сокращений. И вот что я заметила, что у всех, у кого по данным УЗИ были мальчики, сердце билось со скоростью до 140 ударов в минуту, а вот те, у кого девочки – в районе 150-155 ударов минуту. Не знаю, может это просто стечение обстоятельств, либо же в этом что-то есть.
Норма, патология, контроль
Сердцебиение плода – словно сигналы из его персонального космоса: единственный способ связи, по которому врачи раньше судили о состоянии малыша, его развитии, самочувствии, благополучии. Современные методы диагностики позволяют обследовать еще нерожденного малыша вдоль и поперек, и даже при необходимости прооперировать ребенка, не прерывая беременность. Но сердцебиение малыша по-прежнему остается важнейшим показателем для врачей-акушеров.
Какие показатели сердцебиения плода – норма, а что может свидетельствовать о патологии?
Зачем изучают сердцебиение будущего ребенка
В обязательном порядке проводят всем беременным измерение частоты сердечных сокращений будущего малыша, единственное, что одним это делают чаще, вторым – реже. Но данная процедура является обязательной в списке.
Благодаря данным о сокращении сердца плода врач способен выявить любые негативные изменения в развитии малыша. Ведь любое проявление заболевания сказывается на частоте сердечного биения. И чем раньше будет выявлена патология, тем легче ее лечить.
Резюме
Кардиотокография является более точным и более объективным по сравнению с аускультацией стетоскопом методом контроля сердечной деятельности плода. Важным является то, что контроль ЧСС плода проводится как при наблюдении за течением беременности и развитием плода, так и в период родов. Мониторирование позволяет врачу своевременно принять решение о проведении оперативного родоразрешения при выявлении угрозы для жизни будущего ребенка.
Телеканал «Семья.ТВ», специалист рассказывает о методах пренатальной диагностики, в том числе о кардиотокографии:
Врач-гинеколог Жушман В. В. рассказывает о кардиотокографии:
Движение крови по примитивному сердцу
В венозный синус поступает кровь из общих кардинальных вен, пупочных вен и желточных вен.
- Общие кардинальные вены несут кровь из эмбриона.
- Пупочные вены несут кровь от плаценты.
- Желточные вены несут кровь из пупочного пузыря.
После поступления в венозный синус кровь течет через синусовый клапан в первичный атриум. Затем она вытекает из предсердия в первичный желудочек через атриовентрикулярный (АВ) канал. Когда первичный желудочек сжимается, он перекачивает кровь в пуповину и через артериальный ствол направляет в аортальный мешок. Оттуда кровь поступает в фарингеальные арочные артерии, а затем в дорсальную аорту. Далее кровь возвращается к эмбриону, плаценте и пупочному пузырю.
Видео: Развитие сердца
Формирование сердечных клапанов
Аортальные и легочные полулунные клапаны развиваются из трех подушечек субэндокардиальной ткани, присутствующей вокруг отверстия аорты и легочного ствола. Они превращаются в три бугорка.
Трехстворчатые и митральные AV-клапаны формируются из пролиферативной ткани, окружающей AV-каналы. В структуру трикуспидального клапана входит три бугорка, а в митральный (то есть двустворчатый) — два. В дальнейшем клапаны и?
