Сосуды у полюсов почки

Оглавление темы “Топографическая анатомия почки.”:
- Почки. Почка. Топография почки. Строение почки.
- Топография почек. Скелетотопия почек.
- Синтопия почки. Фиксация почки. Артерии почки.
- Почечные вены. Лимфатические сосуды почки. Иннервация почки.
Почки. Почка. Топография почки. Строение почки.
Почки располагаются в верхнем отделе забрюшинного пространства по обеим сторонам позвоночника. По отношению к задней брюшной стенке почки лежат в поясничной области. По отношению к брюшине они лежат экстраперитонеально.
На переднюю брюшную стенку почки проецируются в подреберных областях, частично в надчревной; правая почка нижним концом может достигать правой боковой области.
Правая почка, как правило, располагается ниже левой, чаще всего на 1,5—2 см.
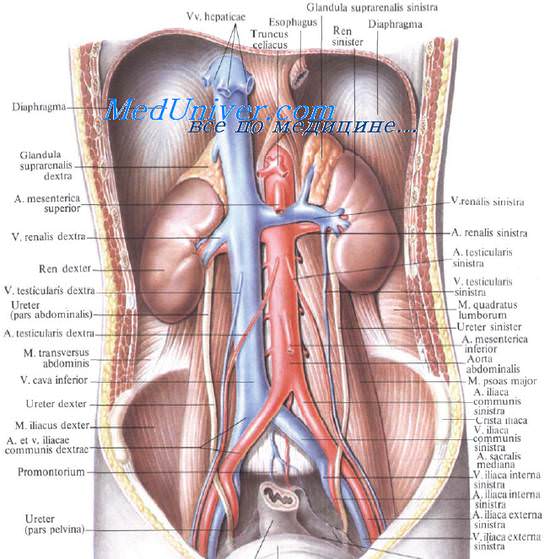
Почка имеет бобовидную форму. В почке различают верхний и нижний концы (полюсы), переднюю и заднюю поверхности, латеральный (выпуклый) и медиальный (вогнутый) края. Медиальный край обращен не только медиально, но и несколько вниз и вперед. Средняя вогнутая часть медиального края содержит почечные ворота, hilum renale, через которые входят почечные артерии и нервы и выходят вена и мочеточник. Вертикальный размер почки — 10—12 см, поперечный — 6—8 см, толщина — 3—5 см. Выпуклый край почки обращен назад и кнаружи, он отстоит на 9—13 см от срединной линии.
Продольные оси почек образуют острый угол, открытый книзу, то есть верхними полюсами почки сближаются (конвергируют), а нижними — расходятся (дивергируют).
Почка окружена тремя оболочками, из которых фиброзная капсула, capsula fibrosa, прилегает к паренхиме органа; за ней идет жировая клетчатка, которую в клинической практике чаще называют paranephron. Ее ограничивает жировая капсула, capsula adiposa. Самой наружной оболочкой является fascia renalis, образованная забрюшинной фасцией, fascia extraperitonealis.
Топография почек. Скелетотопия почек.
Верхний конец левой почки расположен на уровне верхнего края XI ребра, правой — на уровне одиннадцатого межреберья.
Ворота левой почки лежат на уровне ХII ребра, правой — ниже XII ребра. Передняя проекция почечных ворот, «передняя почечная точка», определяется в углу между наружным краем прямой мышцы живота и реберной дугой, то есть справа совпадает с проекционной точкой желчного пузыря.
Нижний конец левой почки располагается по линии, соединяющей нижние точки X ребер, правой — на 1,5—2 см ниже.
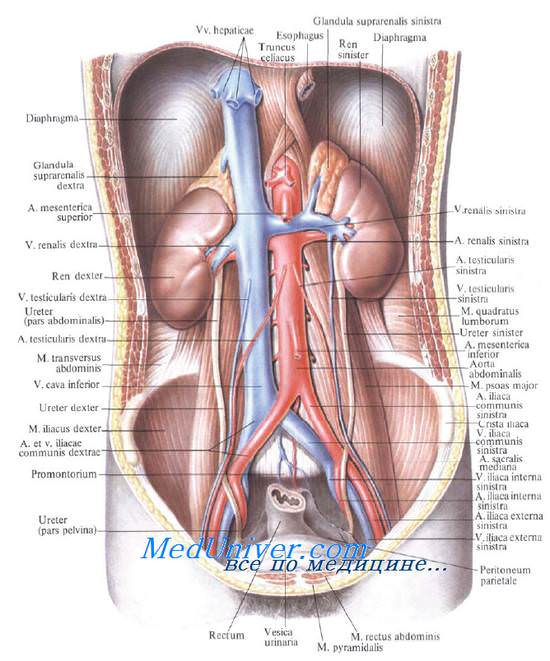
Со стороны поясничной области почки проецируются на уровне XII грудного, I и II (иногда и III) поясничных позвонков, причем наружный край почек отстоит от срединной линии примерно на 10 см.
Ворота почки проецируются на уровне тела I поясничного позвонка (или хряща между I и II поясничными позвонками).
Задняя проекция почечных ворот, «задняя почечная точка», определяется в углу между наружным краем мышцы, выпрямляющей позвоночник, и XII ребром.
Давление в передней и задней точках при пальпации в случаях поражения почечной лоханки обычно вызывает резкую боль.
В воротах почки лежат окруженные жировой клетчаткой почечная артерия, вена, ветви почечного нервного сплетения, лимфатические сосуды и узлы, лоханка, переходящая книзу в мочеточник. Все перечисленные образования составляют так называемую почечную ножку.
В почечной ножке наиболее переднее и верхнее положение занимает почечная вена, несколько ниже и кзади располагается почечная артерия, наиболее низко и кзади лежит почечная лоханка с началом мочеточника. Иначе говоря, и спереди назад, и сверху вниз элементы почечной ножки располагаются в одинаковом порядке (для запоминания: Вена, Артерия, Лоханка — ВАЛя).
Синтопия почки. Фиксация почки. Артерии почки.
Почки соприкасаются со многими органами брюшной полости и забрюшинного пространства, но не прямо, а посредством своих оболочек, фасциально-клетчаточных прослоек, а спереди, кроме того, и брюшины.
Позади почки, за fascia retrorenalis и fascia abdominis parietalis, расположены поясничный отдел диафрагмы, квадратная мышца поясницы, апоневроз поперечной мышцы живота и изнутри — поясничная мышца. За участком почки, лежащим выше XII ребра, находится плевральный реберно-диафрагмальный синус.
Над каждой почкой сверху и несколько кпереди и медиально от ее верхнего конца в фасциальной капсуле лежит надпочечник, gl. suprarenalis, примыкая своей задневерхней поверхностью к диафрагме.
Передняя поверхность правой почки в верхней трети или половине покрыта брюшиной, связывающей почку с печенью (lig. hepatorenale), и прилегает верхним концом к висцеральной поверхности правой доли печени. Ниже к переднелатеральной поверхности почки прилегает flexura coli dextra, к переднемедиальной поверхности (у ворот) — pars descendens duodeni. Нижний отдел передней поверхности почки подходит к брюшине правого брыжеечного синуса.

Перечисленные отделы этих органов отделены от почки fascia prerenalis и рыхлой клетчаткой.
Передняя поверхность левой почки вверху, где она прилегает к желудку, и ниже mesocolon transversum, где она прилегает к левому брыжеечному синусу, а через него к петлям тощей кишки, покрыта брюшиной. Кпереди от средних отделов левой почки располагаются хвост поджелудочной железы, селезеночные сосуды и flexura coli sinistra, а к латеральным отделам почки ниже ее середины прилегает нисходящая ободочная кишка; выше к участку левой почки, покрытому брюшиной, прилежит fades renalis селезенки (lig. splenorenale).
Медиально, со стороны ворот обеих почек, находятся тела XII грудного и I и II поясничных позвонков с медиальными участками начинающихся здесь ножек диафрагмы. Ворота левой почки прилегают к аорте, а правой — к нижней полой вене (рис. 9.10).
Почку фиксируют почечные фасции, окружающая жировая клетчатка, сосуды почечной ножки и внутрибрюшное давление.

Почечные артерии, аа. renales, отходят от боковых стенок брюшной аорты ниже верхней брыжеечной артерии на уровне I—II поясничных позвонков и идут к воротам почек. A. renalis dextra проходит позади нижней полой вены и нисходящей части двенадцатиперстной кишки, она длиннее левой. Длина правой почечной артерии равна 5—6 см, левой — 3—4 см. Средний диаметр артерий равен 5,5 мм.
Кпереди от левой почечной артерии располагается хвост поджелудочной железы. В этом месте a. renalis sinistra может располагаться близко к селезеночной артерии, проходящей забрюшинно вдоль верхнего края хвоста поджелудочной железы.
От обеих почечных артерий отходят вверх тонкие аа. suprarenales inferiores, а вниз — rr. ureterici.
У ворот почки a. renalis делится обычно на две ветви: более крупную переднюю и заднюю, ramus anterior et ramus posterior. Разветвляясь в почечной паренхиме, эти ветви образуют две сосудистые системы: пред- и позадилоханочную.
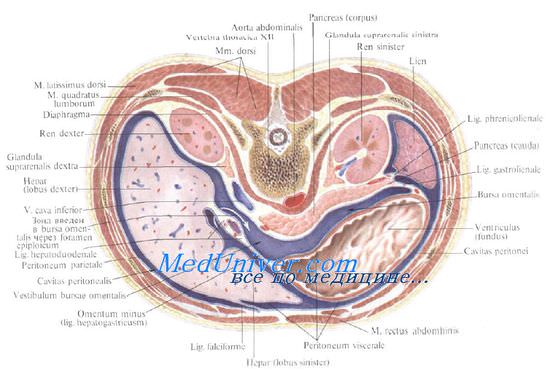
Почки – пироговский срез
Внутри почки выделяют пять почечных сегментов: верхний, передневерхний, передненижний, нижний и задний. К каждому из них подходит одноименная артерия. Передняя ветвь почечной артерии кровоснабжает четыре сегмента, отдавая a. segmenti superioris, a. segmenti anterioris superioris, a. segmenti anterioris inferioris и а. segmenti inferioris. Задняя ветвь почечной артерии отдает только артерию заднего сегмента, a. segmenti posterioris, и rr. ureterici.
На поверхность почки сегменты проецируются приблизительно следующим образом. Верхний и нижний сегменты занимают концы почки, отграничиваясь линиями, идущими от верхнего и нижнего углов ворот почки к ее латеральному краю. Передневерх-ний и передненижний сегменты занимают переднюю часть почки.
Граница между ними идет поперечно через середину переднего края ворот почки. Задний сегмент занимает задний отдел почки между верхушечным и нижним сегментом (рис. 9.11).
Сегментарные артерии почки не анастомозируют друг с другом, что позволяет производить сегментарную резекцию почек. Разветвления чашек почечной лоханки согласуются с артериальными сегментами.
Довольно часто к одному из концов (обычно нижнему) почки подходит добавочная почечная артерия, что требует особой тщательности при перевязке сосудов во время нефрэктомии.
Учебное видео анатомии и топографии почки
Почечные вены. Лимфатические сосуды почки. Иннервация почки.
Почечные вены, vv. renales [Burow], впадают в нижнюю полую вену. Правая, естественно, короче, она обычно впадает ниже левой. В почечные вены впадает часть вен надпочечников. Левая почечная вена до своего впадения в v. cava inferior спереди пересекает аорту. В нее почти под прямым углом впадает левая яичковая (яичниковая) вена, v. testicularis (ovarica) sinistra.
Из-за этогоусловия для оттока по левой v. testicularis хуже, чем для правой, которая впадает в нижнюю полую вену под острым углом. В связи с этим в левой вене чаще возникает застой крови, который может привести к так называемому варикоцеле —расширению вен семенного канатика.
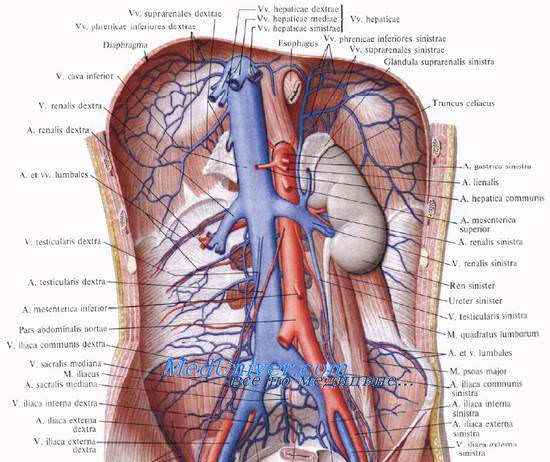
Притоки почечных вен анастомозируют с венами портальной системы, образуя портокавальные анастомозы с ветвями селезеночной вены, вен желудка, верхней и нижней брыжеечных вен.
Лимфатические сосуды из паренхимы и фиброзной капсулы почки направляются к воротам почки, где сливаются между собой и идут далее в составе почечной ножки к регионарным лимфатическим узлам: поясничным, аортальным и кавальным, откуда лимфа оттекает в cysterna chyli.
Иннервация почек осуществляется почечным нервным сплетением, plexus renalis, которое образуют ветви чревного сплетения, n. splanchnicus minor, и почечно-аортальный узел. В почку ветви сплетения проникают в виде периваскулярных нервных сплетений. Из почечного сплетения отходят ветви к мочеточнику и надпочечнику.
Видео анатомия почки от А.А. Стрелкова
– Вернуться в оглавление раздела “Топографическая анатомия, оперативная хирургия поясничной области и забрюшинного пространства”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 15.9.2020
Источник
Строение сосудов почки
Почечные артерии отходят от брюшной аорты чуть ниже верхней брыжеечной артерии — на уровне II поясничного позвонка. Кпереди от почечной артерией располагается почечная вена. В воротах почки оба сосуда находятся кпереди от лоханки.
ППА проходит позади нижней полой вены. ЛПВ проходит через «пинцет» между аортой и верхней брыжеечной артерией. Иногда встречается кольцевидная ЛПВ, тогда одна ветвь располагается впереди, а другая — позади аорты.
Нажимайте на картинки, чтобы увеличить.

Для исследования сосудов почки используют конвексный датчик 2,5-7 МГц. Положение пациента лежа на спине, датчик располагают в эпигастрии. Оцените аорту от чревного ствола до бифуркации в В-режиме и ЦДК. Проследите ход ППА и ЛПА от аорты до ворот почки.
Рисунок. В режиме ЦДК на продольном (1) и поперечном (2) срезах от аорты отходят ППА и ЛПА. Сосуды направляются к воротам почки. Кпереди от почечной артерии располагается почечная вена (3).
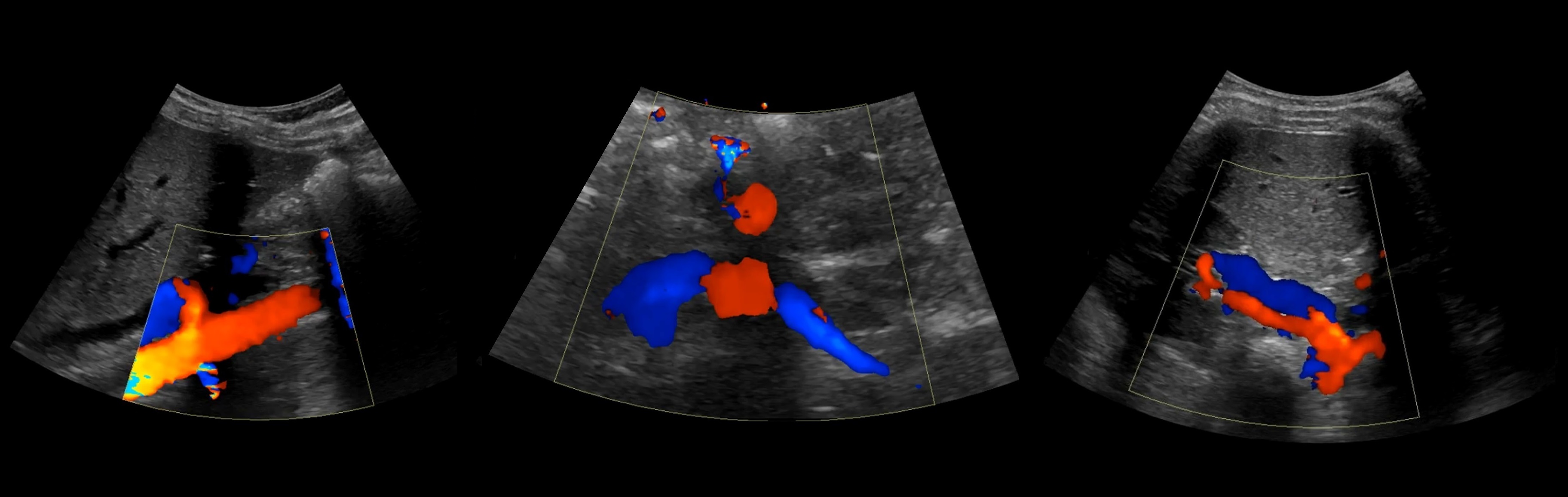
Рисунок. Почечные вены впадают в нижнюю полую вену (1, 2). Аортомезентериальный «пинцет» может сдавливать ЛПВ (3).
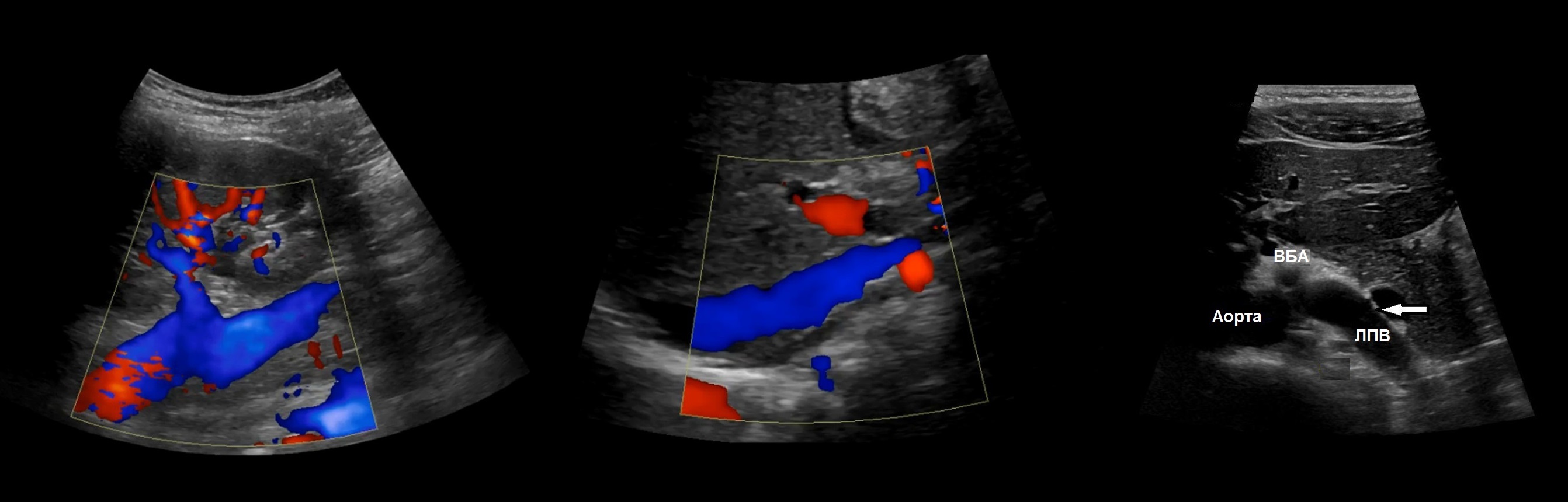
Рисунок. В воротах почки главная почечная артерия делится на пять сегментарных: задняя, верхушечная, верхняя, средняя и нижняя. Сегментарные артерии разделяются на междолевые артерии, которые располагаются между пирамидками почки. Междолевые артерии продолжаются в дугообразные → междольковые → приносящие артериолы клубочков → капиллярные клубочки. Кровь от клубочка отходит по выносящей артериоле в междольковые вены. Междольковые вены продолжаются в дугообразные → междолевые → сегментарные → главную почечную вену → нижнюю полую вену.

Рисунок. В норме при ЦДК сосуды почек прослеживаются до капсулы (1, 2, 3). Главная почечная артерия входит через ворота почки, добавочные артерии из аорты или подвздошной артерии могут подходить у полюсов (2).

Рисунок. На УЗИ здоровая почка: вдоль основания пирамид (кортикомедуллярный переход) определяются линейные гиперэхогенные структуры с гипоэхогенной дорожкой в центре. Это дугообразные артерии, которые ошибочно расценивать как нефрокальциноз или камни.

Видео. Дугообразные артерии почки на УЗИ
Доплер сосудов почки в норме
Диаметр почечной артерии у взрослых в норме от 5 до 10 мм. Если диаметр <4,65 мм, вероятно наличие дополнительной почечной артерии. При диаметре главной почечной артерии <4,15 мм, дополнительная почечная артерия имеется почти всегда.
Почечную артерию следует оценивать в семи точках: при выходе из аорты, в проксимальном, среднем и дистальном сегментах, а так же верхушечную, среднюю и нижнюю сегментарные артерии. Оцениваем пиковую систолическую (PSV) и конечно-диастолическую (EDV) скорости кровотока, индекс резистивности (RI), время ускорения (АТ), индекс ускорения (PSV/АТ). Подробнее смотри Доплер сосудов.
Нормальный спектр почечных артерий имеет выраженный систолический пик с антеградным диастолическим потоком на протяжении всего сердечного цикла. У взрослых в норме на главной почечной артерии PSV 100±20 см/сек, EDV — 25-50 см/сек, у детей раннего возраста PSV 40-90 см/сек. В сегментарных артериях PSV падает до 30 см/сек, в междолевых до 25 см/сек, в дуговых до 15 см/сек и междольковых до 10 см/сек. RI в воротах почки <0,8, RI на внутрипочечных артериях 0,34-0,74. У новорожденного RI на внутрипочечных артериях достигает 0,8-0,85, к 1 месяцу опускается до 0,75-0,79, к 1 году до 0,7, у подростков 0,58-0,6. В норме PI 1,2-1,5; S/D 1,8-3.
Рисунок. Нормальный спектр почечных артерий — высокий систолический пик, антеградный диастолический поток, низкое периферическое сопротивление — RI в норме <0,8.
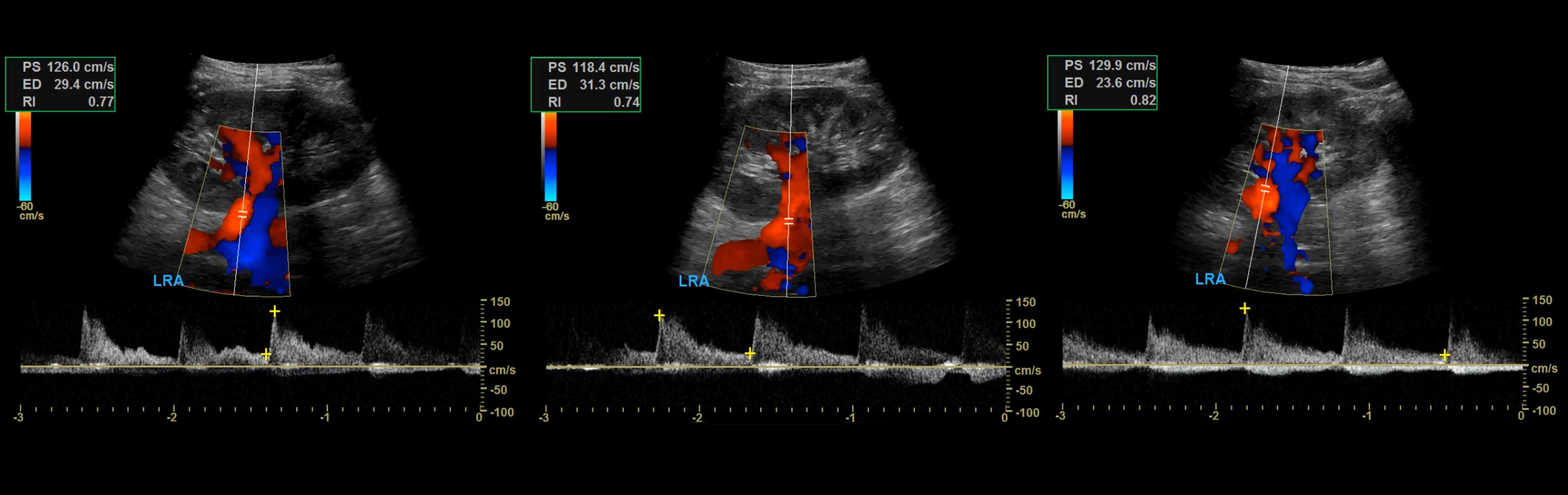
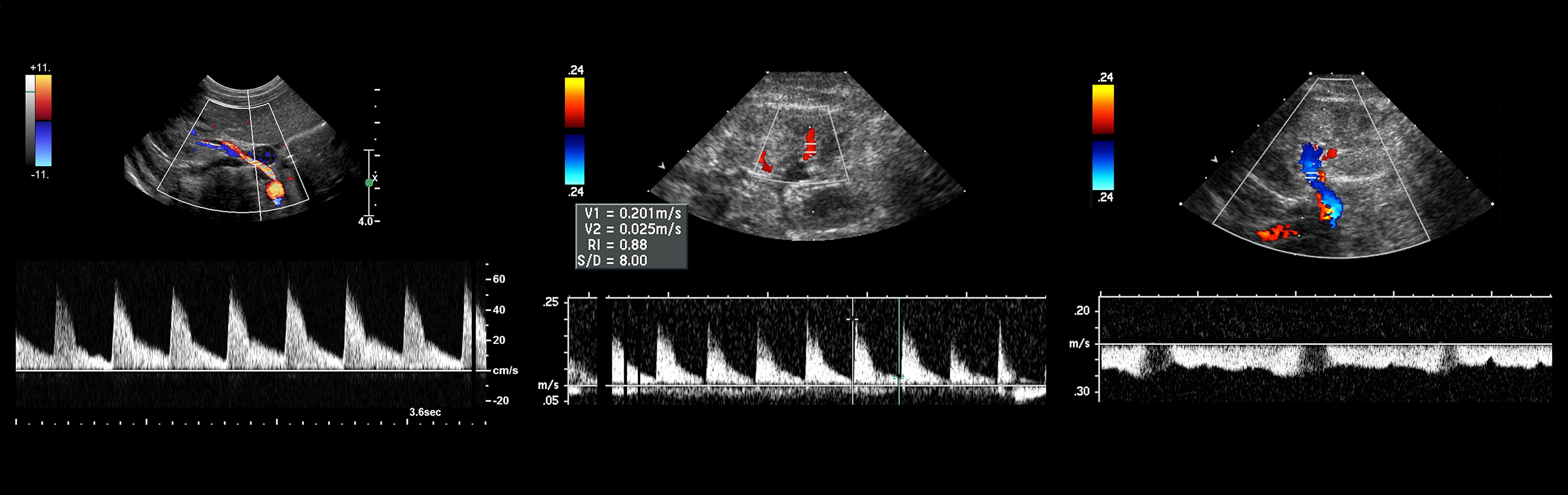
Рисунок. Спектр сосудов почки у новорожденных: почечная артерия — выраженный систолический пик и антеградным диастолический поток (1); высокое сопротивление на внутрипочечных артериях считается нормальным для новорожденных — RI 0,88 (2); почечная вена — поток антеградный с постоянной скоростью на протяжении всего сердечного цикла, минимальные дыхательные колебания (3).
Доплер при стенозе почечной артерии
Стеноз почечной артерии можно встретить при атеросклерозе или фибромышечной дисплазией. При атеросклерозе чаще страдает проксимальный сегмент почечной артерии, а при фибромышечной дисплазии — средний и дистальный сегменты.
Прямые признаки стеноза почечной артерии
Элайзинг указывает место турбулентного высокоскоростного потока, где следует производить измерения. В зоне стеноза PSV >180 см/сек. У молодых на аорте и ее ветвях в норме может быть высокая PSV (>180 см/сек), а у пациентов с сердечной недостаточностью PSV низкая даже в области стеноза. Эти особенности нивелирует почечно-аортальное соотношение RAR (PSV в зоне стеноза/PSV в брюшной аорте). RAR при стенозе почечной артерии >3,5.
Таблица. Критерии стеноза почечной артерии на УЗИ
| Стеноз почечной артерии | PSV в месте стеноза | RAR |
| Норма | <180 см/сек | <3,5 |
| <60% | >180 см/сек | <3,5 |
| ≥60% | >180 см/сек | ≥3,5 |
| Окклюзия | Нет сигнала | — |
Косвенные признаки стеноза почечных артерий
Прямые критерии является предпочтительными, диагноз не должен быть основан исключительно на косвенных признаках. В постстенотическом отделе поток затухает — tardus-parvus эффект. При стенозе почечной артерии на внутрипочечных артериях PSV слишком поздний (tardus) и слишком маленький (parvus) — АТ >70 мс, PSV/АТ <300 см/сек². Настораживает значительная разница между двумя почками — RI >0,05 и PI >0,12.
Таблица. Критерии стеноза почечной артерии на УЗИ
| Признаки | Главная почечная артерия | Сегментарные или междолевые артерии |
| Прямые | PSV >180 см/сек, RAR >3,5 | |
| Косвенные | AT >70 мс, AI <300 см/сек² | |
| Сочетание | PSV в междолевых артериях <15 см/сек, RIR (PSV почечная артерия в месте стеноза/PSV междолевая артерия) >5 | |
Рисунок. Пациентка 60-ти лет с рефрактерной артериальной гипертензией. PSV на брюшной аорте 59 см/сек. В проксимальном отделе ППА при ЦДК элайзинг (1), PSV значительно повышен 366 см/сек (2), RAR 6,2. В среднем сегменте ППА при ЦДК элайзинг, PSV 193 см/сек (3), RAR 3,2. На сегментарных артериях без существенного увеличения времени ускорения: верхняя — 47 мс, средняя — 93 мс, нижняя — 33 мс. Заключение: Стеноз в проксимальном отделе правой почечной артерии.

Рисунок. Пациент с острой почечной недостаточностью и рефрактерной артериальной гипертензией. УЗИ брюшной аорты и почечной артерий затруднено из-за газа в кишечнике. На сегментарных артериях слева RI о,68 (1), справа RI 0,52 (2), разница 0,16. Спектр правой сегментарной артерии имеет форму tardus-parvus — время ускорения увеличено, PSV низкий, вершина округлая. Заключение: Косвенные признаки стеноза правой почечной артерии. КТ-ангиография подтвердила диагноз: в устье правой почечной артерии атеросклеротические бляшки с кальцификацией, стеноз умеренной степени.
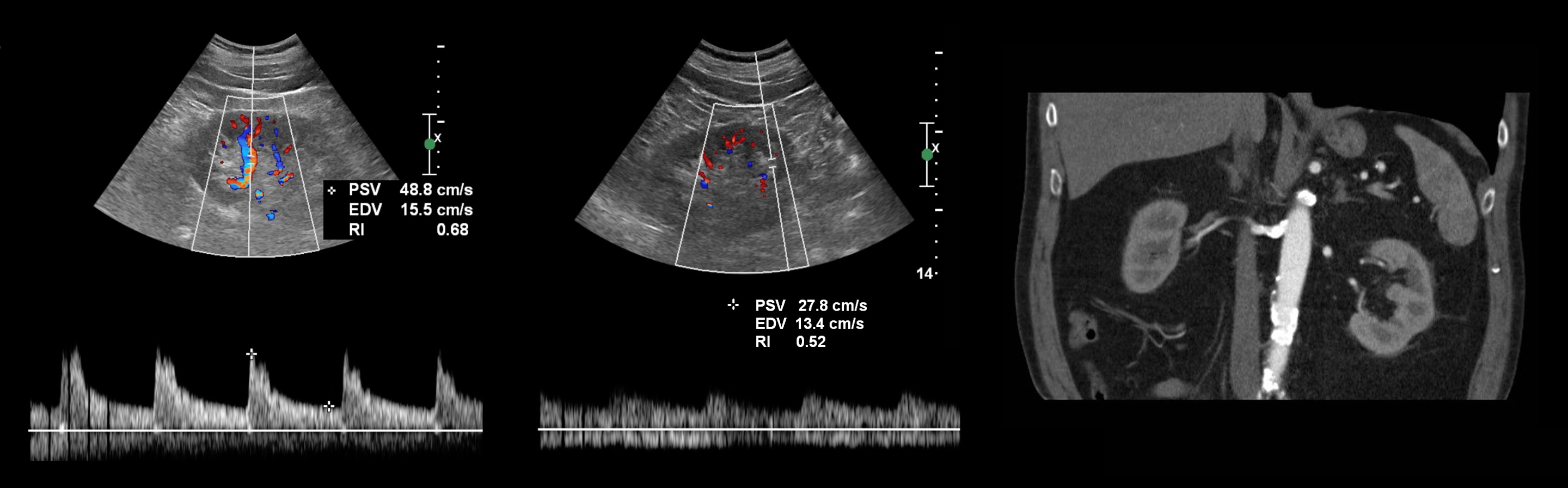
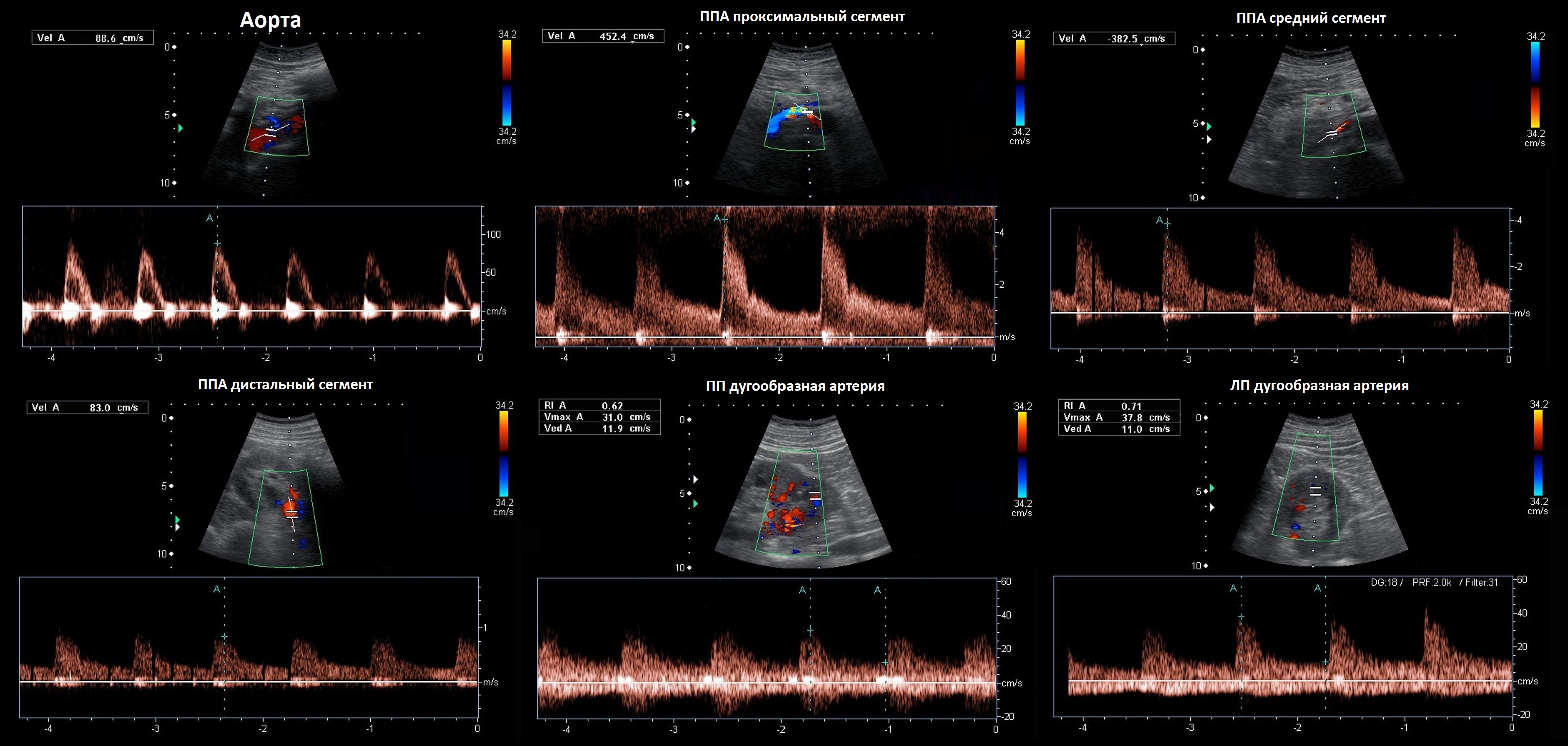
Рисунок. Пациент с артериальной гипертензией. PSV в аорте 88,6 см/сек (1). В проксимальном отделе ППА элайзинг, PSV 452 см/сек, RAR 5,1 (2). В среднем отделе ППА элайзинг, PSV 385 см/сек, RAR 4,3 (3). В дистальном отделе ППА PSV 83 см/сек (4). На внутрипочечных сосудах tardus-parvus эффект не определяется, справа RI 0,62 (5), слева RI 0,71 (6), разница 0,09. Заключение: Стеноз в проксимальном отделе правой почечной артерии.
Доплер почечных вен
Левая почечная вена проходит между аортой и верхней брыжеечной артерией. Аортомезентериальный «пинцет» может сдавливать вену, что ведет к венной почечной гипертензии. В положении стоя «пинцет» сжимается, а в положении лежа — раскрывается. При синдроме Щелкунчика затрудняется отток по левой яичковой вене. Это фактор риска развития левостороннего варикоцеле.
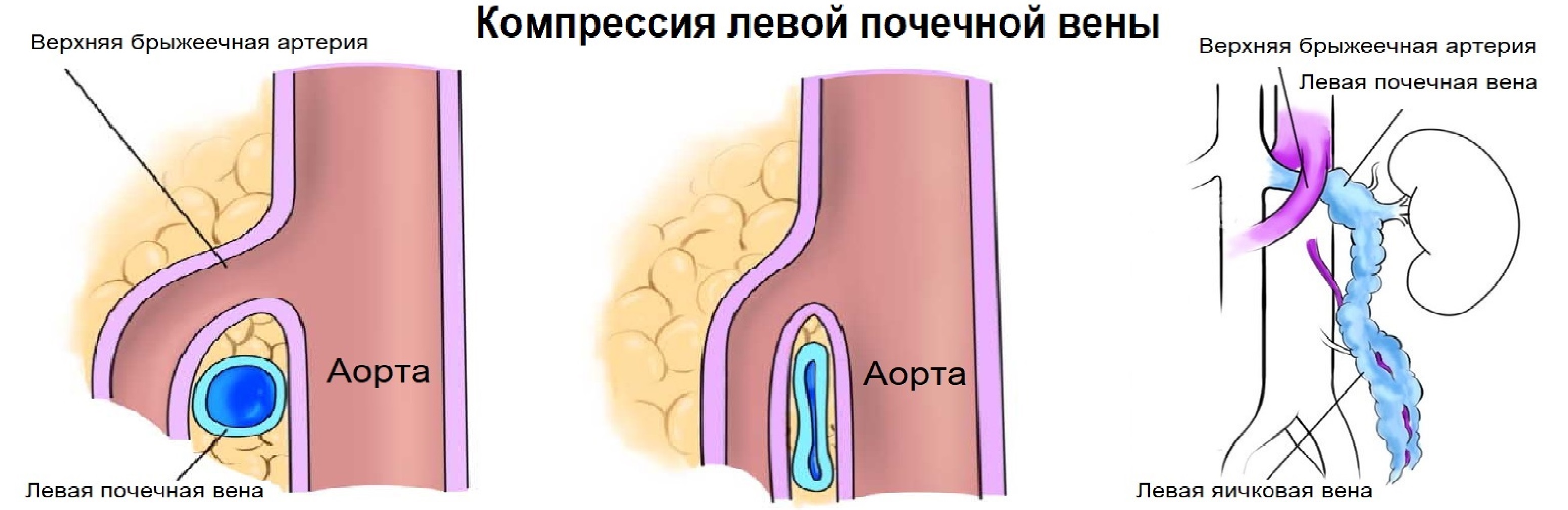
Из-за сдавления спектр ЛПВ похож на воротную вену — спектр выше базовой линии, постоянная низкая скорость, контур плавными волнами. Если соотношение диаметра ЛПВ перед и в зоне сужения более 5 или скорость потока менее 10 см/сек выносим заключение о повышении венозного давления в левой почке.
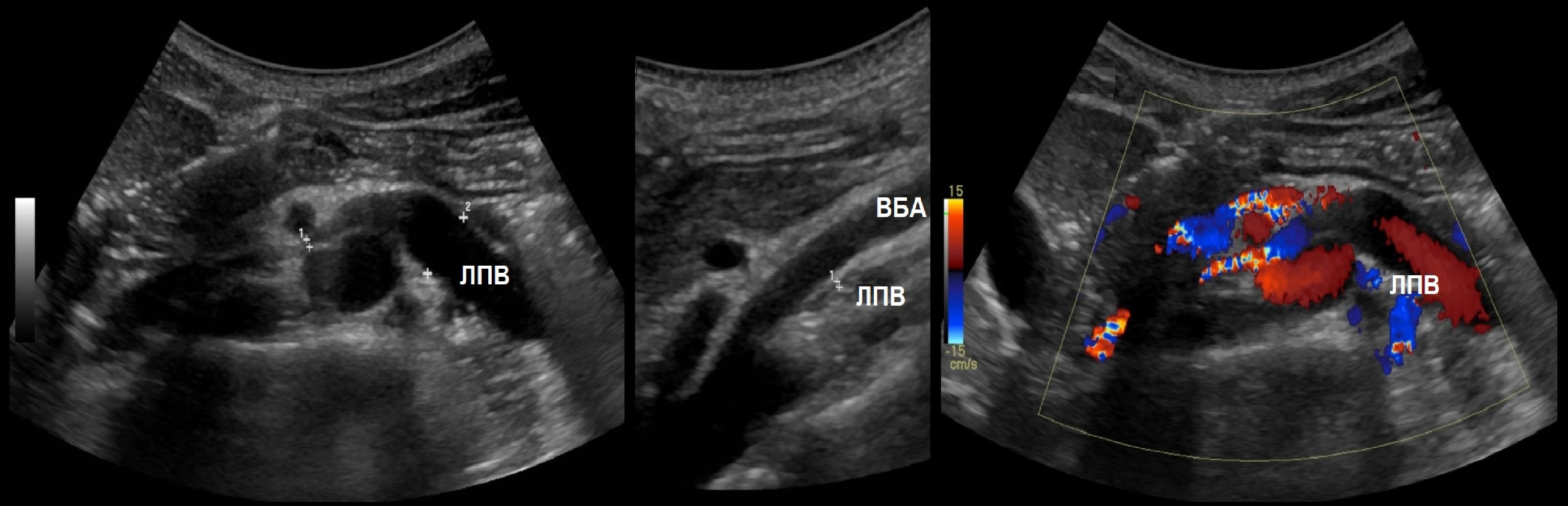
Задача. На УЗИ левая почечная вена расширена (13 мм), участок между аортой и верхней брыжеечной артерией заужен (1 мм). Кровоток в зоне стеноза с высокой скоростью (320 cм/сек), реверс кровотока в проксимальном сегменте. Заключение: Компрессия левой почечной вены аортомезентериальным «пинцетом» (синдром Щелкунчика).
Сдавление почечной вены возможно из-за аномального расположения позади аорты. Соотношение диаметра и скорость потока оценивают по вышеуказанным правилам.
Характер кровотока в правой почечной вене приближается к кавальному. Форма кривой меняется при задержке дыхания может быть более пологой. Скорость кровотока 15-30 см/сек.
Берегите себя, Ваш Диагностер!
Источник
Из всех аномалий внутриутробного развития, чаще всего встречается добавочная артерия почки. Сосуд имеет меньший, чем основной ствол, диаметр, и может обеспечивать снабжение кровью только часть органа. При этой патологии, человек не испытывает никаких симптомов. Иногда в результате давления на мочеточник, артерия нарушает отток мочи с почки, что приводит к развитию гидронефроза. В этом случае дополнительный кровеносный сосуд удаляют хирургическим путем.
 Добавочные артерии почек – врождённая патология, которая может не оказывать болевых симптомов.
Добавочные артерии почек – врождённая патология, которая может не оказывать болевых симптомов.
Почечное кровоснабжение
Парные органы имеют самое обильное русло кровеносных сосудов. Кровь питает и очищается почки от всех вредных и ненужных компонентов. Отходы от этого процесса и представляют собой мочу. Снабжение кровью почек происходит за счет собственных артерий, которые берут начало от брюшной аорты. Сосуды имеют незначительную длину и сразу же разветвляются на артерии мелкого диаметра.
Вернуться к оглавлению
Нарушения развития
Аномалии почечных артерий в 80% патологий служат причиной врожденных заболеваний.
Основанием для появления неправильной локализации сосудов считается сохранение эмбриональной васкуляризации почки. Проблема довольно часто сочетается с патологиями органов. Встречаются следующие аномалии почечной артерии:
- Изменение количества сосудов:
- добавочный — отхождение от аорты меньшого, чем основная артерия, сосуда к почке;
- двойной — 2 равноценных;
- множественный — 3 и больше одинаковых по диаметру;
- слитный — питание обеих почек происходит из одного русла.
- Неправильное расположение места отхождения:
- поясничное — низкое ответвление от аорты;
- подвздошное — питается с помощью общей подвздошной артерии;
- тазовое — от внутренней ветви.
- Нарушение структуры стенок:
- аневризма — расширение;
- фиброзный стеноз — сужения сосудистого просвета;
- артериовенозные фистулы — отверстия, через которые смешивается венозная и артериальная кровь.
Вернуться к оглавлению
Что такое добавочная артерия почки?
 Добавочная артерия почек чаще вырастает с правой стороны.
Добавочная артерия почек чаще вырастает с правой стороны.
Дополнительный ствол в почке обеспечивает питание парного органа. Добавочный сосуд имеет меньший диаметр основного и направляется к верхнему или нижнему полюсу органа. Часто патология локализуется с правой стороны. Дополнительная артерия может брать начало в различных участках русла, но наиболее распространенным местом развития является брюшная аорта.
Вернуться к оглавлению
Причины патологии
Отклонения от нормального развития закладываются в период эмбриогенеза. Факторы, влияющие на возникновение патологии наукой не определены. Пока что выяснена только наследственная предрасположенность к образованию аномалии строения кровеносного русла. Кроме этого, к возникновению болезни причастно влияние на плод различных тератогенов.
Вернуться к оглавлению
Симптомы болезни
Дополнительные сосуды, которые находятся в верхней части органов не вызывают никаких клинических проявлений. Если же они расположены в нижней области почек или поблизости с мочеточником, их давление служит причиной нарушения выделения мочи из почки. Это — опасно, так как в дальнейшем у больного развивается гидронефроз (расширение почечных лоханок). Кроме этого, нарушается выведение жидкости из организма, что приводит к повышению артериального давления. При длительном гидронефрозе происходит атрофия паренхимы и инфаркт почки. Постоянное травмирование сосудистых стенок служит причиной повышенного тромбообразования.
Вернуться к оглавлению
Как диагностируют?
Добавочная почечная артерия обнаруживается при помощи следующих методов:
- экскреторная урография;
- артериография;
- аортография;
- ультразвуковая диагностика;
- допплерография.
Наиболее точным методом диагностики считается магнитно-резонансная томография.
Вернуться к оглавлению
Лечение аномалии
Использование терапии необходимо, если нарушается нормальный отток мочи с развитием патологической симптоматики. Используют хирургические методы удаления сосуда. Если гидронефроз успел развиться, вместе артерией убирают больную почку. При сужении мочеточника участок мочевыводящих путей удаляется.
Источник
