Сосуды в глазах выросли

Неоваскуляризация роговицы – это заболевание, при котором кровеносные сосуды лимба прорастают в строму роговой оболочки. Клинически патология проявляется снижением остроты зрения вплоть до слепоты, визуализацией сосудов в форме «красных веточек» на поверхности роговицы, нарушением бинокулярного зрения. Для постановки диагноза применяется биомикроскопия глаза, визометрия, кератометрия, УЗИ глаза. Хирургическая тактика сводится к проведению кератопластики, кератопротезирования, лазерной коагуляции или фотодинамической терапии. Консервативное лечение базируется на инстилляциях глюкокортикостероидов в полость конъюнктивы, их подконъюнктивальном и парабульбарном введении.
Общие сведения
Неоангиогенез роговой оболочки – широко распространенная патология в практической офтальмологии. Согласно статистическим данным, около 40 млн. пациентов во всем мире нуждаются в пересадке роговицы в связи с развитием осложнений этого заболевания. Доказано, что в норме только 0,01% эндотелиоцитов находится на стадии деления. В состоянии хронической гипоксии этот показатель возрастает в десятки раз. У 14,5% больных наблюдается стойкое снижение зрительных функций. Риск развития слепоты составляет около 20-25%. Заболевание с одинаковой частотой встречается среди лиц мужского и женского пола. Географических особенностей распространений не отмечается.
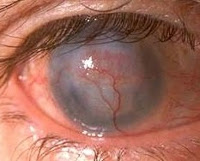
Неоваскуляризация роговицы
Причины неоваскуляризации роговицы
Выделяют множество факторов, приводящих к данному заболеванию. Все они имеют единый механизм развития, поскольку усиленный ангиогенез – это компенсаторная реакция тканей на дефицит кислорода. Основные причины неоваскуляризации:
- Травматические повреждения. Вследствие травм (ранений, ожогов глаз) или хирургических вмешательств в области роговой оболочки, орбитальной конъюнктивы и лимба образуются рубцовые дефекты, которые приводят к глубокой неоваскуляризации.
- Хронический кератит. Длительное течение воспалительных процессов (кератит, кератоконъюнктивит) становится причиной гипоксии оболочек глаза и провоцирует неоангиогенез.
- Дегенеративно-дистрофические изменения. Множественные язвенные дефекты и рецидивирующие эрозии стимулируют сосудистую пролиферацию из-за утолщения роговой оболочки и недостаточного поступления кислорода в глубокие слои.
- Длительное ношение контактных линз. Заболевание развивается из-за механической преграды на пути поступления кислорода. При высоком риске или первых симптомах патологии пациенту рекомендуют использовать линзы с высокой кислородной проницаемостью и чередовать их с ношением очков.
Патогенез
В норме роговица – это оболочка глазного яблока, лишенная кровеносных сосудов. Ее кровоснабжение и трофику обеспечивает сосудистая сеть, расположенная в области лимба. Пусковой фактор развития заболевания – региональная гипоксия, при которой в роговицу поступает недостаточное количество кислорода. Это приводит к усиленной секреции оксида азота, что проявляется расширением и повышением проницаемости сосудов на границе склеры и роговой оболочки. Протеолитическая деградация базальной мембраны и активация плазминогена способствуют пролиферации эндотелиальных клеток. Усиленное образование эндотелиоцитов, мобилизация перицитов и клеток гладкой мускулатуры лежат в основе неоваскуляризации роговицы.
Классификация
С клинической точки зрения офтальмологи выделяют следующие формы неоваскуляризации роговицы:
- Поверхностная. Сосуды с области лимба в неизмененном виде переходят на роговицу.
- Глубокая. Сосуды, направляясь от периферических отделов к центральным, врастают в толщу роговицы. Поражаются средние и глубокие слои стромы. Склеральные и эписклеральные сосуды имеют вид параллельно идущих ниточек.
- Смешанная. Процесс неоваскуляризации затрагивает всю толщу оболочки.
Симптомы неоваскуляризации роговицы
Усиленный ангиогенез приводит к разрастанию сосудов на поверхности роговой оболочки, что влечет за собой снижение ее прозрачности. На начальных стадиях заболевания острота зрения снижается незначительно. Если процесс неоваскуляризации достигает центральной зоны, больной полностью теряет зрение. Сужение зрительных полей сопровождается нарушением пространственного восприятия. Возможно возникновение фотопсий и метаморфопсий. Пациенты с неоваскуляризацией роговицы предъявляет жалобы на появление темных пятен или «пелены» перед глазами, отмечают повышенную утомляемость при выполнении зрительной работы.
При одностороннем процессе нарушается бинокулярное зрение. Адаптация к монокулярному зрению при поражении оптической части затруднена у больных зрелого возраста. Из-за постоянного дискомфорта, вызванного помехами перед глазами, возникает головная боль. Многие пациенты используют цветные линзы, чтобы уменьшить выраженность визуальных изменений, это еще больше усугубляет клиническую симптоматику. Длительное течение заболевания приводит к изменению радиуса кривизны роговицы, ее утолщению, что становится причиной увеличения индекса преломления и искажения зрения.
Осложнения
Наиболее распространенное осложнение неоваскуляризации роговицы – тотальное сосудистое помутнение. Помимо изменения нормального цвета глаз, бельмо приводит к слепоте. Пациенты с данной патологией входят в группу риска развития воспалительных и инфекционных заболеваний (кератоконъюнктивит, кератит). Патологическая неоваскуляризация часто осложняется кровоизлиянием в переднюю камеру глаза. Редко интенсивный ангиогенез выступает причиной гемофтальма. На поздних стадиях развивается полимегатизм, при котором наблюдается необратимое изменение размеров эндотелиоцитов.
Диагностика
С целью постановки диагноза проводят наружный осмотр и комплекс офтальмологических исследований. Визуально определяется прорастание сосудов в виде «красных ниточек». Офтальмологическое обследование предусматривает:
- Визометрию. Измерение остроты зрения – базовый метод диагностики. В зависимости от степени разрастания сосудов острота зрения варьирует от незначительного снижения зрительных функций до их полной утраты.
- Биомикроскопию глаза. Методика позволяет изучить степень прозрачности оптических сред глаза, выявить признаки воспалительных и дистрофических изменений. При поверхностной форме определяется ток крови в новообразованных сосудах.
- Кератометрию. Исследование дает возможность изучить структуру роговой оболочки, определить, насколько изменился радиус ее кривизны.
- УЗИ глаза. Цель проведения ультразвукового исследования в В-режиме – выявить вторичные изменения, связанные с прогрессированием неоваскуляризации.
Лечение неоваскуляризации роговицы
На ранних стадиях устранение этиологического фактора исключает прогрессирование заболевания или снижает выраженность клинических проявлений. Новообразованные артериолы запустевают и приобретают вид едва заметных «сосудов-привидений». Консервативная терапия сводится к инстилляциям глюкокортикостероидов в конъюнктивальную полость или к парабульбарному и подконъюнктивальному введению. Хирургическое лечение применяется при далеко зашедших формах и включает:
- Сквозную кератопластику. Методика используется при врастании сосудов в роговую оболочку на ограниченном участке. После удаления измененного участка роговицы на его место подшивают донорский материал.
- Кератопротезирование. Это – метод выбора в лечении пациентов с глубокой формой неоваскуляризации или с осложненным течением патологии из-за возникновения тотального сосудистого бельма. Кератопротез устанавливают только спустя 3 месяца после имплантации опорной пластинки.
- Лазерную коагуляцию неососудов. Проводится поэтапная коагуляция эндотелиальных каналов и капилляров от центральной части к периферии. Методика более эффективна при поверхностном варианте заболевания. В позднем послеоперационном периоде возможна реканализация сосудов.
- Фотодинамическую терапию. Метод базируется на светоиндуцированной химиотерапии. Фотосенсибилизатор селективно накапливается в тканях с повышенной пролиферативной активностью.
Прогноз и профилактика
Прогноз для жизни при неоваскуляризации роговицы благоприятный, прогноз в отношении зрительных функций зависит от степени прорастания сосудов. В большинстве случае своевременное лечение обеспечивает полное восстановление остроты зрения. Специфические превентивные меры не разработаны. Неспецифическая профилактика включает соблюдение техники безопасности в условиях производства, контролирование длительности ношения контактных линз в течение суток. Пациенту, который носит линзы, необходимо обращаться за консультацией к специалисту не реже одного раза в год и выбирать линзы с высоким коэффициентом пропускания кислорода.
Неоваскуляризация роговицы – лечение в Москве
Источник

В нормальном состоянии роговица глаза прозрачна и имеет абсолютно гладкую поверхность. При такой патологии, как неоваскуляризация, в тканях ее оболочки происходят изменения: появляются новообразованные сосуды. В статье рассмотрим, чем опасно такое состояние, а также разберемся, поддается ли оно лечению.
Неоваскуляризация роговицы – что это такое?
Неоваскуляризация роговицы (или неоангиогенез) – это патологическое состояние глаз, с которым довольно часто имеют дело офтальмологи. При этой патологии происходит прорастание кровеносных сосудов внутрь роговой оболочки, которая в нормальном состоянии имеет прозрачную структуру и гладкую поверхность.
Согласно статистике, в мире примерно 40 миллионов больных нуждаются в пересадке роговицы по причине осложнившегося неоангеонеза. Заболевание опасно тем, что в 20-25 процентах случаев оно приводит к полной слепоте.
Неоваскуляризацией в равной степени страдают мужчины и женщины. Причин возникновения болезни может быть много. В их числе:
Травмы глаз. Это могут быть ожоги, проникающие ранения или неудачные хирургические вмешательства, вследствие которых образуются рубцовые дефекты, приводящие к разрастанию сосудов.
Изменения дегенеративно-дистрофического характера. Подразумеваются эрозии, а также язвенные дефекты в рецидивирующей стадии. Неоангиогенез появляется из-за утолщения слоев роговой оболочки и отсутствия нормальной трофики, как следствие.
Хронический кератит. Данная болезнь также служит частой причиной появления новообразованных сосудов в области роговицы глаза. Из-за длительного лечения, характерного для кератита и кератоконъюнктивита, происходит кислородное голодание, а в результате – неоваскуляризация.
Длительное ношение контактной оптики. При использовании линз крайне не рекомендовано превышать допустимые сроки эксплуатации изделий. В противном случае может наступать гипоксия роговицы, которая впоследствии приводит к соответствующим осложнениям.
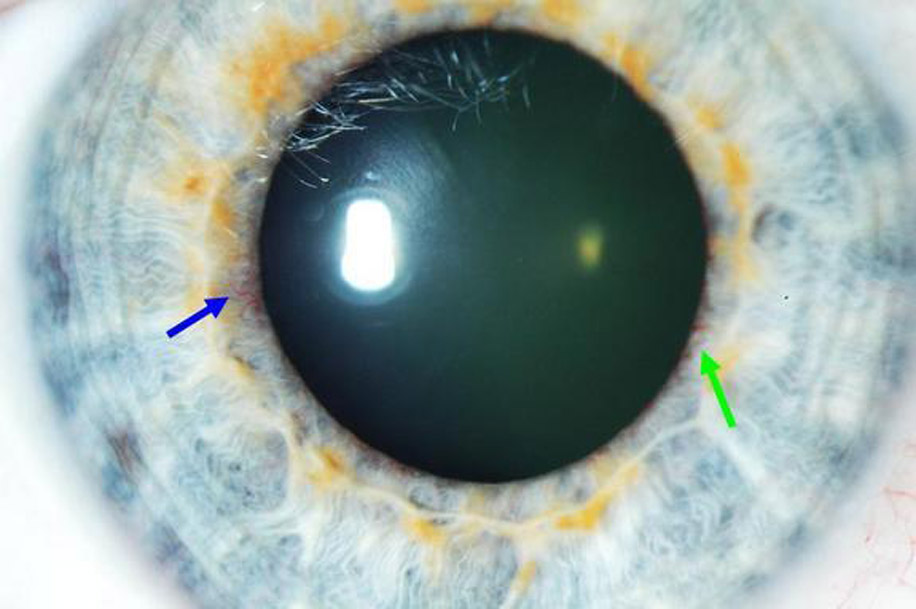
В офтальмологии разделяют три основные формы неоваскуляризации:
Поверхностная (когда сосуды в неизменном виде внедряются в роговицу с области лимба);
Глубокая (сосуды прорастают в толщу роговой оболочки из периферии к центру, серьезно повреждаются и средние, и глубокие слои стромы);
Смешанная (патологический процесс затрагивает всю площадь оболочки).
Нередко при неоваскуляризации происходят кровоизлияния в области передней камеры органов зрения. На последних этапах поражения может наступить существенное снижение четкости зрения.
Какие симптомы укажут на неоваскуляризацию роговой оболочки?
Неоваскуляризация роговицы, лечение которой не происходит своевременно, может привести к полной слепоте. На начальных стадиях развития заболевание практически не влияет на рефракцию (зрение, если и снижается, то незначительно, что фактически неощутимо). Однако визуально определить разрастание в роговице кровеносных сосудов можно по верному симптому: начинает снижаться прозрачность ее поверхности.

В разные временные интервалы могут появляться темные пятна перед глазами и пелена. При этом пациенты часто отмечают чрезмерную быструю утомляемость, нарушение бинокулярного зрения, головные боли, провоцируемые перенапряжением из-за постоянных помех перед глазами.
По мере прогрессирования патологии больной ощущает сужение зрительных полей, а также трудности с пространственным восприятием.
Часто пациенты с неоваскуляризацией для скрытия видимых дефектов начинают пользоваться цветными контактными линзами, полностью покрывающими роговицу и придающими ей нормальный вид. Однако желание скрыть эстетические неточности только усугубляет ситуацию, поскольку показатели кислородо- и влагопроницаемости у такой оптики понижены, а значит, роговая оболочка, которая и без того подвержена гипоксии, еще больше страдает от недостатка трофики. Это способствует прогрессированию неоангиогенеза.
Неоваскуляризация роговицы: лечение, препараты
Основная задача, которую преследует лечащий врач, выявивший неоваскуляризацию роговой оболочки у пациента на ранней стадии, – снизить выраженность клинического проявления болезни и исключить ее дальнейшее прогрессирование. Классическая консервативная терапия подразумевает инстилляцию глюкокортикостероидов в роговицу и других препаратов.
В остальных случаях лечение сводится к хирургическим методам. В зависимости от особенностей протекания болезни, назначается:
Сквозная кератопластика. Этот способ эффективен, если неоангиогенез поразил отдельный участок роговицы, который в ходе операции удаляется и заменяется донорским материалом.
Лазерная коагуляция. Такая методика доказала свою эффективность в случаях, если заболевание поверхностное.
Кератопротезирование. Способ лечения применяется на поздних стадиях неоваскуляризации, на которых появляется сосудистое бельмо на глазу.
Фотодинамическая терапия. Такой метод предполагает светоиндуцированную химиотерапию.
Неоваскуляризация не угрожает жизни больного, но, в зависимости от степени поражения глаз, прогнозы относительно зрительных функций могут быть самыми разными. При условии своевременной диагностики и корректно назначенного лечения можно добиться полного восстановления остроты зрения.
Соблюдение правил техники безопасности в рамках рабочего процесса на производстве, правильное ношение контактных линз – все это поможет избежать рисков заболеть неоваскуляризацией роговицы. Также важно посещать офтальмолога хотя бы раз в год (данный совет особенно актуален для людей, которые регулярно пользуются контактной оптикой). Это поможет контролировать состояние глаз и диагностировать заболевания на ранних стадиях. Специфических мер профилактики данной патологии не существует.
На сайте Очков.Нет можно выгодно купить средства контактной коррекции от самых популярных брендов. Советуем обратить внимание на продукцию Acuvue, Air Optix, Biofinity и пр.
Источник
Покраснение глаз без очевидной причины – повод для обращения к специалисту, потому что так организм человека сигнализирует о появившейся проблеме. Узнайте, как избавиться от видимых сосудов в глазах, устранив не только косметический дефект с помощью лечебных или осветляющих капель, но и причину, вызвавшую такое нарушение.
Причины возникновения красных сосудов в глазах

Причин, провоцирующих покраснение глаз, множество. Это и различные воспаления, и инфекции, и чрезмерные зрительные нагрузки. Глаза краснеют при ношении контактных линз, если не соблюдать правила дезинфекции, режим и сроки их ношения. Сосуды могут стать видимыми, если развивается синдром «сухого глаза» – при такой офтальмологической проблеме обнаруживается недостаток слезной жидкости, что негативно сказывается на состоянии капилляров.
Почему краснеют глаза – причины:
- простудные заболевания, протекающие с температурой;
- синдром «сухого глаза» при ношении контактных линз;
- повышенные зрительные нагрузки;
- офтальмологические инфекционные болезни;
- аллергический ринит, конъюнктивит;
- гипертония – из-за повышения давления, сосуды увеличиваются в объеме;
- внутриглазное давление, глаукома;
- реакция на применение медицинских препаратов;
- попадание в глаз инородного тела, пыли, песка;
- кровоизлияние в результате закупорки вен сетчатки, ее отслойки.
Сокращение объема влаги в глазах может стать причиной распространения вирусов и инфекций, воспаления конъюнктивы. У здорового человека есть все механизмы защиты от такого воздействия. В составе слезы присутствует лизоцим – белок, обладающий антимикробным и противовирусным действием. Если слезной жидкости мало, например, из-за работы в помещениях с функционирующей климатической техникой, при повышенных зрительных нагрузках за компьютером, это может привести к покраснению глаз.

Устранить видимые сосуды глаз можно с помощью отбеливающих капель, которые снимают красноту и отеки конъюнктивы, оказывая сосудосуживающее действие. Но проблема возникнет вновь, если игнорировать саму причину покраснения глаз.
И такая причина может быть вовсе не безобидной, потому что некоторые заболевания органов зрения нуждаются в серьезном лечении из-за быстрого развития опасных симптомов. Так, постоянно повышенное внутриглазное давление при глаукоме запускает необратимые процессы. Чем раньше диагностировать болезнь, тем благоприятнее будут прогнозы.
Факторы, провоцирующие покраснение глаз
Покраснение белков глаз – проблема распространенная, и от этого она кажется несерьезной. Многие замечают, что на белках появились красные прожилки после бессонной ночи, чрезмерного употребления крепких алкогольных напитков, в результате зрительного переутомления, и предпочитают ничего не предпринимать для устранения такой симптоматики. Между тем, алкоголь расширяет сосуды, усиливает кровоток, а затем сосуды снова сужаются и отток крови затрудняется, поэтому капилляры переполняются кровью, что негативно сказывается на состоянии их стенок. Такие же процессы происходят и при курении в непроветриваемом помещении: сосуды сужаются, уменьшается приток крови, появляется сухость.
Негативные факторы, влияющие на состояние сосудов глаз:
- внешние раздражители: табачный дым, смог, пыль, ветреная погода;
- недостаток сна, вредные привычки;
- некачественная косметика, аэрозоли (раздражение провоцируют консерванты, ланолин, оксид цинка, диоксид титана);
- умывание, водные процедуры с использованием хлорированной воды – хлор нарушает микрофлору конъюнктивы и слезных путей;
- ношение контактных линз с низкими параметрами кислородной проницаемости – такие изделия препятствуют прохождению кислорода к роговице, что сказывается на здоровье органов зрения.
Чтобы понять, почему краснеют глаза, нужно знать, что собой представляет поражение капилляров. Сосуды не лопаются, хотя многие так считают, видя большие красные островки на белках глаз. Просто из-за расширения сосудов кровь в них становится видна из-за того, что истончаются стенки самих капилляров. Также сосуды краснеют из-за распространения инфекции, например, при вирусном или бактериальном конъюнктивите.
В этом случае борьба с покраснениями будет проводиться в комплексе с терапевтическими мероприятиями, направленными на снятие воспаления и устранение микробов, вирусов.
Как убрать красные сосуды в глазах?
Убрать видимые красные сосуды в глазах, если покраснение не связано с простудными и офтальмологическими заболеваниями можно, используя противовоспалительные глазные капли. Если глаза покраснели из-за бактериального конъюнктивита, понадобятся антимикробные препараты, антибиотики широкого спектра.
Краснота глаз, вызванная действием вирусов, убирается применением противовирусных лекарств. В отношении вирусов эффективны такие препараты, как «Зовиракс», «Лавомакс», «Ацикловир». Если причины красных сосудов имеют аллергическую природу происхождения, понадобятся антигистаминные средства, которые индивидуально подбирает врач и выписывает рецепт. Сейчас чаще применяются препараты второго поколения, без седативного эффекта.

Что еще используют при возникновении красных сосудов в глазах? Как можно быстро избавиться от покраснений? Покраснения, которые появились на фоне сильной усталости, перенапряжения глаз, к сожалению, быстро не проходят, но есть эффективные меры, которые при использовании в комплексной терапии, могут помочь избавиться от видимых сосудов.
Оздоровление глаз со слабыми сосудами, склонными к покраснению:
- применение глазных капель с витаминами, улучшающими питание, метаболизм в тканях глаза, активизирующих восстановительные процессы;
- курс витаминов для зрения – подойдут «Тауфон Табс Лютеин» с растительными каротиноидами, они рекомендуются при повышенных зрительных нагрузках, при работе за компьютером, нарушениях сумеречного зрения, постоянной усталости глаз (назначаются врачом);
- массаж для снятия отечности век – легкие поглаживания век подушечками пальцев, улучшают циркуляцию крови, что способствует снятию напряжения глаз;
- отбеливающие сосудосуживающие капли – разрешено непродолжительное применение таких препаратов, когда необходимо быстро убрать покраснение.

Синдром «красных глаз» возникает, когда снижается эластичность сосудов и увеличивается их проницаемость.
Чтобы надолго избавиться от проблемы, необходимо укреплять сосуды глаз, принимать препараты, назначенные врачом, а также устранить причины патологии, влияющие на появление красных сосудов. Красные прожилки – это всегда четкий сигнал от организма о проблемах в системе кровоснабжения глазного яблока.
Укрепление сосудов глаз
Сосудистая оболочка глаза находится между склерой и сетчаткой. Капилляры образуют густую сосудистую сеть, которая становится видимой, только при наличии патологических изменений сосудов и при воспалении какого-либо отдела глаза. Причиной повышенной проницаемости сосудов могут стать инфекции, грибки, вирусы и бактерии. Расширяются сосуды также из-за действия гистамина (при аллергии). Результат такого воздействия – красные сосуды на глазах.
Помните, что игнорирование нарушений в системе кровоснабжения органов зрения может привести к дисфункции глазных структур, снижению остроты зрения, особенно если покраснение сопровождается болезненными ощущениями, воспалением, ухудшением видимости. Красные сосуды в глазах становятся видимыми из-за изменения прочности и эластичности стенок капилляров.
Как укрепить сосуды глаз:
- прием витаминных комплексов с цинком, лютеином, медью, железом;
- правильное, грамотно сбалансированное питание (употребление продуктов, с высоким содержанием витаминов С, К, А, Е);
- глазные капли, действие которых направлено на укрепление стенок сосудов, улучшение обменных процессов, стабилизацию клеточных мембран, снижение внутриглазного давления, повышение устойчивости тканей к недостатку кислорода, регулирование биосинтеза белков, участвующих в свертывании крови («Таурин», «Офтагель», «Визин», «Эмоксипин», «Офтан Катахром»).

Для укрепления сосудов глаз офтальмологи назначают препараты с комплексным действием, которые не только улучшают кровоток органов зрения, но и обладают ангиопротекторным действием, укрепляют сосудистую стенку, устраняют внутриглазные кровоизлияния. Если нужно срочно убрать красноту глаз, можно использовать отбеливающие капли «Окуметил», «Бетадрин» и т.д., только применять их с осторожностью.
Отбеливающие глазные капли: особенности применения
Капли для белизны белков, отлично справляются с эстетической задачей – убрать красные сосуды и сделать взгляд чистым и сияющим. Такие препараты не только устраняют покраснения, но и осветляют весь белок, если у него тусклый, желтый цвет. Действие отбеливающих капель сосудосуживающее, поэтому не рекомендуется их длительное применение. Они могут помочь, если глаза покраснели из-за аллергии, усталости, а нужно выглядеть бодро и свежо.
Отбеливающие капли – действие:
- оказывают небольшой противовоспалительный эффект;
- убирают красноту глаз, отечность;
- увлажняют глаза;
- эстетический эффект быстрый, в течение часа после применения препарата глаза посветлеют.
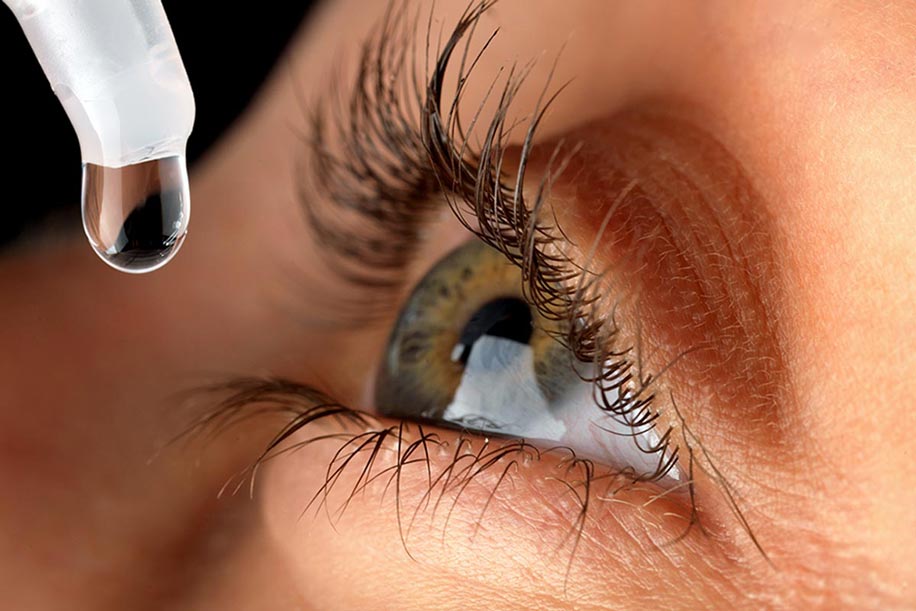
Не стоит применять отбеливающие капли более одной недели, иначе произойдет привыкание и дальше они окажутся неэффективными. Будьте осторожны, у таких препаратов есть противопоказания, поэтому обязательно консультируетесь с лечащим врачом.
Красные сосуды в глазах: лечение народными средствами
Народные средства действительно могут помочь, если глаза покраснели и выглядят уставшими, а аптечных препаратов нет под рукой. Но используйте такие средства только тогда, когда их назначил врач. И Вы уверены, что нет никакого воспаления, инфицирования, а краснота глаз вызвана только усталостью и перенапряжением, но не обострением офтальмологических заболеваний.
Народные средства при красноте глаз:
- травяные компрессы из ромашки, базилика, василька синего, семян льна, дубовой коры – лучше использовать прохладную жидкость или отвары комнатной температуры, это эффективно для снятия отечности;
- чайные примочки – можно использовать пакетики черного или зеленого чая для компрессов;
- прикладывание к векам кружочков из сырого картофеля на 20-30 минут;
- промывание глаз огуречной водой (готовят из кожуры свежих плодов, которые заливают кипятком и настаивают в течение получаса).

С особой осторожностью относитесь к рецептам на основе меда и других продуктов пчеловодства, которые могут вызывать нежелательную аллергическую реакцию даже у людей, не склонных к аллергии. Отдавайте предпочтение медицинским препаратам, которые назначает офтальмолог. Они безопасны, а главное – у них быстрый эффект.
Профилактика
Если покраснения глаз были связаны только с повышенной зрительной нагрузкой и усталостью, а не с развитием инфекционного заболевания, если не были выявлены офтальмологические патологии, то профилактические меры помогут предупредить возникновение подобных нарушений впоследствии. Глаза краснеют из-за гипертонии, недосыпания, нездорового образа жизни, негативных факторов окружающей среды (ветер, табачный дым, работающая климатическая техника и т.д.).
Также на здоровье глаз плохо сказывается недостаток кислорода. Причин, по которым в тканях оказывается недостаточно кислорода, множество: несоблюдение режима ношения контактных линз, неблагоприятная экологическая обстановка, нарушение кровообращения. Все это сказывается на общем состоянии здоровья человека и на состоянии его глаз, которые из-за недостатка кислорода быстро устают, краснеют, отекают. Чтобы полностью избавиться от синдрома «красных глаз», необходимо соблюдать комплекс профилактических мероприятий:
- нормализация режима сна, отдыха и работы – во сне органы зрения отдыхают и восстанавливаются, поэтому важно спать не менее 7-8 часов;

- зрительная гимнастика – упражнения направлены на улучшение обмена веществ, нормализацию кровотока, укрепление сосудистой системы глаза;
- использование увлажняющих капель при повышенных зрительных нагрузках, ношении контактных линз – выбирайте увлажняющие препараты без консервантов, с гиалуроновой кислотой, чтобы на поверхности глаза создать защитную слезную пленку, например, капли «Хило-Комод»;
- двигательная активность, здоровый образ жизни – выполнение физических упражнений способствует насыщению кислородом всех тканей, что позитивно влияет на состояние сосудов глаз, укрепляет их;
- защита глаз от ультрафиолета – если Вы носите очки, линзы, выбирайте продукцию, оснащенную защитными фильтрами, а также всегда надевайте солнцезащитные очки в солнечную погоду;
- контроль зрительных нагрузок – во время работы за компьютером делайте перерывы, не позволяйте глазам перенапрягаться.
Будет гораздо лучше, если Вы грамотно организуете рабочее пространство. Чем качественнее освещение, тем меньше будет нагрузка на органы зрения. Не используйте для гигиенических процедур средства, которые могут раздражать слизистую оболочку глаз.
Также поможет и правильное, сбалансированное питание. В ежедневный рацион необходимо включить овощи и фрукты, ягоды и другие продукты с высоким содержанием витаминов, полезных для глаз. Отдайте предпочтение листовой зелени, цитрусовым, нежирному мясу и морской рыбе, морсам и компотам, старайтесь меньше употреблять продуктов с консервантами.

Источник
