Сосуды в области внутреннего зева


УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Предлежание сосудов является одним из вариантов оболочечного прикрепления, при котором сосуды пуповины пересекают амниофетальные оболочки на более низком уровне, нежели расположена предлежащая часть плода. Эти незащищенные вартоновым студнем сосуды могут разорваться в любое время при беременности, привести к профузному кровотечению и антенатальной гибели плода. Кроме того, их повреждение возможно при выполнении амниотомии и при родоразрешении через естественные родовые пути, поэтому пренатальная диагностика предлежания сосудов имеет важное практическое значение.
Представляем первый отечественный случай пренатальной диагностики предлежания сосудов.
Материал и методы
Беременная П., 32 лет, в 11 недель беременности проходила скрининговое ультразвуковое исследование в женской консультации. Изменений ультразвуковой анатомии плода и плаценты не обнаружено. Настоящая беременность вторая, в анамнезе одни нормальные срочные роды, ребенок здоров. Мужу 35 лет, соматически здоров. Супруги производственных вредностей не имеют.
Ультразвуковое исследование в 24-25 недель беременности проведено на аппарате SonoAce-8000 (Medison, Южная Корея).
Результаты и обсуждение
При ультразвуковом исследовании в 24-25 недель беременности был обнаружен один живой плод. Показатели фетометрии полностью соответствовали сроку беременности. Врожденных пороков и эхографических маркеров хромосомных аномалий не выявлено, околоплодные воды в нормальном количестве.
При ультразвуковой плацентографии на правой боковой стенке матки была обнаружена добавочная долька плаценты, основная плацента была расположена на задней стенке с переходом на правую боковую стенку матки. Учитывая достаточно низкое расположение плаценты было проведено тщательное изучение области внутреннего зева шейки матки для исключения предлежания сосудов, соединяющих добавочную дольку с основной плацентой. При сканировании в двухмерном режиме сосудов в области внутреннего зева шейки матки не обнаружено. Дополнительно было использовано цветовое допплеровское картирование (ЦДК), при котором идентифицированы сосудистые структуры (рис. 1).
Рис. 1. Беременность 24-25 нед. Трансабдоминальное сканирование области внутреннего зева в продольном направлении. Отчетливо видно наличие сосудистых структур в области внутреннего зева (стрелка).
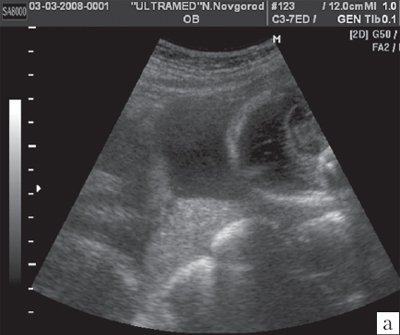
а) В-режим.
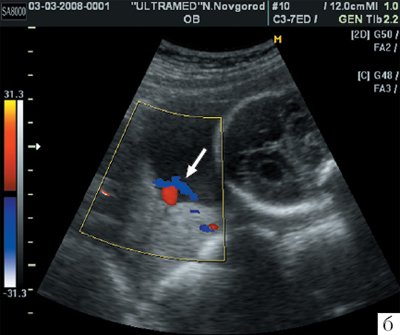
б) Режим ЦДК.
Для уточнения пренатального диагноза была использована трансвагинальная эхография, но даже она не позволила однозначно установить предлежание сосудов, хотя четко визуализировались эхогенные структуры в области внутреннего зева шейки матки (рис. 2). Только применение режима ЦДК позволило правильно установить окончательный диагноз предлежания сосудистых анастомозов между добавочной долькой и основной плацентой. При динамическом наблюдении эхографическая картина предлежания сосудов сохранялась, что послужило показанием к операции кесарева сечения в доношенном сроке беременности. Родилась живая доношенная девочка массой 3250 г с оценкой по шкале Апгар 8/9 баллов. Добавочная долька имела размер 8х10 см.
Рис. 2. Беременность 24-25 нед. Трансвагинальное сканирование области внутреннего зева в продольном направлении. Отчетливо видно наличие сосудов в области внутреннего зева (стрелка).
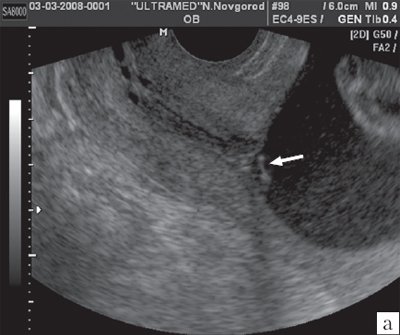
а) В-режим.
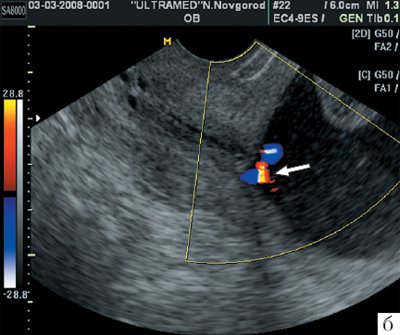
б) Режим ЦДК.
Таким образом, наше наблюдение убедительно свидетельствует, что для пренатальной ультразвуковой диагностики предлежания сосудов необходимо дополнительно использовать режим ЦДК, так как двухмерная эхография не всегда позволяет идентифицировать эту патологию, требующую изменения стандартной акушерской тактики ведения родов во избежание перинатальных потерь.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Источник
Девочки, всем привет. Кто помнит мой пост об укорочении носовой кости и подозрении на синдром Дауна, то Слава Богу, думаю, все обошлось. Переделала узи в ПЦ через 5 дней после предыдущего. Носовые кости в порядке и соответсвуют сроку, ИАЖ тоже в норме. А я уже почти пошла на амниоцентез, отдала документы на оформление. На данный момент уже успела написать отказ, т.к. видимых причин нет, а амнио может только усугубить выявившиеся новые обстоятельства.
По результатам экспертного узи выяснилась очень редкая паталогия – Vasa Previa – предлежание сосудов – происходит, когда один или несколько сосудов пуповины или плаценты располагаются в шейке матки под ребенком; состояние, когда отрезок сосудов пуповины, идущих внутри зародышевых оболочек, располагается над внутренним зевом.
У меня с 12 недель было предлежание плаценты, а когда она поднялась (сейчас 45мм выше), теперь видно, что под ней куча незащищенных сосудов в области внутреннего зева с венозным кровотоком.
Вот, что удалось раскопать по этому поводу:
Одним из вариантов
оболочечного прикрепления является предлежание сосудов пуповины (vasa
previa), при котором сосуды пуповины пересекают амниофетальные оболочки
на более низком уровне, нежели расположена предлежащая часть плода. Эти
незащищенные вартоновым студнем сосуды могут разорваться в любое время
при беременности, привести к профузному кровотечению и антенатальной
гибели плода. Крометого, их повреждение возможно при выполнении
амниотомии, поэтому пренатальная диагностика vasa previa является
обязательной.
Частота встречаемости vasa previa составляет в среднем 1:2000-5467
родов.
Достоверная
пренатальная диагностика vasa previa позволяет своевременно планировать
способ родоразрешения, поскольку эта патология является абсолютным
показанием к кесареву сечению. Предлежание сосудов (vasa previa), хотя встречается редко, представляет
большую опасность для плода (гибель более чем в 75% случаев). Гибель плода может быть предотвращена путем кесарева сечения примерно на 35 неделе.
Вот такие ужасы……
На следующей неделе ложусь в ПЦ на плазмоферез. Буду выспрашивать теперь и по поводу vasa previa. Что с этим делать и как быть. Возможно придется остаться на сохранении до родов. Лиж бы все обошлось. Еще очень переживаю за старшенькую дочку, ей всего 2,5г. Как она без меня будет…
А вот, собственно, результаты узи для истории:
20.05.2014
По моим подсчетам 20 нед. и 3 дня. По
предыдущ. узи 21 нед.
1живой плод в тазовом предлежании.
ЧСС 148 уд. в мин.
Бипариетальный размер головы – 46мм –
СБ 20 нед 0дн
Окружность головы -178мм – СБ20 нед 1дн
Окружность живота – 152мм – СБ 20 нед 3 дн
Длина бедренной кости – 33мм – СБ 20нед 1 дн
Длина б/берцовой кости – 28мм – СБ 20нед0дн
Длина плечевой кости – 31мм – СБ 20нед 2дн
Длина локтевой кости – 27мм – СБ 20нед 0 дн
ПВП – 350 грамм
Носовая кость – 6,6мм
Анатомия плода в норме.
Плацента по задней стенке, толщина 25мм, выше на 4,5см от внутреннего зева.
Степень зрелости 0.
Амниотический индекс – 14см.
Длина шейки – 35мм, зев закрыт.
Внутренний зев закрыт, в области внутреннего зева определяются сосуды с венозным
типом кровотока.
Толщина области п/о рубца 3,8мм, неоднороден.
Заключение: беременность 20-21 неделя.Низкая плацентация.Vasa previa. Рубец на
матке.
Девочки, может кто-нибудь слышал о реальных случаях с таким диагнозом? Что предпринимали?
Источник
Предлежание сосудов возникает, когда плодные оболочки, содержащие эмбриональные кровеносные сосуды, соединяющие пуповину и плаценту, перекрывают внутренний зев шейки матки или расположены в пределах 2 см от него.
Предлежание сосудов может произойти само по себе (см. рисунок Предлежание сосудов) или на фоне аномалий развития плаценты, таких как оболочечное прикрепление пуповины. При оболочечном прикреплении пуповины сосуды проходят от пуповины через часть оболочки плаценты, а не идут прямо к плаценте. Таким образом, кровеносные сосуды внутри пуповины не защищены вартоновым студнем, поэтому увеличивается риск кровоизлияния у плода при разрыве плодных оболочек.
Распространенность этого нарушения составляет около 1 случая на 2500-5000 родов. Смертность плодов, если предлежание сосудов не диагностировано до рождения, может достигать 60%.
Предлежание сосудов
Клинические проявления
Предлежание сосудов классически проявляется безболезненным вагинальным кровотечением, разрывом плодных оболочек, брадикардией у плода.
Трансвагинальная ультрасонография
Диагноз предлежания сосудов следует заподозрить по клиническим проявлениям или результатам рутинного пренатального УЗИ. На момент проявлении характер сердечного ритма плода, чаще всего синусового, обычно неблагоприятный. Диагноз обычно подтверждают с помощью трансвагинального УЗИ. Внутри плодных оболочек можно увидеть эмбриональные сосуды, проходящие непосредственно над внутренним зевом шейки матки или рядом с ним. Дополнительно можно провести доплеровское цветное картирование кровотока.
Предлежание сосудов следует отличать от предлежания пуповины (пролапс с размещением пуповины между предлежащей частью и внутренним зевом шейки матки), при котором можно увидеть кровеносные сосуды плода, обернутые вартоновым студнем и охватывающие шейку матки. При предлежении пуповины, в отличие от предлежания сосудов, пуповина сдвигается в сторону от шейки матки во время ультразвукового исследования; при предлежании сосудов, пуповина фиксирована на месте.
Пренатальный мониторинг для выявления сдавления пуповины
Кесарево сечение
Предложенные способы дородового ведения при предлежании сосудов плаценты неоднозначны, отчасти потому, что не проведено рандомизированных клинических испытаний. В большинстве центров два раза в неделю, начиная с 28-30 недели, проводят нестрессовое тестирование. Цель его состоит в том, чтобы обнаружить сдавление пуповины. Часто предлагают госпитализировать женщин на сроках 30-32 недель для непрерывного мониторинга или для нестрессового тестирования каждые 6-8 часов.
Для ускорения созревания легких плода используются кортикостероиды.
Экстренное кесарево сечение показано в следующих случаях:
Возникает преждевременный разрыв плодных оболочек.
Вагинальное кровотечение продолжается.
Состояние плода не является удовлетворительным
Если ни одного из этих нарушений нет и родоразрешения не произошло, клицинисты могут предложить провести плановое кесарево сечение. Было предложено проведение кесарева сечения на сроке от 34 до 37 недель, но сроки родоразрешения противоречивы; некоторые данные свидетельствуют в пользу родоразрешения на сроке 34-35 недель.
Предлежание сосудов может сопровождаться другими аномалиями плаценты, такими как прикрепление оболочек, что увеличивает риск кровоизлияния у плода при разрыве плодных оболочек.
Подозрение на предлежание сосудов, основанное на симптомах и (безболезненное вагинальное кровотечение, разрыв оболочек, брадикардия плода) и/или данных, полученных при стандартной пренатальной ультрасонографии.
Используйте трансвагинальную ультрасонографию для того, чтобы подтвердить предлежание сосудов и отличить его (фиксированная пуповина) от предлежания пуповины (подвижная пуповина).
Начиная с 28-30 недели, дважды в неделю, проводят нестрессовое тестирование для проверки сдавливания пуповины.
Нужно проводить запланированное срочное кесарево сечение или если происходит преждевременный разрыв плодных оболочек, продолжается вагинальное кровотечение, или состояние плода неблагоприятное, то показано экстренное кесарево сечение.
Источник
УДК 616.1-005.6
© Коллектив авторов, 2013
Поступила 28.01.13 г.
Т.В. ДЕРИПАСКО, А.Ю. АЛЕКСАНДРОВ,
И.В. ГАВРИЛОВА, М.В. ШМАКОВА, Э.А. МНОЯН
КЛИНИЧЕСКИЙ СЛУЧАЙ VASA PREVIA
Президентский перинатальный центр,
Институт усовершенствования врачей, Чебоксары
Развитие патологических состояний, не поддающихся коррекции во время беременности, но и не оказывающих влияния на процесс родов, представляют особую опасность во время начала родовой деятельности. Одним из таких состояний является предлежание сосудов (vasa previa), развивающееся вследствие различных нарушений на этапе закладки и формирования плаценты. Наибольшую опасность при vasa previa представляет развивающееся при разрыве сосудов пуповины, расположенных над внутренним зевом, кровотечение, возникающее вслед за разрывом плодных оболочек. Правильная диагностика и тактика ведения беременности и родов позволяет родоразрешать женщин с данной патологией до развития кровотечения.
Ключевые слова: vasa previa, предлежание сосудов, осложнения беременности.
Развитие кровотечений во время беременности и родов представляет особую опасность и вызывает наибольшую тревогу акушеров-гинекологов, ставя под угрозу исход беременности как для самой беременной женщины, так и для ее плода. Развиваясь без клинических проявлений, некоторые патологические состояния не поддаются коррекции во время беременности и приводят к осложнениям во время родовой деятельности.
Патологическое прикрепление пуповины со свободно проходящими сосудами между листками амниотических оболочек, расположенных над внутренним зевом и называемых предлежащими сосудами или vasa praevia, вследствие нарушения развития плаценты на ранних этапах может приводить к развитию кровотечения из сосудов пуповины при их разрыве в момент разрыва плодных оболочек.
Vasa previa (VP) (от лат. vasa – сосуд, prеvia – находящийся перед, спереди от) – состояние, характеризующееся оболочечным прикреплением пуповины (ОПП) и наличием сосудов, свободно проходящих в амниофетальных оболочках, расположенных ниже предлежащей части плода [1, 5, 6, 12].
Данное состояние классифицируется в МКБ-10 как O69.4 «Роды, осложнившиеся предлежанием сосуда [vasa previa]» [3].
Частота встречаемости VP – 1 случай на 1275-5000 беременностей [1, 6, 12, 13].
При этом частота разрывов VP с развитием плодного кровотечения в среднем равна 1 на 50 случаев VP, с развитием перинатальной смертности – от 50 до 100% случаев [1, 6].
| |
Рис. 1. Типы VP [4]
Разделение VP на два типа характеризуется тем, что при 1-м типе VP обнаруживают над внутренним зевом свободные сосуды пуповины, не защищенные Вартоновым студнем при ОПП, встречающиеся до 90% случаев VP; при 2-м типе имеет место наличие над внутренним зевом незащищенных сосудов, соединяющих между собой доли плаценты при двудольной плаценте или при наличии дополнительных долей при возможно нормальном прикреплении пуповины к основной доле плаценты [4, 10] (рис. 1).
Впервые VP при ОПП описал H.A. Wrisberg в 1773 году. В 1801 г. J.-F. Lobstein первым высказал предположение о возможном разрыве свободных сосудов, проходящих в оболочках между пуповиной и плацентой с возможным кровотечением и быстрой смертью плода. Роль многоплодной беременности в увеличении частоты ОПП и, как следствие, в увеличении частоты VP, на основании своих наблюдений предложил J.B. De Lee в 1913 году. В 1952 году G.M. Evans, анализируя данные проведенных наблюдений, пришел к выводу, что ОПП является предпосылкой для VP, при этом приводит к смерти плода вследствие развивающегося кровотечения и/или внутриутробной асфиксии как результат острой гипоксии плода. VP при двудольной плаценте, а также VP при наличии дополнительных долей плаценты были описаны E. Waidl в 1960 году, затем P.A. Radcliffe в 1961 году классифицированы в дальнейшем как VP 2-го типа [1, 4, 7, 10].
Теории этиопатогенеза в формировании VP основываются на нарушениях процессов первичной имплантации бластоцисты и рассматриваются как результат фенотипического приспособления развивающейся плаценты при снижении питания нижнего сегмента растущей матки [1, 5, 6, 7, 8].
Результатом изменений в формировании плаценты с аномалиями прикрепления пуповины, также сочетающимися с пороками развития плода, по мнению некоторых исследователей, может являться уменьшение внутриматочного пространства и/или ограничение подвижности плода [11].
К факторам риска развития VP, наряду с ОПП, также относят выявленное при ультразвуковом исследовании (УЗИ) в первом триместре беременности низкое прикрепление пуповины и различные виды патологии плаценты (низкое прикрепление плаценты, двудольная плацента, дополнительные доли плаценты, placenta previa и placenta membranacea). По данным некоторых авторов, применение вспомогательных репродуктивных технологий, увеличивающих частоту развития VP до 10 раз, и наличие в анамнезе у беременной внутриматочных вмешательств (выскабливание полости матки при аборте, вмешательства при задержках плацентарной ткани в полости матки) приводят к возникновению VP в 13-24% случаев [1, 2, 4, 6, 7, 12, 13].
Диагностика VP во время беременности основывается на использовании УЗИ с цветным допплеровским сканированием и обнаружении сосудов, свободно проходящих в плодных оболочках над внутренним зевом как результат либо ОПП, либо свободного сосуда между долями плаценты.
Сложности в диагностике VP методом УЗИ могут составить наличие амниотической перетяжки, хориоамниоальное расщепление, предлежание краевого синуса плаценты, предлежание пуповины, узел пуповины и варикозное расширение вен матки. Правильная дифференциальная диагностика и интерпретация полученных результатов позволяют диагностировать VP в 99% случаев после 20-й недели беременности [1, 2, 4, 9, 13].
Пальпация сосудов в сводах влагалища в проекции внутреннего зева, при целых плодных оболочках, с пульсацией, сходной с частотой сердечных сокращений плода, является методом антенатальной диагностики VP, доступной врачу во время влагалищного исследования беременной женщины [2, 6, 7].
При разрыве VP и развитии кровотечения следует проводить дифференциальную диагностику с состояниями и патологиями беременности, при которых наблюдается кровотечение из половых путей (разрыв матки, предлежание плаценты, ретроплацентарная гематома, разрыв краевого синуса плаценты; а также достаточно редкие состояния, такие как placenta circumvallata, внутриматочная мелена плода и некоторые виды патологии шейки матки) [2, 8, 12].
Приводим случай родоразрешения беременной с VP.
Беременная Г., 1984 г.р., поступила в приемное отделение БУ «Президентский перинатальный центр» Минздравсоцразвития Чувашии 2 апреля в 17 часов 50 минут, с жалобами на ноющие боли внизу живота. Из анамнеза установлено: данная беременность вторая, роды предстоят вторые. В анамнезе 1 срочные самопроизвольные роды без особенностей. Срок беременности 39-40 недель. Данная беременность протекала на фоне угрозы преждевременных родов – стационарное лечение в 23 нед., 29-30 нед. Соматический анамнез не отягощен. Обследована на TORCH-комплекс: носитель вируса простого герпеса (ВПГ), микоплазм, уреаплазм, хламидий, краснухи, токсоплазмоза. Проводилась антибактериальная терапия азитромицином на сроке 17-18 нед. По данным УЗИ в 15-16 нед.: краевое предлежание плаценты; в 20-21 нед.: низкая плацентация. Неправильное прикрепление сосудов пуповины (предлежащий сосуд); в 27-28 нед.: неправильное прикрепление пуповины (оболочечное, в области внутреннего маточного зева предлежащий сосуд); в 32-33 нед.: тазовое предлежание. Низкая плацентация. Предлежание петель пуповины; в 38-39 нед: предлежание сосудов пуповины (оболочечное прикрепление пуповины, в области ВМЗ лоцируются предлежащие сосуды пуповины) (рис. 2). Состояние при поступлении удовлетворительное. Телосложение нормостеническое. Кожные покровы физиологической окраски. Видимых отеков нет. Артериальное давление 115/74-119/70 мм рт. ст., пульс 80 ударов в мин, удовлетворительных качеств. Тоны сердца ясные, ритмичные. Дыхание везикулярное, хрипы не выслушиваются. Живот увеличен за счет беременной матки. Матка соответствует сроку беременности, без участков локальной болезненности. Высота дна матки 35 см, окружность живота 97 см. Положение плода продольное. Предлежит головка над входом в малый таз. Сердцебиение ясное, ритмичное 140 ударов в мин.
При влагалищном осмотре: наружные половые органы сформированы правильно. Оволосение по женскому типу. Влагалище рожавшей. Шейка матки центрирована, размягчена. Влагалищная часть до 2 см. Цервикальный канал проходим для 2 исследующих пальцев до 2,5 см. Область ВМЗ выражена нерезко. Плодный пузырь цел. В области ВМЗ слева пальпируются утолщенные пульсирующие сосуды. Предлежит головка над входом в малый таз. Мыс недостижим. Выделения слизистые. Диагноз при поступлении: Беременность 39-40 нед. Предвестники родов. Оболочечное прикрепление пуповины (по УЗИ). Предлежание сосудов пуповины. Эндемический зоб 1 ст. Эутиреоз. Дефицит веса. Носитель TORCH-инфекций. План родов: учитывая доношенный срок беременности, предлежание сосудов пуповины, решено родоразрешить абдоминальным путем в плановом порядке после дообследования.
| | |||
Рис. 2. Ультразвуковое изображение VP, расположенной между головкой плода и ВМЗ
2 апреля с 20 часов отмечает появление схваткообразных болей внизу живота. Учитывая начало родовой деятельности, проведено кесарево сечение в экстренном порядке. Под комбинированным интубационным наркозом, поперечным надлобковым разрезом послойно вскрыта брюшная полость. Матка вскрыта поперечным разрезом в нижнем сегменте. Извлечен ребенок мужского пола. Оценка по шкале Апгар 8-9 баллов. Масса 3270 г, длина тела 54 см. Послед 17х21х2,3 см массой 494 г, с оболочечным прикреплением пуповины. Послеоперационный период протекал без осложнений. Выписана домой на 7-е сутки после операции. Патогистологическое исследование последа: Оболочечное прикрепление пуповины. Placenta marginata.
Являясь достаточно редким состоянием, VP требует особого внимания специалистов как фактор риска развития смерти плода/новорожденного при разрыве предлежащих сосудов во время родов и развитии плодного кровотечения либо от внутриутробной асфиксии при пережатии сосудов ОПП. Точное определение VP, тщательная диагностика, ведение беременности и своевременное планирование операции кесарева сечения являются неотъемлемыми факторами, позволяющими значительно снизить частоту развития осложнений при VP.
СПИСОК ЛИТЕРАТУРЫ:
1. Герасимова Л.И. Диагностика и ведение беременности при vasa previa/ Л.И. Герасимова, Т.Г. Денисова, Э.А. Мноян // Здравоохранение Чувашии. – 2011. – № 4 – С. 78-85.
2. Герасимова Л.И. Этиопатогенез, факторы риска развития и осложнения vasa previa / Л.И. Герасимова, Т.Г. Денисова, Э.А. Мноян // Здравоохранение Чувашии. – 2011. – № 3 – С. 69-76.
3. Международная статистическая классификация болезней и проблем, связанных со здоровьем. 10-й пересмотр. Т. 1. Женева: ВОЗ. 1995.
4. Analysis of the ultrasonographic findings predictive of vasa previa / J. Hasegawa [et al.] // Prenat. Diagn. – 2010. – № 12-13. – P. 1121-1125.
5. Baergen R.N. Manual of pathology of the human placenta / R.N. Baergen. – New York: Springer – Verlag Inc., 2011. – P. 208-221.
6. Benirschke K. Pathology of the human placenta / K. Benirschke, P. Kaufmann, R.N. Baergen. – New York: Springer Science, 2006. – P. 380-451.
7. Cravageot B. L’ insertion vélamenteuse du cordon [Ressource électronique] : quand le fil de la vie devient anomalie / B. Cravageot. – Nancy: Université Henri-Poincaré, 2010. – P. 83.
8. Duchatel F. Insertion vélamenteuse du cordon ombilical et hémorragie de Benckiser / F. Duchatel // Histoire des sciences médicales. – 1982. – № 16. – P. 185-192.
9. Ioannou C. Diagnosis and management of vasa previa: a questionnaire survey / C. Ioannou, C. Wayne // Ultrasound. Obstet. Gynecol. – 2010. – № 35. – P. 205-209.
10. Prenatal sonographic diagnosis of vasa previa: ultrasound findings and obstetric outcome in ten cases/ V. Catanzarite [et all]. // Ultrasound. Obstet. Gynecol. – 2001. – № 18. – P. 109-115.
11. Robinson L.K. The nature of structural defects associated with velamentous and marginal insertion of the umbilical cord / L.K. Robinson, K.L. Jones, K. Benirschke // Am. J. Obstet. Gynecol. – 1983. – № 146 (2). – P. 191-193.
12. S.O.G.C. Clinical Practice Guideline: guidelines for the management of vasa previa / R. Gagnon [et al.] // Int. J. Gynaecol. Obstet. – 2010 – № 108 (1). – P. 85-89.
13. Velamentous cord insertion: significance of prenatal detection to predict perinatal complications / J. Hasegawa [et al.] // Taiwan. J. Obstet. Gynecol. – 2006. – № 45 (1). – P. 21-25.
СВЕДЕНИЯ ОБ АВТОРАХ
Дерипаско Татьяна Васильевна
заведующая акушерским консультативным диагностическим центром БУ «Президентский перинатальный центр» Минздравсоцразвития Чувашии, заслуженный врач Российской Федерации, заслуженный врач Чувашской Республики
Александров Александр Юрьевич
заместитель главного врача по акушерско-гинекологической помощи БУ «Президентский перинатальный центр» Минздравсоцразвития Чувашии
Гаврилова Ирина Владимировна
врач акушер-гинеколог высшей категории БУ «Президентский перинатальный центр» Минздравсоцразвития Чувашии
Шмакова Марина Васильевна
врач акушер-гинеколог первой категории БУ «Президентский перинатальный центр» Минздравсоцразвития Чувашии
Мноян Эдуард Андроникович
врач-ординатор АУ Чувашии «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Адрес для переписки:
428000, Чувашская Республика, г. Чебоксары, Московский проспект, д. 9/1
Тел. +7 (8352) 58-25-21
E-mail: dr.shmakova@mail.ru
INFORMATION ABOUT AUTHORS:
Deripasko Tatiana Vasilievna
Head of the Obstetric Diagnostic Center at the BI “Presidential perinatal center” of HealthCare and Social Development Ministry of Chuvashia, Honoured Doctor of the Russian Federation, Honored Doctor of the Chuvash Republic
Alexandrov Alexander Yuryevich
the Chief Doctor’s Deputy of the obstetrics and gynecology care at the BI “Presidential Perinatal Center” of Health Care and Social Development Ministry of Chuvashia
Gavrilova Irina Vladimirovna
obstetrician- gynecologist of higher category at the BI “Presidential Perinatal Center” of Health Care and Social Development Ministry of Chuvashia
Shmakova Marina Vasilyevna
obstetrician- gynecologist of first category at the BI “Presidential Perinatal Center” of Health Care and Social Development Ministry of Chuvashia
Mnoyan Eduard Andronikovich
resident at the AI of Chuvashia “Postgraduate Doctors’ Training Institute” Health Care and Social Development Ministry of Chuvashia
Address for correspondence:
Moskovski pr., 9/1, Cheboksary, the Chuvash Republic, 428000
Tel. +7 (8352) 58-25-21
E-mail: dr.shmakova@mail.ru
T.V. DERIPASKO, A.Y. ALEXANDROV,
I.V. GAVRILOVA, M.V. SHMAKOVA, E.A. MNOYAN
CASES OF VASA PREVIA
Presidential Perinatal Center,
Postgraduate Doctors’ Training Institute, Cheboksary
Development of pathogenic states, which are impossible to correct during pregnancy but do not affect delivery process may be dangerous in the beginning of labors. One of these states is vasa previa, developed as the result of various damages at the stage of placenta formation. Hemorrhage, which developed as the result of vessel rupture of the funicle located over the internal os, which follows the fetal membrane rupture are of utmost dangerous in vasa previa. The correct diagnosis and pregnancy and delivery observing allow a woman to deliver a baby before hemorrhage starts..
Keywords: vasa previa, complications of pregnancy.
© Все права защищены. Использование материалов без письменного согласия – запрещено.
Источник
