Сосуды в узле щитовидной железы что это
Виктор Макарьин
к. м. н., хирург, онколог
Я работаю хирургом и часто вижу, как пациентов с узлами в щитовидной железе отправляют на операцию, которая на самом деле не нужна.
Или наоборот: люди со злокачественными опухолями в щитовидной до последнего терпят и не обращаются к врачу.
Рассказываю, чем отличаются узлы в щитовидной железе, как их лечат и почему в большинстве случаев мы не назначаем операцию.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет – решать вам.
Что такое узел в щитовидной железе
Узел – это уплотнение ткани щитовидной железы, которое можно прощупать пальцами или увидеть на УЗИ.
Узлы могут быть от 5 мм до нескольких сантиметров в диаметре. Узлы больше 20-30 мм обычно можно нащупать руками, а образования меньше определяют по УЗИ.
Узлы в щитовидной железе встречаются у 30-60% людей. Чаще они появляются у людей старше 50 лет.
В большинстве случаев врачи находят узлы ненамеренно. Например, на УЗИ оценивали состояние сосудов шеи, а в поле зрения попал узел в щитовидной железе.
Это узел больше 30 мм, его видно даже без УЗИ
Почему в щитовидной железе появляются узлы
Считается, что узлы могут появляться по двум причинам: из-за нехватки йода в пище или из-за генетических мутаций.
Нехватка йода в пище. Йод нужен, чтобы щитовидная железа могла создавать гормоны: тироксин и трийодтиронин. При нехватке йода гормонов щитовидной железы становится меньше, и организм старается компенсировать это – размер щитовидной железы увеличивается. С ростом в ткани железы могут появляться узлы, но иногда она увеличивается и без появления узлов.
Россия занимает третье место среди стран, жителям которых не хватает йода в пище. По оценке НМИЦ эндокринологии, россияне в среднем съедают в три раза меньше йода, чем нужно: 40-80 мкг в сутки вместо необходимых 150-250 мкг. Суточная доза йода содержится, например, в 100 граммах кальмара, стакане молока, порции морской рыбы или восьми куриных яйцах.
Генетические мутации. При некоторых мутациях клетки щитовидной железы начинают бесконтрольно делиться, что приводит к появлению опухолей, в том числе и злокачественных. Такие новообразования быстро растут и могут метастазировать.
Чаще всего опухоли в щитовидной появляются из-за случайных мутаций – они никак не связаны с наследственной предрасположенностью.
Какие бывают узлы
Обнаружив узел в щитовидке, врач в первую очередь захочет узнать, из чего состоит это образование. От этого зависит лечение: например, будет ли нужна операция или можно обойтись без нее.
Косвенно о составе узла можно судить еще на этапе УЗИ. Для этого врачи придумали специальную систему TI-RADS.
Система TI-RADS. Эта система помогает предположить состав узла – доброкачественный он или злокачественный. Благодаря TI-RADS врачи стали реже отправлять людей на ненужные биопсии.
По системе TI-RADS врач оценивает размер узла, его контур, структуру, наличие участков, в которых откладывается кальций. В итоге всех пациентов делят на шесть групп:
- Нормальная ткань щитовидной железы.
- Доброкачественный узел.
- Вероятность рака не более 5%.
- Вероятность рака до 80%.
- Вероятность рака крайне высокая – более 80%.
- Узел злокачественный. Такое заключение могут дать только по результатам предыдущей биопсии.
По результатам TI-RADS специалист может сделать вывод, нужна ли человеку биопсия или нет. А уже по результатам биопсии врач видит, из каких клеток состоит узел.
Система Бетесда. Эту классификацию придумали морфологи – специалисты, которые смотрят на ткани человека в микроскоп. Именно к таким специалистам приносят клетки щитовидной железы после биопсии. Задача морфолога – оценить эти клетки и сказать, доброкачественный узел или злокачественный.
По системе Бетесда узлы делятся на шесть групп:
- Материал неинформативный. Тогда пациенту предлагают повторить биопсию. В среднем повторные биопсии мы проводим в 5-10% случаев.
- Доброкачественный узел. Такой узел не опасен для человека – в большинстве случаев операция не нужна.
- Подозрение на опухоль. Пациенту предлагают повторную биопсию, чтобы уточнить, доброкачественный узел или злокачественный.
- Фолликулярная опухоль. Ее лечат хирургически.
- Подозрение на рак щитовидной железы. В этом случае пациенту также предлагают повторить биопсию. По результатам диагноз может быть подтвержден или опровергнут.
- Рак щитовидной железы. Пациенту предлагают хирургическое лечение.
Система Бетесда отвечает на вопрос, опасен узел в щитовидной железе или нет. Где бы пациенту ни делали биопсию, он должен получить стандартизированное заключение по этой системе.
«В мазках на фоне скопления эритроцитов имеются единичные комплексы железистого эпителия с полиморфизмами и выраженной пролиферацией». Такое заключение некорректное – оно не соответствует системе Бетесда Врач дал заключение по системе Бетесда. Такое заключение смогут понять морфологи и хирурги по всему миру – оно стандартизировано
Как делают биопсию
Биопсия – это медицинская процедура, когда врач с помощью иголки или скальпеля забирает ткани органа. После этого материал переносят на стекло и окрашивают, и уже в таком виде морфологи начинают смотреть клетки под микроскопом.
Биопсию узлов щитовидной железы выполняют с помощью тонкой иголки, из-за этого и название процедуры – «тонкоигольная аспирационная биопсия». Врач ничего не вводит в узел, а только откачивает материал для исследования. По ощущениям это похоже на забор крови из вены.
На что обратить внимание, если врач назначил биопсию узла:
- Ее должны выполнять под контролем УЗ-аппарата. Обязательно спросите об этом врача перед процедурой. Если выполнять биопсию без контроля УЗИ, то врачу будет тяжело попасть в узел. Я рекомендую отказываться от биопсии, которую делают без УЗ-аппарата.
- Заключение по биопсии должно соответствовать международной классификации Бетесда. После того как вы уточнили про использование УЗ-аппарата, спросите: «Получу ли я результат биопсии узла щитовидной железы по международной системе Бетесда?» Если клиника не выдает такое заключение, то я бы рекомендовал поискать другую.
В большинстве случаев, если вам назначили биопсию щитовидной железы, то ее нужно сделать. Биопсия – безопасная процедура, с помощью которой мы понимаем, что находится в узле. Это помогает определиться с дальнейшей лечебной тактикой.
Так делают биопсию под контролем УЗ-аппарата. Датчик выводит картинку на экран, и врач-диагност может ввести иглу точно в узел
Какие могут быть результаты биопсии
В 2013 году ученые проанализировали результаты 40 000 тонкоигольных аспирационных биопсий, которые сделали жителям России с узлами в щитовидной железе. Вот какие результаты они получили:
- Доброкачественный узел нашли у 80% пациентов.
- Фолликулярная опухоль была у 15% пациентов.
- Рак щитовидной железы обнаружили только у 5% пациентов.
Расскажу подробнее о каждом из этих диагнозов.
Доброкачественная опухоль. Большинство узлов в щитовидной железе доброкачественные. Чаще всего они не опасны для здоровья, в рак не перерождаются и незаметны пациентам.
Мы предлагаем операцию при доброкачественных опухолях только в трех случаях:
- Узлы вырабатывают много гормонов щитовидной железы. Такое состояние называется тиреотоксикозом. Определить его можно, сделав анализ крови на уровень гормонов щитовидной железы: тироксина, трийодтиронина или кальцитонина.
- Узел давит на трахею и пищевод, что затрудняет дыхание и глотание.
- Доброкачественный узел настолько большой, что его видно на поверхности шеи. В этом случае операция устранит косметический дефект.
Я встречался с ситуациями, когда пациентам с доброкачественными узлами предлагали удалить их просто на всякий случай. Этот подход неправильный и может навредить. Любая операция – это риск, и я против того, чтобы идти на этот риск без веских оснований.
Если вам или вашим близким предложили операцию по поводу доброкачественного узла, узнайте, есть ли для этого показания. И если их нет, то с большой долей вероятности операция не нужна. Чтобы было спокойнее, получите второе мнение у другого хирурга-эндокринолога.
Фолликулярная опухоль. Без операции определить злокачественность этой опухоли невозможно. Поэтому всем пациентам с таким диагнозом новообразование удаляют.
После удаления фолликулярную опухоль оценивают под микроскопом, чтобы понять, злокачественная она или нет. У 80-85% пациентов фолликулярная опухоль оказывается аденомой – доброкачественной опухолью. У 15-20% людей находят фолликулярную карциному – рак щитовидной железы. Когда хирург предлагает операцию пациенту с фолликулярной опухолью, он думает именно о тех самых 15-20%.
Фолликулярная карцинома опасна тем, что она может прорастать в соседние органы. На поздних стадиях такую опухоль сложно оперировать. А на ранних стадиях определить прорастание невозможно, поэтому врачи и предлагают операцию.
Ученые только разрабатывают генетические тесты, которые помогут определить злокачественность фолликулярной опухоли без операции. Но пока всем таким пациентам показана операция – в качестве перестраховки.
Рак щитовидной железы относится к самым частым злокачественным опухолям эндокринной системы человека.
В зависимости от состава клеток бывает четыре вида рака щитовидной железы:
- Папиллярный. Такие опухоли медленно растут и редко метастазируют. При правильном лечении 93% людей с папиллярным раком выздоравливают.
- Фолликулярный. Этот вид рака мы находим у 15-20% пациентов с фолликулярной опухолью. Хороший прогноз на выздоровление.
- Медуллярный. При этом виде рака повышается уровень кальцитонина – белка, который вырабатывают С-клетки щитовидной железы. Чтобы определить его, пациентам назначают анализ на уровень кальцитонина в крови.
- Анапластический. Это самый агрессивный вид рака: опухоль быстро растет и часто метастазирует. Полностью вылечить пациентов с анапластическим раком щитовидной железы пока невозможно, поэтому врачи стараются добиться ремиссии.
Рак щитовидной железы лечат хирургически, а также с помощью лучевой терапии и химиотерапии.
Как лечат узлы в щитовидной железе
Хирургическое лечение. Пока что это единственный способ полностью избавиться от узла в щитовидной железе. Другие методы лишь дополняют хирургическое лечение.
Во время операции хирург удаляет всю щитовидную железу или ее половину. Сколько ткани удалять, зависит от размеров узла, наличия метастазов и клеточного состава узла.
К каждому пациенту хирург должен найти персональный подход. Иногда мы отказываемся от операции, даже когда для этого есть показания.
Например, как-то я лечил пациентку в возрасте 84 лет с диагнозом «рак щитовидной железы». Размер опухоли был около 10 мм. У пациентки было большое количество сопутствующих заболеваний, связанных с сердцем и легкими. Идя по лестнице, она сильно задыхалась. После консилиума онкологов и анестезиологов мы решили отказаться от операции – для пациентки это был слишком большой риск. Каждые два-три месяца мы встречаемся и следим за размерами опухоли.
Противоположный пример: у молодой пациентки в течение двух лет доброкачественный узел вырос с 20 до 60 мм. Узел по биопсии оказался доброкачественным, но он стал мешать пациентке: его было видно под кожей, появился дискомфорт в области шеи. Поэтому мы решили удалить этот узел.
В некоторых медицинских центрах операции на щитовидной железе проводят эндоскопически. В этом случае хирург не делает больших разрезов, а вся операция проходит под контролем небольшой камеры в ране.
При эндоскопических операциях хирург может сместить шов с шеи в малозаметные для глаз зоны: в подмышку, к соску, за ухо или в ротовую полость. Но такие процедуры делать сложнее, чем классические операции с разрезом в области шеи: они длятся дольше, а риск осложнений выше.
Если вы хотите, чтобы узел удалили эндоскопически, то я рекомендую обращаться в специализированные центры эндокринной хирургии. Например, в Москве такое отделение есть в ФГБУ НМИЦ эндокринологии Минздрава России, а в Санкт-Петербурге – в Клинике высоких медицинских технологий им. Н.И. Пирогова.
Так выглядит рубец после классической операции с разрезом в области шеи А это рубец после эндоскопической операции. Шов еле видно: он небольшой и сливается со складкой кожи на шее
Лучевая терапия и химиотерапия. Эти виды лечения мы используем при злокачественных опухолях как вспомогательные. Их назначают вместе с операцией в случаях, когда не могут полностью удалить новообразование.
Консервативная терапия. В основном сюда относится лечение, которое помогает бороться с симптомами, но никак не влияет на размеры узла. Например, если опухоль вырабатывает избыток гормонов, мы назначаем препараты, которые их снижают.
Реабилитация после операции
В среднем операция на щитовидной железе длится около часа. Иногда бывает и дольше: например, удаление всей щитовидной железы с лимфатическими узлами шеи занимает три-четыре часа.
В специализированных центрах, как правило, пациентов выписывают через один-два дня после операции. При этом не требуется специальная реабилитация. Достаточно ограничить физические нагрузки на одну-две недели.
После удаления всей щитовидной железы пациенту назначают заместительную гормональную терапию. Дозировку рассчитывает врач при выписке пациента из клиники.
Чаще всего удаление части или всей щитовидной железы не меняет образ жизни человека. Пациенты после хирургического лечения могут заниматься спортом, рожать детей и путешествовать.
Как предотвратить развитие узлов в щитовидной железе
Основная причина образования узлов в щитовидной железе – нехватка йода в пище. Поэтому важно есть пищу с йодом в рекомендованных ВОЗ количествах.
Чтобы получать йод в нужных количествах, используйте при готовке йодированную соль. В чайной ложке такой соли содержится 250-300 мкг йода, что будет покрывать суточную необходимость, если добавлять ее в пищу.
Сколько йода нужно принимать каждый день
| Дети до 6 лет | 90 мкг/сутки |
| Дети от 7 до 12 лет | 120 мкг/сутки |
| Дети от 12 лет и взрослые | 150 мкг/сутки |
| Беременные женщины | 200 мкг/сутки |
Дети до 6 лет
90 мкг/сутки
Дети от 7 до 12 лет
120 мкг/сутки
Дети от 12 лет и взрослые
150 мкг/сутки
Беременные женщины
200 мкг/сутки
Сколько стоит вылечить узел в щитовидной железе
Лечение узлов в щитовидной железе стоит по-разному и зависит от типа узла, города и клиники. При доброкачественных узлах операция в большинстве случаев не нужна – в цену войдут только анализы. А если узел злокачественный, то к стоимости добавится еще операция и послеоперационный период.
Вот сколько стоит вылечить узел в щитовидной железе в Москве.
Опухоль доброкачественная, операция не нужна
Биопсия (нужна не всегда)
3300 Р
УЗИ щитовидной железы
1600 Р
Анализ уровня гормонов щитовидной железы в крови
900 Р
Операция нужна
Удаление щитовидной железы
45 000-120 000 Р
УЗИ щитовидной железы
1600 Р
Анализ уровня гормонов щитовидной железы в крови
900 Р
Заместительная терапия
53 Р в месяц
Итого
50 800-125 800 Р за операцию + 53 Р каждый месяц
Вылечить узел в щитовидной железе также можно по ОМС.
Запомнить
- Узлы в щитовидной железе встречаются у 30-60% людей. Чаще всего узлы доброкачественные и не требуют операции.
- Узлы появляются из-за нехватки йода в пище или генетических мутаций.
- Узлы бывают доброкачественные и злокачественные. Чтобы точно это узнать, нужно сделать биопсию узла. Рак щитовидной железы находят только у 5% пациентов.
- Основной метод лечения узлов щитовидной железы – хирургический. Другие методы используются как дополнение к операции.
- Чтобы предотвратить развитие узлов в щитовидной железе, нужно есть йод в рекомендованных ВОЗ количествах. Для взрослых это 150 мкг йода в сутки. Примерно столько содержится в 100 граммах кальмара, стакане молока, порции морской рыбы или восьми куриных яйцах.
Источник
Общие сведения о допплеровском УЗИ ЩЖ
• Все современные ультразвуковые аппараты оснащены технической возможностью допплеровского УЗИ.
• Любое УЗИ щитовидной железы обязательно должно проводиться с допплеровской диагностикой кровотока железы. Отсутствие этой части исследования при УЗИ указывает на неполноценность диагностики.
• При УЗИ щитовидной железы врач должен выявить интенсивность кровотока и наибольшую пиковую скорость в щитовидных артериях.
Если Вам сообщают, что допплеровское исследование щитовидной железы проводится отдельно от исследования «УЗИ щитовидной железы» и его цена дополнительная, то это ― признак административной хитрости.
Не существует каких-то особых показаний к допплерографии щитовидной железы. Все состояния щитовидной железы подлежат ультразвуковой допплеровской диагностике.
При каждом УЗИ щитовидной железы показана и обязательна Допплерография. ПРЕИМУЩЕСТВА же допплерографии заключаются в:
• Оценке функционального напряжения всей железы и ее частей (в т.ч. узлов),
• Выявлении признака рака узлов щитовидной железы.
Что должно быть в Протоколе УЗИ
Врач-УЗИ (сонолог) должен сообщить в документе «Протокол УЗИ ЩЖ» следующее:
• Интенсивность кровотока отдельно для каждой доли и перешейка ЩЖ,
• Определять интенсивность кровотока тремя признаками: малое, умеренное (среднее) и значительное усиление кровотока,
• Для каждой доли ЩЖ ― максимальную пиковую систолическую скорость кровотока (максПССК) в конкретном числовом значении, применяя величины в смс,
• Для узла (-ов) щитовидной железы указывать ― интенсивность кровотока (малая, умеренная, значительная), характер распределения сосудов (упорядоченное или неупорядоченное).
Васкуляризация ― что это такое?
В «Протоколах УЗИ ЩЖ» врачи часто применяют слово «васкуляризация». Эта васкуляризация, по их выражению, может быть «не измененной», «увеличенной», «уменьшенной» и пр. Что такое васкуляризация щитовидной железы?
По-латински сосуд (кровеносный) ― vas (вас). Следовательно, «васкуляризация» ― это «сосудистость». Вот врачи и пишут о сосудистости щитовидной железы. Это выражение воспринимается странно. Как-то не по-русски. Но это никто не замечает, поскольку по-латыни не так заметно и, к тому же, «васкуляризацию» используют все врачи УЗИ. Васкуляризация стала привычной… врачам.
Эта «васкуляризация» пришла в профессиональный обиход из англоязычных научных статей. В таком заимствовании не было и нет потребности, но стремление «наших» к загранице так велико, и так хочется ПИСАТЬ НАУЧНО УМНО, что вместо русских слов специалисты в данном случае стали применять эту «васкуляризацию».
Заметьте, что англичане склонны сокращать. Вместо словосочетания «щитовидная железа» (у них ― Thyroid Gland) говорящие и пишущие на английском языке врачи применяют лишь одно слово ― Thyroid. Почти также у них произошло с «васкуляризацией».
В действительности, при УЗИ врачи видят наполнение сосудов кровью, а количество сосудов существенно не меняется. Поэтому правильно писать не о васкуляризации (сосудистости), а о кровотоке.
В научных и научно-популярных изданиях от Клиники щитовидной железы доктора А.В. Ушакова вы, читатель, никогда не увидите слово «васкуляризация» применительно к описанию реальной ультразвуковой картины. Лишь в качестве подобного пояснения значения терминов для пациентов и специалистов. Грамотно писать и говорить о «кровотоке», то есть об интенсивности и скорости «кровотока» железы.
Интенсивность кровотока щитовидной железы
Кровоток в ЩЖ определяется в режиме ЦДК или ЭДК. Многие врачи применяют ЦДК, а не ЭДК, несмотря на меньшее количество искажений при ЭДК. Наша Клиника предлагает всем коллегам выполнять оценку интенсивности кровотока в ЩЖ с помощью ЭДК, а скорость крови в режиме ЦДК, так как ЦДК позволяет цветом различать артерии от вен.
 Рисунок 2. Два варианта ультразвукового допплеровского режима ― ЦДК (цветовое допплеровское картирование) и ЭДК (энергетическое допплеровское картирование). Программа УЗ-аппарата показывает сосуды цветом. Красным и синим при ЦДК и алым ― при ЭДК. При ЦДК видны сосуды (артерии и вены), несущие кровь в разных направлениях). При ЭДК не видно направления течения крови, но меньше погрешностей.
Рисунок 2. Два варианта ультразвукового допплеровского режима ― ЦДК (цветовое допплеровское картирование) и ЭДК (энергетическое допплеровское картирование). Программа УЗ-аппарата показывает сосуды цветом. Красным и синим при ЦДК и алым ― при ЭДК. При ЦДК видны сосуды (артерии и вены), несущие кровь в разных направлениях). При ЭДК не видно направления течения крови, но меньше погрешностей.
Допустим, врач правильно настроил допплеровские параметры своего УЗ-аппарата (в зависимости от настроек интенсивность кровотока может оказаться разной). Врач должен раздвинуть на своем видимом поле допплеровскую карту максимально широко, охватывая всю видимую часть ЩЖ. Попытка определить интенсивность кровотока в маленьком допплеровском окошке усложнит процесс и может способствовать ошибке.
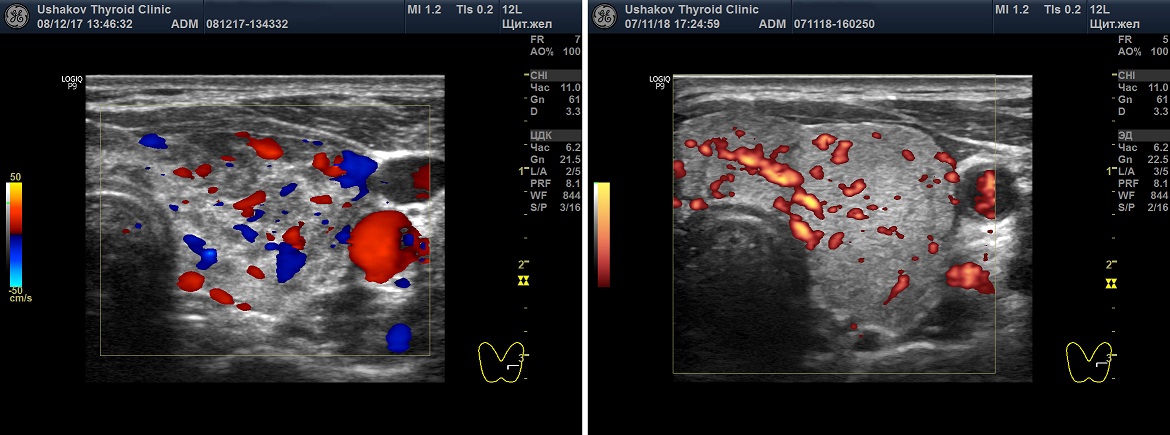
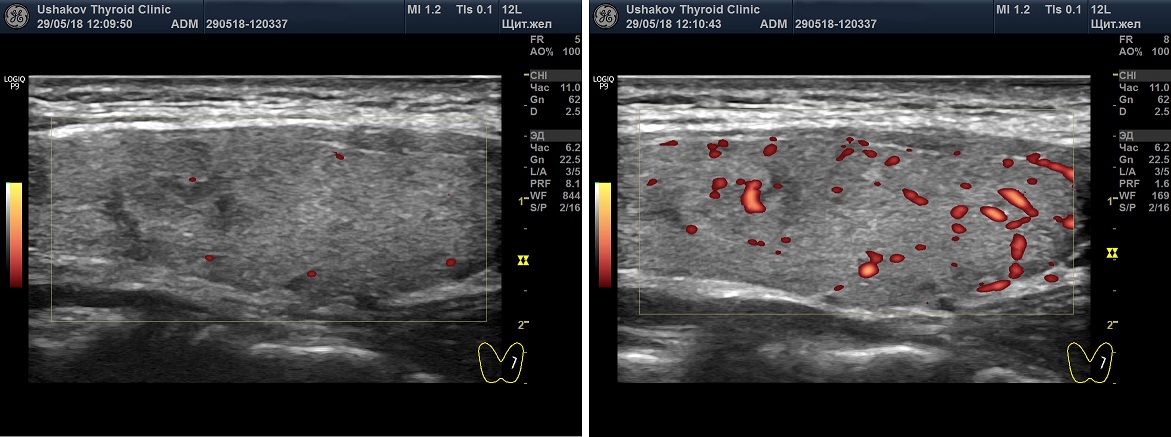 Рисунок 3. Разные настройки режима ЭДК ультразвукового допплеровского исследования. Представлена одна и та же проекция правой доли щитовидной железы. Период между снимками ― 1 минута. Слева ― с нормальными базовыми настройками (смотрите справа значения PRF), справа ― с настройками более высокой чувствительности. Видно, что при изменении настроек определяется не нормальный, а усиленный кровоток.
Рисунок 3. Разные настройки режима ЭДК ультразвукового допплеровского исследования. Представлена одна и та же проекция правой доли щитовидной железы. Период между снимками ― 1 минута. Слева ― с нормальными базовыми настройками (смотрите справа значения PRF), справа ― с настройками более высокой чувствительности. Видно, что при изменении настроек определяется не нормальный, а усиленный кровоток.
Специалист должен просмотреть датчиком каждую долю и перешеек ЩЖ, продвигая датчик вдоль и поперек, определяя, таким образом, количество сосудистых элементов, которые программа окрашивает в цвета. При ЭДК ― обычно в алый цвет, при ЦДК ― в два цвета ― красный и синий.
Существуют 6 вариантов интенсивности кровотока в ткани щитовидной железы:
• Ослабленный,
• Нормальный (в составе нормального – оптимальный),
• Малого усиления,
• Умеренного усиленный,
• Значительно усиленный,
• Очень значительно усиленный.
Ослабленная интенсивность кровотока ― сосудистые элементы не видны или имеется 1-2 малого диаметра.
Нормальная интенсивность кровотока ― сосудистые элементы в доле ЩЖ от 3-4 до 10, без расширения магистральных сосудов.
Оптимальная интенсивность кровотока ― сосудистые элементы в доле ЩЖ около 5-7, без расширения магистральных сосудов.
Малое усиление интенсивности кровотока ― сосудистые элементы в доле ЩЖ от 10-12 до 20-25, с расширением некоторых сосудов.
Умеренное усиление интенсивности кровотока ― сосудистые элементы в доле ЩЖ от 20-25 до 35-40, с расширением магистральных сосудов внутри и по периметру доли.
Значительное усиление интенсивности кровотока ― сосудистые элементы в доле ЩЖ более 40, с расширением многих сосудов.
Очень значительное усиление интенсивности кровотока ― почти полное заполнение щитовидной железы сосудистыми элементами.
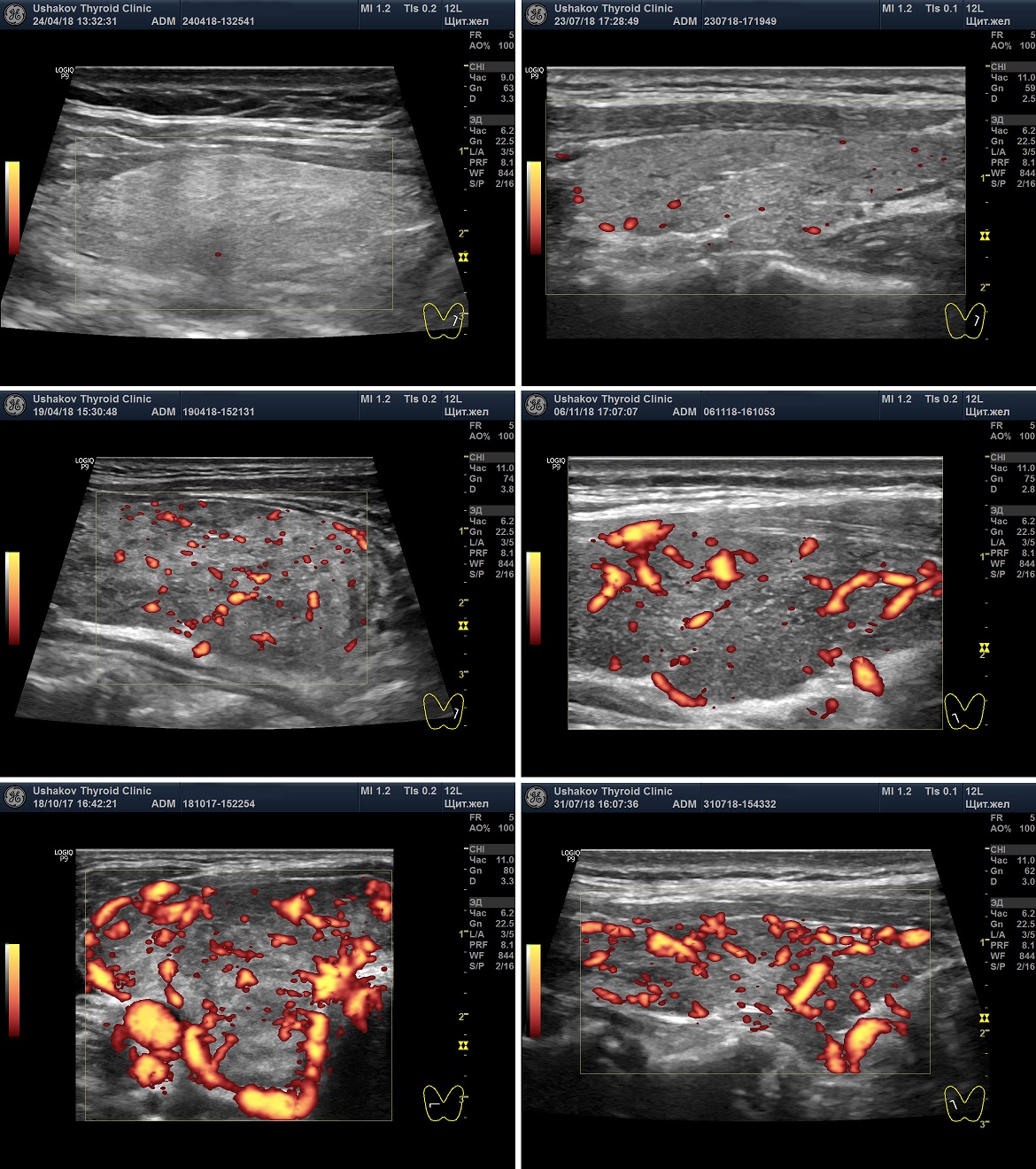 Рисунок 4. УЗИ ― допплеровское исследование интенсивности кровотока щитовидной железы. Показаны несколько вариантов: Ослабленный кровоток, нормальный кровоток, Малое усиление кровотока, Умеренное усиление кровотока и Значительное усиление кровотока.
Рисунок 4. УЗИ ― допплеровское исследование интенсивности кровотока щитовидной железы. Показаны несколько вариантов: Ослабленный кровоток, нормальный кровоток, Малое усиление кровотока, Умеренное усиление кровотока и Значительное усиление кровотока.
О чём сообщает интенсивность кровотока в ЩЖ? Это очень важный вопрос! Наши коллеги думают о том, что на кровоток влияют какие-то активные химические вещества организма и связывают это с аутоиммунным тиреоидитом (АИТ). Нигде и ни в каких изданиях по УЗИ (статьях и руководствах) специалистов разных стран, кроме нашей Клиники, вы не встретите чёткого и конкретного пояснения механизма изменения кровотока в сосудистой сети щитовидной железы!!! Из текста этих «научных» работ видно, как авторы осторожны в своих выводах (Некоторые из них пишут, что якобы усиление кровотока может быть признаком воспаления). Просто удивительно, как им в голову не приходит, что мышечный тонус сосудов прямо управляется периферической вегетативной НЕРВНОЙ СИСТЕМОЙ (пВНС)! Ведь научной медицине известно, что именно пВНС регулирует тонус сосудов (Причина также проста ― многие десятилетия во всём мире врачей не обучают знаниям о пВНС и влиянии нервной системы на деятельность органов).
Итак, величина интенсивности кровотока в щитовидной железе прямо сообщает о том, с какой интенсивностью нервная система перенапрягает части железы. Ведь часто видно, что количество сосудистых элементов (т.е. интенсивность кровотока) не одинаково в правой и левой долях и может быть разным внутри одной доли (в её крупных частях (сегментах). Эта особенность не может быть контролируема только химически, так как химические вещества одинаково распределены в крови, но именно нервные стимулы могут по-разному влиять на разные части ЩЖ. Всё это было подробно пояснено доктором А.В. Ушаковым в его справочном руководстве для врачей «Клиническая ультразвуковая диагностика доброкачественной патологии щитовидной железы» (2018).
Какой вывод следует, если при допплеровском исследовании выявлено усиление кровотока? О чём думать? Усиление кровотока (или васкуляризации) прямо сообщает об увеличении нервной стимуляции щитовидной железы. То есть свидетельствует об избыточном перенапряжении ткани железы. Такое состояние способствует истощению и затем разрушению (деструкции) клеток щитовидной железы. В ответ на гибель клеток, с током крови в ткань ЩЖ проникают иммунные клетки (лимфоциты), очищают от разрушенных элементов ткани и способствуют регенерации. Это реальность, заметная при УЗИ, известная МЕДИЦИНЕ, как науке, но исключенная и неизвестная врачам, которые, как они думают, занимаются «наукой».
Скорость кровотока
Специальный допплеровский режим позволяет измерить скорость кровотока в верхней и нижней артериях долей щитовидной железы.
Определяется пиковая скорость крови, то есть наибольшая скорость среди разных потоков внутри артерии. Дело в том, что стенки сосудов тормозят движение крови, а центральная область сосуда движется с большей скоростью. Поэтому современные аппараты УЗИ способны определить скорость разных зон в сосуде и показать наибольшую, т.е. ПИКОВУЮ скорость кровотока. При этом определяется пиковая скорость в момент прохождения пульсовой волны, создаваемой сокращением сердца ― Пиковая Систолическая Скорость Кровотока (ПССК).
Но в зависимости от места расположения метки в щитовидной артерии, имеющей изгибы, сужения (с расширениями) и ответвления, пиковая скорость может быть разной. Поэтому важно, чтобы врач не только формально выявил ПССК, но выявил максимальную ПССК. Для этого врачу требуются знания, навык и, конечно, ― время.
Наиболее удобной для измерения ПССК является верхняя щитовидная артерия в связи с более поверхностным её нахождением, а также постоянством расположения самой артерии и её передне-медиальной ветви. Даже если условия предоставляют возможность и требуют оценки ПССК в нижней щитовидной артерии, всегда требуется измерение вместе с тем ПССК верхней артерии. Такая практика сохранит преемственность в диагностике. То есть можно будет сравнить значения с предыдущими, настоящими и последующими данными.
Варианты оценки Пиковой Систолической Скорости Кровотока
(По данным Клиники щитовидной железы доктора А.В. Ушакова, 2018)
• Ослабленная ПССК ― менее 20 см/с.
• Нормальная ПССК ― 20-30 см/с.
• Оптимальная ПССК ― 23-28 см/с.
• Малое усиление ПССК ― 30-50 см/с.
• Умеренное усиление ПССК ― 50-80 см/с.
• Значительное усиление ПССК ― более 80 см/с,
• Очень значительное усиление ПССК ― более 120 см/с.
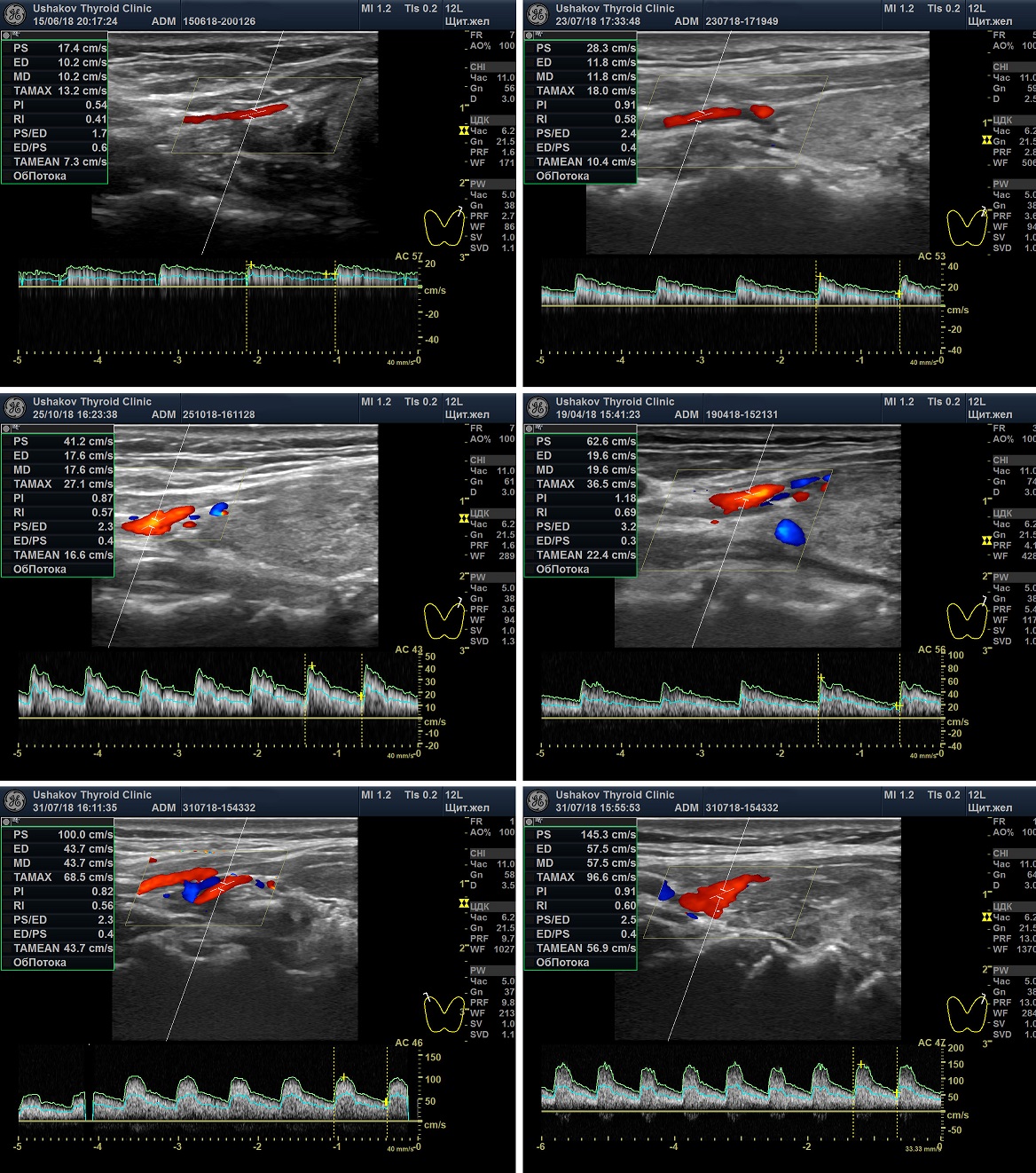 Рисунок 5. Варианты Пиковой Систолической Скорости Кровотока (ПССК). Спектральная допплеровская диагностика кровотока щитовидной железы. Представлены основные случаи ПССК: Ослабленная, Нормальная, Малого усиления, Умеренного усиления, Значительного и Очень значительного усиления.
Рисунок 5. Варианты Пиковой Систолической Скорости Кровотока (ПССК). Спектральная допплеровская диагностика кровотока щитовидной железы. Представлены основные случаи ПССК: Ослабленная, Нормальная, Малого усиления, Умеренного усиления, Значительного и Очень значительного усиления.
Если имеется усиление ПССК, то приходится судить об усиленном влиянии на ткань щитовидной железы и её сосуды со стороны периферической вегетативной нервной системы (пВНС). Увеличение ПССК может определяться при разных состояниях гормонального обмена ― эутиреозе, гипотиреозе и гипертиреозе. Это связано с ведущей ролью пВНС в деятельности щитовидной железы.
Эти значения справедливы для кровотока в сосудах узлов ЩЖ. По ПССК сосудов узлов можно судить о том, насколько активен процесс в ткани узлов щитовидной железы. Такой процесс может быть связан не только с интенсивностью образования гормонов, но и с явлениями размножения клеток (пролиферации) или их разрушения (деструкции). Всё это должен оценивать компетентный специалист и пояснять пациенту.
В Клинике щитовидной железы доктора А.В. Ушакова каждому пациенту определяется интенсивность кровотока и ПССК для долей щитовидной железы. Результаты сообщаются в «Протоколе УЗИ ЩЖ», в т.ч. распечатываются снимки долей в режиме ЭДК и со значениями ПССК.
Интенсивность кровотока узлов щитовидной железы
При описании узлов в Протоколе УЗИ врач должен сообщить об интенсивности узлового кровотока и его особенностях расположения в узле. В режиме ЦДК или ЭДК.
Кровоток узла может быть ослабленным, малым, умеренным и значительным. Эта характеристика важна для оценки скорости и течения процессов в узлах. Определение величины интенсивности кровотока узлов поможет в прогнозе изменений узлов в соответствии с их стадиями.
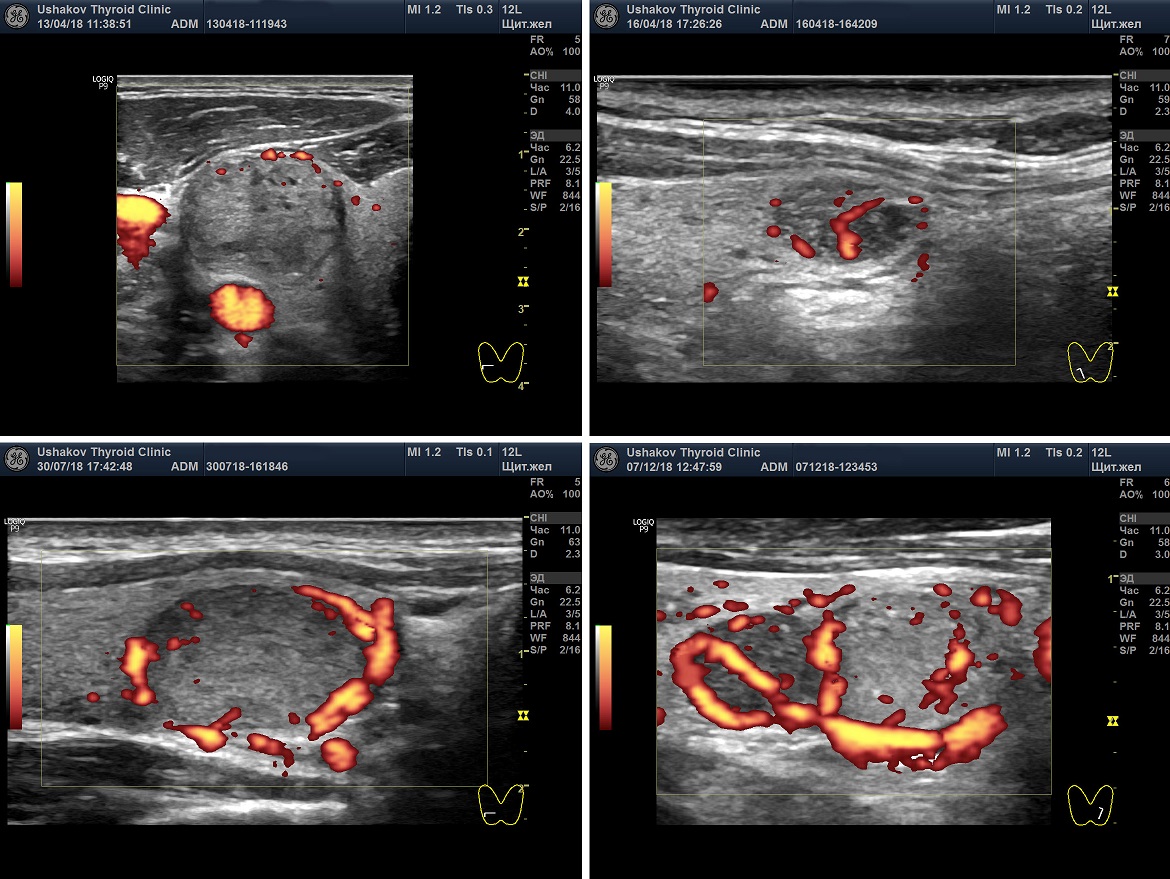 Рисунок. 6. Интенсивность кровотока узлов щитовидной железы. Показаны несколько вариантов интенсивности кровотока: Малой интенсивности, Умеренной интенсивности, Значительной интенсивности.
Рисунок. 6. Интенсивность кровотока узлов щитовидной железы. Показаны несколько вариантов интенсивности кровотока: Малой интенсивности, Умеренной интенсивности, Значительной интенсивности.
Сосуды узла могут определяться по периметру и внутри узла. Информация о том, что кровоток узла «смешанный» (то есть внутри и вокруг узла) не имеет особой клинической ценности, так как может также часто встречаться как в доброкачественных, так и в злокачественных узлах.
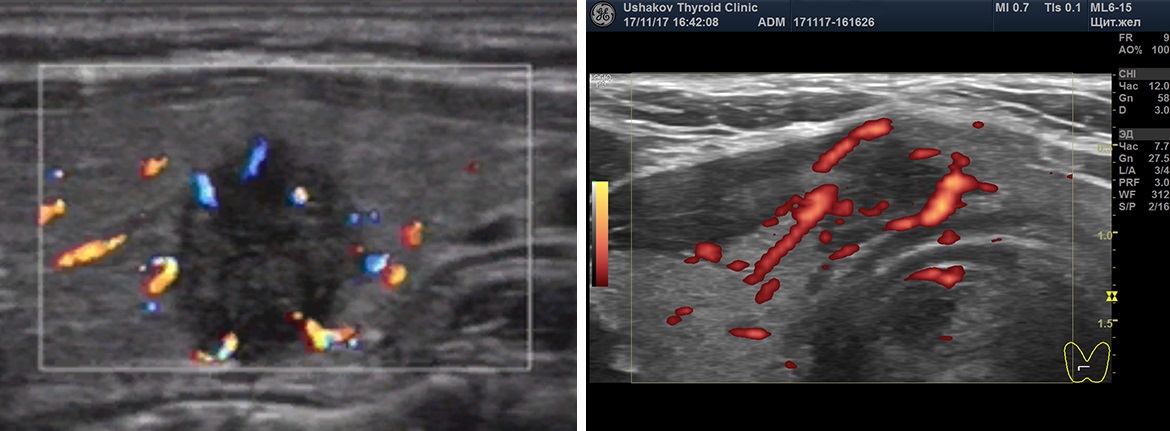 Рисунок. 7. Неупорядоченный кровоток узлов щитовидной железы.
Рисунок. 7. Неупорядоченный кровоток узлов щитовидной железы.
Клиника щитовидной железы доктора А.В. Ушакова ввела такой признак оценки кровотока как его «упорядоченность». Под упорядоченностью кровотока узла понимается расположение сосудов в соответствии с естественным сегментарным устройством ткани узла. Упорядоченность кровотока узлов может быть в разной степени выражена. Беспорядочный кровоток (т.е. независимо от сегментов) относится к важному признаку злокачественности ткани узла. Такое беспорядочное расположение сосудов возникает при неравномерном и несегментированном прорастании сосудов вместе с образованием раковой ткани.
В завершении…
Вы ознакомились с обзором допплерографии щитовидной железы для пациентов. Врачебные особенности такой диагностики гораздо шире, имеют свои особенности и правила, которые доктор А.В. Ушаков передаёт врачам УЗИ (сонологам) во время непосредственного обучения и в своих монографиях.
 Рисунок 8. Главный врач Клиники щитовидной железы, к.м.н. А.В. Ушаков проводит обучение специалистов УЗИ.
Рисунок 8. Главный врач Клиники щитовидной железы, к.м.н. А.В. Ушаков проводит обучение специалистов УЗИ.
Источник
