Сосуды забиты после инфаркта

Каждый месяц от инфаркта в нашей стране умирает в среднем 5 тысяч человек. То есть 7 человек в час. Сердечно-сосудистые заболевания по-прежнему лидируют среди причин смертности в России. Но сколько бы мы ни ругали нашу медицину, “косячим” со своим здоровьем прежде всего мы сами. А потому, если знать главные ошибки, можно “подстелить соломки” и надолго отодвинуть сосудистую катастрофу. За “круглым столом” “Азбуки фармации” ведущие кардиологи рассказали, что должны делать пациенты до болезни, во время нее и после, если хотят жить долго и счастливо.
1. “Поболит и пройдет”
“При инфаркте действовать нужно быстро: если в течение 6-12 часов не открыть просвет сосуда, чтобы восстановился кровоток, начнется омертвение миокарда”, – говорит профессор кафедры профилактической и неотложной кардиологии Первого ГМУ им. Сеченова, главный кардиолог Московской области Мария Глезер.
Сейчас очень жесткие стандарты для “скорой помощи”: бригада должна приехать через 20 минут после вызова. Создана сеть сосудистых центров – там больному помогают быстро и квалифицировано. Благо, и появление эффективных лекарств, и развитие малоинвазивных методов (ангиопластика, стентирование) позволяют лечить инфаркт намного продуктивнее. В большинстве случаев после постановки стента пациент выписывается уже через 2-3 дня. И чувствует себя вполне здоровым.
Но чтобы эта система работала, больной должен попасть в клинику по принципу “чем раньше, тем лучше”. При этом кардиологи предупреждают: каждый третий инфаркт проходит без симптомов – боли, тошноты, рвоты, головокружений. Или со слабо выраженными симптомами. Даже ЭКГ показывает изменения не всегда. Но к кардиологу больной часто не спешит.
“Я спрашиваю своих пациентов: чего дома сидеть? – говорит Мария Глезер. – А они мне как дети: “Я думал, пройдет, рассосется”. В результате такой беспечности каждая вторая смерть от инфаркта у нас случается на дому, еще до приезда врачей. В то же время, если пациента довезли в сосудистый центр, уровень летальности от острого инфаркта снижается на 60%.
2. “Вылечили – можно жить, как раньше”
Это очень распространенное заблуждение среди пациентов, которых врачи быстро поставили на ноги, они не осознали, насколько серьезно их заболевание. “Сейчас мы можем вылечить человека, перенесшего такое смертельно опасное заболевание, так, что он возвращается в строй, живет активной жизнью и не чувствует себя больным, – поясняет профессор, член-корреспондент РАН Симон Мацкеплишвили. – И тут кроется большая опасность. Потому что, однажды перенеся инфаркт, пациент нередко рискует заполучить еще один, если ведет себя неправильно”. Риск повторной катастрофы – от 10 до 20% в первый же год.
Как снизить этот риск? Крайне важна преемственность лечения. “Пациент с инфарктом уже не проводит месяц в больнице, как раньше. Он выписывается через несколько дней, чувствует себя нормально и не считает нужным соблюдать наши рекомендации по продолжению терапии, – говорит профессор Мацкеплишвили. – Особенно сложно убедить, что лекарства нужно принимать длительно, часто, пожизненно”.
3. “Чувствую себя хорошо – таблетки в унитаз, а сигарету в зубы”
“Важно, чтобы пациенты понимали, что инфаркт миокарда – это непрерывно протекающий процесс. Болезнь началась задолго до сосудистой катастрофы и, к сожалению, продолжается после нее, – поясняет доктор меднаук, старший научный сотрудник Лаборатории кардиологии ФНКЦ физико-химической медицины ФМБА Алексей Эрлих. – Инфаркт – заболевание, связанное с двумя серьезными патологическими процессами: атеросклерозом и тромбозом, когда в сосудах происходит рост атеросклеротических бляшек и образование тромбов на этих бляшках. И после инфаркта процесс этот, к сожалению, продолжается”.
Специалисты говорят: есть два мощных воздействия на организм – немедикаментозное и медикаментозное. И пренебрегать нельзя ни тем, ни другим.
“Немедикаментозные” рекомендации – это изменения в образе жизни:
отказаться от курения и алкоголя;
обеспечить равномерные физические нагрузки, постепенно увеличивая их;
“золотой стандарт” и для здоровых людей, и для “инфарктников” – 10000 шагов ежедневно или 30 минут аэробной нагрузки;
правильно питаться: полноценные белки, ограничение по животным жирам и быстрым углеводам; больше разных овощей, фруктов, зелени, минимум сахара, соли, копченой, жареной еды. Надо постараться уменьшить вес.
4. “Сосуды можно почистить и чесноком”
К сожалению, в продаже огромное количество пищевых добавок, производители которых позиционируют их как отличное средство от болезней сердца. Мол, регулярно “чистишь” сосуды, и это лучшая профилактика инфаркта.
“Я выше говорил о двух основных процессах, которые приводят к инфаркту, – поясняет Алексей Эрлих. – Соответственно, жизненно важно применять две группы препаратов, воздействующие на эти процессы. Никакие БАДы их, конечно же, не заменят. Развитие атеросклероза, и это доказано, замедляют статины. Что бы о них ни говорили, мол, и печень разрушают, и миопатию вызывают, но именно статины – “золотой стандарт” в профилактике ишемической болезни сердца. Тем более что группа этих препаратов большая, и всегда можно подобрать наиболее подходящий. А препараты нового поколения действуют более бережно. Врачам уже разрешили не проверять у всех подряд пациентов, принимающих статины, функцию печени. В этом нет необходимости, потому что печень они не разрушают”.
Второе важное медикаментозное воздействие – предотвращение тромбоза внутри коронарных артерий, сосудов сердца. Это так называемая антитромбоцитарная терапия.
“Лекарство предотвращает склеивание тромбоцитов, в том числе даже на поврежденных бляшках, – говорит Алексей Эрлих. – Иногда приходится комбинировать два лекарства, иногда три, но в целом их прием обязателен после инфаркта или вмешательства на коронарных сосудах”.
Совет
Мы говорим: “Сколько врачей – столько мнений”.
Нередко пациенту кажется, что его лечат “не так”, врач недостаточно внимателен или даже некомпетентен. Ведь в Интернете информации море, а отличить правдивую от псевдорекламы неспециалисты не могут.
Эксперты “круглого стола” единодушны: “хождение по рукам” – от одного доктора к другому – не лучший вариант. Даже в рамках стандартной терапии разные специалисты назначают разные лекарства схожего действия. Но пациенту кажется, что его “задергали” и не знают, как лечить.
Что делать, если результаты лечения не удовлетворяют? Надо искать своего доктора, того, которому пациент будет доверять. И, главное, того, кто будет для него авторитетом, чьи назначения он будет выполнять. Это важно, чтобы не получилось так, что у больного благодаря терапии снизился уровень холестерина, улучшились показатели свертываемости крови, и человек решил: все, здоров, можно прекращать лечение. Любой ответственный доктор скажет, что приверженность пациента назначенному лечению – это залог достижения успешного результата.

Инфографика “РГ”. Фото: Антон Переплетчиков / Михаил Шипов / Ирина Краснопольская
Источник
Как восстановиться, что принимать, чего ожидать
Во время инфаркта миокарда (дальше для краткости будем писать просто «инфаркт») кровь полностью перестаёт поступать в миокард, мышечный средний слой сердца. Часть мышечной ткани отмирает. Впоследствии в месте некроза появляется рубец, который потом мешает сердцу работать в полную силу. Настоящую опасность создают осложнения инфаркта.
Осложнения после инфаркта
3 месяца после инфаркта и 1 год после – это два кризисных срока. Нужно повышенное внимание к здоровью! В течение всего этого срока необходимо «пристальное» наблюдение кардиолога, неукоснительное выполнение всех его рекомендаций и ведение здорового образа жизни.
Обычно осложнения развиваются, пока окончательно не образовался рубец на миокарде, и не произошла частичная адаптация сердца к новым условиям, что обычно занимает от 3 месяцев до нескольких лет. Например, если страдают узлы, которые координируют работу разных отделов сердца, развивается аритмия. А у 20% пациентов в зоне инфаркта «выпячиваются» стенки сердца. Это аневризма, она может привести к разрыву сосудов. Аневризма становится хронической в момент затвердения рубцов. Тогда она вызывает сердечную недостаточность – постоянное нарушение кровотока в органах.
Сердечная недостаточность может развиться и просто в результате обширного поражения миокарда после инфаркта. Тогда комплексное лечение проводится пожизненно, т.к. прогноз в данном случае крайне неблагоприятный.
Справка
Более 25% всех инфарктов больные переносят на ногах. Позже это видно на электрокардиограмме. После «тихого» инфаркта больной в три раза больше рискует пережить новый инфаркт. Второй инфаркт сильно снижает шансы на полноценное восстановление здоровья.
Восстановление после инфаркта
Стандартная схема восстановления:
- Инфаркт в острой стадии – госпитализация в отделение реанимации или палату интенсивной терапии.
- Инфаркт в позднем остром периоде и в подострой стадии – перевод в отделение кардиологии с последующим наблюдением по месту жительства и проведением реабилитации.
- Часть реабилитации можно проводить в специализированных санаториях.
- Возвращение к обычной жизни, которую часто корректирует группа инвалидности. Больничный после инфаркта длится до четырех месяцев. В 50% случаев после этого человек готов вернуться к работе, возможно с переводом на менее тяжелую в физическом и психологическом плане должность или профессию. Реабилитация после инфаркта начинается уже, практически, на следующий день после его возникновения. Раннее начало дозированной физической нагрузки значительно улучшает прогноз заболевания. Данные мероприятия невозможно проходить самостоятельно, необходимо всё это выполнять под постоянным корректирующим надзором врача. Объем физических нагрузок и скорость их прироста у разных больных может значительно отличаться.
Совет
Постельный режим в первые дни усугубляет расстройства кровообращения. Здоровой части сердечной мышцы нужны тренировки, если доктор разрешил.
Справка
Физические нагрузки уменьшают содержание «плохого» холестерина и снижают уровень сахара в крови.
Здоровье после инфаркта
Все перенесшие инфаркт должны ежедневно следить за артериальным давлением и пульсом. Норма отличается. Давление перенесшего инфаркт человека: верхнее – не ниже 90 и не выше 130, нижнее – не выше 80. Идеальная середина – АД 115/75.
Опасный пульс: ниже 50 ударов в минуту и выше 100.
После инфаркта жизненно важно бороться с избыточным весом. Не переедайте за один прием пищи, дробите на 4-5 раз. Диета для людей с избыточным весом: 1800 ккал в день. Диета для людей с нормальным весом (70 кг): 2500-3000 ккал в день.
Врачи советуют отказаться от сладких кондитерских изделий, жирных колбас, копченостей, жареных и острых блюд. Ограничьте соль, 3-5 раз в день ешьте овощи и фрукты. Помните, любой алкоголь и, особенно, курение опасно ускоряют пульс.
Полезны растительные масла: оливковое, горчичное, льняное, рыжиковое. В меру полезны орехи – фундук, миндаль. Полезна любая рыба, не содержащая большое количество тяжелых металлов.
Инфаркт может сказываться на душевном здоровье. Некоторые отрицают болезнь и не намерены менять образ жизни. Из-за новых ограничений развиваются тревога и депрессия. В этом случае нужны консультации психолога или психотерапевта. Важно сохранять оптимизм, не допустить патологических изменений личности и развития невроза. Больному нужна помощь, если он постоянно раздражен, резко впадает в мрачное настроение, плохо спит, боится прислушиваться к своему сердцу и оставаться в одиночестве. Психическая реабилитация проходит быстрее, если пациент окунается в привычный образ жизни, возвращается к работе.
Секс после инфаркта? Запросто. Начинать можно уже через 2-3 недели после прохождения курса реабилитации, но предварительно проконсультироваться с доктором.
После инфаркта необходимо постоянное наблюдение у врача-кардиолога. Того, который хорошо знает историю вашей болезни. Он скорректирует дозу лекарств или направит на дополнительные исследования. Врач должен не пропустить опасную ситуацию, когда может понадобиться стентирование или шунтирование. Эти операции предотвращают повторный инфаркт.
Лекарства после инфаркта
Вот четыре группы пожизненных препаратов, которые обычно прописывают людями после инфаркта.
- Ингибиторы ангиотензинпревращающего фермента борются с высоким давлением и предотвращают склерозирование стенок и сосудов миокарда.
- Бета-блокаторы замедляют ритм сердца, улучшают питание миокарда и управляют сердечной недостаточностью.
- Антиагреганты защищают от тромбов. После инфаркта антиагреганты необходимо принимать пожизненно, они снижают риск повторного инфаркта на 1/3. Кардиомагнил – самый назначаемый антиагрегант в России. Препарат доступен в дозировке 75 мг ацетилсалициловой кислоты – эффективной и с высоким профилем безопасности.
- Статины снижают уровень холестерина и уменьшают воспаление в сосудах после перенесенного инфаркта, а также способны снижать выраженность атеросклероза.
Следуйте правилам, настраивайтесь на выздоровление. После инфаркта сердце будет служить долго, если вы будете достаточно заботиться о своем здоровье.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
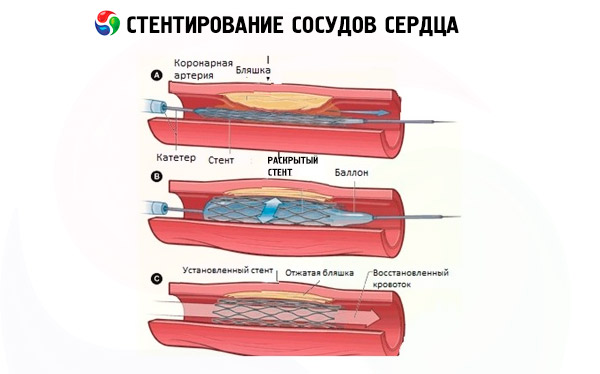
Одной из методик, применяемой в эндоваскулярной хирургии для расширения просвета коронарных артерий при их атеросклеротическом стенозе или окклюзии, является стентирование сердца, точнее – стентирование сосудов сердца.
Это реваскуляризация миокарда путем установки внутри коронарных артерий специального каркаса – стента, который представляет собой цилиндрическую сетчатую конструкцию из биосовместимых и не поддающихся коррозии металлов, сплавов или полимерных материалов. Оказывая механическое давление на сосудистую стенку, стент поддерживает ее, восстанавливая внутренний диаметр сосуда и гемодинамику. В результате нормализуется коронарный кровоток и обеспечивается полноценная трофика миокарда.
[1], [2], [3], [4], [5], [6]
Показания
Основные показания к проведению данного эндоваскулярного вмешательства – сужение сосудов из-за свойственных атеросклерозу атероматозных отложений на их внутренних стенках. Это приводит к недостаточному снабжению миокарда кровью и кислородному голоданию его клеток (ишемии). Для решения этой проблемы осуществляется стентирование сердца при ишемической болезни и стабильной стенокардии, артериосклерозе венечных артерий сердца, а также в случаях атеросклеротического поражения коронарных сосудов при системных васкулитах. Но стентирование проводят, если с помощью медикаментозной терапии снизить интенсивность симптомов ишемии и стабилизировать состояние не удается.
Выполняют коронарное стентирование сосудов сердца – то есть стентирование коронарных артерий – пациентам с высоким риском инфаркта миокарда. Внутрисосудистый стент может быть имплантирован ургентно: непосредственно во время инфаркта (в первые несколько часов после его начала). А для минимизации вероятности развития повторной острой ишемии с угрозой кардиогенного шока и для восстановления функций сердечной мышцы проводится стентирование сердца после инфаркта.
Кроме того, к стентированию прибегают, когда у пациента с ранее произведенной баллонной ангиопластикой коронарной артерии или ее шунтированием вновь происходит сужение сосуда.
Как отмечают специалисты, в случаях коарктации аорты (врожденного порока сердца) стентирование аорты проводится даже младенцам.
[7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17]
Подготовка
В процессе подготовки к стентированию сосудов сердца пациенты с соответствующими диагнозами сдают анализы крови: клинический, биохимический, коагулограмму; проходят рентген грудной клетки, электрокардиографию, УЗИ сердца.
Чтобы решить вопрос о необходимости стентирования, обязательно проводится коронарография: по данным этого обследования выявляются индивидуальные анатомические особенности сосудистой системы сердца, определяется точная локализация стеноза сосуда и его степень.
Но без содержащих йод рентгеноконтрастных средств коронарографию сердца провести невозможно, и данное обследование может давать осложнения в виде реакции на контрастное вещество (более чем в 10% случаев), сердечной аритмии и фибрилляции желудочков сердца с летальным исходом (в 0,1% случаев).
Следует иметь в виду, что проводить коронарографию не рекомендуется при лихорадочных состояниях, при наличии в анамнезе гипертонической болезни, почечной недостаточности, сахарного диабета, гипертиреоза, серповидно-клеточной анемии, миеломной болезни, тромбоцитоза или гипокалиемии; данная процедура нежелательна для пожилых людей.
В сложных случаях проводят внутрисосудистое УЗИ (визуализирующее стенку сосуда и дающее представление относительно размеров, количества и морфологии атеросклеротических бляшек) или оптическую когерентную томографию.
Иногда, чаще всего в экстренных ситуациях, коронарография сердца и стентирование проводится в процессе одной манипуляции. Тогда перед операцией внутривенно вводятся антикоагулянты.
[18], [19], [20], [21], [22], [23], [24], [25]
Техника проведения стентирования коронарных сосудов
Коронарная баллонная ангиопластика и стентирование сосудов сердца относятся к чрезкожными (перкутанным) коронарным вмешательствам по дилатации сосудов с использованием баллонного катетера, и установка стента в просвете сосуда фактически происходит после его расширения методом баллонной ангиопластики.
Обычно техника проведения стентирования сосудов сердца – с основными этапами процесса – в общих чертах описывается так. После общей седации и местного обезболивания небольшого участка кожи хирург производит ее прокол с одновременной пункцией стенки сосуда. Может выполняться стентирование сосудов сердца через руку – трансрадиальным доступом (пункцией лучевой артерии предплечья), а также через бедренную артерию в области паха (трансфеморальным доступом). Вся процедура проходит при рентгеноскопической визуализации ангиографом с введением в кровь контрастного препарата.
Через прокол в сосуде в артериальное русло вводят катетер – до устья коронарного сосуда, в котором выявлен стеноз. Затем вводится проводник, по которому продвигается катетер с баллончиком и закрепленным на нем стентом; как только баллон оказывается точно в месте сужения, его надувают, отчего стенки сосуда расширяются. При этом стент расправляется и под давлением баллона плотно прилегает к эндотелию, вжимаясь в сосудистые стенки и образуя прочный каркас, который становится преградой для сужения просвета.
После извлечения всех вспомогательных приспособлений, место прокола сосуда обрабатывают антисептиками и закрывают давящей повязкой. Весь процесс коронарного стентирования сосудов сердца может длиться от полутора до трех часов.
Противопоказания к проведению
Коронарное стентирование сосудов сердца противопоказано при:
- остром нарушении церебрального кровообращения (инсульте);
- диффузном кардиосклерозе;
- застойной (декомпенсированной) сердечной недостаточности различной этиологии (коронарной недостаточности метаболического происхождения);
- наличии острых инфекционных заболеваний, в том числе бактериального эндокардита;
- выраженной функциональной недостаточности печени, почек или легких;
В случае локальных внутренних кровотечений и пациентам с нарушениями свертывания крови установка стента тоже противопоказана.
Не проводят реваскуляризацию миокарда методом стентирования:
- если пациент не переносит йод, и содержащие его препараты вызывают аллергию;
- когда просвет коронарных артерий сужен менее чем наполовину, и степень гемодинамических нарушений незначительна;
- при наличии обширных диффузных стенозов в одном сосуде;
- если сужены сосуды сердца малого диаметра (обычно это промежуточные артерии или дистальные ветви коронарных артерий).
Существуют риски стентирования сосудов сердца, которые связаны с повреждением сосудистой стенки, занесением инфекции, неправильной имплантацией стента, развитием инфаркта и остановкой сердца.
Специалисты подчеркивают риск развития аллергической или анафилактоидной реакции (доходящей до шока) на содержащие йод рентгеноконтрастные средства, вводимые в кровь при стентировании. При этом повышается уровень натрия и глюкозы в крови, вызывая ее гиперосмолярность и сгущение, что может спровоцировать сосудистый тромбоз. Помимо этого, данные вещества оказывают токсическое действие на почки.
Все эти факторы учитываются кардиологами, когда пациенту с нарушениями коронарного кровообращения предлагается установка стента. Однако следует проконсультироваться со специалистами в области сосудистой хирургии. Где можно получить консультацию по стентированию сердца? В областных клинических больницах, многие из которых (например, в Киеве, Днепре, Львове, Харькове, Запорожье, Одессе, Черкассах) имеют кардиохирургические центры или отделения эндоваскулярной хирургии; в специализированных медицинских центрах сосудистой и кардиохирургии, крупнейшими из которых является Институт сердца МОЗ Украины и Национальный институт сердечно-сосудистой хирургии им. Н. Амосова.
[26], [27], [28], [29], [30]
Последствия после процедуры
Возможные осложнения после процедуры включают:
- образование в зоне пункции сосуда гематомы;
- кровотечение после извлечения катетера из артерии – в первые 12-15 часов после установки стента (по некоторым данным наблюдается в у 0,2-6% пациентов);
- временное, в течение первых 48 часов, нарушение сердечного ритма (более чем в 80% случаев);
- диссекцию интимы (внутренней оболочки) сосуда;
- выраженную недостаточность почек.
Смертельные последствия после процедуры связаны с развитие инфаркта миокарда (статистика колеблется в разных источниках от 0,1 до 3,7% случаев).
Одно из ключевых осложнений стентирования – рестеноз, то есть повторное сужение просвета через несколько месяцев после коронарного вмешательства; отмечается в 18-25% случаев, а по информации экспертов American Society for Cardiovascular Angiography and Interventions – более чем у трети пациентов.
Это связано с тем, что после установки стента – вследствие его давления на сосудистую стенку и развития воспалительной реакции – на внутренней поверхности конструкции могут оседать и скапливаться тромбоциты крови, провоцируя образование тромба – тромбоз стента, а гиперплазия клеток эндотелия приводит к фиброзу интимы.
В результате у пациентов появляется одышка после стентирования сосудов сердца, ощущение давления и сжатия за грудиной. По данным клинической статистики, примерно у 26% пациентов отмечаются покалывание и боли в сердце после стентирования, что свидетельствует о рецидивирующей стенокардии. В таких ситуациях, учитывая высокий риск развития ишемии миокарда, которая легко трансформируется в инфаркт, рекомендуется повторное стентирование сосудов сердца или шунтирование. Что лучше для конкретного пациента, решают кардиологи после УЗИ или КТ сердца.
Чем отличается шунтирование от стентирования сердца? В отличие от стентирования, аортокоронарное шунтирование – полноценное кардиохирургическое вмешательство под общим наркозом с торакальным доступом (вскрытием грудной клетки). В ходе операции берется часть другого сосуда (извлеченного из внутренней грудной артерии или бедренной подкожной вены) и из него формируется анамостоз, обходящий суженный участок коронарного сосуда.
Чтобы избежать тромбообразования и рестеноза, разработаны стенты с различными противотромботическими пассивными покрытиями (гепариновым, наноуглеродным, карбидно-кремниевым, фосфорилхолиновым), а также элюирующие стенты (элютинг-стенты, drug-eluting stents) с активным покрытием, содержащим медленно вымываемые препараты (группы иммуносупрессоров или цитостатиков). Клинические исследования показали, что риск повторного стеноза после имплантации таких конструкций значительно снижается (до 4,5-7,5%).
Чтобы предупредить тромбоз сосудов, всем пациентам положено длительное время принимать препараты после стентирования сосудов сердца:
- Аспирин (ацетилсалициловую кислоту);
- Клопидогрел, другие торговые названия – Плагрил, Лопирел, Тромбонет, Зилт или Плавикс после стентирования сосудов сердца;
- Тикагрелор (Брилинта).
Послеоперационный период
В ранний послеоперационный период, который включает пребывание в стационаре в течение двух-трех суток (в некоторых лечебных учреждениях несколько дольше), пациентам следует до 10-12 часов соблюдать постельный режим после стентирования сосудов сердца.
К концу первых суток, если самочувствие после стентирования сосудов сердца у пациентов нормальное, им можно ходить, но первые две недели физическая нагрузка должна быть максимально ограниченной. Обязательно выдается больничный лист после стентирования сосудов сердца.
Пациентов предупреждают, что нельзя после стентирования сосудов сердца принимать горячий душ или ванну, поднимать тяжести, также под строгим запретом курение после стентирования сосудов сердца.
Следует иметь в виду, что температура после стентирования сосудов сердца может незначительно повышаться из-за вводимого за полчаса до начала операции гепарина (его применяют, чтобы минимизировать риск образования тромбов). Но лихорадочное состояние может быть связано и с инфицированием при введении катетера.
Отмечается высокое давление после стентирования сосудов сердца, особенно у пациентов с артериальной гипертензией: ведь установкой стента в коронарном сосуде проблемы с артериальным давлением и атеросклерозом не решаются. Колебания АД после стентирования объясняют и вагусными сосудистыми реакциями, опосредуемыми тироксином: йодсодержащие рентгеноконтрастные средства повышают уровень этого гормона щитовидной железы в крови, а назначаемая в больших дозах ацетилсалициловая кислота (Аспирин) снижает.
Транзиторное снижение сосудистого тонуса и низкое давление после стентирования сосудов сердца также может быть одним из побочных эффектов контрастных веществ, содержащих йод. Кроме того, негативным фактором является воздействие на организм рентгеновского облучения, средняя доза которого во время установки коронарных стентов колеблется от 2 до 15 мЗв.
[31], [32], [33]
Реабилитация и восстановление
Как долго проходит кардиологическая реабилитация и восстановление после установки внутрисосудистого стента, зависит от многих факторов.
В первую очередь, следует добросовестно выполнять все медицинские рекомендации после стентирования сосудов сердца.
В частности, умеренные физические нагрузки и гимнастика после стентирования сердца должны стать неотъемлемой частью образа жизни. Специалисты утверждают, что лучше всего подходят аэробные упражнения – в виде регулярных прогулок пешком или на велосипеде, которые особых усилий не требуют, но напрягают большинство мышц и способствуют активизации кровообращения. Только нужно следить за состоянием пульса и не допускать тахикардии.
Любителям попариться в бане придется довольствовать душем в своей ванной комнате. Обычным автолюбителям необходимо воздержаться от вождения в течение двух-трех месяцев. А если стент был имплантирован при обострении коронарного синдрома, угрозе инфаркта или во время него, вряд ли будет возможна связанная со стрессами работа водителем после стентирования сосудов сердца. Как раз в таких случаях может быть установлена инвалидность после стентирования сердца.
Нужна ли диета после стентирования сердца? Да, поскольку нельзя допускать повышения уровня холестерина в крови, и пожизненные ограничения в рационе должны коснуться общей калорийности (в сторону ее снижения, чтобы избежать ожирения), а также употребления животных жиров, поваренной соли и ферментированных продуктов. О том, что можно есть после стентирования на сердце, подробнее читайте в публикации – Диета при повышенном холестерине и статье – Диета при атеросклерозе
О запрете на курение говорилось выше, а вот алкоголь после стентирования сосудов сердца – только качественное красное вино (сухое), и только один бокал – изредка можно.
В первые четыре-пять месяцев секс после стентирования сердца кардиологи приравнивают к сильным физическим нагрузкам, так что это нужно учитывать, чтобы не переусердствовать и не вызвать сердечный приступ.
В случае сильного приступа, когда загрудинные боли не снимает нитроглицерин, как себя вести после стентирования сосудов сердца? Вызывать неотложку, причем лучше кардиологическую!
Кроме того, ежедневно принимаемый Клопидогрел (Плавикс) снижает агрегацию тромбоцитов, то есть остановить любое случайное кровотечение будет сложно, и это нужно учитывать всем пациентам. Другие побочные эффекты данного лекарственного средства: повышенная кровоточивость и кровотечения (носовые, желудочные); церебральные кровоизлияния; проблемы с пищеварением; головные, суставные и мышечные боли.
В общем, несмотря на это, боли в сердце прекращаются в семи случаях из десяти, и пациенты с коронарным стентом чувствуют себя намного лучше.
Образ жизни после стентирования сердца
Как утверждают специалисты в области эндоваскулярной хирургии, а также свидетельствуют отзывы больных о стентировании коронарных сосудов, жизнь после стентирования сердца меняется в лучшую сторону.
Когда врачей спрашивают, а сколько живут после стентирования сердца, они уходят от прямого ответа: даже при безукоризненно проведенном эндоваскулярном вмешательстве существует немало факторов (в том числе иммунных), которые, так или иначе, сказываются на состоянии общего и коронарного кровообращения.
Но если вести здоровый образ жизни после стентирования сердца, оно прослужит дольше и даст возможность прожить до полутора десятков лет.
Источник
