Современные операции на сосудах

Из-за многообразия причин сосудистых заболеваний, их клинических проявлений и прогноза для жизни лечение поражений сосудов является достаточно сложной задачей. Потому сосудистые хирурги подходят к ней с большой осторожностью, особенно когда речь заходит о хирургическом вмешательстве и определении вида и объема подобного вмешательства.
Основная цель, которой руководствуются специалисты в этой области при выборе метода лечения – это сохранение максимально возможной жизненной активности больного при минимальном риске для его здоровья и жизни.
Виды операций на сосудах
Операции на сосудах носят реконструктивный характер, т.е. направлены на восстановление утраченной или деформированной функции сосудов.
В сосудистой хирургии реконструктивные операции подразделяются на эндоваскулярные (внутрипросветные) и открытые вмешательства на сосудах.
Открытые реконструктивные операции
Они бывают следующих трех видов:
- Шунтирование – наиболее распространенный вид вмешательства, целью которого является обход закупоренного участка путем соединения собственной трубки (вены) больного или искусственного сосудистого эксплантата с проходимым участком артерии. Эту трубку проводят к незакупоренному участку ниже места закупорки и соединяют с проходимой частью артерии, обеспечивая беспрепятственный проход для крови, а следовательно, и нормальное питание органа или конечности.
- Протезирование – предполагает замещение по прямой закупоренного участка точно такой же трубкой. В отличие от шунтирования, при протезировании беспрепятственный прямой путь для кровотока обеспечивается без сохранения боковых ветвей.
- Эндартерэктомия – предполагает удаление закупоривающей бляшки открытым способом. Этот вид реконструктивной операции проводится на ограниченном участке артерии, чаще всего на глубоких артериях бедра или на сонных артериях. Отверстие в артерии после удаления бляшки ушивается (либо с заплатой, либо без). Преимуществом этого вида хирургического вмешательства является сохранение естественных условий кровотока и отсутствие инородного материала. А недостатками эндартерэктомии являются истончение стенки артерии и большая раневая поверхность в ней.
Эндоваскулярные реконструктивные операции
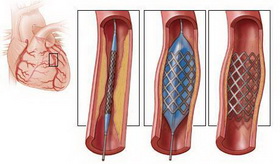
Этот вид операций осуществляется через просвет сосуда путем проведения через закупоренный участок артерии специального проводника, после установки которого по нему проводят специальный свернутый баллон. Раздуваясь, он разрывает бляшки в просвете сосуда (ангиопластика), в результате чего его проходимость восстанавливается. Затем в обработанную таким образом стенку сосуда внедряется сетчатая металлическая конструкция (стент), чтобы закрепить ее и предотвратить повторную закупорку просвета разорванными бляшками.
Процедура внутрипросветной ангиопластики непродолжительна и проводится под местной анестезией, потому ее можно проводить, в том числе и у ослабленных пациентов.
Отдаленные результаты при открытых реконструктивных операциях значительно лучше, чем при ангиопластике и стентировании. Однако последние являются наиболее предпочтительными в труднодоступных артериях, на которых открытый доступ чреват большой травматичностью.
Однако, несмотря на все потрясающие возможности современной сосудистой хирургии, нужно осознавать, что эти вмешательства лишь позволяют восстановить кровоток из одной точки в другую. Лечение же причины закупорки сосудов – атеросклероза и других заболеваний сосудов – во многом зависит от грамотной медикаментозной терапии и здорового образа жизни.
Источник
Сегодня существует несколько неинвазивных методик, эффективно используемых при сужении сосудов.
К самым популярным в современной эндоваскулярной (сосудистой) хирургии методам относятся ангиопластика и стентирование.
Малоинвазивные операции на сосудах производятся через небольшой прокол или разрез на коже пациента. В сделанное  отверстие хирург вводит сначала иглу со специальной сердцевиной – стилетом, а затем катетер – тонкую полую трубочку. Ход процедуры контролируется с помощью рентгеновского монитора. Продвигая катетер вверх по руслу сосуда, его подводят к локализованному заранее посредством ангиографии месту сужения артерии. В зависимости от специфики процедуры, на конце катетера прикреплен стент или баллон.
отверстие хирург вводит сначала иглу со специальной сердцевиной – стилетом, а затем катетер – тонкую полую трубочку. Ход процедуры контролируется с помощью рентгеновского монитора. Продвигая катетер вверх по руслу сосуда, его подводят к локализованному заранее посредством ангиографии месту сужения артерии. В зависимости от специфики процедуры, на конце катетера прикреплен стент или баллон.
Просвет здоровой артерии равномерно широкий, а стенки гладкие. Возраст и атеросклероз провоцируют появление на стенках сосудов отложений, состоящих из фиброзной ткани, кальция и холестерина. Это так называемые атеросклеротические бляшки. Чем больше на стенках артерий таких бляшек, тем сильнее сужается просвет сосуда и ухудшается кровоток. В конечном итоге сужение достигает критической степени, и нормальный кровоток становится невозможен. Развивается ишемия (недостаточное кровоснабжение) и, как следствие, боль и даже некроз (омертвение) тканей.
Ангиопластика (балонная) чаще всего используется для лечения заболеваний периферических сосудов, иногда – для восстановления функциональной проходимости вен. Кроме того, она бывает единственной медицинской альтернативой коронарного шунтирования, в частности, потому что не требует разреза для проведения манипуляций, выполняется под местной анестезией, а период реабилитации после операции достаточно короткий.
Стентирование применяется в случае, если нужно не просто расширить просвет сосуда, но и армировать его постановкой стента – миниатюрного проволочного каркаса.
Показания к операции
Традиционно операция на сосудах показана всем пациентам с умеренным или тяжелым сужением сосудов.
Противопоказанием может служить значительная закупорка сосуда (кончик катетера не проходит через место сужения).
Осложнения, возникающие после стентирования
Нельзя исключать возможность возникновения осложнения после стентирования:
- кровотечение в точке введения катетера;
- образование канала между веной и артерией;
- высокий риск образования тромбов вокруг стента (в первые месяцы после операции);
- возникновение рестеноза;
- закупорка просвета артерии ниже места сужения;
- образование тромба в артерии;
- почечная недостаточность;
- ослабление или разрыв стенки сосуда;
- аллергия на контраст;
- расслоение стенки артерии
Операция по коронарной ангиопластике
Предоперационная подготовка к коронарной ангиопластике (транслюминальной реконструкции) заключается в полном обследовании пациента, в ходе которого обязательно проводятся:
- рентгенографическое исследования грудной клетки;
- электрокардиограмма;
- лабораторные анализы мочи и крови;
- тест на переносимость рентгеноконтраста (в случае, если перед операцией назначено ангиографическое исследование сосудов сердца)
Перед операцией рекомендовано воздерживаться от приема пищи. Касательно приема лекарств (особенно, противодиабетических препаратов) необходимо проконсультироваться у кардиолога.
Специфика процедуры
Через бедренную артерию пациента вводится катетер и проводится к суженному участку артерии для интраоперационной коронарографии, в ходе которой выявляется место и стадия сужения артериального просвета.
На основании полученных данных, кардиохирург выбирает баллон соответствующего размера и подходящий катетер-проводник. Для того чтобы предупредить тромбообразование и дополнительно разжижить кровь, пациенту назначается гепарин.
Катетер-проводник – это тончайшая проволока, имеющая рентгеноконтрастный наконечник, которая вводится в пораженную коронарную артерию пациента. Получив полную картину, кардиохирург направляет проводник в нужное место.
Наконечник выводится за место сужения просвета артерии.
После этого через проводник вводится баллонный катетер, который доставляет баллон на место сужения. После надувания, баллон расширяет просвет артерии, расплющивая бляшку. Если целью операции является постановка стента, то он при раздувании баллона вдавливается в стенку сосуда, армируя пораженный участок и не давая ему сужаться.
Эффект и реабилитация
Как правило, в результате успешно проведенной операции по коронарной ангиопластике значительно улучшается кровоток в коронарных сосудах и значительно сокращается вероятность проведения аортокоронарного шунтирования.
Чтобы минимизировать проявления основного заболевания, следует придерживаться предписанной врачом диеты, воздерживаться от курения и исключить стрессовые моменты.
Уже через шесть часов после успешной операции пациенту разрешают вставать и ходить, но первые два дня он проводит в стационаре кардиоцентра.
Реабилитационный период длится в среднем неделю.
Источник
Вопросы-ответы
Облитерирующий тромбангиит
Здравствуйте. Моей маме 58 лет, инвалид 1-й группы. У нее ампутированы обе ноги ниже колен по поводу облитерирующего тромбангиита. Прошли обследование на УЗИ сосудов НК. Какое исследование дополнительно нужно сделать…
Ответ: А что сейчас с культями?
Нога ампутирована
Здравствуйте! Моему брату в декабре 2019г ампутировали ногу в связи с атеросклерозом, после чего у него началась гангрена. В январе сделали реампутацию. Сейчас март, но рана не заживает. Делали Кт сосудов….
Ответ: Что делать? Восстанавливать кровоток. Пришлите ссылку на МСКТ сосудов.
Гангрена
Здравствуйте, у моего папы была гангрена на правой ноге на большом пальце, ему ампутировали палец, лечение которое назначил врач не помогает, есть боли, большая корка и был гной, мазали мази…
Ответ: Необходимо срочно выполнить УЗИ артерий н/конечностей и МС КТ с контратсированием, после получения результатов обследования, сможем предложить Вам оптимальный метод лечения.
Чем лечить трофические язвы и некроз пальцев.
Здравствуйте. После обследования в Донецком институте неотложной и восстановительной хирургии им. В К. Гусака (ДНР) моему мужу поставили диагноз: ИБС: атеросклеротический кардиосклероз. СН2а. ГБ 2ст. риск 3. Тромб левого желудочка. …
Ответ: Добрый день. Левая нога страдает от ишемии, т.е. недостатка кровотока. Чтобы она не беспокоила, нужно восстановить кровоток. Нужна операция. Выполните КТ-ангиографию брюшного отдела аорты и артерий нижних конечностей (до стоп)….
Красные пятна.
Здравствуйте, сломала ногу в сентябре, а вот спустя 4 месяца на ноге появились красные пятна в виде синяков, и ни как не проходят. ЧТО МОЖЕТ БЫТЬ?
Ответ: Добрый день. Без осмотра ставить диагноз неправомочно. Покажитесь травматологу.
Влажная гангрена
Здравствуйте! У моего папы (70лет) влажная гангрена ноги, мы живем вместе в одной квартире с маленьким ребенком (2года), опасна ли для малыша эта ситуация? Спасибо!
Ответ: Добрый день. Гангрена опасна, если к ней присоединена инфекция. Покажите пациента хирургу.
Атеросклероз нижних конечностей.
Здравствуйте, у меня болен папа, 81 год ему. атеросклероз, кальциноз сосудов нижних конечностей. В Перми врачи сделали все, что могли (в т.ч. ангиопластика, которая результатов не принесла). На данный момент…
Ответ: Скорее всего можно, однако надо смотреть пациента очно. По переписке прогноз не установишь.
Окклюзия верхней конечности
Моей маме 68 лет,с августа 2019 года впервые появилась очень сильная боль в локте справа.Постепенно боль усилилась и распространилась ниже по всей руке,консервативное лечение без эффекта. Консультирована нейрохирургом ФЦН г…
Ответ: Выполните КТ-ангиографию артерий верхних конечностей. Ссылку на исследование пришлите по почте Angioclinic@yandex.ru
атеросклероз нижних конечностей
Нужна ли операция или терапевтическое лечение
Ответ: Все зависит от конкретной ситуации. В первую очередь клинических проявлений. Покажитесь сосудистому хирургу на личный прием.
Атеросклероз
Добрый день! Скажите пожалуйста, моему отцу сделали операцию на ноги, шунтирование. Как правильно было делать операцию сразу двух ног или поочередно?
Ответ: Добрый день. Все зависит от конкретной ситуации.
Источник
Атеросклероз, хирургическое лечение окклюзионных поражений. Хирургия атеросклеротических поражений аорты и артерий получила широкое развитие в 50-60-е годы нашего столетия.
Этому в значительной степени способствовали успехи ангиографических исследований, усовершенствование инструментальной техники, прогресс химии, фармакологии и других наук. В настоящее время реконструктивные оперативные вмешательства при атеросклеротических окклюзиях аорты и артерий выполняются не только на аорте и крупных артериальных стволах, но и на сосудах небольшого диаметра, таких как сосуды сердца, мозга, диаметр которых не превышает 2-3 мм. Широко внедрены в практику реконструктивные операции при атеросклеротических поражениях брюшной аорты и артерий конечностей. Получают распространение оперативные вмешательства при окклюзиях ветвей дуги аорты, чревной, мезентериальных и почечных артерий, а также хирургическое лечение аневризм (см.). Значительным событием являются успехи восстановительной хирургии коронарных артерий при ишемической болезни сердца и вмешательства на сосудах головного мозга.
Условием выполнения реконструктивных операций на аорте и артериях является наличие локализованного, сегментарного атеросклеротического стеноза или окклюзии с сохранением проходимости сосуда выше и ниже участка поражения.
Показанием к операции служит наличие выраженных функциональных, а порой уже и морфологических изменений в органах и тканях, обусловленных недостаточным притоком артериальной крови.
Противопоказанием к оперативным вмешательствам служат генерализация процесса с вовлечением нескольких сосудистых бассейнов и тяжелые сопутствующие заболевания, исключающие значительные по объему хирургические вмешательства.
К первым хирургическим методам лечения относятся, в частности, резекция артерии в сочетании с поясничной симпатэктомией, перевязка одноименной вены (создание редуцированного кровообращения, по В. А. Оппелю).
Первые операции, направленные на улучшение коллатерального кровообращения при атеросклеротических окклюзиях аорты и артерий, были выполнены Леришем (R.Leriche) в 1915 году.
Шейная, грудная, поясничная симпатэктомии до наст, времени сохраняют значение в хирургии атеросклеротических окклюзий брюшной аорты и артерий конечностей. Эти операции оказываются достаточно эффективными только при отсутствии резко выраженной декомпенсации кровообращения с развитием трофических язв и гангрены (см. Симпатэктомия).
Полностью не потеряли значения шейная и грудная симпатэктомии при патологии ветвей дуги аорты и коронарных артерий. Особенно же стволовые симпатэктомии оправданы как дополнение к реконструктивным операциям на сосудах.
Большую роль в развитии реконструктивной хирургии аорты и артерий сыграли работы Карреля (A. Carrel, 1917) и В. Р. Брайцева (1916). В 40-50-х годах 20 века были проведены экспериментальные клинические исследования по выбору пластического материала (гетеро-, гомо-, ауто- и аллопротезы), используемого для восстановления проходимости атеросклеротических окклюзий аорты и др. артерий.
Методом выбора при атеросклеротических окклюзиях аорты и др. артерий являются восстановительные операции.
Из них наиболее распространены следующие: 1) тромбэндартериэктомия; 2) резекция сосуда с протезированием; 3) постоянное обходное шунтирование; 4) боковая пластика сосуда; 5) операция «переключения» артерий; 6) комбинированные операции.
Тромбэндартeриэктомия [предложил дос Сантос (J. С. dos Santos) в 1947 году]. Операция заключается в удалении тромба и измененной внутренней оболочки закупоренного сосуда. Существует несколько способов этой операции.
При «открытой» тромбэндартериэктомии внутреннюю оболочку и тромб удаляют из сосуда после его продольного рассечения на всем протяжении поражения.

Рис. 1. Открытая тромбэндартериэктомия из плече-головного ствола с последующей боковой пластикой заплатой из аллоткани: а – удаление тромба; б – синтетическая заплата вшита.
Для предупреждения сужения просвета артерии и ретромбоза закрытие артерии производят в ряде случаев с помощью аутовенозной или синтетической заплаты, вшиваемой в разрез сосуда (рис. 1). Использование боковой аутовенозной пластики вполне оправдано при тромбартериэктомии из артерий конечностей. Применение же данной методики при реконструкции аорты и ее ветвей нецелесообразно из-за опасности развития аневризмы в области расположения заплаты.
«Полузакрытую» тромбэндартериэктомию производят из нескольких продольных или поперечных разрезов сосуда. Непременным условием в этом случае остается обязательная артериотомия у самой дистальной части поражения. Это дает возможность при необходимости фиксировать внутреннюю оболочку и предупредить ее заворачивание под действием тока крови.
Для удаления измененной внутренней оболочки артерии при «полузакрытой» тромбэндартериэктомии используют различные инструменты: лопаточки, кольца, петли, катетеры и т. д. Удачным в этом отношении следует считать газовую тромбэндартериэктомию. При этом методе внутреннюю оболочку отделяют от средней оболочки сосуда с помощью углекислого газа, который вводят под определенным давлением через иглу и специальный полый зонд со шпателем на конце.
Недостатком «полузакрытой» тромбэндартериэктомии является отсутствие уверенности в полном удалении всей измененной внутренней оболочки, так как без контроля зрения полноценно выполнить эту манипуляцию довольно трудно. Этого недостатка лишена тромбэндартериэктомия методом «выворачивания» [эверсионная эндартериэктомия по Харрисону (J. Н. Harrison), 1967]. Сосуд, пораженный атеросклерозом на небольшом протяжении, выделяют из окружающих тканей и производят поперечный разрез ниже места окклюзии. Тупым инструментом осторожно циркулярно отслаивают измененный внутренний слой артерии вместе с тромбом. Наружныи и средний слои сосуда выворачивают наизнанку до конца окклюзии в проксимальном направлении. Тромб вместе с внутренним слоем удаляют единым слепком. После этого внутреннюю поверхность трансплантата тщательно осматривают, удаляют все обрывки внутренней оболочки, свободно располагающиеся на нем, артерию вворачивают и накладывают анастомоз с периферическим концом сосуда конец в конец.

Рис. 2. Тромбэндартериэктомия методом выворачивания с реимплантацией бифуркации аорты, общих и наружных подвздошных и бедренных артерий: а – тромбоз бифуркации аорты (черным цветом обозначен участок тромбоза); б – иссечение пораженного участка сосуда; в и г – подготовка трансплантата методом выворачивания (черным цветом обозначен тромб); д – проверка трансплантата на герметичность; е – трансплантат вшит.
При поражении атеросклерозом сосуда на значительном протяжении применяют операции эндартериэктомии методом выворачивания с реимплантацией артерии. Сосуд выделяют на всем протяжении и полностью резецируют. Далее артерию извлекают из раны и производят удаление тромба и внутренней оболочки единым слепком по описанной выше методике. Приготовленный таким образом трансплантат проверяют на герметичность и вшивают на прежнее место с наложением анастомозов конец в конец (рис. 2).
Резекция сосуда с протезированием. Это оперативное вмешательство целесообразно выполнять при сравнительно небольших по протяженности поражениях артерий (5-10 см). Дефект артерии замещают либо пластмассовым сосудистым протезом соответствующей длины и диаметра, либо аутовенозным трансплантатом, в качестве которого используют обычно большую подкожную вену бедра. В отдельных случаях при пластике коронарных, сонных и почечных артерий применяют аутоартерию (глубокую артерию бедра или внутреннюю подвздошную артерию).
Преимущества применения аутоартериальных трансплантатов по сравнению с аутовенозными вполне очевидны. Гистологические исследования аутовен в отдаленные сроки после пластики артерий показали, что венозная стенка подвергается резким соединительнотканным изменениям или быстро поражается атеросклерозом, что приводит либо к образованию аневризм, либо к ретромбозу.
Из синтетических протезов наиболее широко применяют лавсановые и дакроновые. В СССР разработаны и внедряются в клинику полубиологические протезы. Полубиологический протез состоит из синтетического каркаса повышенной порозности, пропитанного раствором коллагена и гепарина. Введенный в состав стенки протеза гепарин играет роль местного антикоагулянтного фактора и значительно снижает возможность внутрипротезного тромбообразования. В ряде клиник СССР применяют оригинальные электропроводные протезы с вплетенной в них в виде решетки серебряной нитью. Эти протезы обладают антитромбогенными свойствами, так как их внутренняя стенка несет отрицательный электрический потенциал, аналогичный заряду нормальной внутренней оболочки артерий.
В качестве сосудистых трансплантатов могут использоваться также лиофилизированные гомоартерии и гетероартерии, обработанные различными ферментами.

Рис. 3. Постоянное обходное шунтирование из восходящей аорты в обе подключичные артерии (черным цветом указаны окклюзированные участки артерий).
Постоянное обходное шунтирование. При значительном распространении атеросклеротической окклюзии или при отсутствии возможности выполнения тромбэндартериэктомии (резко выраженный кальциноз артерии) оптимальным методом сосудистой реконструкции является постоянное обходное шунтирование с помощью синтетических протезов или аутовены (рис. 3).
Операция обходного шунтирования имеет некоторые преимущества по сравнению с другими методами реконструкций. При выполнении этой операции полностью сохраняются функционирующие коллатерали, имеющие нередко большое значение для кровоснабжения реваскуляризируемого органа. Кроме того, при тромбозе шунта не столь резко нарушается регионарное кровоснабжение, как это бывает при ретромбозах после резекции артерии с протезированием или после тромбэндартериэктомии.

Рис. 4. Постоянное обходное аутовенозное шунтирование из восходящей аорты в обе коронарные артерии: а – до наложения шунта (черным цветом на коронарных артериях обозначены участки тромбоза, пунктирными кружками на аорте – места вшивания аутовены); б – шунтирование с помощью аутовены завершено.
При окклюзионных поражениях аорты и общих подвздошных артерий используются в основном синтетические протезы. Исключение составляет только аорто-коронарное шунтирование, при котором применяют в основном аутовену (рис. 4). Аутовенозные трансплантаты являются также наилучшими при обходном шунтировании на уровне бедренных, подколенных артерий и сосудов голеней.
При использовании вены в качестве шунта следует учитывать наличие венозных клапанов. Последние должны быть иссечены под контролем зрения. Можно использовать вену для обходного шунтирования и без иссечения клапанов после ее инверсии, если венозные клапаны располагаются по направлению тока крови и не препятствуют кровотоку.
Боковая пластика сосуда производится при сегментарном умеренном стенозе артерии. Операция заключается в расширении просвета сосуда путем вшивания в продольный разрез его стенки заплаты. К этой операции прибегают сравнительно редко, так как непременным условием для ее проведения является наличие сравнительно малоизмененной внутренней оболочки.
Операция «переключения» артерии – весьма редко применяемый вид реконструктивной операции. Она заключается в перераспределении крови из одного сосудистого бассейна в другой. Примером могут служить селезеночно-почечный артериальный анастомоз, переключение наружной сонной артерии в дистальные отделы внутренней. Эти операции проводят в случаях, когда невозможно произвести какую-либо другую хирургическую коррекцию.
Комбинированные операции. В ряде случаев приходится сочетать одновременно несколько вышеуказанных методов восстановления магистрального кровотока. Так, обходное шунтирование нередко сочетают с тромбэндартериэктомией из области дистального анастомоза. При аутоаллопластике синтетические протезы наращивают аутовеной или аутоартерией и т. д. Необходимость и целесообразность подобного сочетания определяются в каждом конкретном случае индивидуально.
Независимо от характера восстановительной операции в техническом отношении неукоснительно должен соблюдаться ряд рекомендаций. Перед пережатием реконструируемого сосуда в дистальный отдел последнего для предупреждения тромбообразования вводят 3000-5000 ЕД гепарина. Концы внутренней оболочки в дистальном участке сосуда, противостоящие току крови, подлежат обязательной фиксации с помощью П-образных швов, завязывающихся снаружи сосуда. Непосредственный успех операции во многом определяет своевременная ликвидация патологического спазма реконструируемых артерий. Это достигается в комплексе с другими мероприятиями механическим расширением артерий специальными пластмассовыми или металлическими бужами.
Эффективность оперативного вмешательства на операционном столе должна оцениваться по определенным объективным тестам. Помимо определения пульсации артерии при пальпации дистальнее места реконструкции, необходимо измерять градиент давления в пораженном сосуде до и после реконструкции. Особенно ценную информацию можно получить путем измерения объемного кровотока по реконструированному сосуду (например, с помощью электромагнитного флюориметра). Исходя из нормальных средних значений объемного кровотока по тому или иному сосуду, можно максимально объективно оценить адекватность хирургической коррекции.
В ближайшем и отдаленном послеоперационном периоде для объективной оценки результатов реконструктивных операций на аорте и артериях используются осциллография, плетизмография, реовазография и аортоартериография. На основании данных, полученных при исследовании, можно судить о величине анастомозов, диаметре сосуда, развитии коллатералей.
В случаях выраженной гиперкоагуляции с резкой активацией свертывающей и угнетением противосвертывающей систем крови проводят, начиная со 2-3-х суток, гепаринотерапию по 2500-5000 ЕД через 4 часа. Введение гепарина продолжают в среднем 3-5 суток, а затем назначают антикоагулянты кумаринового ряда, лечение которыми при особой наклонности к активации свертывающей системы можно рекомендовать на протяжении нескольких недель и даже месяцев.
В ближайшем послеоперационном периоде может развиться острый тромбоз реконструированной сосудистой магистрали. По данным различных авторов, общее количество послеоперационных острых тромбозов колеблется в довольно широких пределах: от 3 до 20%.
Основными причинами развития острых послеоперационных тромбозов являются: дефекты оперативной техники; недостатки анестезиологического пособия (коллапс, неадекватное восполнение кровопотери); послеоперационные осложнения (паравазальные и парапротезные гематомы, нагноение).
При острых послеоперационных тромбозах, протекающих с резким нарушением кровообращения и нарушением функции соответствующего органа, показана экстренная повторная тромбэктомия. В остальных случаях допустимо проведение антикоагулянтного лечения с использованием тромболитических препаратов: фибринолизина, стрептокиназы, урокиназы, тромболитина.
Тяжелым осложнением после реконструктивных операций на сосудах является кровотечение. Следует различать первичные кровотечения, возникающие в первые 3 суток после операции, и вторичные – аррозионные, возникающие в сроки примерно от 5 суток до нескольких месяцев. Причиной первичных кровотечений обычно бывают дефекты оперативной техники и нарушения со стороны свертывающей системы крови, обусловленные неправильным назначением антикоагулянтов на фоне недостаточно хорошего гемостаза.
Вторичные аррозионные кровотечения, как правило, связаны с нагноением раны.
При любых видах кровотечения показана немедленная операция с ревизией раны и остановкой кровотечения. В гнойной ране при аррозионных кровотечениях допустимы только лигатурные способы их остановки. Пластмассовые материалы из раны в этих случаях должны быть удалены. Профилактика послеоперационных кровотечений – совершенная техника сосудистого шва, правильный выбор пластического материала, тщательный гемостаз, назначение антикоагулянтов по строгим показаниям и правильное ведение послеоперационной раны.
Отдаленные результаты реконструктивных операций при атеросклеротических окклюзиях аорты и др. артерий вполне ободряющие. Они будут несравненно лучше, если удастся разработать эффективные методы профилактики прогрессирования атеросклеротического процесса, который в отдаленном периоде является основной причиной ретромбозов.
Библиография: Колесов В. И. Хирургическое лечение коронарной болезни сердца, М., 1966; Петровский Б. В., Князев М. Д. и Скуиня М. А. Операции при хронических окклюзиях аорто-бедренной зоны, Хирургия, № 1, с. 12, 1971, библиогр.; Реконструктивная хирургия, под ред. Б. В. Петровского, в. 2, М., 1971; Хилькин А. М. и др. О конструкции полубиологических сосудистых протезов, в кн.: Трансплантация органов и тканей в эксперименте, под ред. В. В. Кованова, в. 2, с. 294, М., 1966; The craft of surgery, ed. by P. Cooper, v. 1-2, Boston, 1964; D u b o s t C., Guilmet D. etSoyer R. La Chirurgie des anevrysmes de l’aorte, P., 1970, bibliogr.; Favaloro R. G. Surgical treatment of coronary arteriosclerosis, Baltimore, 1970; Harrison J. H., Jordan w. D. a. Perez A. R. Eversion thromboendarterectomy, Surgery, v. 61, p. 26, 1967; Leriche R. De la resection du carrefour aortico-iliaque avec double sympathectomie lombaire pour thrombose artaritique de l’aorte, Presse ????., t. 48, p. 601,1940; dos Santos J. C. Sur la d6s-obstruction des thromboses a^rielles anciennes, Мёт. Acad. Chir., t. 73, p. 409, 1947; Sol Sobel a.o. Gas endarterecto-my, Surgery, v. 59, p. 517, 1966; Warren R. Procedures in vascular surgery, L., 1960.
Б. В. Петровский, M. Д. Князев.
Источник
