Спазм сосудов в брюшине
 25.06.2013
25.06.2013
Заболевания сосудов брюшной полости
Как проявляются болезни сосудов живота?
… ничто не может заменить подробный, кропотливо собранный анамнез, который гораздо ценнее, чем любое лабораторное или рентгенологическое исследование. Этот подход утомителен и трудоемок, что делает его не особенно популярным, хотя в большинстве случаев достаточно точный диагноз можно поставить на основании одной лишь истории болезни.
Достаточно широко распространено представление, вопреки богатому практическому опыту, что боль, связанная с нарушениями сосудов внутри брюшной полости, возникает внезапно и чревата катастрофическими последствиями. Боль при эмболии или тромбозе верхней брыжеечной артерии или боль при угрожающем разрыве аневризмы брюшной аорты, конечно, может быть тяжелой и диффузной. Однако часто больной с закупоркой верхней брыжеечной артерии испытывает лишь умеренную продолжительную диффузную боль в течение двух или трёх дней перец сосудистым коллапсом или появлением признаков воспаления брюшины. На ранней стадии незначительное недомогание связано, по-видимому, с повышенной перистальтикой, а не с воспалением брюшины. Действительно, отсутствие болезненности при надавливании и ригидности на фоне постоянной диффузной боли у пациента, имеющего, вероятно, сосудистое заболевание, достаточно типична для закупорки верхней брыжеечной артерии, боль в брюшной полости с распространением на область крестца, в боковые отделы живота или в половые органы может указывать на возможность разрыва аневризмы брюшной аорты. Эта боль может сохраняться в течение нескольких дней до момента разрыва и развития коллапса.
Аневризма брюшной аорты – обычно бессимптомное пульсирующее образование вызванное атеросклерозом, некоторые больные отмечают боли в животе, спине и симптомы нарушения кровоснабжения нижних конечностей. Подтекание крови в окружающие ткани с сопутствующей болью в животе, спине или боку может на протяжении нескольких недель предшествовать разрыву. Разрыв в двенадцатиперстную кишку или в брюшную полость с массивным кровотечением приводит к летальному исходу. Лечение хирургическое, замещение аневризмы аортальным протезом из дакрона или другого синтетического материала. Через несколько лет после аневризмэктомии возможно развитие послеоперационных аортокишечных свищей, что может привести к смертельному кровотечению при несвоевременном распознавании.
Острая ишемия брыжейки – классический синдром снижения кровотока, обычно при поражении верхней брыжеечной артерии. У пациентов находят запущенную атеросклеротическую сердечно-сосудистую патологию, часто с наличием в анамнезе застойной сердечной недостаточности, инфаркта миокарда, цереброваскулярной болезни или заболевания периферических сосудов. Многие больные получали препараты (например, дигоксин), вызывающие спазм гладкой мускулатуры внутренних органов. Эмболия сосудов брыжейки часто ассоциирована с нестабильным сердечным ритмом. Тромбоз и обструктивная ишемия брыжейки (каждую патологию встречают у 25% больных) ведущие причины синдрома острой ишемии брыжейки. Остальные случаи имеют отношение к поражениям нижней брыжеечной артерии и венозному инфаркту брыжейки. Клиника. Наиболее частый симптом – внезапная сильная боль около пупка. Отмечают «спокойный» живот со сниженной перистальтикой. Обзорная рентгенография живота часто не выявляет отклонений от нормы. Диагноз устанавливают по данным рентгенографии, подкрепленной изменениями показателей крови (лейкоцитоз часто более 20 000 в 1 мкл) и подтверждают ангиографией. Доплеровское снижение может выявить снижение скоростных показателей кровотока в верхней брыжеечной артерии и в чревном стволе.
Лечение. Хирургическое удаление эмбола, хотя в некоторых случаях применяют антитромботические средства, баллонную ангиопластику суженных сосудов или обходные хирургические операции.
Хроническая ишемия брыжейки наблюдается только при наличии значительной окклюзии двух из трех основных висцеральных артерий, обычно у пожилых лиц с наличием в анамнезе сердечнососудистого заболевания. Клиника. Перемежающаяся схваткообразная боль в животе, возникающая через 15 – 30 минут после еды и длящаяся часами. Вследствие связи болевого синдрома с приемом пищи, большинство больных испытывают характерный страх перед едой, ограничивают ее прием, что приводит к существенной потере массы тела. При физикальном исследовании находят заболевания периферических сосудов. Наличию или отсутствию шумов в животе (аускультативно) не придают существенного значения. Диагностика затруднена; ее следует основывать на веском клиническом подозрении в сочетании с ангиографическим выявлением и значительного сужения (более 50%) двух из трех основных висцеральных артерий. Лечение – хирургическая реконструкция сосудов. Попытки фармакологической коррекции вазодилататорами неэффективны.
Ишемический колит возникает вследствие недостаточного поступления артериальной крови к толстой кишке, чаще – к левой половине толстой кишки (особенно в области селезеночного изгиба), но возможны поражения любого отдела толстой кишки. Высокая уязвимость кровообращения кишки в области селезеночного изгиба объясняется анатомическими особенностями: здесь стыкуются бассейны верхней брыжеечной и нижней брыжеечной артерии. Прямая кишка, имеющая обильное кровоснабжение, чрезвычайно редко подвержена поражениям ишемического генеза. Клиника – кровавая диарея, боль в нижней части живота и иногда рвота. В редких случаях встречают инфаркт стенки толстой кишки (особенно подвержены пожилые больные с сердечной патологией или оперативным вмешательством по поводу аневризмы брюшной аорты с перевязкой нижней брыжеечной артерии в анамнезе). Диагноз предполагают при отрицательных результатах исследований прочих причин кровавой диареи у пожилых людей (полип, карцинома, дивертикулит или ангиодисплазия). Число лейкоцитов может приближаться к 20 000 в 1 мкл. Рентгенография с бариевой клизмой безопасна и выявляет диффузное изменение подслизистой оболочки. В большинстве случаев сигмоидоскопия обнаруживает лишь наличие кровянистой жидкости. лечение поддерживающее; обеспечивают покой кишечнику, переводя пациента на внутривенное питание, возмещая объем жидкости и крови, для профилактики вторичного заражения проводят антибиотикотерапию. Прогноз в целом благоприятный. Возможно развитие поздних стриктур, необходима их баллонная дилатация или оперативное иссечение.
Васкулит. Поражение мезентериальных сосудов при узелковом периартериите, СКВ или ревматоидном васкулите напоминает эмболизацию артерий (вызывающую инфаркт кишечника) или хроническую ишемию брыжейки. Диагноз предполагают при признаках системного заболевания. При остром инфаркте кишечника необходима операция. В других случаях эффективны кортикостероиды, иммунодепрессанты или их сочетание.
Инфаркт селезенки характеризует сильная боль в животе (сильные боли в левом подреберье, в левом верхнем отделе живота с иррадиацией в подлопаточную или в поясничную область слева) у молодых больных (до 40 лет), страдающих основным гематологическим заболеванием (серпвидно-клеточная анемия, лейкоз, лимфома) или у более пожилых больных (старше 40 лет) с эмболической патологией. Также инфаркт селезенки наблюдается при ревмо-септическом или при подостром септическом эндокардите, явлениях сердечной недостаточности у больных пороками сердца, гипертонической болезнью, аневризмой левого желудочка сердца и язвенным атеросклерозом аорты. Возможно развитие абсцесса с кровотечением или разрывом. Диагноз устанавливают посредством компьютерной томографии/магнитно-резонансной томографии или сканированием селезенки с 99Тс. Дифференцировать приходится от «почечной колики», левостороннего плеврита и тромбоза мезентериальных сосудов. Лечение хирургическое.
Теги: болезни сосудов живота
234567 Начало активности (дата): 25.06.2013 06:35:00
234567 Кем создан (ID): 1
234567 Ключевые слова: Заболевания сосудов брюшной полости
12354567899
Источник
Наш эксперт – сердечно-сосудистый хирург ГБУЗ «Городская клиническая больница им. В. В. Вересаева», кандидат медицинских наук Татьяна Чалбанова.
Осторожно, аневризма!
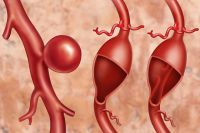
Самой грозной патологией, которая может проявляться болью в животе, является аневризма брюшного отдела аорты – заболевание, которое характеризуется локальным расширением сосуда, что чревато его разрывом.
Когда расширение достигает максимальных размеров (чаще всего 4,5-5 см), сосуд лопается подобно воздушному шарику. Это может иметь фатальные последствия – начинается массивное кровотечение. Спасти такого пациента удаётся в редких случаях.
Помимо боли в животе различной локализации аневризма брюшного отдела аорты может вызывать также диспептические расстройства, боли в пояснице.
Обычно мы связываем такие ощущения с расстройством желудочно-кишечного тракта или радикулитом, нередко пытаемся решить проблему самостоятельно – принимаем активированный уголь, мажем спину согревающими мазями. А когда становится совсем невмоготу, обращаемся в поликлинику по месту жительства, где в лучшем случае получаем направление на анализы и гастроскопию, которая сосудистую патологию выявить, увы, не может.
Между тем в случае аневризмы необходимо незамедлительно пройти УЗИ брюшной полости, которое покажет расширенный диаметр аорты. Если патология выявлена вовремя, ещё до разрыва или надрыва сосуда, эффективное лечение возможно – оперативная замена расширенного сосуда на синтетический сосудистый протез, после чего пациент может вести привычный образ жизни.
Ишемия – не только в сердце
Другое распространённое заболевание, которое диагностируют достаточно редко, – ишемия кишечника. Для его симптоматики характерны те же боли в животе, а также нарушения стула, метеоризм, отрыжка, нарушение прохождения пищи.
Ишемия кишечника происходит из-за нарушения кровообращения этого органа, когда формируется стеноз (сужение) жизненно важных сосудов, таких как чревный ствол, верхняя и нижняя брыжеечная артерии.
В этом случае необходимо пройти КТ-ангиографическое исследование сосудов, которые кровоснабжают органы брюшной полости. В крупных городах во всех диагностических центрах такое обследование проводится, хотя врачи назначают его далеко не всегда, даже если это необходимо. Все остальные обследования – гастроскопия, колоноскопия, УЗИ брюшной полости – данную патологию не покажут.
Если заболевание не выявить вовремя, усвоение пищи в кишечнике будет происходить всё хуже, что приведёт к развитию кишечной непроходимости, а в конечном счёте к опасному состоянию: некрозу тканей кишечника и инфаркту этого органа.
Если же болезнь не зашла слишком далеко, хирургам нередко удаётся восстановить проходимость артерий, и тогда результат лечения будет хорошим – при условии постоянного приёма препаратов, влияющих на свёртываемость крови и понижающих уровень холестерина в крови.

Как подстраховаться
Как правило, причина этих патологий – образование холестериновых бляшек и атеросклероз сосудов, который диагностируется сегодня даже в 40-45 лет и может проявиться в любом участке кровеносного русла, а не только в сосудах сердца и головного мозга, как принято считать.
Чтобы этого не произошло, надо вести здоровый образ жизни, правильно питаться, заниматься спортом, следить за уровнем холестерина в крови и после 45 лет раз в год проходить обследование, которое обязательно должно в себя включать УЗИ органов брюшной полости.

Не надо терпеть боли в животе, пытаться вылечить их самостоятельно. Если же причина болевых ощущений не выявлена при рутинных обследованиях, настаивайте на дополнительных. В первую очередь на КТ-ангиографии сосудов с контрастным усилением, позволяющей выявить, нет ли где-то препятствия кровотоку.
Смотрите также:
- Близко к сердцу. Как могут маскироваться болезни миокарда? →
- Роковой тромб: причины и симптомы закупорки сосудов →
- Редко, но метко. Чем опасна брадикардия →
Источник
Брюшная жаба – хроническая ишемия кишечника, развивающаяся при нарушении его кровоснабжения вследствие обтурации или спазма брыжеечных сосудов. Проявляется приступами абдоминальных болей после еды, упорными поносами, похуданием. Диагностика включает обзорную рентгенографию брюшной полости, ангиографию мезентериальных сосудов, радиоизотопное исследование ЖКТ, по показаниям – гастродуоденоскопию, колоноскопию и др. Консервативное лечение хронической окклюзии направлено на улучшение микроциркуляции и снятие спазма сосудов; при субкомпенсации и декомпенсации проводятся реконструктивные вмешательства на мезентериальных сосудах.
Общие сведения
Хроническая окклюзия мезентериальных сосудов (брюшная жаба, брюшная ангина, абдоминальная ишемия, субдиафрагмальная стенокардия) развивается при длительном расстройстве кровообращения в непарных висцеральных ветвях брюшной аорты (брыжеечной верхней или нижней, чревной артериях), приводящем к ишемии кишечника. В клинической гастроэнтерологии и абдоминальной хирургии при проведении целенаправленной ангиографии хроническая окклюзия мезентериальных сосудов в той или иной степени выявляется у 50-75% пожилых пациентов. При полном внезапном тромбозе или эмболии возникает острая окклюзия мезентериальных сосудов и ограниченный инфаркт кишечника.
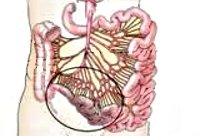
Брюшная жаба
Причины
Непосредственной причиной брюшной жабы служит спазм или частичная закупорка мезентериальных сосудов. Факторы, способствующие возникновению брюшной жабы, делятся на интравазальные и экстравазальные. Хроническая интравазальная окклюзия чаще развивается в верхней брыжеечной артерии. В большинстве случаев клиника брюшной жабы возникает на фоне атеросклероза брюшного отдела аорты и ее висцеральных ветвей, реже – при изменениях сосудистой стенки, обусловленных неспецифическим аортоартериитом или узелковым периартериитом, гипоплазией, аневризмой, артериовенозными свищами, фибромускулярной гиперплазией стенок висцеральных артерий.
Развитие брюшной жабы может быть обусловлено экстравазальными причинами: сдавлением мезентериальных сосудов извне фиброзными тяжами, медиальной «ножкой» или серповидной связкой диафрагмы, опухолью поджелудочной железы, рубцовыми тканями. Экстравазальному сдавленно, как правило, подвергается чревный ствол.
Классификация
В зависимости от локализации окклюзии мезентериальных сосудов врачи-гастроэнтерологи и сосудистые хирурги различают чревную, верхнебрыжеечную, нижнебрыжеечную и смешанную формы брюшной жабы, которые различаются клиническими проявлениями. Чревная форма абдоминальной ишемии характеризуется преобладанием болевого синдрома. При хронической окклюзии верхнебрыжеечной артерии возникает тонкокишечная энтеропатия с преобладающими явлениями абсорбционной и секреторной дисфункции кишечника; в клинических проявлениях брюшной жабы превалируют диспепсические нарушения (отрыжка, изжога, рвота, неустойчивость стула, вздутие живота).
При поражении нижнебрыжеечной артерии развивается толстокишечная колонопатия, при которой преимущественно нарушается моторная функция толстой кишки, что влечет за собой запоры, ишемические колиты. Смешанная форма хронической окклюзии мезентериальных сосудов сочетает поражение нескольких артерий и проявляется соответствующей симптоматикой. По степени выраженности брюшной жабы различают следующие стадии:
- Относительной компенсации. Дисфункция ЖКТ выражена незначительно; хроническая окклюзия мезентериальных сосудов, как правило, выявляется случайно при обследовании по поводу другой сосудистой патологии (вазоренальной гипертензии, синдрома Лериша).
- Субкомпенсации. Имеют место выраженные расстройства функции пищеварения, болевой синдром.
- Декомпенсации. Протекает с развернутой клиникой брюшной жабы: абдоминальными болями, дисфункцией кишечника, прогрессирующим похуданием, астено-ипохондрическим депрессивным синдромом.
Симптомы брюшной жабы
Патология протекает с постоянными болями в различных отделах живота. Возникновение болевого синдрома связано с приемом пищи: боль появляется четко через 20-40 мин после еды. Болевой спазм купируется после приема спазмолитиков, искусственной вызванной рвоты, прикладывания теплой грелки к животу, принятия вынужденного коленно-локтевого положения.
Дисфункция ЖКТ при брюшной жабе характеризуется тошнотой, рвотой, вздутием живота, неустойчивым стулом (при окклюзии верхнебрыжеечной артерии), запором (при поражении нижнебрыжеечной артерии). Прогрессирующая потеря массы тела наблюдается у больных с длительным декомпенсированным течением брюшной жабы. Похудение обусловлено нарушением процессов всасывания в кишечнике, постоянными поносами, воздержанием от еды ввиду выраженных абдоминальных болей. Астено-ипохондрический депрессивный синдром является следствием долгого и безуспешного лечения брюшной жабы.
Диагностика
Диагностика брюшной жабы носит комплексный подход, учитывающий клинические проявления, результаты функционального и рентгенологического обследования. При аускультации живота выслушиваются систолические шумы в точках проекций чревной и брыжеечных артерий. Висцеральный шум отличается от кардиального шума потерей своей интенсивности по мере приближения к сердцу; от аортального – тем, что не выслушивается со спины. Объективным методом функциональной диагностики служит фоноэнтерография – регистрация шумов кишечника.
При подозрении на брюшную жабу обязательно выполняется ангиография мезентериальных сосудов (мезентерикография) или чревного ствола (целиакография), которая позволяет выявить окклюзию, стеноз, постстенотическое расширение артерий, локализацию и степень нарушения проходимости сосудов. При обзорной рентгенографии брюшной полости в ряде случаев удается обнаружить кальциноз брюшной аорты.
Фиброгастродуоденоскопия и колоноскопия при брюшной жабе, как правило, выявляют отек и атрофию слизистой оболочки желудка, двенадцатиперстной и толстой кишки, иногда эрозии и язвы. При исследовании копрограммы обнаруживаются непереваренные мышечные волокна и слизь в большом количестве, что свидетельствует о нарушениях пищеварения и всасывания в кишечнике.
Дополнительно при брюшной жабе могут проводиться термография, сцинтиграфия ЖКТ, реогепатография, УЗИ брюшной полости, УЗДГ брюшной аорты, электромагнитная флоуметрия. В процессе обследования исключаются другие патологические процессы в брюшной полости: гастрит, панкреатит, язвенная болезнь желудка и язвенная болезнь 12-перстной кишки, холецистит.
Лечение брюшной жабы
В стадии относительной компенсации проводится лечение основного заболевания, назначаются спазмолитики, антикоагулянты, препараты, улучшающие кровообращение. При дисбактериозе кишечника уделяется внимание нормализации кишечной микрофлоры. В некоторых случаях эффективной оказывается иглорефлексотерапия. Пациентам рекомендуется дробное питание малыми порциями, исключение грубой и газообразующей пищи.
Оперативное лечение брюшной жабы показано при субкомпенсации и декомпенсации хронической ишемии. Операции при брюшной жабе могут носить условно-реконструктивный и реконструктивный характер. К первой группе вмешательств могут быть отнесены пересечение медиальной ножки или рассечение серповидной связки диафрагмы, высвобождение артерий из фиброзных тяжей, удаление ганглиев солнечного сплетения и др. В число реконструктивных операций на висцеральных ветвях аорты входят декомпрессия чревного ствола; эндартерэктомия, протезирование, дилатация и стентирование чревного ствола или брыжеечных артерий.
Прогноз и профилактика
Послеоперационная летальность при брюшной жабе достигает 1-5%. В 75-90% случаев отмечается постепенный регресс симптомов, нормализация пищеварения и самочувствия. При отсутствии лечения в условиях декомпенсации брюшной жабы может возникнуть ишемический энтерит, энтероколит, некроз кишечника, перитонит. Профилактика хронической окклюзии мезентериальных сосудов требует своевременного лечения сосудистых и экстравазальных заболеваний, приводящих к развитию брюшной жабы.
Источник
