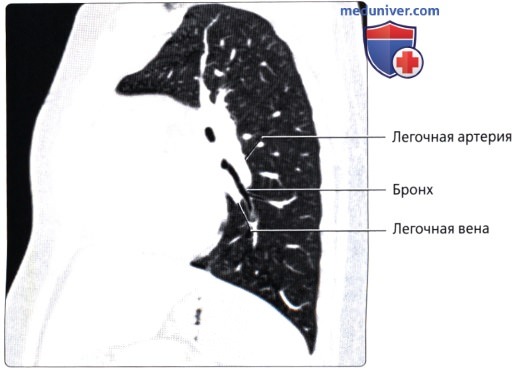
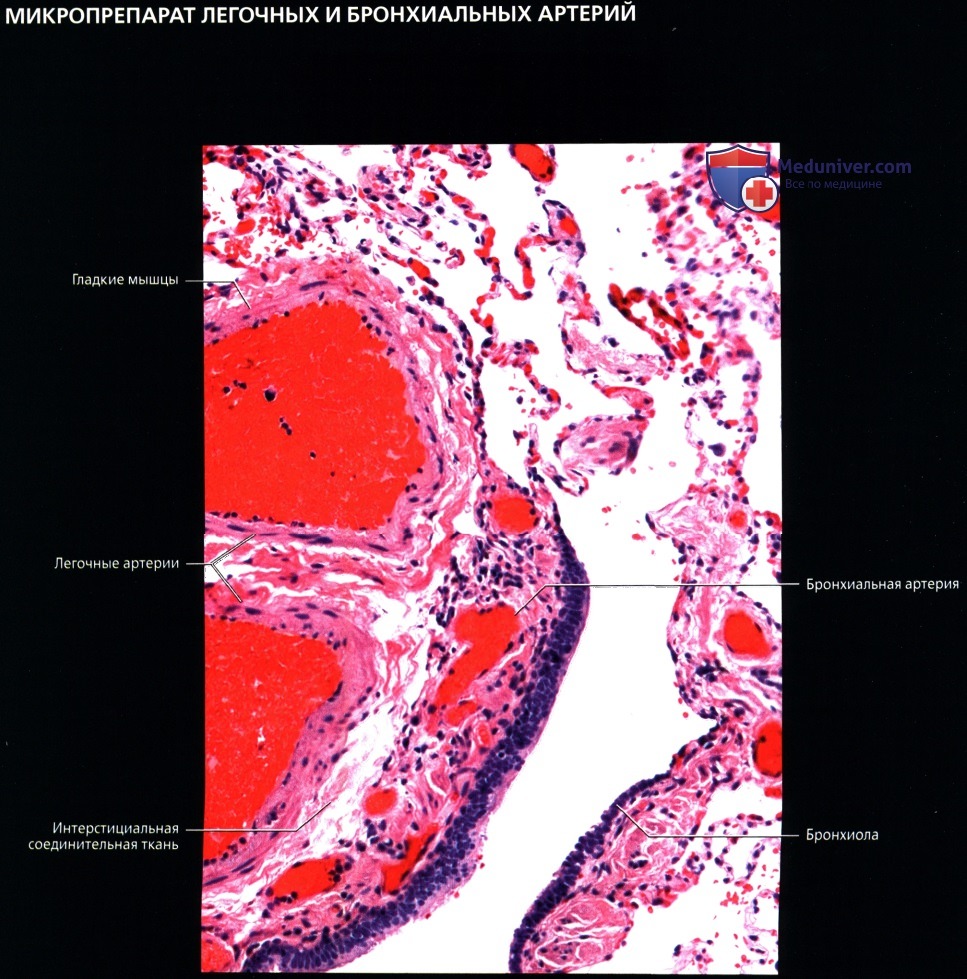
Спутанные сосуды в легком
18.
.
I.
. . – . 300 000 ; 50 000 . 10 . 30%, 10%.
. . – . ( , , , , , , , , , ), , , , ( III, C, S, , ). , 2/3 . , . 70% . 50% – , 15%. .
. . , – . . , . , . , . . (, , ) ( , ). . .
.
1. : , , . (- ).
2. : , , , ; , . , .
3. .
4. : , , , , . . .
. . . , , , . (. . 18, . I.). : 85%, 88%, ( ) 50%, 59%, ( ) 30%, > 20 1 92%, p(A-a)O2 80%, > 100 1 44%, II 53%, 48%, > 37,8C ( , ) 43%, 32%, 20%, 34%. 80% (Am. J. Med. 1977; 52:355).
. . , , , , , , , , , , , , .
. . . , . 12 , 1020%. 6585% . (< 1%). 400 : 2,5% ( 9 10 ), 8,3% (50% ), 24%, 45%. 2 – . , , (N. Engl. J. Med. 1992; 326:1240).
.
1. . 94% pO2 90 . . pO2 p(A-a)O2 (Chest 1991; 100:598).
2. . , . 25% SIQIIITIII, , , P-pulmonale ( ). , . : , .
3. . , , , , . , , , , , , . ( ) , .
4. – . . . 50% – . , , , : . 41% , , , . – , (. . 18.1).
5. .
. : , .
. : , .
. : – + . , – , – , . (Circulation 1993; 88:I-515). (- ) ( ). , ( ) .
6. . . 18.1.
.
1. . 500010 000 / , 1015 //. , , , . (Arch. Intern. Med. 1988; 148:1321). 4 , 1,52 . 1 . 1,5 , / 20005000 25%. 23 , 25%.
2. . 12- : 10,0 / 24 . 2,03,0. 5 , , . -K- , 35 . , : VII (T1/2 6 ), II (T1/2 60 ) . , (Arch. Intern. Med. 1988; 148:806). , 36 ( 1 ). , .
3.
.
1) : / 250 000 30 , 100 000 / 1 .
2) : 4400 / 10 , 4400 // 1224 .
3) : / 100 2 .
. . ; , (Circulation 1988; 77:353). , , , 4 . , 2 . , . 2 , / (. . 18, . I..2).
.
1.
. : , . , .
. : ( ). , . .
. : . , . , .
. : , . ( 510 /), , , , . .
. : . , (. . 18, . II.). : (2%), (0,1%), , – (5%), (2%) (50%, ), (1020%, ), ( 5% ) (Arch. Intern. Med. 1992; 152:1985).
2.
.
1) : , .
2) , : . / (, ) (, ) . , , , . , 12- , . , . . , , .
.
1) : , .
2) , : , . / . 2030%. : (Circulation 1993; 88:1-71).
3.
. . :
1) ;
2) 3,04,5;
3) – , .
, . . -, .
. : . .
.
1.
. ( , ), . (30 / 12 ). .
. /, .
. , , , .
. :
1) : 25%, 25%;
2) : 50%, 13%;
3) : 25% ( 40%, 10%).
. :
1) : 5000 / 812 . 2 . 7 . . 40%, 65%, 30% (N. Engl. J. Med. 1988; 318:1162). ;
2) : 2,03,0. 510 , 5 . , 2,03,0. 1 .
2. : . : < 40 , < 1 , , , .
3. : , /. , , .
4. . – : + – + .
5. . I – ( ). 25%.
. : / .
. : + /.
. : 6 .
II.
. . , , . (515 /). , . : , , , , , , , – . . , . 100% . . .
. . , – . : , , , , . 80%, 2550%. . . . -.
. . (, ). , , ( , , , ). 6 ( ). : , , , . , , -, . . . . .
. . , – . . , . . . – . , .
. . . , , , . , , . . . . . .
III. . (, ) = ( )/, , ; 1 = 80 5. : 25 , 510 , > 10 .
.
1.
. : ( ).
. : , , , .
. : in situ.
.
1) : , , , , , . .
2) : , ; ( ) V ( ); ; , II , II , .
3) : , , .
4) : , , T V1V3.
5) : , .
6) : , , ( ).
. . .
1) : , , , , .
2) : , .
. . . , IV , , , , . 2,8 .
2.
. : , , , , , .
. : , . .
. : , . . .
. : , . , .
. . , . – . , , . , , .
. . . , .
.
1. . , , . :
. : ( 2,03,0), , (N. Engl. J. Med. 1992; 327:76), ;
. : ; . , ;
. : (, ), . ;
. : ( );
. ( ): (, , , I2). ;
. : ;
. : .
2. . , . :
. . , ;
. ;
. – , ;
. . , – .
3. : ; ; ; . , (. . 18, . III..2). ( , , , ). :
. , , , . ;
. (. . 18, . III..1.) 5% .
.
1. . . . . : .
2. . . , . : 60%. 4 50% ( ). : .
3. . – . : .
IV.
.
1. (N. Engl. J. Med. 1992; 327:76)
. . 64. (, 240 /, , 720 /). 5 ; (1- ) (2- ).
. . 5- 95%, 36%. 1- . 26% . .
2. (N. Engl. J. Med. 1992; 327:76)
. . . .
. . ( 1 91% 52%; 3 63% 31%). .
3. I2 (Ann. Int. Med. 1990; 112:485)
. . 24. , . 8 , 18 .
. . 8 , 10 . .; . , . / .
4. (J. Am. Coll. Cardiol. 1992; 19:1060)
. . 15. / 50 // 2 .
. . 37%. . 6 , . , . ; .
.
1. (Am. J. Cardiol. 1972; 30:820)
. . 27. > 100 . . 2 15 (8 ).
. . 115 50 . . .
2. (Am. Heart J. 1993; 125:1110)
. . 100. ; 23 50 . .
. . 68 46 . . .
3. , (Ann. Intern. Med. 1987; 107:560)
. . 42. .
. . 60%. 7 . (28 ) . – .
4. (Cathet. Cardiovasc. Diagn. 1991; 24:166)
. . 14. , .
. . 5 . . . .
5. (Circulation 1991; 84:2275)
. . 17. , .
. . 92 29 . . ( 13 ). III. . .
6. (Am. J. Cardiol. 1993; 71:1475)
. . 30. , , .
. . 30% 5 . 33% 1 . . , , . .
7. (Am. Rev. Respir. Dis. 1985; 131:493)
. . 16. , . 3 .
. . 12 , 2 . . . . , . , , , .
Источник
| ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Источник

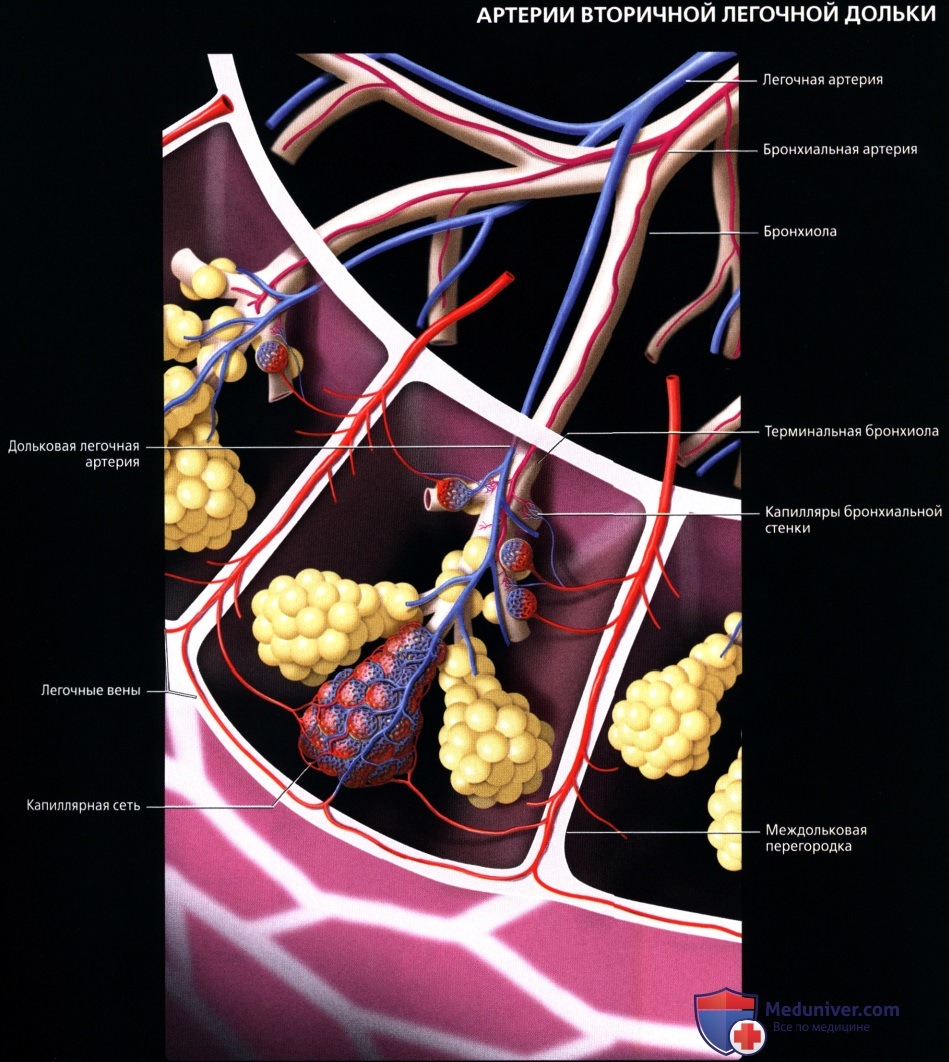
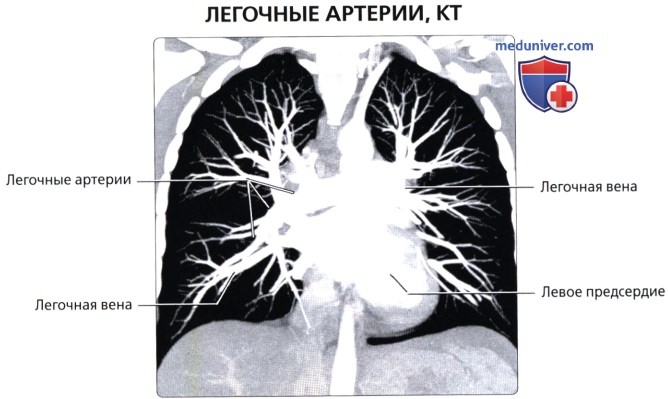
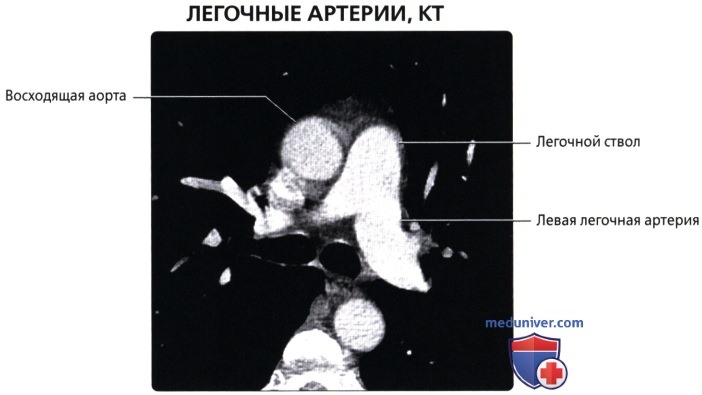
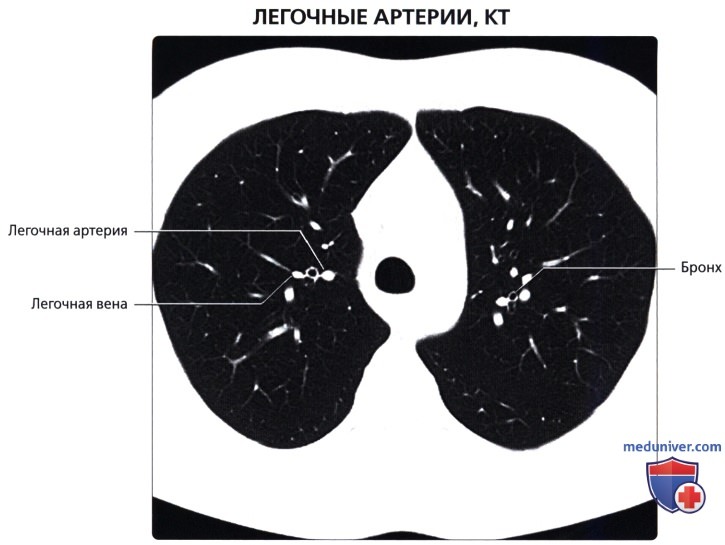
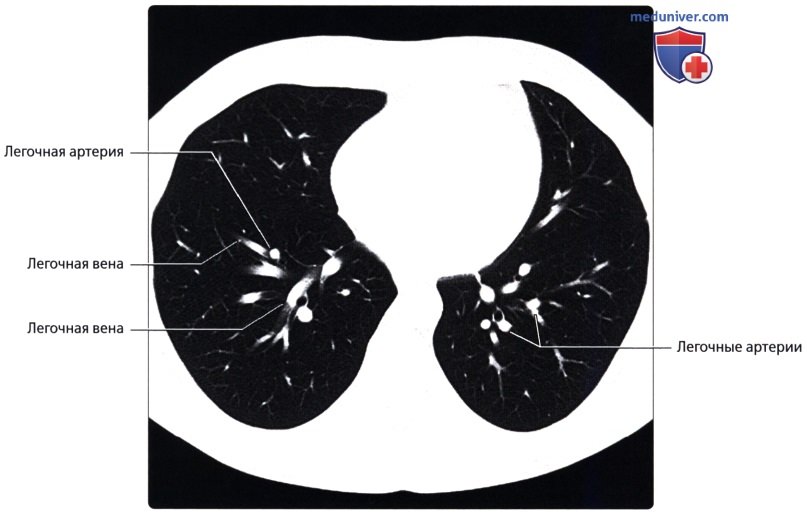
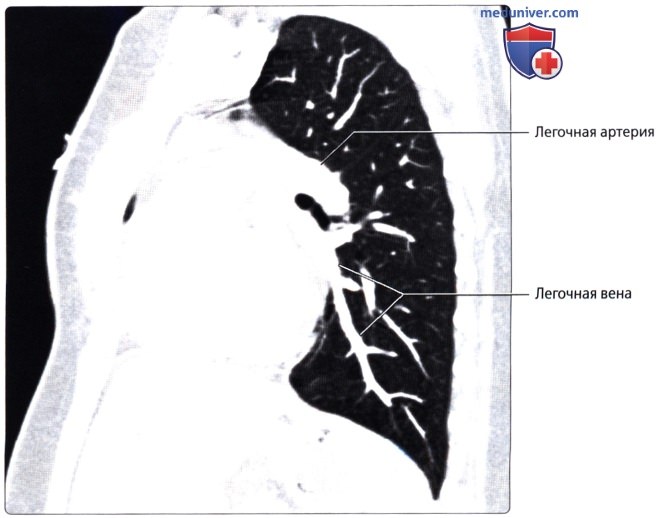
Легочный ствол (truncus pulmonalis) диаметром 30 мм выходит из правого желудочка сердца, от которого он отграничен своим клапаном. Начало легочного ствола и соответственно его отверстие проецируются на переднюю грудную стенку над местом прикрепления хряща III левого ребра к грудине. Легочный ствол расположен кпереди от остальных крупных сосудов основания сердца (аорты и верхней полой вены). Справа и позади него находится восходящая часть аорты, а слева прилежит левое ушко сердца. Легочный ствол, находящийся в перикардиальной полости, направляется впереди аорты влево и кзади и на уровне IV грудного позвонка (хряща II левого ребра) делится на правую и левую легочные артерии. Это место называется бифуркацией легочного ствола (bifurcаtio tninci pulmonalis). Между бифуркацией легочного ствола и дугой аорты расположена короткая артериальная связка(ligamentum arteriosum), представляющая собой заросший артериальный (боталлов) проток (ductus arteriosus).

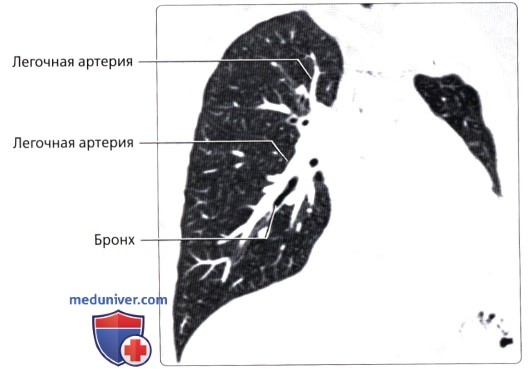
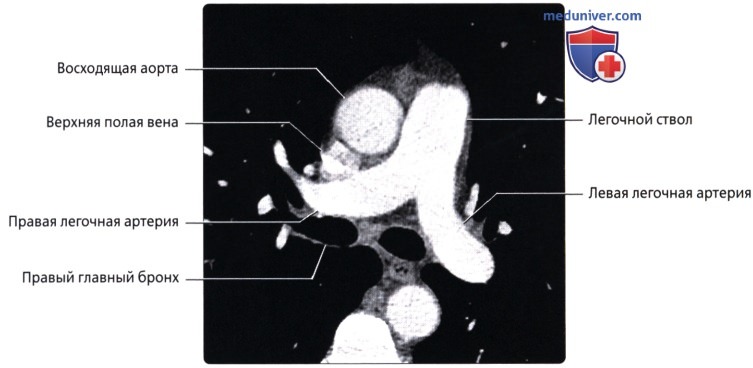
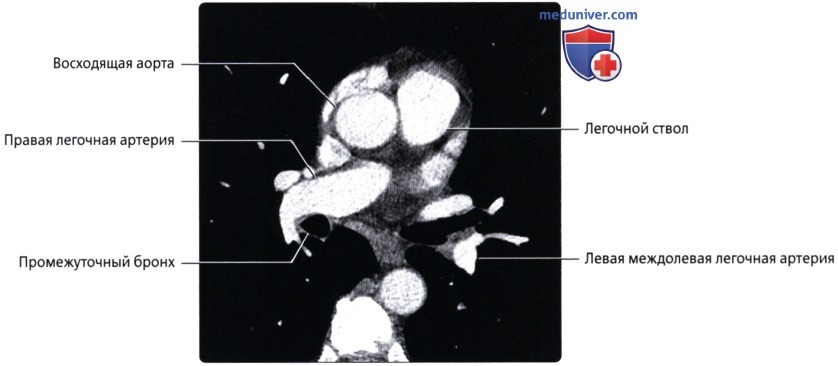
Правая легочная артерия (a.pulmonаlis d) диаметром 21 мм следует вправо к воротам правого легкого позади восходящей части аорты и конечного отдела верхней полой вены и кпереди от правого бронха. В области ворот правого легкого впереди и под правым главным бронхом правая легочная артерия разделяется на три долевые ветви. Каждая долевая ветвь в соответствующей доле легкого в свою очередь делится на сегментарные ветви. В верхней доле правого легкого различают верхушечную ветвь (r.apicаlis), задние нисходящую и восходящую ветви (rr.posteriores descendens et ascendens), передние нисходящую и восходящую ветви(rr.anteriores descendens et ascendens), которые следуют в верхушечный, задний и передний сегменты правого легкого.
Ветвь средней доли (rr.lobi medii) делится на две ветви – латеральную и медиальную (r.lateralis et r.mediаlis).
Эти ветви идут к латеральному и медиальному сегментам средней доли правого легкого. К ветвям нижней доли (rr.lobi inferioris) относятся верхняя (верхушечная) ветвь нижней доли [r.superior (apicаlis) lobi inferioris], направляющаяся к верхушечному (верхнему) сегменту нижней доли правого легкого, а также базальная часть(pars basаlis). Последняя делится на 4 ветви: медиальную, переднюю, латеральную и заднюю (rr.basаles mediаlis, anterior, laterаlis et posterior). Они несут кровь в одноименные базальные сегменты нижней доли правого легкого.
Левая легочная артерия (a.pulmonаlis sinistra) короче и тоньше правой, проходит от бифуркации легочного ствола по кратчайшему пути к воротам левого легкого в поперечном направлении впереди нисходящей части аорты и левого бронха. На своем пути артерия перекрещивает левый главный бронх, а в воротах легкого располагается над ним. Соответственно двум долям левого легкого легочная артерия делится на две ветви. Одна из них распадается на сегментарные ветви в пределах верхней доли, вторая – базальная часть – своими ветвями кровоснабжает сегменты нижней доли левого легкого.
К сегментам верхней доли левого легкого направляются ветви верхней доли (rr.lobi superioris), которые отдают верхушечную ветвь(r.apicаlis), передние восходящую и нисходящую (rr.anteriores ascendens et descendens), заднюю (r.posterior) и язычковую(r.lingulаris) ветви. Верхняя ветвь нижней доли (r.superior lobi inferioris), как и в правом легком, следует в нижнюю долю левого легкого, к его верхнему сегменту. Вторая долевая ветвь – базальная часть (pars basаlis) делится на четыре базальные сегментарные ветви: медиальную, латеральную, переднюю и заднюю (rr.basаles mediаlis, laterаlis, anterior et posterior), которые разветвляются в соответствующих базальных сегментах нижней доли левого легкого.
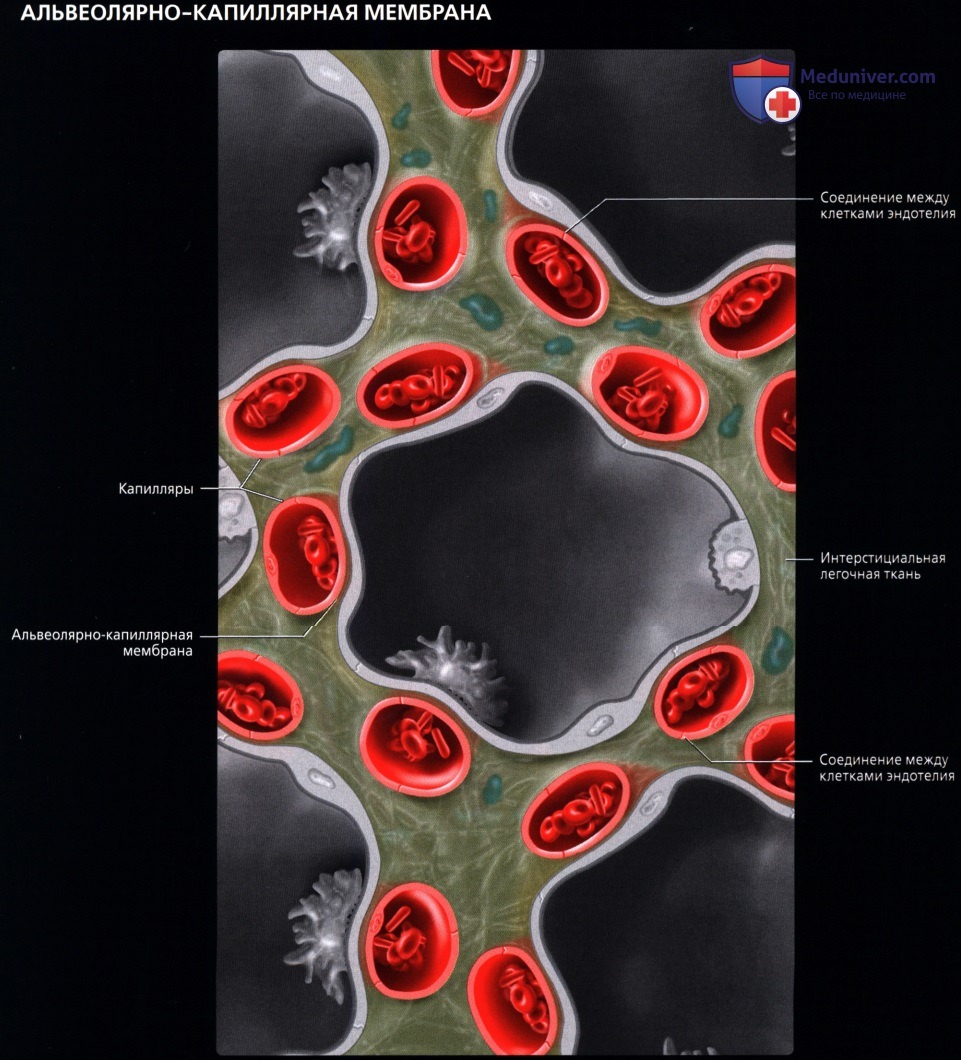
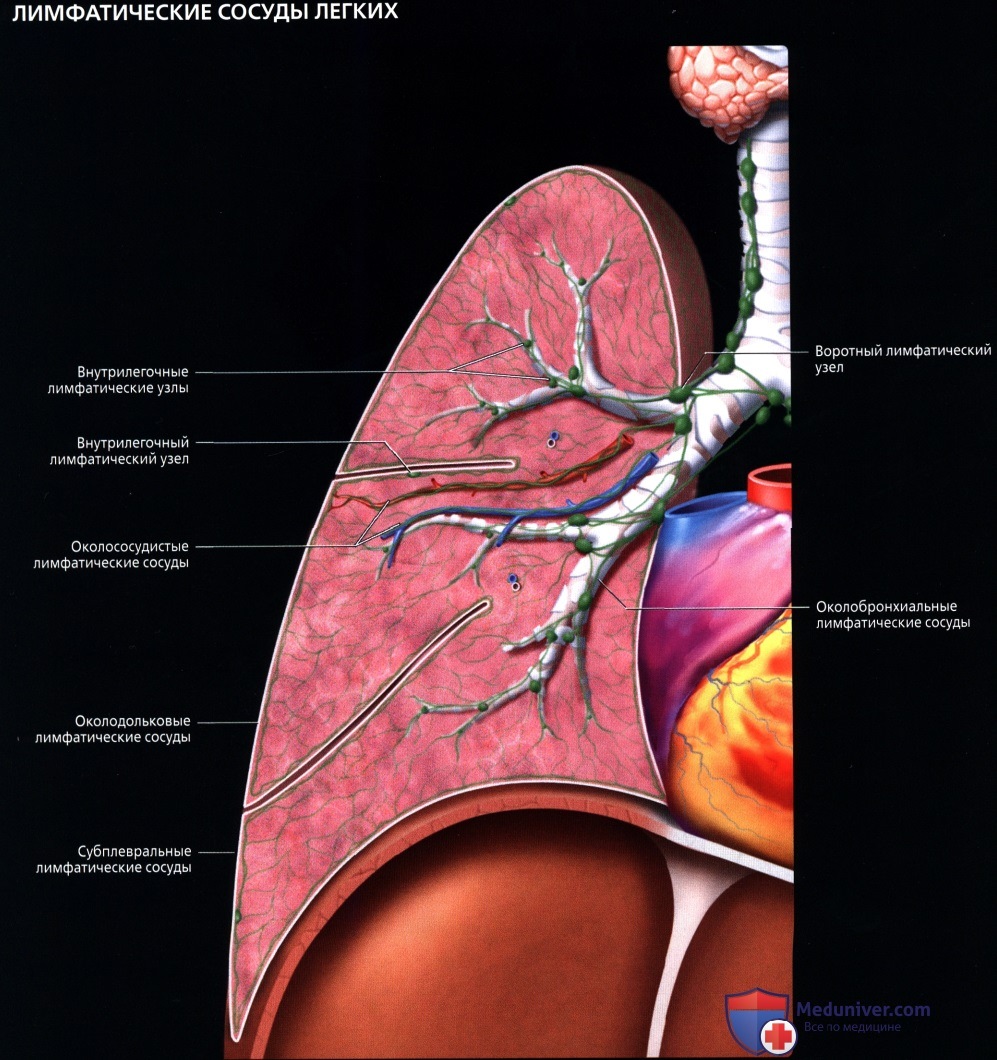
В ткани легкого (под плеврой и в области дыхательных бронхиол) мелкие ветви легочной артерии и бронхиальных ветвей, отходящих от грудной части аорты, образуют системы меж- артериальных анастомозов. Эти анастомозы являются единственным местом в сосудистой системе, в котором возможно движение крови по короткому пути из большого круга кровообращения непосредственно в малый круг.

На рисунке представлены артерии, соответствующие сегментам легких.
Правое лёгкое
Верхняя доля
- верхушечный (S1);
- задний (S2);
- передний (S3).
Средняя доля
- латеральный (S4);
- медиальный (S5).
Нижняя доля
- верхний (S6)
- ;медиобазальный (S7);
- переднебазальный (S8);
- латеральнобазальный (S9);
- заднебазальный (S10).
Левое лёгкое
Верхняя доля
- верхушечно-задний (S1+2);
- передний (S3);
- верхний язычковый (S4);
- нижний язычковый (S5).
Нижняя доля
- верхний (S6);
- переднебазальный (S8);
- латеральнобазальный, или латеробазальный (S9);
- заднебазальный (S10).
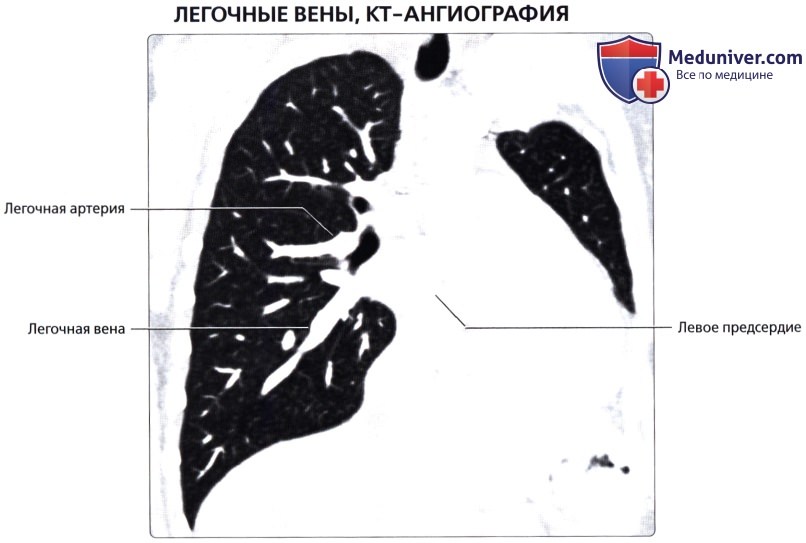
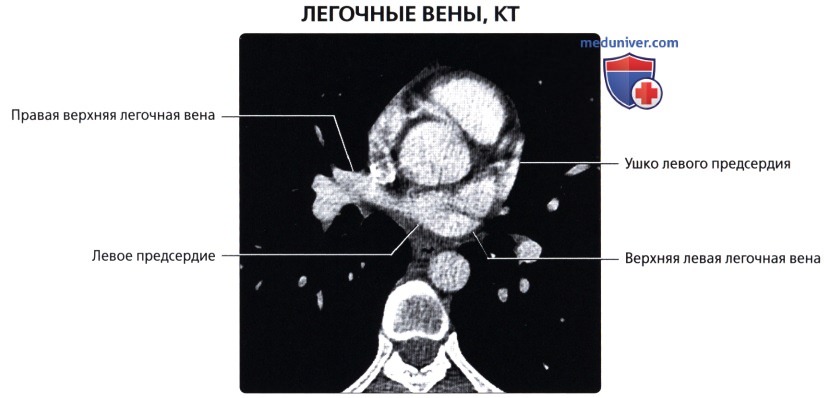
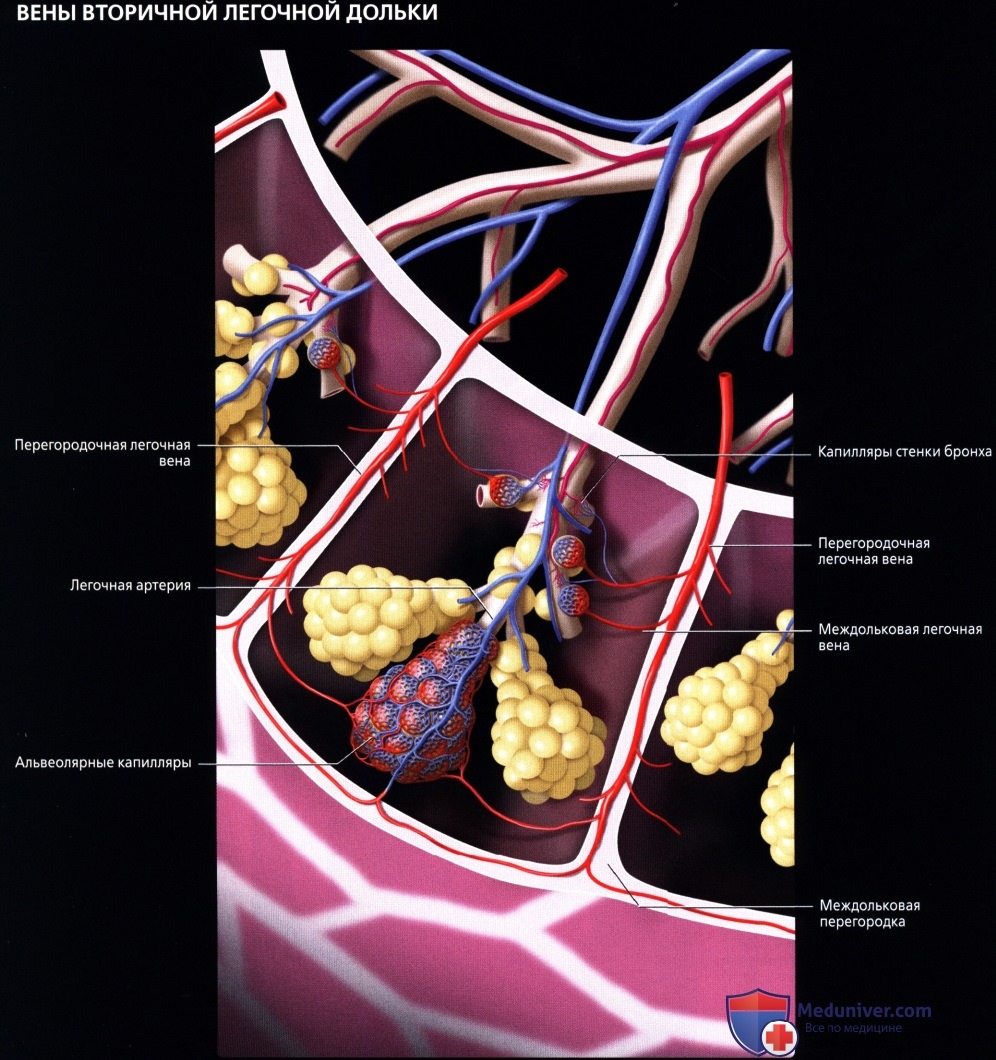
ЛЕГОЧНЫЕ ВЕНЫ
Из капилляров легкого начинаются венулы, которые сливаются в более крупные вены и в каждом легком формируют по две легочные вены.
Из двух правых легочных вен больший диаметр имеет верхняя, так как по ней оттекает кровь от двух долей правого легкого (верхней и средней). Из двух левых легочных вен больший диаметр имеет нижняя вена. В воротах правого и левого легких легочные вены занимают их нижнюю часть. В задней верхней части корня правого легкого расположен главный правый бронх, кпереди и книзу от него – правая легочная артерия.

- ЛВЛВ – левая верхняя легочная вена
- ПВЛВ – правая верхняя легочная вена
- НЛВ – нижняя легочная вена
- ПЛА – правая легочная артерия
- ЛЛА – левая легочная артерия
У левого легкого сверху находится легочная артерия, кзади и книзу от нее – левый главный бронх. У правого легкого легочные вены лежат ниже артерии, следуют почти горизонтально и на своем пути к сердцу располагаются позади верхней полой вены, правого предсердия и восходящей части аорты. Обе левые легочные вены, которые несколько короче правых, находятся под левым главным бронхом и направляются к сердцу также в поперечном направлении, кпереди от нисходящей части аорты. Правые и левые легочные вены, прободая перикард, впадают в левое предсердие (их конечные отделы покрыты эпикардом).
Из капилляров легкого начинаются венулы, которые сливаются в более крупные вены и в каждом легком формируют по две легочные вены.
Из двух правых легочных вен больший диаметр имеет верхняя, так как по ней оттекает кровь от двух долей правого легкого (верхней и средней). Из двух левых легочных вен больший диаметр имеет нижняя вена. В воротах правого и левого легких легочные вены занимают их нижнюю часть. В задней верхней части корня правого легкого расположен главный правый бронх, кпереди и книзу от него – правая легочная артерия.

У левого легкого сверху находится легочная артерия, кзади и книзу от нее – левый главный бронх. У правого легкого легочные вены лежат ниже артерии, следуют почти горизонтально и на своем пути к сердцу располагаются позади верхней полой вены, правого предсердия и восходящей части аорты. Обе левые легочные вены, которые несколько короче правых, находятся под левым главным бронхом и направляются к сердцу также в поперечном направлении, кпереди от нисходящей части аорты. Правые и левые легочные вены, прободая перикард, впадают в левое предсердие (их конечные отделы покрыты эпикардом).
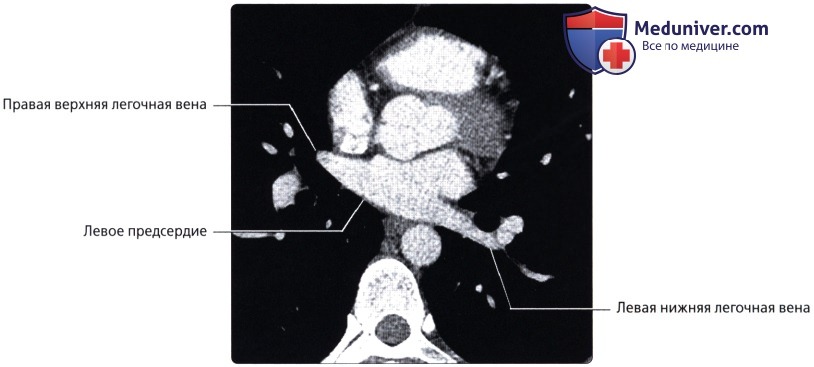
Правая верхняя легочная вена (v.pulmonаlis d superior) собирает кровь не только от верхней, но и от средней доли правого легкого. От верхней доли правого легкого кровь оттекает по трем венам (притокам): верхушечной, передней и задней. Каждая из них в свою очередь формируется из слияния более мелких вен: внутрисегментарной, межсегментарной и др. От средней доли правого легкого отток крови происходит по вене средней доли(v.lobi medii), образующейся из латеральной и медиальной частей (вен).
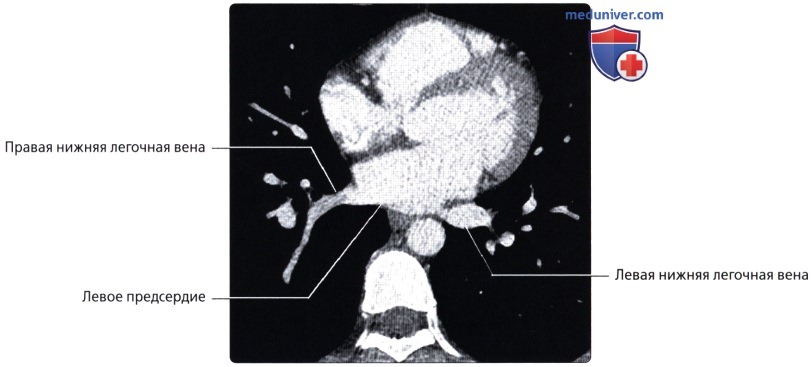
Правая нижняя легочная вена (v.pulmonаlis d inferior) собирает кровь от пяти сегментов нижней доли правого легкого: верхнего и базальных – медиального, латерального, переднего и заднего. От первого из них кровь оттекает по верхней вене, которая образуется в результате слияния двух частей (вен) – внутрисегментарной и межсегментарной. От всех базальных сегментов кровь оттекает по общей базальной вене, формирующейся из двух притоков – верхней и нижней базальных вен. Общая базальная вена, сливаясь с верхней веной нижней доли, формирует правую нижнюю легочную вену.
Левая верхняя легочная вена (v.pulmonаlis sinistra superior) собирает кровь из верхней доли левого легкого (ее верхушечнозаднего, переднего, а также верхнего и нижнего язычковых сегментов). Эта вена имеет три притока: задневерхушечную, переднюю и язычковую вены. Каждая из них образуется из слияния двух частей (вен): задневерхушечная вена – из внутрисегментарной и межсегментарной; передняя вена – из внутрисегментарной и межсегментарной и язычковая вена – из верхней и нижней частей (вен).
Левая нижняя легочная вена (v.pulmonаlis sinistra inferior) более крупная, чем одноименная правая вена, выносит кровь из нижней доли левого легкого. От верхнего сегмента нижней доли левого легкого отходит верхняя вена, которая образуется из слияния двух частей (вен) – внутрисегментарной и межсегментар- ной. От всех базальных сегментов нижней доли левого легкого, как и в правом легком, кровь оттекает по общей базальной вене. Она образуется от слияния верхней и нижней базальных вен. В верхнюю из них впадает передняя базальная вена, которая, в свою очередь, сливается из двух частей (вен) – внутрисегментарной и межсегментарной. В результате слияния верхней вены и общей базальной вены формируется левая нижняя легочная вена.
Источник:
- WIkipedia
- Vmedicine
- Grainger & Allisons Diagnostic Radiology
Источник
Артериовенозная аневризма легких – это врожденная сосудистая аномалия, характеризующаяся наличием прямой коммуникации между ветвями легочной артерии и легочными венами и сбросом неоксигенированной крови в артериальное русло. В клинике артериовенозной аневризмы легких преобладают признаки артериальной гипоксемии: цианоз, одышка, слабость, деформация дистальных фаланг пальцев рук и ногтей. Диагноз уточняется с помощью рентгенографии и КТ легких, ангиопульмонографии, перфузионной сцинтиграфии, исследования газового состава крови. При артериовенозной аневризме легких возможна симптоматическая терапия, эндоваскулярная окклюзия соустья или резекция легкого.
Общие сведения
Артериовенозная аневризма легких (АВА легких) – это эмбриональное нарушение формирования сосудов легкого, при котором имеется сообщение между артериальными и венозными сосудами и право-левое внутрилегочное шунтирование крови. В пульмонологии артериовенозная аневризма легких является нечастой находкой; ее распространенность не превышает 2-3 случая на 100 тыс. населения. Несмотря на преимущественно врожденный характер АВА легких, лишь в 10% наблюдений клинические проявления патологии возникают в детском возрасте. У остальных больных манифестация заболевания приходится на второе, третье и четвертое десятилетие жизни. Артериовенозная аневризма легких диагностируется у мужчин и женщин с приблизительно одинаковой частотой. В литературе АВА легких также описана под названиями артериовенозная фистула (свищ), кавернозная ангиома, гемангиома, телеангиоэктазия, кавернозный синус, артериовенозная мальформация легких.
Артериовенозная аневризма легких
Причины
В 80% случаев артериовенозные аневризмы легких являются врожденными, первичными сосудистыми мальформациями. Причины их формирования, как и других пороков развития легких, связаны с различными пренатальными вредностями: радиационным, электромагнитным, химическим, биологическим воздействием на плод, токсикозами и заболеваниями беременной и пр. Первичные артериовенозные аневризмы легких могут являться изолированными аномалиями или служить частью врожденных синдромов, в частности, наследственной геморрагической телеангиэктазии, или болезни Рандю-Ослера-Вебера. Структуру данного наследственного заболевания составляет наличие множественных телеангиэктазий и ангиом на коже и слизистых, артериовенозных соустий в легких, склонность к кровотечениям различных локализаций. Возможно сочетание АВА легких с врожденными пороками сердца.
Гораздо реже встречаются вторичные артериовенозные аневризмы легких, формирующиеся после рождения вследствие других заболеваний: цирроза печени, инфекционных поражений легких (актиномикоза), митрального стеноза, метастатических карцином и др. При макроскопическом изучении артериовенозная аневризма определяется в виде тонкостенного кистозного образования в легком, иногда с дольчатым строением. На разрезе в полости аневризмы обычно обнаруживаются кровяные сгустки, а в стенках – фибролипидные и известковые отложения.
Классификация
Артериовенозные аневризмы легких могут носить единичный (60-70%) или множественный характер (30-40%). Три четверти больных имеют одностороннее поражение легких, остальные – двустороннее. В большинстве случаев (65-70%) местом локализации артериовенозных аневризм служат нижние доли легких, чаще справа. Различают простые АВА легких (при сообщении одной артерии с одной веной) и комплексные артериовенозные мальформации (при сообщении двух и более питающих артерий с несколькими дренирующими венами).
Соустья между артериями и венами могут формироваться на уровне сегментарных, субсегментарных легочных сосудов, артериол и прекапилляров. Если между собой сообщаются сосуды среднего и крупного калибра, то патология классифицируется как артериовенозный свищ; аномалии более мелких сосудов, образующих мешотчатые расширения, принято относить к артериовенозным аневризмам. По форме артериовенозные аневризмы легких могут быть округлыми, овальными, грушевидными или гроздьевидными, состоящими из нескольких полостей различного размера (от 1 до 5-10 см).
Симптомы АВА легких
Выраженность симптоматики при артериовенозных мальформациях легких может варьироваться в широких пределах: от полного отсутствия проявлений до тяжелых форм сердечно-легочной недостаточности. Это зависит, главным образом, от количества и размеров артериовенозных аневризм легких. Так, единичные АВА диаметром менее 2 см обычно протекают бессимптомно; чаще клиника развивается при множественных сосудистых аномалиях. Классическую триаду симптомов артериовенозной аневризмы легких составляют одышка, цианоз, утолщение концевых фаланг пальцев рук с деформацией ногтей («пальцы Гиппократа»), однако данные признаки встречаются лишь у 10% пациентов. Довольно часто возникают боли в грудной клетке, кашель, повышенная утомляемость при физической нагрузке, кровохарканье. Следствием гипоксемии служат головокружения, синкопальные состояния.
Осложнения
При сочетании артериовенозной аневризмы легких с болезнью Рандю-Ослера-Вебера типичны носовые и желудочно-кишечные кровотечения, геморрагии из кожных телеангиэктазий, приводящие к постгеморрагической анемии. Осложнениями артериовенозной аневризмы легких могут стать септические, геморрагические, тромбоэмболические состояния. Наиболее часто встречаются цереброваскулярные поражения, включающие мигренозные головные боли, транзиторные ишемические атаки, ишемический инсульт. При наличии воспаления в АВА могут возникать абсцессы мозга и инфекционный эндокардит. В случае разрыва аневризматического мешка в просвет бронха развивается профузное легочное кровотечение, в полость плевры – гемоторакс.
Диагностика
На первичном приеме у пульмонолога выясняются жалобы и длительность заболевания, его связь с сопутствующей патологией; проводится физикальное обследование. Аускультативные феномены, характерные для артериовенозной аневризмы легких, включают систодиастолический шум, усиливающийся на вдохе, «кошачье мурлыканье», шум «волчка». Объективно определяется цианоз кожи и видимых слизистых оболочек, деформация пальцев рук в виде «барабанных палочек» и ногтей по типу «часовых стекол». Данные лабораторных анализов (гемограммы, исследования газового состава крови) обнаруживают полицитемию, снижение насыщения крови кислородом.
На рентгенограммах легких артериовенозные аневризмы выявляются как одиночные или множественные округлые, четко очерченные затемнения, чаще в проекции нижней доли. Сосудистая природа патологии подтверждается при проведении функциональных проб Вальсальвы и Мюллера: в этом случае колебание внутригрудного давления влечет за собой увеличение или уменьшение притока крови к аневризме и изменение ее размеров. Более точную информацию о характере образования удается получить с помощью ангиопульмонографии и МСКТ-ангиографии с контрастированием легочных сосудов, перфузионной сцинтиграфии легких. Рентгеноконтрастные исследования позволяют визуализировать питающий и дренирующий сосуды, патологическое шунтирование крови из артерии в отводящую вену. Дифференциальный диагноз проводится с лобарной эмфиземой, туберкуломой, солитарными воздушными кистами легких.
Лечение АВА легких
Лечебная тактика в отношении артериовенозных аневризм легких может быть различной. В случае множественных мелких сосудистых мальформаций приходится ограничиваться проведением консервативной симптоматической терапии. При небольших одиночных артериовенозных аневризмах методом выбора служит интервенционная хирургия – чрескатетерная эндоваскулярная окклюзия артериовенозного соустья. В остальных случаях, в зависимости от уровня поражения и калибра сообщающихся сосудов показаны резекционные вмешательства, объем которых может варьировать от атипичной резекции и сегментэктомии легкого до лобэктомиии или пневмонэктомии.
Источник

 , ( ) , . , , , – . .
, ( ) , . , , , – . .  ( ), , : . . .
( ), , : . . .  ( ), : . , .
( ), : . , .  ( ), : , . . – .
( ), : , . . – .  , : . ( ), : , . .
, : . ( ), : , . .  ( ), : . , .
( ), : . , .  ( ), : , . .
( ), : , . . ( -) : , . , – , . , . .
( -) : , . , – , . , . .  , : . ( ), : . . .
, : . ( ), : . . .  ( ), : . , . .
( ), : . , . .  . – . , , . . , .
. – . , , . . , .  ( -) : . , . 300 1000 . , , .
( -) : . , . 300 1000 . , , .  ( -) : , . .
( -) : , . .  ( -) : , . – . .
( -) : , . – . .  , : . , . .
, : . , . .  , : . ( ), : . , . , .
, : . ( ), : . , . , .  ( ), : .
( ), : .  ( ), : .
( ), : . . , . . , .
. , . . , . 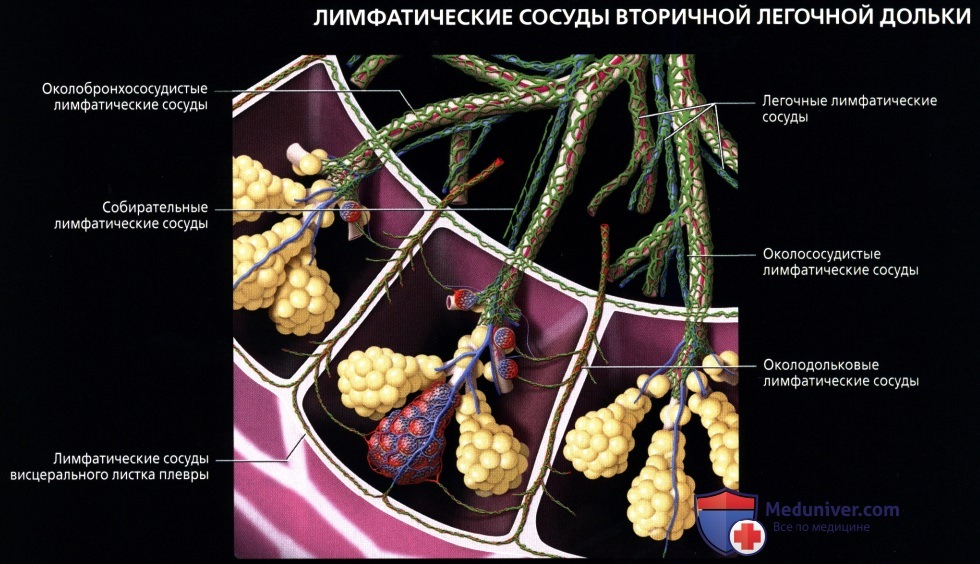 . . . . . .
. . . . . . 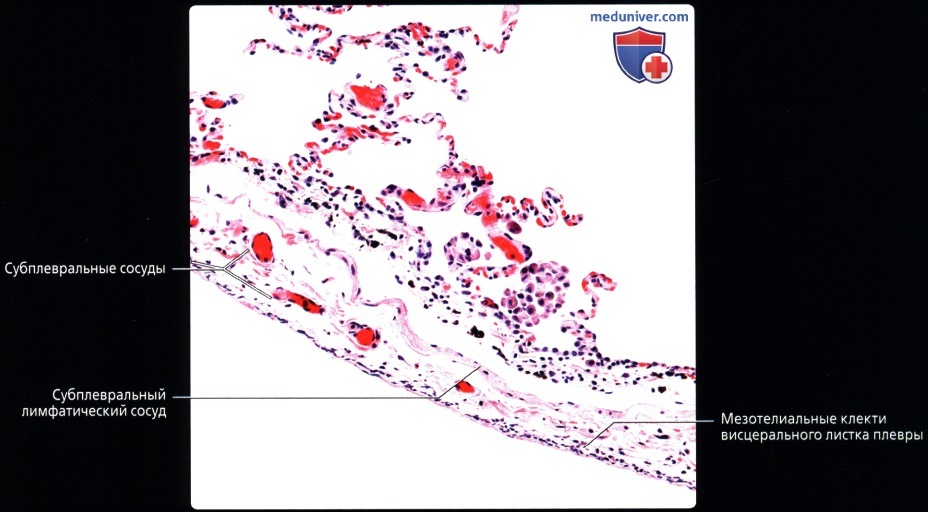 ( -) : (), , .
( -) : (), , . 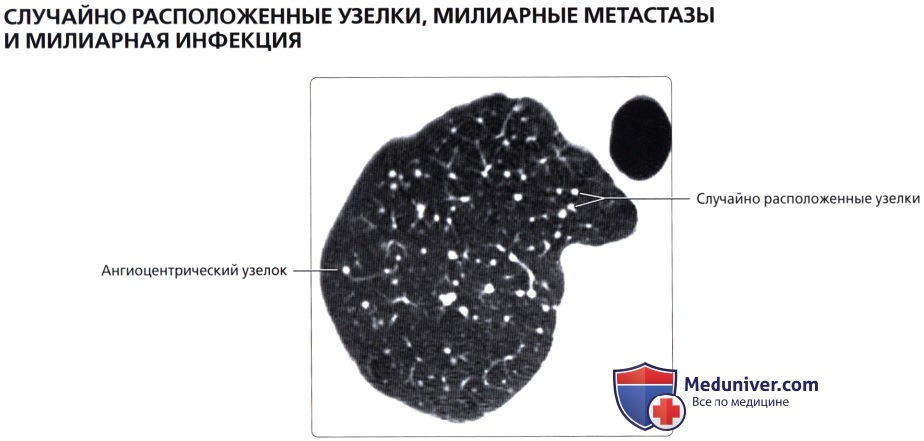 ( ), : , . , .
( ), : , . , . 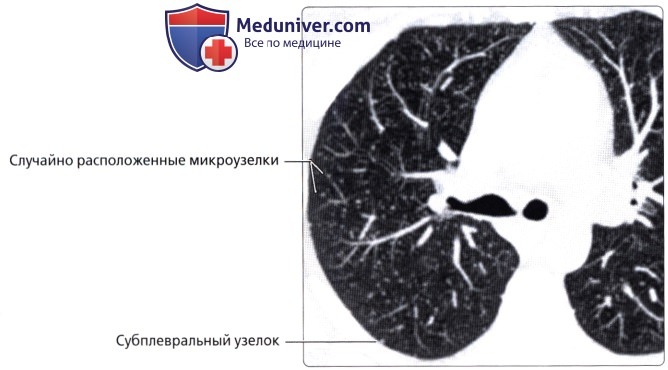 ( ), : 30 , . , , .
( ), : 30 , . , , . 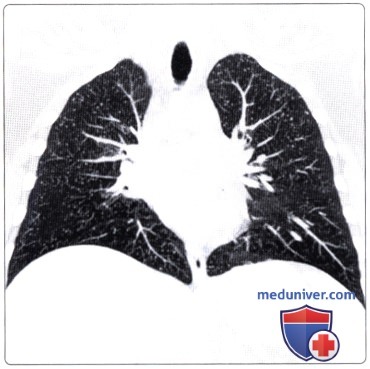 ( ), , : , .
( ), , : , . 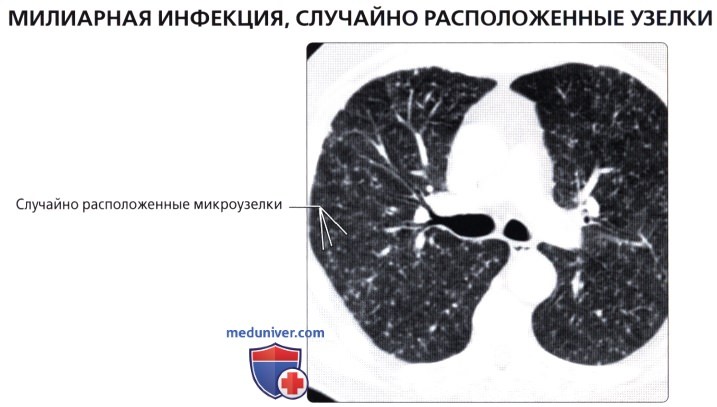 , : 70 , – () , .
, : 70 , – () , . 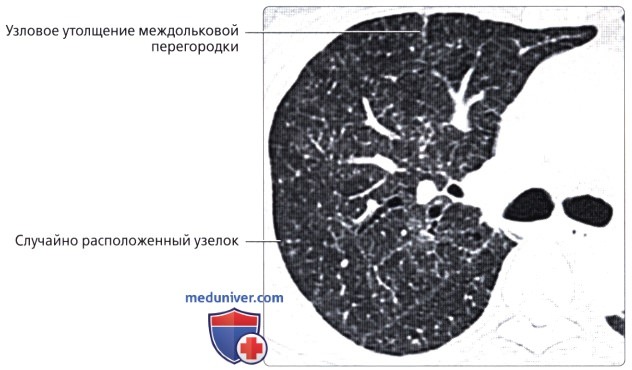 , : . .
, : . . 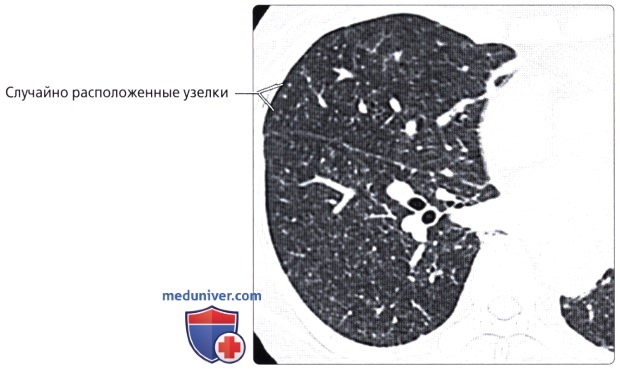 ( ), : , . . , .
( ), : , . . , . 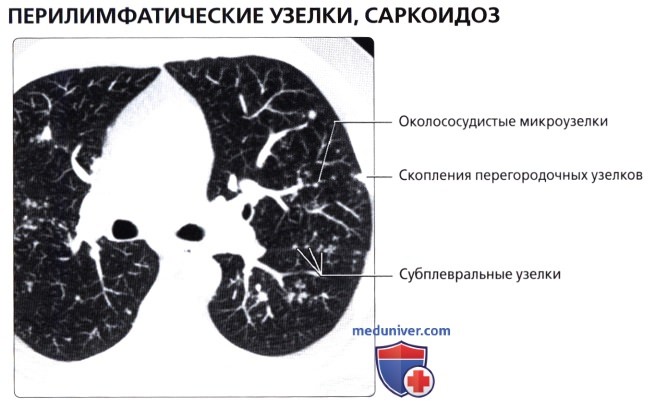 ( ), : , . , .
( ), : , . , . 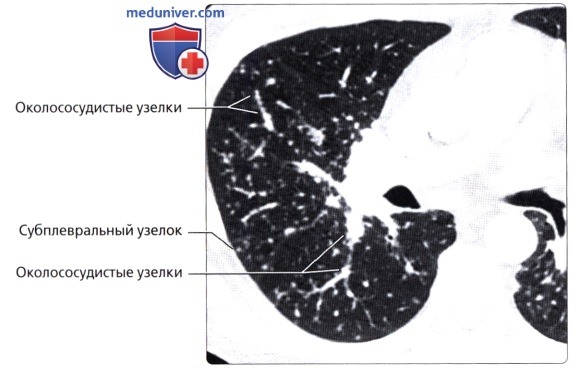 ( ), : , . , , .
( ), : , . , , . 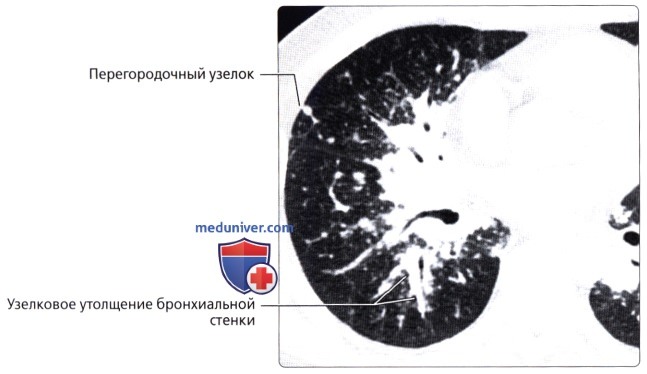 ( ), : , . , . .
( ), : , . , . . 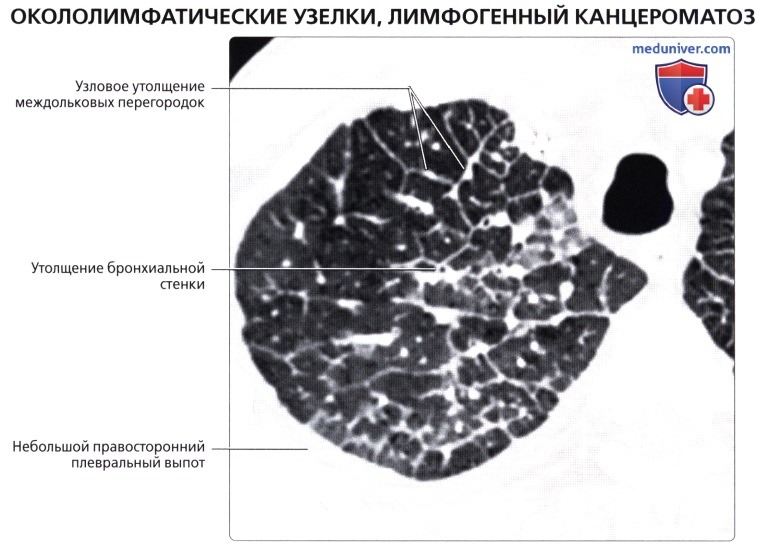 ( ), , : 69 , , , , . .
( ), , : 69 , , , , . . 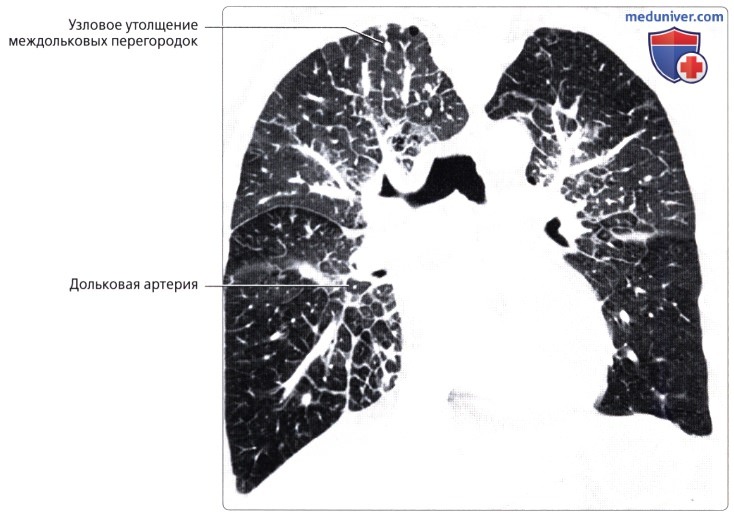 ( ), : , . .
( ), : , . . . , . , . . .
. , . , . . . 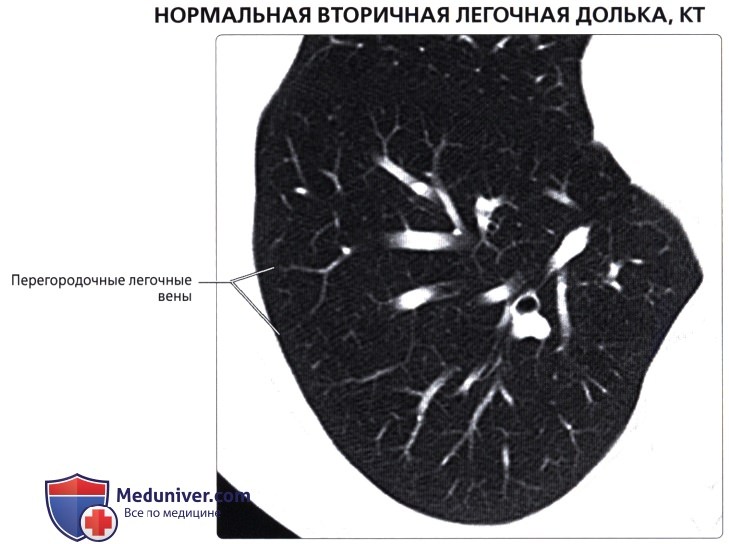 : . ( ), , : , . , , , .
: . ( ), , : , . , , , . 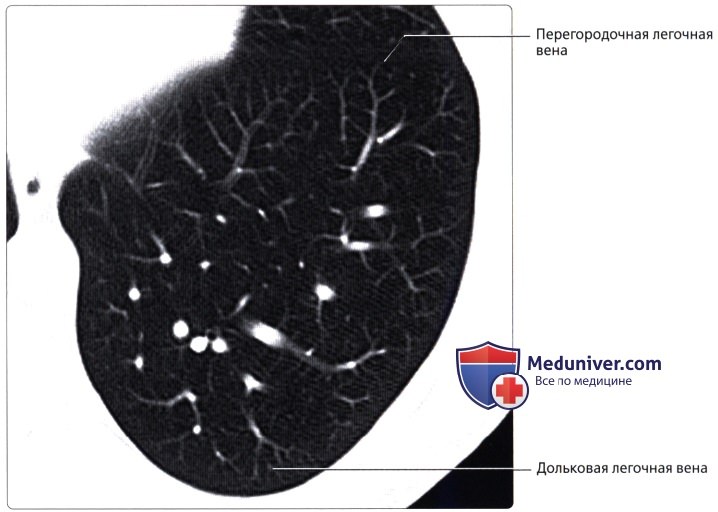 ( ), , : , . , , . , .
( ), , : , . , , . , .