Стекловидное тело прорастание сосудами

Причины кровоизлияния в стекловидное тело
Особенно частой причиной кровоизлияний в стекловидное тело можно считать разрывы новообразованных сосудов. Такие сосуды в большом количестве встречаются в пораженной сетчатке больных сахарным диабетом. Такие же сосуды могут возникать при нарушении кровотока (закупорки русла) в венах сетчатки, что характерно для посттромботической ретинопатии, дегенерации центральной зоны сетчатки, с ростом новообразованных сосудов и ряде опухолей сосудистой оболочки органа зрения.
Часто к кровоизлиянию в полость глаза приводит отслойка сетчатки, сопровождающаяся разрывом или только разрыв сетчатки без отслойки ее.
Следующая причина – травма глаза, при которой кровотечение возникает, как итог проникающего ранения с деструкцией оболочек глаза и сосудов, либо травмы тупым предметом (контузии глаза).
Иногда кровоизлияние в стекловидное тело становится осложнением офтальмологических операций.
Общие заболевания системы крови человека либо ее сосудов, также могут вызывать кровоизлияния в глаз: гипертоническая болезнь, васкулиты (воспалительные заболевания сосудов), серповидно-клеточная анемия, онкологические болезни крови и пр.
У детей описаны случаи кровоизлияний в сетчатку глаза и стекловидное тело, из-за синдрома «жесткой тряски младенцев», то есть разрыв сосудов в глазу происходит при сотрясении тела ребенка, когда его пытаются успокоить при плаче.
Проявления кровоизлияний в стекловидное тело
Симптомы кровоизлияния в глаз обусловлены количеством излившейся внутрь глаза крови и могут проявляться, как незначительными помехами в виде плавающих точек, ниток и прочее, так и внезапной потерей зрения, с сохраняющимся светоощущением – способностью различать темноту и свет.
При произошедшем кровоизлиянии, качество зрения утром бывает лучше. Объясняется это тем, что в спокойном состоянии кровь, под своей тяжестью оседает в нижние отделы глаза. А когда человек некоторое время проводит в движении – вновь распределяется по всем средам.
Диагностика
Кровоизлияние в полость глаза, выявляется при офтальмологическом осмотре. В стекловидном теле, в норме прозрачном, могут обнаруживаться: отдельные сгустки крови, которые свободно плавают в полости глаза, если патология имеет небольшую выраженность, либо заполнение кровью полости глазного яблока, с невозможностью осмотра глазного дна, при выраженной патологии.
К дополнительным методам исследования можно отнести ультразвуковое исследование, которое определяет выраженность кровоизлияния и позволяет контролировать ход лечения.
Возможные осложнения
Кровоизлияния в полость глаза, имеют свои осложнения, которые связаны на ранней стадии с токсическим воздействием веществ, образующихся при разрушении клеток крови. Такое воздействие может вызывать повреждение сетчатой оболочки. А на поздних стадиях, с появлением в полости глаза рубцовой ткани и возникновения плотных спаек между стекловидным телом и сетчаткой, которые грозят отслойкой сетчатки.
Лечение кровоизлияний в глаз
При возникновении кровоизлияния в полость глаза, необходима срочная консультация врача-офтальмолога, чтобы определить масштаб повреждения. При этом, небольшие кровоизлияния, дальнейшего лечения не потребуют, но выявить и компенсировать поражение, которое привело к возникновению кровоизлияния, необходимо при любой выраженности состояния.
Лечение выраженного кровоизлияния в стекловидное тело, проводят в условиях стационара. Больным показан постельный режим, чтобы кровь оседала в нижние отделы глаза. Главная цель лечения свежего кровоизлияния – остановка кровотечения. Затем назначается рассасывающая терапия.
Кровоизлияние лучше всего рассасываются при применении лекарственной терапии. Правда, в случае повторяющихся случаев кровоизлияний, например, при сахарном диабете, с каждым новым кровоизлиянием, рассасывание происходит все хуже.
Поэтому, в случае многократных повторяющихся кровоизлияний, с выраженными рубцами в глазной полости, необходимо проведение хирургической операции, в процессе которой, полностью удаляют стекловидное тело с остатками крови и рубцовой тканью.
Даже если кровь после кровоизлияния рассасывается хорошо, необходимо установить причину, которая его вызвала, чтобы не происходило повторных кровоизлияний в дальнейшем и не возникло других возможных осложнений.
Московская Глазная Клиника занимается диагностикой и лечением патологий глаз любой сложности. Мы работаем без выходных, семь дней в неделю и готовы вам помочь с 9 утра до девяти вечера.
Отделение диагностики «Московской Глазной Клиники» предлагает пациентам комплексное обследование зрения, а это – первый и самый важный шаг к здоровью глаз. Диагностика помогает получить всю информацию о состоянии системы зрения и выявить глазные патологии даже в самом начале их развития.
В МГК работают специалисты мирового уровня, доктора с большой медицинской практикой, за плечами которых – тысячи довольных пациентов.
Узнать цену процедур можно по телефону 8 (800) 777-38 81 и (499) 322-36-36 или онлайн, с помощью соответствующей формы на сайте.
Источник

10.02.2020
Содержание статьи:
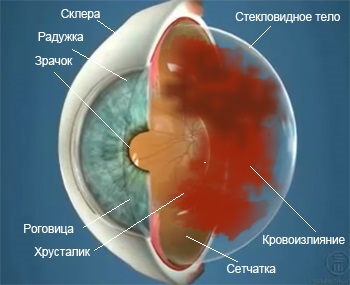
Стекловидное тело (витреум) – наибольшая внутриглазная структура, содержащая множество кровеносных сосудов. Их разрыв – патологический или травматический – приводит к образованию кровяных сгустков в стекловидном теле (гемофтальму), снижающих остроту зрения.
Симптомы кровоизлияния в стекловидное тело
Клиническая картина обусловлена несколькими признаками, характерными для этого заболевания.
Потеря зрения
В зависимости от объема крови, оказавшегося в стекловидном теле, утрата зрительной функции бывает:
частичной (кровоизлияние занимает 1/3 площади витреума);
субтотальной (поражено до 75% стекловидной структуры);
тотальной (при распространении крови более чем на 75%).
В первом случае нарушение зрительной функции сопровождается утратой четкости видимых предметов, появлением «плавающих кругов», «пелены» перед глазами, видимостью в красноватом оттенке.
Субтотальная разновидность патологии характеризуется значительной потерей зрения, тогда как тотальный диагноз говорит о полной слепоте.
Как правило, глазная геморрагия наблюдается только в одном глазу. Довольно редко заболевание затрагивает оба глаза, если только не обусловлено травматическими причинами.
Для патологии характерно некоторое улучшение зрения после сна с подъёмом головы, обусловленное смещением кровяного пятна в нижнюю часть глаза.
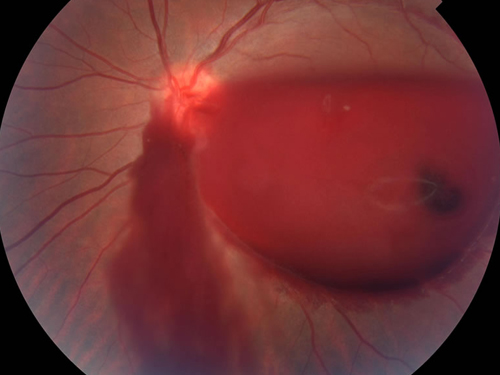 Визуализация.
Визуализация.
Даже незначительное кровоизлияние легко заметить.
Безболезненность.
Стекловидное тело не содержит нервных окончаний, поэтому кровоизлияние не вызывает боли. Однако если патология спровоцирована механическим повреждением (травмой) возможны болевые ощущения.
Симптомы кровотечения в стекловидное тело могут усиливаться, если пациент длительное время не обращался к врачу или патологический процесс прогрессирует. Небольшие кровяные сгустки рассасываются самостоятельно, но очень медленно, и могут привести к серьезным осложнениям. Поэтому при обнаружении заболевания следует сразу же посетить офтальмолога.
Причины кровоизлияния в стекловидное тело
Причинами болезни являются механические повреждения (травмы), обусловленные внешними воздействиями, а так же другие имеющиеся патологии, осложнением которых и является гемофтальм.
Генез некоторых заболеваний сопровождается появлением вновь образованных (аномальных) сосудов из-за неоваскуляризации сетчатки вследствие снижения её нормального кровоснабжения (ишемии).
Такие сосуды легко повреждаются с последующим кровоизлиянием в область витреума, если пациент страдает:
сахарным диабетом (на долю диабетической ретинопатии приходится более 50% всех глазных геморрагий);
дистрофией сетчатки;
ретинопатией как следствием гемоглобинопатии (в частности серповидноклеточной анемией);
посттромботическими поражениями сосудов сетчатки, вызванной их непроходимостью;
внутриглазной опухолью;
ретинопатией недоношенности.
Однако гемофтальм может образовываться и из-за повреждения нормальных сосудов, вследствие:
задней отслойки витреума – возрастной патологии, для которой характерна субтотальная или тотальная потеря зрения;
ангиоматозов сетчатой оболочки (болезнь Гиппеля-Линдау, ретинит Коатса);
операционного вмешательства (крайне редко);
синдрома Терсона – заболевания, характеризующегося высоким внутричерепным давлением, в том числе и в сосудах сетчатки, приводящим к их разрыву.
Глазные травмы тоже довольно частые причины кровоизлияния в стекловидное тело. Причем речь идет не только о физических увечьях в результате удара, но и о внешних негативных воздействиях, приводящих к резкой внутриглазной гипертонии и разрыву сосудов (светоизлучение большой мощности и пр.).
Диагностика
 Симптомы кровоизлияния в стекловидное тело – повод обратиться за медицинской помощью. Врач проведет ряд диагностических мероприятий, определяющих особенности генеза, тяжесть заболевания.
Симптомы кровоизлияния в стекловидное тело – повод обратиться за медицинской помощью. Врач проведет ряд диагностических мероприятий, определяющих особенности генеза, тяжесть заболевания.
К ним относят:
измерение внутриглазного давления и определение зрительной остроты;
исследование щелевой лампой;
гониоскопию – обследование с целью выявления вновь образованных капилляров;
офтальмоскопию – изучение параметров глазного дна;
УЗИ глаза;
флуоресцентную ангиографию (для выявления неоваскуляризации);
компьютерную томографию (при тяжелой симптоматике).
Последствия
Если пациент, несмотря на имеющиеся симптомы кровоизлияния в стекловидное тело, долгое время (более 3 месяцев) откладывает визит к врачу, он рискует столкнуться с серьёзными осложнениями. Кровь, долго находящаяся в витреуме, вызывает патологические изменения структуры (ригидность, сокращение), усиливается мутность.
В результате это может привести к:
гемосидерозу (пигментной дистрофии, образованной из-за распада гемоглобина);
гемолитической глаукоме (закупорке дренажной структуры глаза кровяными частицами, вызывающей внутреннюю гипертонию);
вторичной неоваскулярной глаукоме – заболевании, для которого характерно образование аномальных капилляров в углу передней части глаза;
полиферативной витреоретинопатии, при которой наблюдается отслоение сетчатого слоя и необратимое угасание зрительной функции.
Лечение при этом будет зависеть от тяжести генеза и состояния больного. Консервативные виды терапии, как правило, не эффективны. Чаще всего врачи-офтальмологи прибегают к таким методам как лазерная коагуляция сетчатки и витрэктомия.
Профилактика
Профилактические меры, в первую очередь, направлены на устранение причины кровоизлияния в стекловидном теле, предполагающие тщательный контроль за состоянием здоровья.
В группе риска находятся:
- пациенты, страдающие диабетом или другими патологиями, провоцирующими возникновение гемофтальма;
пожилые люди в возрасте более 60 лет;
пациенты, перенесшие глазные операции;
астигматики.
Люди, злоупотребляющие алкоголем и табаком, также подвержены глазным патологиям.
Пациентам, находящимся в группе риска, следует регулярно посещать лечащих врачей, в том числе и офтальмолога, соблюдать правила назначенной терапии. Профилактика заболевания предполагает также активный образ жизни, правильное питание, отсутствие вредных привычек. При первых признаках глазной геморрагии следует обратиться к врачу.
С этой статьей читают:
Лечение гемофтальма глаза, профилактика
Гемофтальмом называют возникающее внутри глаза кровоизлияние, приводящее к тому, что глазное…
Подробнее >>
Лечение диабетической ретинопатии
Диабетическая ретинопатия является тяжелой болезнью глаз у людей с сахарным диабетом. Заболевание…
Подробнее >>
Макулярный разрыв сетчатки
Проблемы со здоровьем глаз не радуют никого, так как зрение – один из важнейших органов чувств. Поэтому так важно знать и разбираться в основных заболеваниях, связанных с нарушениями в сфере офтальмологии.
Подробнее >>
Введение антипролиферативных средств как один из способов лечения гемофтальма
Гемофтальм глаза – это попадание крови в полость стекловидного тела. Причины и источники кровоизлияния могут быть различными – это и всевозможные травмы, повышенное артериальное давление, острая отслойка сетчатки и даже кровоизлияние в субарахноидальное пространство головного мозга.
Подробнее >>
Источник
Образование кровяного пятна в стекловидном теле – повод обязательного обращения к врачу. Необходимо установить причину кровоизлияния и назначить лечение, позволяющее устранить офтальмонарушение без тяжелых последствий.
Диагностика
Если кровоизлияние явилось следствием сопутствующих патологий, таких как сахарный диабет и др., необходимо составлять терапевтическую программу с учетом корректировки лечебного курса заболевания – первопричины.
Диагностика кровоизлияния в витреум включает:
- определение величины зрительных параметров (внутриглазного давления, остроты);
- офтальмоскопию;
- гониоскопию;
- УЗИ;
- флуоресцентную ангиографию;
- КТ.
Проведение тех или иных диагностических процедур определяет врач, исходя из состояния больного органа.
Консервативное лечение
При геморрагии небольшой площади используется выжидательная тактика, поскольку такие кровоизлияния могут рассасываться самостоятельно. Больному рекомендуется сократить физические нагрузки, больше времени отдыхать, применяя средства народной медицины (с разрешения врача): компрессы с ромашкой, алоэ, чаем и др.
При отсутствии положительной динамики назначается медикаментозное лечение, предусматривающее использование препаратов, направленных на рассасывание кровяных сгустков, устранение продуктов гемолиза, восстановление зрения. Примерами таких лекарств являются: Дицинон, Альбуцид, Викасол, Эмоксипин и др. Обязательным также является приём витаминных комплексов с акцентом на элементы C, PP, B, улучшающих свёртываемость крови.
Хорошо зарекомендовали себя инстилляции с йодидом калия, препараты, содержащие лидазу. В сложных случаях назначают кортикостероиды.
Назначенные врачом лекарственные средства принимаются внутрь или закапываются непосредственно в больной глаз.
Оперативное вмешательство
В случае неэффективности консервативного лечения используют другие методы терапии.
Лазерная коагуляция.
Процедура предполагает непосредственное воздействие лазерным лучом на поражённую область с целью «запаивания» повреждённых сосудов и устранения геморрагии. Такой метод отличается хорошей эффективностью и продолжительным результатом (отсутствие рецидивов около 5 лет). Лазерная коагуляция проводится быстро и безболезненно. Терапевтический курс может содержать несколько сеансов в зависимости от тяжести заболевания.
Антивазопролиферативная терапия.
Такой вид лечения представляет собой курс инъекций непосредственно в массу витреума. В качестве вводимых препаратов используются Бевацизумаба, Ранибизумаба и др., предотвращающие возможные осложнения и восстанавливающие поражённые ткани. Нередко практикуется одновременное использование антивазопролиферативной терапии и лазерной коагуляции.
Витрэктомия.
В тяжелых случаях прибегают к хирургической замене пораженного стекловидного тела искусственным аналогом. Метод оправдывает себя при тотальном кровоизлиянии с осложнениями, способными провоцировать отслоение сетчатки.
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
Источник
Дата публикации 24 декабря 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Гемофтальм – это проникновение крови в стекловидное тело или окружающие него пространства. Связано с повреждением сосудистой оболочки глаза, разрывом сетчатки или её новых неполноценных сосудов. Проявляется резким снижением зрения и появлением чёрной пелены перед глазом.
Гемофтальм возникает как осложнение основного заболевания, например диабетической ретинопатии, сосудистого тромбоза или миопии высокой степени. Другими причинами патологии могут стать: ушиб глаза, повреждение головного мозга, внутримозговое кровоизлияние, разрыв артериальной макроаневризмы сетчатки или офтальмологические операции (иридэктомия, трабекулэктомия и др.). В редких случаях гемофтальм развивается на фоне кавернозной гемангиомы сетчатки, меланомы или метастазов в сосудистую оболочку глаза [11].
По наблюдениям шведских офтальмологов, частота гемофтальма составляет 7 случаев на 100 000 людей ежегодно. С возрастом заболеваемость увеличивается [11].
К потенциальным пространствам, в которые может проникнуть кровь, относят канал Пети, канал Ганновера, канал Клоке и премакулярную сумку. Эти пространства заполнены внутриглазной жидкостью. Анатомы не считают их частью стекловидного тела, однако кровоизлияние в эти области функционально рассматривается как гемофтальм. Точно так же относятся и к кровоизлиянию в пространство между отслоившимся стекловидным телом и сетчаткой [1].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы гемофтальма
Пациенты с гемофтальмом часто жалуются на мутность, облачность зрения, паутину или плавающие мушки перед глазами, визуальный туман, светобоязнь. При небольшом кровоизлиянии возникают множественные “мушки”, при умеренном – тёмные полосы. Плотное кровоизлияние значительно ухудшает зрение вплоть до нарушения световосприятия.
Боль для гемофтальма не характерна. Исключение составляет кровоизлияние при травме, неоваскулярной глаукоме (связанной с появлением новых неполноценных сосудов) или тяжёлой острой глазной гипертензии (когда внутриглазное давлении поднимается выше 40 мм рт. ст.).
Возникающие вспышки могут свидетельствовать об отслойке задней части стекловидного тела, отслойке или разрыве сетчатки [11].
Патогенез гемофтальма
На долю стекловидного тела приходится 80 % от объёма всего глазного яблока. На 99 % оно состоит из воды и на 1 % – из коллагена, гиалуроновой кислоты и таких растворимых компонентов, как ионы, белки и микроэлементы. Эти компоненты составляют желатиновую, но прозрачную структуру.
У стекловидного тела есть три сильных области прикрепления к окружающим отделам глаза:
- зубчатая линия – самое прочное место прикрепления;
- гиалоидохрусталиковая связка – находится между стекловидным телом и задней капсулой хрусталика;
- головка зрительного нерва – эта зона ослабевает с возрастом и легко отделяется от задней стенки стекловидного тела [13].
Само по себе стекловидное тело неэластичное и бессосудистое, в отличие от сетчатки, с которой оно также тесно связано. Любое повреждение её сосудов может привести к кровоизлиянию в стекловидное тело. Однако кровь может проникнуть и из других внутриглазных структур.
Кровоизлиянием в стекловидное тело осложняются различные виды ретинопатии: диабетическая, серповидноклеточная, ишемическая и ретинопатия недоношенных. Считается, что наиболее распространённым патогенезом кровотечений в этой группе расстройств является ишемия сетчатки, т. е. нарушение кровотока. Ишемия запускает процесс высвобождения белков, которые способствуют росту новых хрупких сосудов. Такой механизм поражения сетчатки характерен при диабете.
Помимо гемофтальма, у пациентов с серповидноклеточной ретинопатией может наблюдаться кровоизлияние в виде “лососевого пятна” – чёрной пигментации на сетчатке. Оно возникает из-за выброса в стенку сосуда слипшихся серповидных эритроцитов после резкой закупорки артериол.
Другим наиболее частым патологическим механизмом развития гемофтальма является разрыв сосудов сетчатки. Такое нарушение вызывает либо разрыв самой сетчатки, либо отслоение заднего стекловидного тела.
Развитию гемофтальма может способствовать замедление свёртываемости крови, вызванное лейкозом. Само по себе нарушение процесса свёртывания крови или антикоагулянтная терапия, предупреждающая образование тромбов, не вызывают кровоизлияния в стекловидное тело, однако повреждение сосудов сетчатки от прямой или непрямой травмы часто сопровождается гемофтальмом.
Менее распространённый механизм гемофтальма – субретинальное кровотечение. В начале кровь накапливается под сетчаткой, после чего распространяется в полость стекловидного тела [2].
Классификация и стадии развития гемофтальма
Различают следующие разновидности гемофтальма:
1. По размеру кровоизлияния:
- частичный – поражено менее 1/3 стекловидного тела;
- субтотальный – от 1/3 до 2/3;
- тотальный – свыше 2/3.
2. По расположению в глазном яблоке:
- задний – около сетчатки;
- срединный – в центре глазного яблока;
- передний – в передней части глаза;
- смешанный.
3. По расположению относительно стенок глазного яблока:
- пристеночный;
- центральный;
- пристеночно-центральный.
4. По плотности кровоизлияния:
- I степень – небольшое кровоизлияние, с момента которого прошло 1-5 часов;
- II степень – кровоизлияние, с момента которого прошло 5-10 часов, скрывает центр сетчатки, иногда вместе с периферией;
- III степень – значительное кровоизлияние, закрывающее экватор сетчатки;
- IV степень – плотное кровоизлияние, наблюдается стойкое снижение зрения [17].
Кроме того, существует отдельная классификация гемофтальма по уровню плотности кровоизлияния. В рамках этой классификации он делится на три разновидности: низкой, средней и высокой плотности. Для точного определения разновидности гемофтальма необходимо провести ультразвуковое исследование глаза [3].
Осложнения гемофтальма
У молодых людей с полностью сформированным стекловидным телом гемофтальм исчезает медленно, в отличие от пациентов с удалённым или растянутым стекловидным телом. В среднем скорость рассасывания скопившейся крови в сутки обычно достигает 1 % от первоначального объёма кровоизлияния. В более быстром темпе рассасывается кровь, которая находится за пределами стекловидного тела.
Осложнения развиваются, если скопившаяся кровь остаётся в стекловидном теле дольше года. Единственное исключение из этого правила – пролиферативная витреоретинопатия. Это осложнение возникает быстрее других [14].
При пролиферативной витреоретинопатии образуются новые сосуды и прорастают в полость стекловидного тела. Эти изменения запускают процесс рубцевания с дальнейшим отслоением сетчатки, которое сопровождается резким снижением зрения.
К другим осложнениям гемофтальма относятся:
- Призрачная клеточная глаукома – разновидность вторичной глаукомы, развитие которой связано с призрачными клетками. Под клетками-призраками подразумеваются шарообразные жёсткие эритроциты цвета хаки, расположенные в старой гематоме. Внутри этих эритроцитов содержится разрушенный гемоглобин. Когда подобные клетки проникают в переднюю камеру глаза, из-за своей шарообразности и повышенной жёсткости они блокируют трабекулярную сеть, тем самым нарушая отток внутриглазной жидкости и повышая внутриглазное давление. Сопровождаются эти изменения снижением зрения. Появлению такого симптома может предшествовать гемофтальм, вызванный травмой [15].
- Гемолитическая глаукома – ещё одна разновидность вторичной глаукомы. В этом случае трабекулярную сеть перекрывает несвязанный гемоглобин, гемоглобиновые макрофаги и остатки эритроцитов [4]. Это приводит к развитию глаукомы, повышению внутриглазного давления и последующему стойкому снижению зрения.
- Гемосидероз – серьёзное осложнение, спровоцированное токсическим воздействием железа. Его соединения высвобождаются во время распада гемоглобина. Этот процесс может протекать как внутри клеток крови, так и внеклеточно, связываясь с белками стекловидного тела. Чрезмерное отложение этих соединений после рассасывания крови приводит к стойкому снижению зрения.
Снижение зрения на фоне гемосидероза связано с повреждением сетчатки. Механизм её поражения до конца не выяснен. Считается, что ущерб может быть вызван прямой или косвенной токсичностью железа. Его ионы проникают через вторичные лизосомы с выделением содержащихся в них ферментов, повреждая сетчатку. Железо также участвует в высвобождении митогенного фактора роста, способствующего делению клеток.
Диагностика гемофтальма
Чтобы выяснить причину гемофтальма, врач опрашивает пациента относительно жалоб и истории болезни: были ли операции на глазу, есть ли диабет, серповидноклеточная анемия, лейкоз, заболевание сонной артерии или близорукость высокой степени. Полное обследование включает в себя выполнение непрямой офтальмоскопии и гониоскопии.
Офтальмоскопия позволяет обнаружить кровь в стекловидном теле и окружающих его пространствах. Её рекомендуется выполнять в сочетании со склеральной депрессией – надавливанием склеральным депрессором на белок глаза.
Гониоскопия проводится при постановке диагноза, решении вопроса о дальнейшей тактике лечения, а также после операции. Исследование позволяет осмотреть угол передней камеры глаза и выяснить, есть ли там новые неполноценные сосуды.
Если кровь перекрывает обзор заднего полюса, проводится УЗИ глаза. Для выявления конкретной причины кровоизлияния в этом случае требуется углубленное исследование второго глаза. Это позволит выявить диабетическую ретинопатию, которая могла спровоцировать гемофтальм.
Сам процесс обнаружения кровоизлияния не представляет труда. Если воспользоваться щелевой лампой и мощным микроскопом, можно заметить эритроциты позади хрусталика. Источник кровоизлияния и его точное место расположения можно выявить, если сгустки не мешают обзору сетчатки.
Когда кровоизлияние обнаруживается между стекловидным телом и сетчаткой (т. е. в субгиалоидном пространстве), его именуют преретинальным. Такое кровоизлияние имеет очертания лодки, так как стиснуто между задней поверхностью стекловидного тела и внутренней мембраной сетчатки.
Рассеянное кровоизлияние не обладает чёткими очертаниями и может выглядеть по-разному: от нескольких маленьких, но хорошо заметных эритроцитов до тотального затемнения заднего полюса [7].
Лечение гемофтальма
Пациенты со свежим гемофтальмом обычно лечатся дома, находясь под пристальным амбулаторным наблюдением с акцентом на сотрудничество и следование инструкциям по лечению [11]. Рекомендуется соблюдать постельный режим. Голова должна лежать под углом 30-45°. Такое положение позволит крови осесть и увидеть верхнее периферическое дно глаза. При отслойке стекловидного тела стоит избегать приёма Аспирина, Варфарина и других препаратов, препятствующих свёртыванию крови, так как они увеличивают риск гемофтальма [16].
В редких случаях пациенты с отграниченным кровоизлиянием в стекловидное тело могут быть госпитализированы для тщательного наблюдения.
Наиболее радикальным и эффективным методом лечения гемофтальма является витрэктомия – полное или частичное удаление стекловидного тела вместе со сгустками крови. Эта операция позволяет восстановить либо значительно улучшить зрение, сниженное в результате кровоизлияния.
Удалённое стекловидное тело замещается специальны газом, который в течение месяца рассасывается, а полость заполнятся внутриглазной жидкостью. Другое средство замещения – специальное силиконовое масло. Оно не рассасывается и подлежит удалению после нормализации состояния.
Показания к витрэктомии:
- кровоизлияние, вызванное отслоением сетчатки;
- длительное кровотечение (дольше 2-3 месяцев);
- кровоизлияние, связанное с рубеозом (патологическим ростом сосудов на радужке);
- осложнения гемофтальма (гемолитическая или призрачная глаукома) [5].
У пациентов с ювенильным диабетом и двусторонним гемофтальмом, а также у детей до 3 лет и/или с подозрением на растяжение сетчатки витрэктомию можно выполнить, не дожидаясь 2-3 месяцев, но только при изолированном кровоизлиянии в стекловидное тело (например, без отслойки сетчатки) [3].
Изначально витрэктомия выполнялась “под открытым небом”: доступ к стекловидному телу осуществлялся путём разреза роговицы и склеры [2]. Процедура часто была неудачной: у многих пациентов возникало стойкое снижение зрения.
В 1970 году немецкий офтальмолог R. Machemer провёл первую закрытую витрэктомию – удалил нерассосавшийся гемофтальм через небольшие разрезы в области цилиарного тела [1]. Доктор создал устройство для всасывания стекловидного тела с закрытой системой постоянной подачи жидкости, которое впервые позволило контролировать доступ к заднему сегменту глаза, в том числе внутриглазное давление [12].
Первоначально витрэктомия использовалась для очистки стекловидного пространства от пятен крови. Однако улучшение системы витрэктомии и появление передовых инструментов позволило использовать эту процедуру в гораздо большем числе случаев (например, при отслоении сетчатки, диабетической ретинопатии и др.).
Помимо удаления гемофтальма, важно как можно быстрее устранить его первопричину, если она известна. Например:
- отслоение сетчатки устраняют с помощью операции;
- разрывы сетчатки закрывают лазерной фотокоагуляцией или криотерапией (в отличие от криотерапии, лазерная фотокоагуляция может закрыть не только разрыв сетчатки, но и поражённый сосуд);
- пролиферативные заболевания, которые приводят к образованию новых сосудов сетчатки, так же лечат лазерной фотокоагуляцией или криотерапией (когда сетчатка не видна).
Прогноз. Профилактика
Прогноз и риск развития осложнений зависят от причины гемофтальма и от объёма кровоизлияния:
- если кровь занимает до 1/8 объёма стекловидного тела – зрение с большой вероятностью восстановится полностью;
- если кровью заполнено до 1/4 объёма – увеличивается риск отслойки сетчатки;
- до 75 % – вероятность восстановления зрения под сомнением;
- 100 % – зрение вряд ли получится восстановить: человек может полностью ослепнуть или будет плохо видеть.
Поэтому лечение откладывать не стоит. Чем раньше пациент заметит симптомы гемофтальма и обратится к врачу, тем больше шансов сохранить зрение [3].
В целом у людей с длительным кровоизлиянием и относительно нормальной сетчаткой наблюдается относительно высокая острота зрения после регресса заболевания. Наихудшего прогноза можно ожидать тем, кто страдает диабетом или макулодистрофией.
Меры профилактики гемофтальма:
- избегать травмоопасных ситуаций (соблюдать правила техники безопасности, носить защитные очки во время работы, сопряжённой с риском получения травмы глаза);
- измерять уровень глюкозы в крови и корректировать его, если он превышает 5,5 ммоль/л;
- контролировать артериальное давление, чтобы его уровень не превышал 139/89 мм рт. ст.;
- поддерживать в норме уровень холестерина в крови с помощью терапии, назначенной врачом.
Пациенты с сахарным диабетом из-за риска развития пролиферативной ретинопатии должны следить за своим здоровьем и два раза в год посещать офтальмолога для профилактического осмотра: визометрии, тонометрии и биомикроскопии.
Источник
