Стеноз коронарных сосудов диагностика

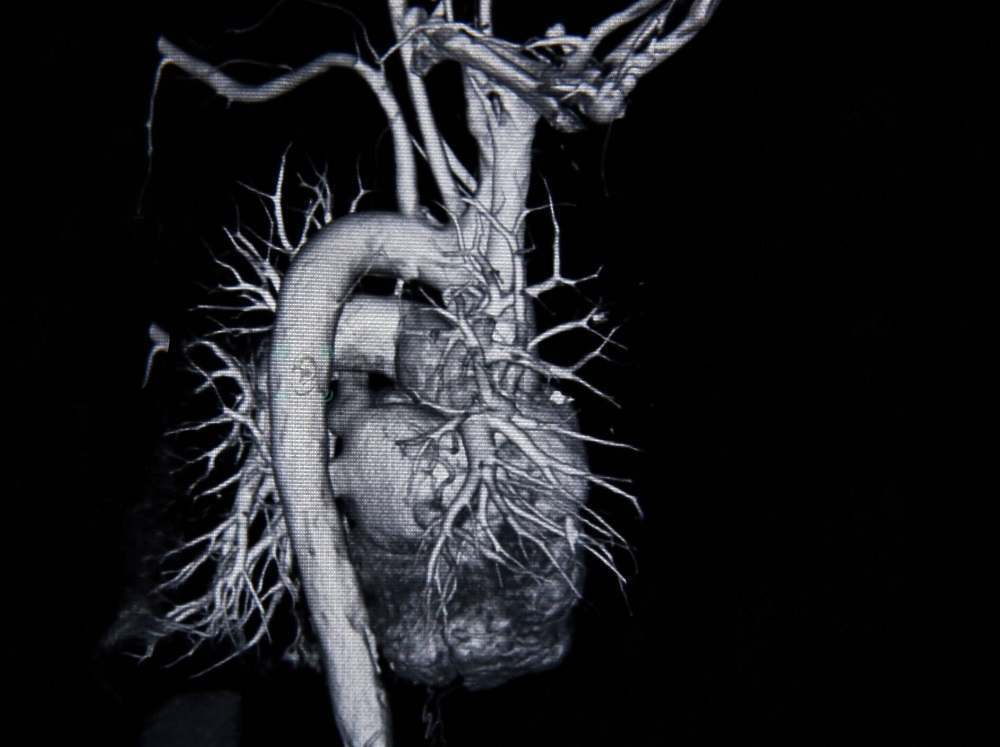
По данным статистики, наибольшую опасность для человека представляют сердечно-сосудистые заболевания. Сужение или стеноз питающих сердце артерий приводит ишемической болезни, инфаркту.
Нюанс в том, что проблемы с коронарными артериями очень часто сочетаются с поражением мозговых сосудов и врачи клиники восстановительной неврологии «Тиннитус Нейро» об этом хорошо знают.
Поэтому ранняя диагностика и лечение сердечно-сосудистой патологии всегда благотворно отражаются на функции головного мозга: повышается работоспособность, улучшается память, отступает шум в ушах и головокружения.
Характеристика сердечного кровотока
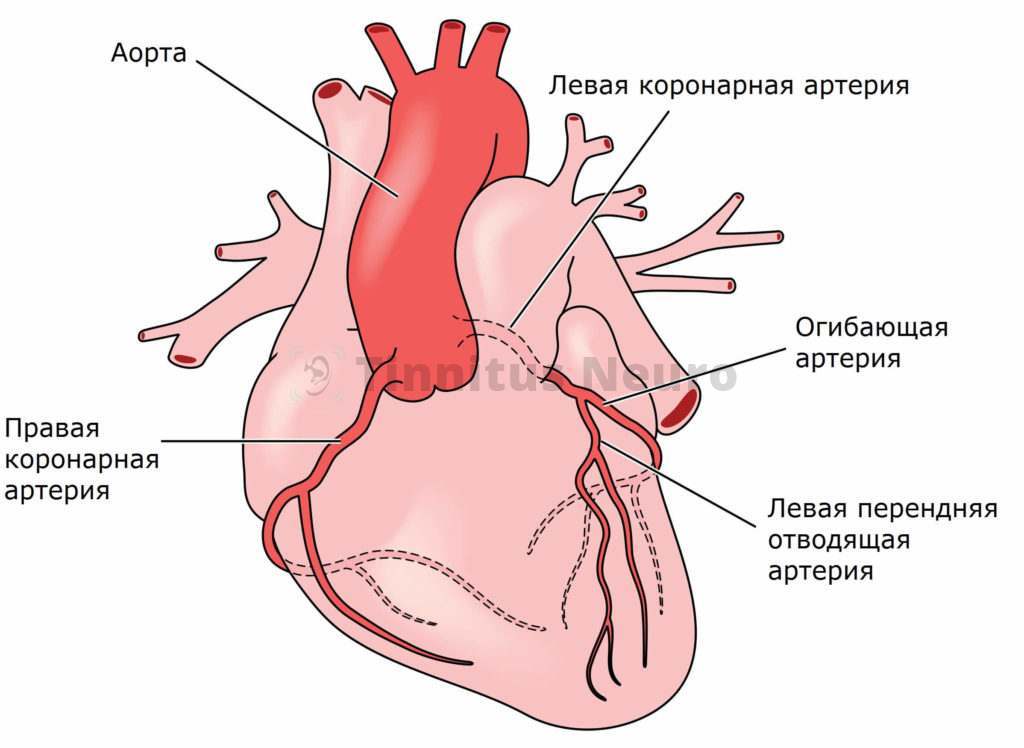
Наше сердце получает кровь через систему двух основных артерий. Они отходят прямо от аорты и как-бы опоясывают этот мышечный орган, формируют венец вокруг него. Отсюда и пошел такой термин, как венечные (коронарные) сосуды.
Главные стволы правой и левой коронарной артерий сильно ветвятся, конечные их веточки пронизывают всю толщу миокарда, доставляя кислород и питательные вещества каждой клетке.
Естественно, сужение просвета или стеноз артерий негативно отражается на функции миокарда: тот испытывает кислородное голодание, возникает ишемия. А при грубых нарушениях, когда кислорода не хватает критически – наступает инфаркт, ткань сердца погибает.
Факторы риска по стенозу артерий
Наиболее частая причина сужения просвета сосудов – атеросклероз. Отложения липидных бляшек с возрастом возникают абсолютно у всех людей.

Другие причины сужения артерий не столь часто распространены:
- аномалии развития;
- отдельные формы кардиомиопатии;
- тромбы из отдаленных участков тела (сосудов ног, брыжейки);
- опухоли сосудистой стенки;
- воспалительные процессы (эндартериит);
- некоторые системные болезни.
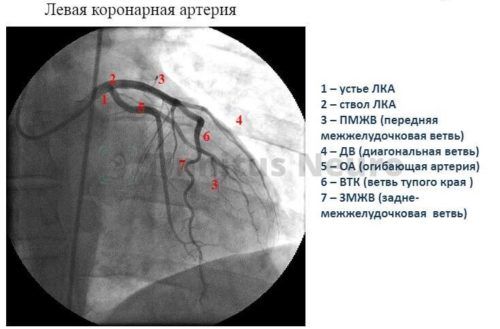
Стеноз ствола левой и правой коронарных артерий
Наибольшую опасность для жизни представляют сужения главных стволов венечных сосудов, так как в результате крови не хватает для значительных объемов миокарда.
Соединения между системой правой и левой коронарных артерий малочисленны, поэтому компенсировать друг друга они не способны.
Как определяют тяжесть состояния?
Риск развития ишемии или инфаркта миокарда зависит от того, насколько сужена артерия. Изначальный диаметр сосуда значения при этом не имеет так как классификация степени стенозов коронарных артерий основана на проценте сужения просвета:
- степень, пока просвет перекрывается на 40-50%.
- II степень – стеноз коронарных артерий составляет 51-75% просвета.
- III степень – сужение на 76-94%.
- IV степень – перекрыто 95-99% сосуда, субтотальный стеноз.
- V степень – полная окклюзия, кровоток прекращается.
Участок стеноза может занимать небольшую площадь, как бы кольцом перекрывая просвет.
Однако встречаются и пролонгированные стенозы, когда сосуд сужается не протяжении нескольких миллиметров и сантиметров.
Обнаружить проблемное место позволяет рентгенконтрастная ангиография или КТ.
Для стеноза левой коронарной артерии характерно многососудистое поражение: сужения возникают сразу в нескольких местах кровеносной системы сердца, это существенно влияет на выбор лечебной тактики.
Гемодинамически значимый стеноз коронарных артерий
Организм каждого человека индивидуален и сердце каждого из нас по-разному реагирует на недостаток кровоснабжения: у одних людей возникнут при степени стеноза коронарных артерий в 44%, а другие не будут замечать перекрытия просвета на 75%.
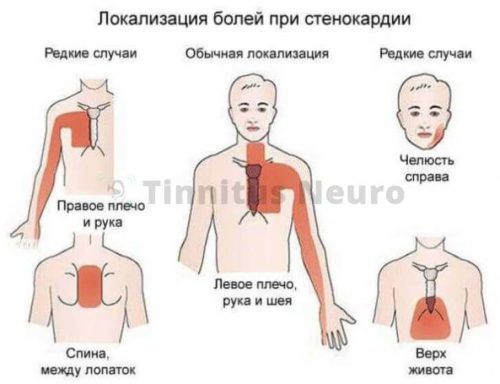
Жалобы и симптомы:
- Жжение за грудиной при физических или эмоциональных перегрузках.
- Эпизоды повышения артериального давления.
- Боль в левой половине груди, которая отдает в левую руку, мизинец.
- Приступы головокружения, слабости, одышка.
Все это – типичные симптомы ишемической болезни сердца (ИБС) или стенокардии.
На начальной стадии такой патологии, человеку можно помочь с очень большой эффективностью.
Если же ИБС не лечить, то рано или поздно просвет сосуда перекроется полностью.
В клинической практике, гемодинамически значимым, то есть таким, при котором сердце объективно будет испытывать кислородное голодание, считается стеноз коронарных артерий со II степени или с 51%.
Критический стеноз коронарных артерий
Перекрытие просвета любой веточки на 75% или более – очень опасное состояние. При любой физической или эмоциональной нагрузке, когда сердцу потребуется больше кислорода, такой стеноз может в любое время стать причиной инфаркта.
Диагностика
Перекрытие просвета коронарных артерий может очень долго себя не проявлять никак, если только это не острый случай тромбоза.
На начальных стадиях, когда еще пациента ничего не беспокоит, единственным проявлением может стать сосудистый шум, который возникает в систоле и слышим фонендоскопом на верхушке сердца.
С высокой точностью оценить степень стеноза, специалистам клиники «Тиннитус Нейро» позволяют инструментальные методы исследования: КТ с контрастированием, МРТ и другие варианты ангиографии.
Преимущества обращения к профессионалам
Раннее выявление и лечение стеноза коронарных артерий позволяет человеку сохранить здоровье и активность на многие годы. В нашей клинике применяются наиболее прогрессивные и эффективные методики:
- стабилизация уровня холестерина крови;
- нормализация артериального давления;
- индивидуальный подбор медикаментозной схемы лечения;
- продуманное и последовательное применение методик физиотерапии;
- чуткий контроль за эффективностью подобранного курса, при необходимости – коррекция.

В случае, если терапевтические методики не в состоянии помочь пациенту, мы направляем человека к профильным специалистам со всеми данными обследований, что позволяет сэкономить время и уменьшает финансовые затраты наших клиентов.
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о тиннитусе, способах борьбы и научных достижений:
Приносим извинения!
Как можно улучшить эту статью?
Источник
Атеросклерозом называется патологический процесс, при котором происходит нарушение обмена жиров в организме. Высокий уровень холестерина низкой плотности, циркулируя в плазме, откладывается на стенках сосудов, препятствуя свободному току крови. Это приводит к развитию ишемии органов и тканей. Особенно чувствительны к недостатку кислорода головной мозг и миокард. Такое состояние заканчивается инсультом или инфарктом, поэтому коронарный атеросклероз представляет угрозу для жизни человека.
Как снабжается кровью сердце
Сердечная мышца работает постоянно и нуждается в хорошем кровоснабжении. Для удовлетворения ее потребности к ней подходят две венечные артерии, берущие начало от аорты. Правый сосуд отвечает за кровоток заднебазального отдела, перегородки и правый желудочек. Остальная часть миокарда получает кислород и питание из левой артерии, которая разветвляется на переднюю межжелудочковую ветвь (ПМЖВ) и огибающую.
Венозная кровь собирается по коронарным венам в синус, который располагается в правом желудочке. Если в просвете артерий находятся бляшки, то сердце испытывает повышенную потребность в кислороде, которая усиливается во время физической нагрузки. Не получая необходимого, мышца начинает отмирать. Развивается стенокардия, кардиосклероз и некроз.
Причины и локализация коронарного атеросклероза
Атеросклероз коронарных сосудов поражает крупные стволы артерий, несущих кровь в миокард, нередко холестериновые отложения располагаются поблизости от устьев. Часто они обнаруживаются в ПМЖВ, немного реже – в огибающей ветви. В правой венечной артерии появление бляшек встречается нечасто. Признаки склерозирования находят в экстрамуральных (поверхностных) частях сосудов, а в интрамуральных они остаются незатронутыми. Процесс характеризуется диффузным поражением с различной степенью сужения.

Причинами развития патологии являются повышение уровня холестерина и нарушение обменных процессов при ожирении, неправильном питании, низкой физической активности. В группе риска находятся люди с наследственной предрасположенностью и пристрастием к курению. Часто отмечается данное отклонение у мужчин после 45 и у женщин старше 55 лет.
Атеросклероз не развивается как локальная патология, обычно поражаются все сосуды. Отсутствие лечения заканчивается инфарктом, инсультом, развитием сердечной и мозговой недостаточности, инвалидностью и смертью пациента.
Симптомы
Атеросклероз коронарных артерий сердца обычно не проявляется на начальной стадии и может быть выявлен случайно при проведении диагностических исследований. Это вызвано тем, что просвет сосудов еще не достаточно заполнен, и кровоток не практически не нарушается. Его незначительное замедление может давать одышку, дискомфорт за грудиной во время стресса или физической перегрузки, утомляемость и слабость.
Когда процесс усугубляется, у пациента возникают такие жалобы:
- жжение, давление и боль в области сердца;
- ощущение перебоев;
- нехватка воздуха.
Прогрессирование атеросклероза и значительное снижение кровотока проявляется в виде приступов стенокардии. Когда бляшка отрывается, она может из крупного сосуда попасть в более мелкий и перекрыть поступление кислорода на определенном участке миокарда. Это приводит к развитию инфаркта.
Диагностика
Для предупреждения острых состояний на поздних стадиях заболевания требуется сразу обращаться к врачу и проводить диагностику атеросклероза. Ее целью является:
- подтверждение или опровержение поражения сосудистой стенки;
- уточнение локализации и степени распространения процесса;
- оценка функционального состояния ишемизированных тканей.
Лабораторные методы
При помощи лабораторных исследований можно:
- определить прогрессирование патологии;
- оценить эффективность лечения.
Для этого измеряются уровни холестерина, липидов и триглицеридов в крови. Полная и развернутая картина, которую можно получить относительно содержания данных веществ в плазме, называется липидограммой. Особое внимание следует обращать на холестерин низкой плотности (ЛПНП). Именно его концентрация считается атерогенной. Увеличение триглицеридов также является угрозой для здоровья. Повышенный уровень липопротеидов высокой плотности (ЛПВП) указывает на низкий риск формирования бляшек в интиме сосудов.
Для диагностики атеросклероза большое значение имеет определение коэффициента атерогенности. Он высчитывается просто. От общего количества холестерина вычитается полученное число ЛПВП и делится на ЛПНП. Нормальный показатель находится в пределах от 3 до 5, а превышение значения указывает на опасность развития атеросклероза.
Инструментальные
Золотым стандартом диагностики ишемии миокарда является ангиография. Этот далеко не новый метод позволяет до сих пор мне и моим коллегам четко определиться с причиной боли в сердце во время приступа или нарушения ритма. Введение контрастного вещества и наблюдение за его распределением в венечных сосудах позволяет точно выявить место окклюзии. Такой вид исследования помогает установить точный диагноз и определить способ лечения. Недостатком его является высокая инвазивность и необходимость тщательной подготовки.
Компьютерная томография с применением контрастного вещества позволяет получить трехмерное изображение пораженного сосуда и оценить состояние отдела сердца, который подвергается изменениям. МРТ дает возможность рассмотреть патологию в объемном виде и высоком качестве, при этом не требуется использование дополнительного введения препарата. Но это исследование нельзя проводить при наличии кардиостимулятора и других металлических включений в теле.
Особенности стенозирующего коронаросклероза
При использовании различных методик определить атеросклероз венечной артерии со стенозом можно по таким признакам:
- выраженное снижение скорости кровотока в зоне поражения;
- наличие бляшки, перекрывающей просвет на 50 % и более от нормы;
- изменения миокарда в области бассейна суженной коронарной артерии.
Лечение
Самым главным моментом в лечении атеросклероза сосудов сердца является нормализация липидного обмена. С этой целью применяются:
- Диета с ограничением или полным отказом от животных жиров и продуктов с высоким содержанием холестерина.
- Препараты для ингибирования, всасывания, расщепления ЛПНП.
- Операции для восстановления оптимального кровотока в венечных артериях.
Какие принимать препараты
На данный момент я могу порекомендовать несколько видов лекарственных средств, которые помогут затормозить прогрессирование заболевания:
- Самыми эффективными препаратами являются статины. Они позволяют быстро снижать уровень холестерина и при постоянном применении удерживать его в пределах допустимой нормы. Самым сильным считается Розувостатин, который назначается в случае неэффективности препаратов других поколений. Наиболее изученным является Аторвастатин, он рекомендуется для пожизненного применения и помогает предотвратить развитие инфаркта.
- Фибраты. Помогают нормализовать жировой обмен, выводят избыток липидов с желчью. Они принимаются преимущественно при сахарном диабете. В совокупности со статинами назначаются крайне редко, только в случае семейной гиперлипидемии. Представители этой группы: Регулип, Безафибрат.
- Никотиновая кислота. Чаще всего используется в инъекционной форме, но выпускается и в таблетках (Ницеритол, Эндурацин). Средство помогает расширить просвет сосудов и снять спазмы. Применяется курсами по две недели три раза в год.
- Новое средство Эзетимиб снижает уровень липидов за счет угнетения их всасывания в кишечнике, в отличие от вышеперечисленных препаратов, он не влияет на выведение желчи и не блокирует синтез холестерина в печеночных клетках. При особо тяжелой форме атеросклероза может рекомендоваться к применению вместе со статинами.
- Омега-3-ненасыщеннные жирные кислоты. Помогают стабилизировать холестериновые бляшки, замедляют скорость их роста. Содержатся в препаратах Рыбий жир, Витрум Кардио Омега 3, Омеганол Форте. Хорошо переносятся и сочетаются с другими лекарственными средствами.
Хирургические методики
Когда стенозирующий атеросклероз коронарных артерий прогрессирует, единственным способом спасения жизни больному становится проведение операции. Целью вмешательства является восстановление кровотока на пораженном участке. Для этого проводятся:
- Шунтирование и протезирование коронарных сосудов. Не используется при тяжелой запущенной форме сердечной недостаточности и при других патологиях в терминальной стадии. Предполагается длительный период восстановления.
- Стентирование и ангиопластика. Может применяться при умеренном сужении просвета сосуда, не используется в случае полной закупорки.
Хирургическое лечение позволяет значительно улучшить состояние пациента. У многих больных восстанавливается трудоспособность, повышается толерантность миокарда к физическим нагрузкам, прекращаются приступы стенокардии.
Советы врача: как улучшить состояние
Хочу посоветовать пациентам с атеросклерозом, чтобы предупредить его прогрессирование и повысить качество жизни, придерживаться следующих правил:
- Соблюдение диеты. Если имеется избыточный вес, общая суточная калорийность не должна превышать 2200 ккал. При этом БЖУ рассчитывается таким образом: 100/30/70 г. Количество продуктов с холестерином – не более 30 г/сут. Без ожирения можно употребить 2700 ккал, при этом белков – 100 г, углеводов – до 400 г, жиров – до 80 г. Половина рекомендуемых липидов должна быть растительного происхождения.
- Дозированная ходьба при наличии признаков ишемической болезни. Для этого следует выбирать специальный маршрут (терренкур). Начальная дистанция должна составлять 500 м, каждые 5 минут можно делать небольшой перерыв. За 60 секунд нужно проходить 60-70 шагов. Увеличивать нагрузку необходимо по 200 м в день – до одного километра.
- На начальной стадии атеросклероза необходимо проходить 5 км в день, постепенно увеличивая расстояние до 10 км при скорости 5 км/час. Время от времени следует делать ускорение. После свободного прохождения всей дистанции можно начинать заниматься бегом и чередовать его с ходьбой.
При регулярных занятиях и соблюдении диеты прогноз продолжительности и улучшения качества жизни становится более благоприятным. Это подтверждают многочисленные международные исследования.
Источник
Заболевания сердечно-сосудистой системы сложно распознать сразу. Они проявляются в организме постепенно. По статистике, большинство из них относятся к затруднению проходимости сосудов. Поврежденные артерии сердца и мозга приближают момент возникновения инсульта или инфаркта. Необходимо иметь представление, как возникает стеноз сосудов сердца и каковы признаки болезни, чтобы избежать тяжелых последствий и своевременно приступить к лечению.
Суть заболевания
 Стеноз – патология, когда полость артерий или вен сужается. Артерии состоят из мышц, по этой причине часто отвечают спазмом на негативные факторы. Поначалу сужение артерий носит временный характер. С каждым повторным спазмом артерия перестает расслабляться, образуется сосудистый стеноз. В частности, при стенозе сердечных сосудов нарушается проходимость коронарных, по-другому, венечных артерий, отвечающих за оснащение сердечной мышцы кровью. Вследствие чего сбивается ритм сокращений сердца, в районе груди повышается давление, нарушается газообмен, наступает кислородное голодание.
Стеноз – патология, когда полость артерий или вен сужается. Артерии состоят из мышц, по этой причине часто отвечают спазмом на негативные факторы. Поначалу сужение артерий носит временный характер. С каждым повторным спазмом артерия перестает расслабляться, образуется сосудистый стеноз. В частности, при стенозе сердечных сосудов нарушается проходимость коронарных, по-другому, венечных артерий, отвечающих за оснащение сердечной мышцы кровью. Вследствие чего сбивается ритм сокращений сердца, в районе груди повышается давление, нарушается газообмен, наступает кислородное голодание.
Факт!
Стеноз коронарных сосудов сердца препятствует нормальному функционированию миокарда.
Зачастую сужение сосудов появляется в ходе развития атеросклероза в коронарных артериях. Проблема ведет к закупориванию артерий бляшками, в результате затрудняется движение крови по телу. Наличие бляшек представляет опасность полного закрытия сосуда, когда они оторвутся от его стенки и будут передвигаться по кровеносной системе.
Причина развития
 Стеноз сосудов сердца на начальной стадии не имеет никаких проявлений. Но есть вероятность проявления осложнений, которые могут развиться при прогрессирующей болезни. Если патология врожденная, то она сформировалась на эмбриональном этапе, а проявится в 25-30 лет. Приобретенный стеноз артерии имеет ряд причин:
Стеноз сосудов сердца на начальной стадии не имеет никаких проявлений. Но есть вероятность проявления осложнений, которые могут развиться при прогрессирующей болезни. Если патология врожденная, то она сформировалась на эмбриональном этапе, а проявится в 25-30 лет. Приобретенный стеноз артерии имеет ряд причин:
- атеросклероз;
- артрит;
- лишний вес;
- проблемы с обменом веществ;
- переохлаждение;
- заболевания эндокринной системы;
- курение;
- пожилой возраст;
- стрессовые ситуации;
- почечная недостаточность;
- васкулит.
Стеноз артерий намного чаще встречается у мужчин в преклонном возрасте, чем у женщин. Риск возникновения болезни повышается при подобных заболеваниях у других членов семьи. Присутствие сахарного диабета тоже способствует сужению венечных артерий. Большую роль в процессе развития патологии играет образ жизни, питание, экологические факторы.
Интересно!
В группе риска редко, но оказываются люди с повторным случаем развития стеноза, которые не соблюдают необходимые рекомендации после операции.
Классификация
 В медицине опытные врачи насчитывают не менее 10 видов стеноза. По форме протекания различают острый, с необходимостью мгновенного реагирования и помощи врача, и латентный, где предпочтительней профилактика или медикаментозный метод борьбы с болезнью. Стеноз способен развиваться в сосудах или артериях разных видов органов. Поэтому в зависимости от расположения существует:
В медицине опытные врачи насчитывают не менее 10 видов стеноза. По форме протекания различают острый, с необходимостью мгновенного реагирования и помощи врача, и латентный, где предпочтительней профилактика или медикаментозный метод борьбы с болезнью. Стеноз способен развиваться в сосудах или артериях разных видов органов. Поэтому в зависимости от расположения существует:
- Стеноз коронарных артерий сердца. Задача венечных артерий – обеспечить непрерывную подачу крови в миокард. Их патология служит причиной ишемической болезни.
- Стеноз сосудов головы и шеи. Болезнь в зоне шеи происходит от уменьшения прохода между коронарными артериями и венами. Чаще поражение приходится на сонную артерию. Вместе с патологией может наступить стеноз мозговых сосудов, позже инсульт. Самой опасной считается проблема в обеспечении разных частей мозга кровью. Возможен инфаркт.
- Стеноз сосудов рук и ног. Возникает окклюзия артерий в конечностях, нарушается нормальный кровоток. Может образоваться отек, который ведет к непоправимым изменениям в сосудах.
Все стенозы можно распределить по категориям в соответствии со степенью сужения артерий: малый – до 30%, средний – от 31 до 49%, выраженный – до 70% (в любое время может произойти инфаркт или сердечная недостаточность). Критический – уменьшение просвета до 99%. После этого артерия полностью смыкается до непроходимости.
Читайте также
Признаки и симптоматика
 Симптомы стеноза связаны с недостаточным поступлением кислорода и питания к органам, а зависят от места нахождения поврежденной артерии. Когда происходит сужение артерий сердца, любая физическая активность спровоцирует одышку, учащенное сердцебиение и отек конечностей. Появляется стенокардия, аритмия, сжимающая боль в груди, которая с развитием болезни становится резче и так же резко переходит в верхние конечности. Полное закупоривание артерии вызовет некроз сердечной мышцы, проявляющийся через неожиданную острую боль в груди. Болевые ощущения способны распространиться в лопатку или левую руку. У человека снижается артериальное давление (АД). Ему не хватает воздуха, он испытывает тревогу, головокружение, обессиленность.
Симптомы стеноза связаны с недостаточным поступлением кислорода и питания к органам, а зависят от места нахождения поврежденной артерии. Когда происходит сужение артерий сердца, любая физическая активность спровоцирует одышку, учащенное сердцебиение и отек конечностей. Появляется стенокардия, аритмия, сжимающая боль в груди, которая с развитием болезни становится резче и так же резко переходит в верхние конечности. Полное закупоривание артерии вызовет некроз сердечной мышцы, проявляющийся через неожиданную острую боль в груди. Болевые ощущения способны распространиться в лопатку или левую руку. У человека снижается артериальное давление (АД). Ему не хватает воздуха, он испытывает тревогу, головокружение, обессиленность.
Стеноз сосудов нижних конечностей формируется поэтапно. Из первых симптомов проявляются боль, слабость в ногах за время ходьбы. Затем начинаются спазмы, хромота, кожа бледнеет. Появившиеся ранки не затягиваются долгий период, иногда на пораженных местах перестают расти волосы. Температура ног меняется, они очень холодные или горячие. Нарушение стенок сосудов в шее и голове является наиболее серьезным. Когда стеноз сосудов шеи протекает медленно, из симптомов будет присутствовать расстройство внимания, ослабление памяти, некоординированные движения, повышенная эмоциональность. Если болезнь прогрессирует, близка угроза инфаркта, потеря сознания. Симптомы при таком случае требуют моментального реагирования – головная боль, шум в ушах, изменение и несвязность речи, рвота, головокружение, паралич.
На заметку!
Есть риск остаться инвалидом при повторном инсульте.
Диагностика болезни
 Диагностирование болезни лучше всего проводить в период начального развития. При первых сигналах желательно сразу воспользоваться помощью специалиста. Сужение артерий обычно выявляет кардиолог или ревматолог. После опроса и жалоб врач проведет внешний осмотр, который включает пальпацию, прослушивание лёгких, сердца, чтобы найти патологии. Исследовать состояние сосудов помогут лабораторные тесты или инструментальные методы:
Диагностирование болезни лучше всего проводить в период начального развития. При первых сигналах желательно сразу воспользоваться помощью специалиста. Сужение артерий обычно выявляет кардиолог или ревматолог. После опроса и жалоб врач проведет внешний осмотр, который включает пальпацию, прослушивание лёгких, сердца, чтобы найти патологии. Исследовать состояние сосудов помогут лабораторные тесты или инструментальные методы:
- ЭКГ, чтобы распознать наличие ишемии;
- ультразвуковое исследование сердца;
- ангиография сосудов;
- КТ – распознает стеноз конечностей.
Терапевтические методы обусловлены самочувствием пациента и тем, на какой стадии находится заболевание. В обнаружении стеноза редко применяются все способы вместе. Обычно достаточно нескольких. Но насколько точнее врач подберет соответствующие методы диагностики, настолько скорее и лучше будет итог лечения.
Лечение
Стеноз сосудов лечат только вместе со специалистом. Пренебрежение лечением увеличивает риск летального исхода спустя несколько лет. Чем меньше патология развивается, тем легче будет замедлить процесс. Воздействовать на болезнь можно путем профилактического, хирургического и медикаментозного методов. Лечащий врач сам определяет подходящий на основе проведенной диагностики.
Медикаментозная терапия
 При средней тяжести болезни или невозможности хирургического вмешательства специалист назначает лечение препаратами. Они стимулируют функционирование сердца, расширяют сосуды, разжижают кровь, прекращают формирование бляшек, снижают вероятность их отрыва, повышают общий тонус организма. Пациент должен будет всю жизнь принимать препараты группы антиагрегантов, например, Аспирин и Плавикс.
При средней тяжести болезни или невозможности хирургического вмешательства специалист назначает лечение препаратами. Они стимулируют функционирование сердца, расширяют сосуды, разжижают кровь, прекращают формирование бляшек, снижают вероятность их отрыва, повышают общий тонус организма. Пациент должен будет всю жизнь принимать препараты группы антиагрегантов, например, Аспирин и Плавикс.
Для стабильного уровня холестерина в крови рекомендованы сатины. Они обязательны при атеросклерозе и применяются с диетой Симвагексал, Аторвастатин, Ловастатин. Благодаря им новые бляшки перестают образовываться. Если медикаментозная терапия оказалась не эффективна, то при выраженных симптомах стеноз артерии лечат посредством хирургического метода. Он может состоять из стентирования, шунтирования, удаление участка пораженной артерии с бляшкой.
Сосудорасширяющие средства
Расширению сосудов сердца способствуют вазодилататоры. Их применяют, когда выявлен стеноз коронарных артерий. Самыми популярными и назначаемыми считаются Нитроглицерин или Нитрокор, Молсидомин, Изосорбида мононитрат. Перечисленными препаратами необходимо пользоваться не во всех случаях, поэтому применять их можно только после назначения медика.
Улучшение реологических свойств крови
Следует применять антикоагулянты или антиагреганты, чтобы миновать образование тромбов при стенозе в коронарных артериях. Препараты этих групп не допускают повышения свертываемости, вязкости крови, а способствуют ее разжижению. Среди антикоагулянтов самым назначаемым будет Гепарин и вторичные, например, Варфарин, Эноксапарин. Из антиагрегантов популярны:
- Аспирин;
- Кардиомагнил;
- Дипиридамол;
- Тиклопидин;
- Клопидогрел.
Важно!
Все препараты, которые разжижают кровь нужно принимать с осторожностью, если предстоит проведение операции. Существует высокая вероятность кровотечений.
Диуретики
 Диуретиками называют мочегонные препараты, которые снижают повышенное АД и способствуют снижению нагрузки на сердечную мышцу. В таких целях обычно назначают:
Диуретиками называют мочегонные препараты, которые снижают повышенное АД и способствуют снижению нагрузки на сердечную мышцу. В таких целях обычно назначают:
- Фуросемид;
- Диувер;
- Тригрим;
- Этакриновую кислоту;
- Индапамид;
- Спиронолактон.
Препараты выписывают либо в форме таблеток, либо инъекций. На выбор способа приема влияет тяжесть сердечной недостаточности. Неконтролируемое употребление диуретиков нарушает водно-электролитный баланс организма. Впоследствии возможен дисбаланс гормонального фона. Именно поэтому принимать лечебные препараты надо исключительно по указанию доктора и следовать указанным дозам.
Диета
Помимо консервативной терапии, нужно соблюдать диетическое питание. Чтобы укрепить стенки сосудов, в рацион пациента врачи приписывают семена льна и рыбий жир. Включают в диету больше овощей, фруктов, рыбы, морепродуктов. Процесс выздоровления ускорится, если параллельно с диетой и лечением вести здоровый образ жизни. Исключить курение, алкоголь, приступить к постепенному выполнению физических упражнений. Вследствие нагрузок тело станет более выносливым, укрепятся мышцы.
Профилактика
 Профилактическое лечение ведется как при ранних симптомах стеноза, так и без явных серьезных признаков. В любом случае необходимо поддерживать и контролировать работу сердца. Регулярное прохождение профилактических осмотров через каждые полгода защитит от сужения артерий сердца шеи, головного мозга, конечностей. Необходимо проверять уровень сахара и холестерина в крови, употреблять полезные, здоровые продукты. Принимая витамин С можно предотвратить производство вредного холестерина в организме.
Профилактическое лечение ведется как при ранних симптомах стеноза, так и без явных серьезных признаков. В любом случае необходимо поддерживать и контролировать работу сердца. Регулярное прохождение профилактических осмотров через каждые полгода защитит от сужения артерий сердца шеи, головного мозга, конечностей. Необходимо проверять уровень сахара и холестерина в крови, употреблять полезные, здоровые продукты. Принимая витамин С можно предотвратить производство вредного холестерина в организме.
Для профилактики болезни можно воспользоваться народным средством – чесночной настойкой, которая борется с атеросклеротическими отложениями. Рецепт прост:
- в 300 г измельченного чеснока добавить 200 мл водки, смешать;
- поставить на 10 дней в неосвещенное место;
- потом процедить и дать настояться еще 3 дня.
Выпивать готовую настойку по 60 мл на 1 стакан воды продолжительностью до 10 дней.
Важно!
Такой способ не подходит людям с обостренной стадией язвы желудка.
От стабильной работоспособности сердца зависит полноценный механизм деятельности организма. Необходимо понимать, к чему ведет сужение сосудов сердца, симптомы, способы и профилактику борьбы со стенозом. Требуется посещать все плановые профилактические осмотры, вовремя сдавать анализы. Замедление развития болезни или выздоровление произойдет, если воспользоваться профессиональной медицинской помощью. Оперативное лечение – эффективный способ влияния на стеноз артерии.
Источник
