Стентирование коронарных сосудов инвалидность
Я уверена, что каждый кардиолог регулярно сталкивается со следующим вопросом: «Как оформить инвалидность после инфаркта миокарда и стентирования?». И это неудивительно, ведь человек, перенесший данное заболевание, уже не сможет вести прежний образ жизни, из-за чего ему часто приходится менять профессию. Но далеко не всегда это считается достаточным основанием для получения льгот. Давайте попробуем разобраться в этом довольно непростом и, отчасти, бюрократическом вопросе.
Положена ли инвалидность после инфаркта и стентирования
Инфаркт миокарда представляет собой тяжелейшее состояние, которое сопровождается ишемией и некрозом определённой части его мышцы. Данная патология необратима — погибшие клетки не смогут восстановиться или вырасти заново. Она требует длительного периода лечения и реабилитации, которые не всегда приводят к возобновлению нормальной функции органа. Поэтому пациентам положена инвалидность (постоянная или временная). Также нередко больные нуждаются в смене профессии, особенно если их деятельность связана с вредным производством.
Стентирование является малоинвазивной операцией, выполняемой специальным катетером, в ходе которой производится расширение участка коронарной артерии с целью улучшения кровоснабжения миокарда.

Хотя для этого хирургического вмешательства не вскрывают грудную клетку и впоследствии не требуется много времени на реабилитацию, тем не менее, после него могут оформить инвалидность. Происходит это не в связи с фактом операции, а скорее с учётом заболевания, которое и потребовало вмешательства.
Критерии решения: от чего зависит вердикт
Обращаю ваше внимание на то, что абсолютно все пациенты, перенесшие обширный инфаркт, имеют право на четырёхмесячную оплаченную реабилитацию согласно листу нетрудоспособности. Лишь по окончании данного срока можно думать о том, как получить группу инвалидности.
Исходя из опыта, могу сказать, что около 40-50% больных за истёкший период лечения восстанавливаются достаточно хорошо и могут приступать к своим профессиональным обязанностям, если их работа не связана с повышенными физическими нагрузками, но об этом мы еще поговорим позже. Остальная часть пациентов по рекомендации лечащего врача может пройти освидетельствование в медико-социальной экспертной комиссии для установления факта утраты трудоспособности.
Данный орган оценивает обследуемого по следующим параметрам:
- возможность самообслуживания в быту;
- способность вернуться к прежней профессии;
- образование больного;
- общие показатели здоровья, которые позволят судить о степени восстановления после перенесенной патологии.
С учётом вышеперечисленного инвалидность при инфаркте миокарда даётся лицам, которые:
- выполняли работу, сопровождающуюся частыми стрессами и требующую повышенного внимания или чрезмерной физической активности;
- достигли пенсионного возраста;
- подверглись оперативным вмешательствам на коронарных сосудах (шунтирование, стентирование и т.д.);
- имеют последствия заболевания (сердечная недостаточность, нестабильная стенокардия);
- утратили трудоспособность на 50% и более;
- проходили реабилитацию свыше 4-х месяцев.
Необходимо понимать, что даже если вы входите в одну из категорий, это не гарантия присвоения группы инвалидности. Каждый случай рассматривается комиссией индивидуально и учитывается большое количество различных факторов (сопутствующие патологии, осложнения).
Какую группу и в каком случае дают
Всего существует три группы инвалидности, та или иная оформляется не вследствие перенесенного инфаркта, а на фоне осложнений, развившихся после него. Процедура освидетельствования в МСЭК зафиксирована Постановлением Правительства №95 (от 20.02.06г.).
В таблице перечислены группы и примеры оснований для их получения.
Третья группа | Присваивается на 1-3 года, если функции сердца нарушены незначительно и пациент после лечения и реабилитации может приступать к своим рабочим обязанностям. |
Вторая группа | Такой вердикт выносят в случае наличия последствий инфаркта (злокачественная аритмии), когда восстановление больного происходит плохо и он не сможет вернуться на прежнее место работы, а вынужден будет его сменить. |
Первая группа | Её получают пациенты, которые не имеют возможности самостоятельно себя обслуживать. Они постоянно испытывают боль, подвергаются приступам стенокардии и т.п. |
Куда обращаться
Процедура оформления утраты трудоспособности начинается с посещения доктора, который оценит степень восстановления функции сердечно-сосудистой системы после окончания лечения. Если специалист сочтёт ваше состояние удовлетворительным, то он может закрыть больничный лист и выписать вас. Также пациент имеет право обратиться в службу соцзащиты.
Сбор пакета документов открывает получение в поликлинике по месту жительства направления на МСЭК — формы 088/у-06. После чего, написав заявление на имя начальника и приложив необходимые оригиналы и копии, можно отправляться в бюро экспертизы. Там вам будет назначена дата освидетельствования, на котором комиссия примет решение о наличии или отсутствии признаков инвалидности. Вердикт обычно сообщают устно и выдают письменное заключение.
Совет специалиста
Чтобы не испытывать ложных надежд и не тратить время на оформление бумаг, в первую очередь поговорите со своим лечащим врачом о том, каковы ваши шансы получить инвалидность. Только он видит динамику процесса реабилитации, а также имеет необходимый в этом вопросе опыт.
Обращаю ваше внимание на то, что члены МСЭК имеют право затребовать проведение дополнительных исследований и пригласить узких специалистов для уточнения состояния пациента. То же самое может сделать и больной, но только оплачивать это придётся самостоятельно.
Перечень документов
Для этой процедуры вам понадобятся следующие документы:
- паспорт;
- направление на МСЭК (форма 088/у-06), выданное лечащим кардиологом или службой соцзащиты;
- карточка пациента из амбулатории, выписки из стационара и другая меддокументация, которая в полной мере подтверждает диагноз и описывает состояние здоровья обследуемого;
- заявление, написанное на имя начальника бюро экспертизы;
- копия трудовой книжки, заверенная печатями организации, в которой работает пациент;
- детальная характеристика условий труда с места работы и перечень обязанностей больного;
- при наличии прилагается и полис пенсионного страхования.
Законные причины отказа
Имейте в виду, что МСЭК может на законных основаниях отказать в получении инвалидности. Это происходит, если:
- лечение и реабилитация пациента были проведены в достаточной степени, что предотвращает возможность развития рецидивов или осложнений;
- больной полностью трудоспособен и может самостоятельно в полной мере себя обслуживать;
- специальность аттестуемого не требует значительного психоэмоционального напряжения, концентрации внимания или изменения места работы.
В случае отказа больной имеет право повторно обратиться в бюро экспертизы для освидетельствования в прежнем порядке. Если же и после этого группа инвалидности не присваивается, можно подать документы в Федеральный орган МСЭК, а затем в суд.
Профессии, которые становятся запрещёнными после перенесенного инфаркта миокарда
После перенесенного инфаркта миокарда существует группа профессий, которые не рекомендованы для пациентов, так как увеличивают риск рецидива заболевания или появления его осложнений. Сюда можно отнести:
- работу, связанную с длительной физической активностью (ходьбой, стоянием) – продавцы, курьеры, почтальоны;
- трудовую деятельность в авиакомпаниях – бортпроводники, пилоты, стюардессы;
- специальности, требующие напряжения когнитивных функций (внимания, мышления) – водители, крановщики;
- профессии, которые сопряжены с дежурствами в ночное время, суточным графиком.
Также предстоит смена места работы тем, кто был связан с вредными условиями производства (металлургия, горно-добывающая промышленность и т.п.), вахтовым несением службы, расположенной на отдалении от населённых пунктов.
Клинический случай
В приёмное отделение поступил больной Г., 55 лет с жалобами на интенсивные, жгучие боли за грудиной, которые иррадиируют в нижнюю челюсть и левую руку, а также страх смерти. Приём нитроглицерина не уменьшил неприятных ощущений. В анамнезе: стенокардия напряжения, диагностированная 5 лет назад, предписанную терапию принимал нерегулярно. Объективно: кожные покровы бледные, гипергидроз, ЧСС 100 уд./мин, выраженная одышка в покое, цианоз носогубного треугольника, появились III и IV сердечные тоны, АД 160/100 мм рт.ст. Предварительный диагноз: «Инфаркт миокарда».
Диагноз подтверждали при помощи: ЭКГ в динамике, анализа крови на маркеры инфаркта (тропонины Т и I, КФК, МВ-КФК), клинического и биохимического анализов крови, Эхо-КГ. Больной получал: «Актелизе», «Аспирин-кардио», «Гепарин», «Морфин», ГИК, «Бисопролол», «Эринит», «Предуктал», «Кверцетин».
После проведенного лечения и четырёхмесячного курса реабилитации у пациента сохранялись отёки на ногах, одышка в покое, приступы стенокардии, поэтому ему было выдано направление на МСЭК. После процедуры освидетельствования ему была присвоена II группа инвалидности на срок 1 год.
Источник
Положена ли инвалидность после инфаркта миокарда и стентирования? Инфарктом миокарда в медицинской сфере называют клиническую форму ИБС (ишемической болезни сердца), которая характеризуется некрозом разного по величине участка миокарда из-за нарушения его кровоснабжения. Патология приводит к частичной или полной потере трудоспособности и возможности обслуживать себя самостоятельно.
Кардиологи проводят стентирование по медицинским показаниям – специальный каркас (стент) помещают в сосуды, он расширяет их просвет, вследствие чего происходит восстановление микроциркуляции крови.
Помогает ли процедура избавиться от последствий инфаркта миокарда и становится ли причиной отказа в признании человека недееспособным?
Как происходит получение инвалидности
Инвалид, согласно ФЗ «О социальной защите инвалидов в РФ», – это лицо, потерявшее частично или полностью способность осуществлять самообслуживание, обучаться, заниматься трудовой деятельностью.
Инвалидность после инфаркта миокарда и стентирования получают заболевшие только после прохождения комиссии МСЭК (Медико-социальной экспертной комиссии). Регулируются основания, порядок и аспекты признания у пациента недееспособности положениями:
- ФЗ «О социальной защите инвалидов в РФ»;
- Постановление правительства РФ «О порядке и условиях признания лица инвалидом;
- Приказом Минтруда и социальной защиты РФ «Об утверждении порядка организации и деятельности федеральных госучреждений медико-социальной экспертизы».
Инвалидность присваивается после лечения и реабилитационного периода. Показанием к присвоению становится неэффективность назначенной терапии.
Стентирование, которое является одним из методов лечения ИБС и предотвращения повторного инфаркта миокарда и последствий, в 89% случаев не становится показанием к присвоению группы. Если после Медицинской экспертизы выявлены повторные нарушения, образование атеросклеротических бляшек в коронарных сосудах или отторжение стента, человек признается частично недееспособным.

Какую группу инвалидности дают
В зависимости от состояния организма человеку присваивается 1, 2 или 3 группа инвалидности, указывающая на степень дееспособности. Получение их определяется по показаниям, к которым относятся общее влияние инфаркта миокарда на здоровье и прогноз улучшения.
После тяжелой формы ишемической болезни сердца и проведенных грамотных мероприятий по ее устранению (комплексная терапия, шунтирование, стентирование), пациент может восстановиться. В этом случае на время реабилитации выдается больничный лист сроком до 4 месяцев.
В случае выявленных проблем (риск внезапной смерти, хроническая сердечная недостаточность), встает вопрос об определении его недееспособности. Инфаркт миокарда, как методы его устранения, по факту не являются показанием к признанию человека инвалидом.
Группа инвалидности после инфаркта и стентирования устанавливается по следующим критериям:
- физическое состояние пациента;
- сложность заболевания;
- степень осложнений и последствий заболевания;
- способность пациента к самообслуживанию;
- необходимость в социальной защите, реабилитации и абилитации;
- условия труда пациента, профессиональная деятельность.
Медико-социальную экспертизу проводят специалисты разного профиля. Помимо кардиолога подключают флебологов, эндокринологов, терапевтов и неврологов. Пациент сдает необходимые анализы и проходит полное обследование.
Если у заболевшего наблюдаются незначительные отклонения в работе сердца и других внутренних систем, он не может по показаниям выполнять работу, связанную с физической нагрузкой. Присваивается третья группа. При этом инвалидность снимается после достижения стойкого положительного результата дальнейшего лечения.
Вторая группа характеризуется неспособностью пациента выполнять тяжелую физическую работу после перенесенного заболевания средней степени тяжести. Вторая группа дается людям, которым проведена операция на сердце, в том числе и стентирование. Пациенту необходима смена трудовой деятельности, если ранее она была связана с большими нагрузками.
Первая группа считается нерабочей, она выдается на 2 года, после проводят повторную экспертизу. Если результаты отрицательные, признается бессрочная недееспособность. Заболевшие после инфаркта миокарда страдают от осложнений патологии. Люди не могут обслуживать себя, они нуждаются в уходе третьих лиц.
Третья и вторая группа дается на год. После этого проводят повторную МСЭ, по результатам группу снимают или продлевают. В сложных ситуациях при наличии развившихся осложнений, человека переводят на другую группу.
Лица, достигшие пенсионного возраста, согласно законодательству РФ признаются инвалидами 1, 2, 3 групп бессрочно.
Необходимые документы для получения инвалидности
Пациент заполняет специальную форму – направление на МСЭ. Экспертиза проводится по месту жительства лица, рассчитывающего на инвалидность. Если человек не может добраться в медучреждение, комиссия выезжает к нему.
Пакет документации представлен в Приложении к Приказу Минтруда и соцзащиты:
- паспорт;
- направление на МСЭ, заполненное лицом или его представителем;
- направление от лечащего врача на прохождение МСЭ;
- СНИЛС;
- медицинская карта, история болезни и другие документы, подтверждающие состояние здоровья пациента;
- копия трудовой книжки, которую заверяет организация;
- письменное описание характера трудовой деятельности, обязанностях пациента.
Документы направляются заказным письмом в территориальный отдел МСЭ. Заявление (направление) регистрируется. В течение 30 дней пациент проходит обследование, в это же время должно быть назначено освидетельствование – комиссия, на которой специалисты определят состояние пациента.
Во время комиссии ведется протокол о признании (не признании) человека инвалидом. Каждый член комиссии выносит свой вердикт о состоянии пациента, после чего подписывается акт. Суммируются все голоса участников.

На какие льготы можно рассчитывать
Ответ на вопрос, дают ли инвалидность после инфаркта миокарда и стентирования, понятен. Инвалидам и лицам, претендующим на признание, важно знать о льготах, которые им положены.
Согласно законодательству РФ, они вправе рассчитывать на налоговые, жилищно-коммунальные, социальные и медицинские льготы. Их объем зависит от группы инвалидности.
Лица с 3-ей группой инвалидности имеют право на такие послабления от государства:
- оплата с 50% скидкой медпрепаратов и изделий медицинского назначения;
- субсидии на оплату услуг ЖКХ до 50%;
- бесплатный проезд в городском общественном транспорте;
- увеличенный отпуск до 60 дней ежегодно.
Инвалидам третьей группы положена социальная пенсия.
Люди, признанные инвалидами 1, 2-й группы, получают больше льгот:
- социальные пенсии и ежемесячные пособия;
- бесплатный проезд в городском и пригородном транспорте;
- бесплатное санаторное лечение ежегодно;
- отпуск до 60 дней ежегодно;
- 50% на оплату услуг ЖКХ;
- освобождение от налоговых взносов на транспорт и недвижимость.
Также предоставляется возможность работать в течение недели не более 35 часов с сохранением оклада для трудоспособных граждан. При этом должны быть созданы условия в соответствии с состоянием здоровья работника.
Недееспособным гражданам предоставляются медицинские препараты по рецептам на безвозмездной основе. Трудоспособные инвалиды получают те же препараты с 50% скидкой.
В некоторых регионах РФ предоставляются дополнительные льготы и субсидии.
Какие действия предпринимать, если отказали в инвалидности
Вердикт о признании инвалидности выдает в письменном виде комиссия МСЭ. Специалисты отказывают в постановлении на группу в таких случаях:
- состояние пациента улучшилось, рецидивы и угроза для жизни исключены;
- профессиональная деятельность не связана с большими физическими и психоэмоциональными нагрузками;
- пациент сохранил работоспособность и дееспособность.
Если человек не согласен с результатами проведенной экспертизы, он вправе обжаловать решение. Он обращается в вышестоящий на административном уровне орган МСЭ или действует через суд.
На оспаривание результатов МСЭ дается 3 рабочих дня с момента получения соответствующего документа. Если человек действует через вышестоящий орган МСЭ, предоставляет:
- заявление на пересмотр решения;
- результаты обследования;
- заключение, вынесенное Медико-Социальной Экспертной комиссией.
Если действовать через суд, нужно составить иск о признании заключения МСЭ недействительным. Следует предоставить весь перечень документов, который прилагался для комиссии. Судебный орган назначит альтернативное обследование и экспертизу, по результатам которого вынесет решение.
Инвалидность после инфаркта миокарда или стентирования присваивается только при условии осложнений у пациента. Последствия перенесенного заболевания должны указывать на ухудшение жизнеспособности. Решение принимает группа врачей. В случае несогласия с результатами освидетельствования пациент вправе оспорить его.

Автор:
Глушко Раиса
Терапевт, пульмонолог, иммунолог
Источник
Об операции
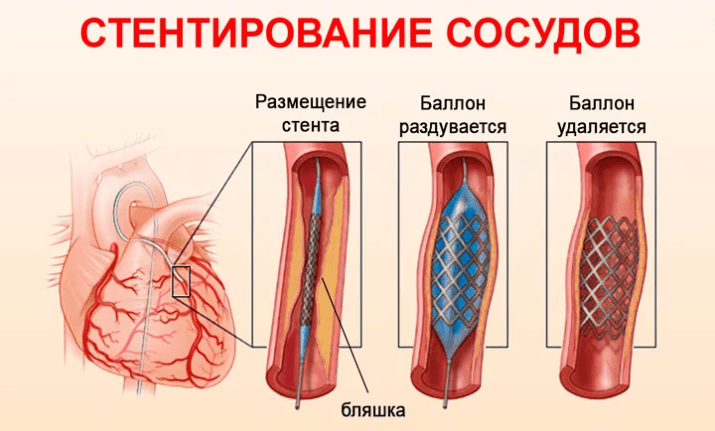
Стентирование сосудов проводится в тех случаях, когда пациенту диагностируют частичную или полную закупорку артерий холестериновыми бляшками. Операция заключается в установке металлического каркаса (стента) в место сужения сосуда. Стенты отличаются по длине, диаметру, материалу, покрытию, способу раскрытия.
В настоящее время наиболее эффективным методом эндоваскулярного лечения ишемической болезни сердца является применение стентов с лекарственным антипролиферативным покрытием, они показаны при абсолютно всех клинических вариантах коронарной болезни сердца и при всех анатомо-морфологических формах поражения коронарных артерий. В ФНКЦ ФМБА России в 100% случаев применяются самые современные стенты с лекарственным антипролиферативным покрытием, эффективность и безопасность которых доказана в большом количестве крупных международных клинических исследований.
Под каждый конкретный случай специалист по рентгенэндоваскулярной диагностике и лечению сам выбирает стент. Малоинвазивная операция проводится без рассечения грудной клетки, а пункционно, с применением катетеров. После стентирования пациента можно выписывать из клиники уже на следующий день.
По сравнению с другими методами оперативного лечения стентирование имеет ряд преимуществ:
- эффективность – после установки стента быстро восстанавливается нормальный кровоток. Если операция проведена на ранней стадии заболевания, симптоматика и болезненные ощущения пропадают. Стент не позволяет сосудам перейти в состояние сужения (обратно сузиться), за счет этого происходит сохранение нормального кровотока;
- безопасность – операцию проводят с помощью небольших проколов, риск возникновения кровотечения отсутствует. Возможные осложнения во время операции незначительны, осложнения после операции минимальны;
- быстрое восстановление – после стентирования пациент проводит в стационаре от 1 до 5 дней. Процесс реабилитации быстрый и легкий, достигается соблюдением простых рекомендации.
Показания к стентированию
Установка стентов может быть рекомендована врачом при наличии заболеваний:
- ишемическая болезнь сердца;
- стенокардия;
- атеросклероз сосудов;
- предынфарктное состояние;
- постинфарктный кардиосклероз;
- каоркация аорты;
- риск возникновения сердечной недостаточности.
На сегодняшний день специалисты считают, что противопоказаний к проведению операции нет.
Подготовка к стентированию
Перед проведением операции пациенту необходимо пройти обследование и подготовиться к стентированию. Мы предлагаем нашим пациентам пройти плановую госпитализацию в отделения кардиологического профиля за 1-2 дня до операции. За это время наши специалисты проведут необходимые исследования и возьмут анализы. В центре работает своя клиника-диагностическая лаборатория, поэтому мы гарантируем точность результатов и быстроту их предоставления.
Предоперационное обследование включает в себя:
- клинический и биохимический анализ крови (общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза)
- определение группы крови и резус фактора;
- развёрнутую коагулограмму;
- показатель АДФ агрегации тромбоцитов;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- общий анализ мочи;
- рентген органов грудной клетки;
- ЭКГ;
- ЭхоКГ;
- ЭГДС.
При наличии сопутствующей патологии врач может назначить консультацию узких специалистов (эндокринолог, офтальмолог, гинеколог, уролог, т.д.) и дополнительные исследования.
Подготовка к стентированию включает ряд несложных правил:
- врач заранее назначает препараты для разжижения крови и снижения риска возникновения тромбов;
- за 1 день до операции необходимо исключить употребление жареной, жирной, копченой пищи, отказаться от употребления алкоголя и газированных напитков;
- в день перед операцией пациенту разрешается завтрак, обед, легкий ужин. За 12 часов до процедуры нельзя принимать пищу;
- с утра пациент принимает душ и проводит гигиенические процедуры (сбривает волосы в паховой области).
Перед операцией пациента осматривает лечащий врач, при необходимости – специалист по рентгенэндоваскулрной диагностике и лечению и анестезиолог.
Проведение операции
Стентирование сосудов осуществляется специалистами по рентгенэндоваскулярной диагностике и лечению в специальной операционной, оснащенной ангиографом, под местной анестезией. Пациенту внутривенно вводят мягкое седативное средство, которое позволяет расслабиться и устранить тревожность. Место введения катетера обезболивают и обрабатывают антисептическими препаратами. Для введения катетера в ФНКЦ ФМБА России в 99% используется область предплечья (лучевая артерия), крайне редко – паховая область (общая бедренная артерия).
Специалист по рентгенэндоваскулярным диагностике и лечению начинает проведение операции:
- тонкой иглой производится пункция (прокол) в зоне введения катетера (пах или предплечье);
- в артерию через иглу вводится проводник, по которому игла будет заменена на специальный интродьюсер. По артериям через интрадьюсер направляется специальный катетер, через который к сердцу доставляют другие инструменты;
- вводится контраст и специальный микропроводник, который используется для навигации по коронарным артериям. Движение отображается на мониторе рентгеновского аппарата;
- после того, как подготовительные меры проведены и врач точно определил место закупорки сосуда, производится имплантация стента. Для каждого пациента, в зависимости от конкретного поражения, используется особенный стент, который располагается на баллоне;
- по микропроводнику стент доставляется в нужное место;
- специальным устройством нагнетается жидкость в баллон, чтобы стент раскрылся. Открытый стент прижимает холестериновые бляшки к стенкам сосуда и образует специальную структуру (каркас), которая будет поддерживать стенки. Баллон сдувается и извлекается, каркас остается на месте. Стент оставляет свою открытую форму и восстанавливает просвет сосуда в пораженной области;
- после контроля весь инструмент извлекается, осуществляется гемостаз (остановка кровотечения из места пункции) с помощью тугой повязки;
- пациента перевозят из операционной в палату интенсивной терапии.

Установка стента – ювелирная работа, с которой справится только высококвалифицированный специалист с большим опытом проведения таких операций. В ФНКЦ ФМБА России ежегодно выполняется более 1200 операций стентирования коронарных артерий.
Мы гарантируем вам успешное проведение стентирования и быструю реабилитацию.
После операции
Первые сутки после стентирования пациент находится под наблюдением медицинского персонала. Если катетер был введен через бедренную артерию, то больному необходимо лежать 24 часа и не сгибать ногу. Если через лучевую артерию, то разрешается сидеть и уже через 2 часа передвигаться по палате.
В первый день рекомендовано принимать больше жидкости, чтобы быстрее вывести контраст и анестезию из организма.
К выписке пациент готов через 1-3 дня, в зависимости от самочувствия и общих показателей здоровья. Перед выпиской пациенту выдают памятку по реабилитации.
Восстановительные меры просты, но очень важно им следовать:
- прием лекарственных препаратов в соответствии с рекомендациями врача;
- отказ от интенсивных тренировок. Первая неделя должна проходить в спокойном режиме, далее можно включать умеренные физические нагрузки: утренняя гимнастика, пешие прогулки, лечебная физкультура;
- контроль артериального давления;
- придерживаться диеты: сократить употребление соли и сахара, отказаться от жирной, жареной, острой пиши. Добавить в рацион свежие овощи и фрукты, нежирное мясо, рыбу;
- полный отказ от алкоголя и курения;
После стентирования пациенту необходимо своевременно посещать врача для проведения контрольных исследований.
Стоимость
В нашем кардиологическом центре ФНКЦ ФМБА операция стентирования проводится в рамках бесплатной медицинской помощи по ОМС, полисам добровольного страхования (ДМС) или платно.
Стоимость проведения операции зависит от нескольких факторов: количество стентов, необходимость в дополнительных исследованиях, лечение сопутствующих заболеваний. Минимальная стоимость операции составляет 65 000 рублей.
Специалисты по рентгенэндоваскулярной диагностике и лечению ФНКЦ ФМБА России имеют огромный практический опыт. Мы гарантируем вам качество выполнения операции и всех предоперационных исследований. Чуткий и квалифицированный персонал кардиологического центра позаботится о вашем пребывании в клинике и сделает все возможное, чтобы вам было комфортно.
Источник
