Стентирование сосудов головного мозга после инсульта

При наличии плотных холестериновых бляшек и сужении сонных артерий показана операция стентирования. Она предусматривает введение баллончика для расширения просвета сосуда и последующую установку металлического каркаса. У большинства пациентов удается добиться положительной динамики неврологических симптомов и предотвратить развитие инсульта.
Показания к стентированию сосудов мозга
Проведение расширения (баллонной дилатации) и стентирования показаны при наличии:
- сужения просвета артерии более чем наполовину;
- противопоказаний к открытому или эверсионному удалению бляшки (эндартерэктомии), общему наркозу;
- повторного сужения после операции;
- частых транзиторных ишемических атак;
- выраженной дисциркуляторной энцефалопатии;
- признаков инсульта;
- проведенной лучевой терапии или операций в области шеи.
Этот метод более эффективен в среднем возрасте, а после 65 лет хирурги чаще выбирают операцию эндартерэктомии при отсутствии ограничений к ее проведению.
Рекомендуем прочитать статью о реконструкции сосудов. Из нее вы узнаете об операциях на аорте и крупных артериях, видах хирургического вмешательства.
А здесь подробнее об атеросклерозе сосудов шеи.
Противопоказания
Не назначается установка стента пациентам, у которых диагностированы такие нарушения:
- тяжелая аритмия;
- существенное снижение функции почек или печени;
- кровоизлияние в ткани головного мозга менее чем за два месяца до операции;
- аллергия на контраст;
- полная закупорка сосуда;
- нестабильная атеросклеротическая бляшка;
- есть противопоказания к препаратам, снижающим свертываемость крови.
Виды стентов
Современные каркасы для сосудов обладают такими характеристиками:
- самостоятельно расправляются;
- изготовлены из материала, который не вступает в химическую реакцию с тканями;
- эластичные, могут приспособиться к изгибу сосуда;
- имеют память формы;
- практически не деформируются со временем;
- покрыты слоем, увеличивающим длительность его службы и тормозящим образование тромбов.
В настоящее время известно около 400 моделей стентов. По мере технологических усовершенствований они прошли путь от простого лекарственного покрытия первого поколения к биосовместимым моделям второй генерации, которые практически не вызывают контактного воспаления стенки.
У стентов третьего поколения в зоне соприкосновения с артерией нанесен цитостатик, который растворяется с постепенным высвобождением медикамента. Последние разработки (четвертое поколение) – это саморассасывающиеся материалы, они полностью распадаются (скафолды), а диаметр артерии становится нормальным или немного увеличенным.
Смотрите на видео о показаниях к проведению стентирования сосудов:
Подготовка к проведению
Перед операцией пациенту проводится УЗИ с дуплексным сканированием или ангиография с рентгенологическим, магнитно-резонансным или КТ-контролем. Это помогает точно определить расположение бляшки, место установки стента, состояние регионарного кровотока. При наличии сопутствующих заболеваний назначают более расширенное обследование.
Также рекомендуется пройти анализы крови на сахар, содержание холестерина и коагулограмму, общеклинические исследования, ЭКГ, флюорографию.
За неделю до операции врач рекомендует прием антиагрегантов. Накануне вечером нужно отказаться от ужина и приема жидкости. Утром больному вводят препараты для разжижения крови, седативные средства.
Как выполняют стентирование сосудов головного мозга
Операция чаще всего проводится под местным обезболиванием для сохранения контакта с больным. Контроль над ходом стентирования осуществляется при помощи допплерографии, измерения давления крови.
Через пункцию бедренной артерии в сосудистое русло вводится катетер, на конце которого закреплен баллончик. В него нагнетают контраст и исследуют сосуды на мониторе. После достижения нужной зоны баллончик расширяют, а выше его ставят специальную ловушку, которая защитит сосуды мозга от эмболов при стентировании.
Основная стадия – это установка каркаса, который самостоятельно расправляется и прижимает бляшку. В это время происходит восстановление кровотока. Стент удерживает артерию в расширенном положении, что улучшает снабжение мозга артериальной кровью, предотвращает развитие ишемии. Средняя продолжительность операции – два часа.
Восстановление после
Пациент в первое время после завершения операции должен быть под постоянным врачебным наблюдением. Контролируют показатели артериального давления, состояние центральной нервной системы, место катетеризации артерии. Несколько часов нужен строгий постельный режим. Ограничение двигательной активности обычно продолжается около суток, затем больного переводят в общую палату и после стабилизации состояния выписывают.
В домашних условиях необходимо:
- принимать препараты для снижения свертывания крови – Аспирин, Деплатт;
- дозированные физические нагрузки в первые два месяца;
- избегать подъема тяжестей, стрессовых ситуаций;
- отказаться от курения и злоупотребления алкоголем;
- ограничить в питании поваренную соль, жирное мясо, сливочное масло, творог выше 5% жирности, кондитерские изделия, кофе и крепкий чай;
- выпивать за день около 1,5 литра воды при отсутствии отеков;
- поддерживать нормальный вес тела;
- не принимать горячий душ и ванну, не посещать баню или сауну.
Необходимо регулярно проходить обследование на содержание глюкозы и холестерина в крови, определять показатели свертывания, ежедневно измерять артериальное давление и пульс.
Если возникли признаки нарушения мозгового кровообращения, то требуется экстренная медицинская помощь.
К таким тревожным симптомам относятся:
- внезапное онемение руки и/или ноги;
- нарушение зрения;
- приступ головной боли с тошнотой и рвотой;
- неустойчивость походки;
- головокружение;
- сильная слабость;
- обморочное состояние;
- невнятная речь;
- изменение мимики.
Возможные осложнения
Внутрисосудистые операции, как правило, хорошо переносятся пациентами и редко вызывают негативные последствия. Риск осложнений выше при наличии у пациента неконтролируемой артериальной гипертензии, аллергии на материал стента или контраст. Труднее проходит восстановительный период при наличии распространенного атеросклероза, отложениях кальция в стенках сосудов, склонности к тромбообразованию, анатомических нарушениях строения артериальной сети.
После операции могут возникнуть:
- кровотечение, гематома в месте пункции;
- инфицирование или повреждение сонной артерии;
- передвижение стента;
- повторное сужение просвета оперированного сосуда;
- тромбоз или эмболия артерий мозга с развитием инсульта;
- закупорка стента кровяным сгустком;
- нестабильная стенокардия или инфаркт миокарда.
Инфаркт миокарда — одно из последствий стентирования сосудов головного мозга
Прогноз после реконструкции артерий
При своевременной диагностике и проведении стентирования для предотвращения инсульта прогноз чаще всего благоприятный. Хороших результатов возможно добиться у пациентов, у которых удалось ликвидировать причины прогрессирования атеросклероза (курение, ожирение, гиподинамию, избыток холестерина в крови) или существенно снизить факторы риска – повышенное давление или высокий уровень глюкозы при сахарном диабете.
Менее оптимистичные последствия оперативного лечения при повторных операциях, неоднократных инсультах, но и у таких больных при соблюдении врачебных рекомендаций нередко удается повысить качество жизни.
Рекомендуем прочитать статью о стентировании после инфаркта. Из нее вы узнаете о показаниях к проведению операции, возможных осложнениях после нее, реабилитации и восстановлении.
А здесь подробнее о шунтировании сосудов сердца.
Операция баллонного расширения и установки стента в артерии, питающие мозг, проводится для предотвращения инсульта. Она помогает улучшить самочувствие пациентов с транзиторными ишемическими атаками и дисциркуляторной энцефалопатией. Этот способ считается малотравматичным и достаточно результативным, особенно при своевременном проведении и коррекции образа жизни, регулярном обследовании.
Пациентам рекомендуется длительный профилактический прием антиагрегантов для предотвращения закупорки стента.
Источник
 Своевременное использование стента у пациентов после инсульта, особенно вызванного образованием сгустков крови, способствует ускорению процесса выздоровления. К такому выводу пришла команда ученых Медицинского центра при университете Эразмуса (Erasmus University), Нидерланды, а также специалисты более десятка голландских больниц. Результаты исследования опубликованы в издании «New England Journal of Medicine».
Своевременное использование стента у пациентов после инсульта, особенно вызванного образованием сгустков крови, способствует ускорению процесса выздоровления. К такому выводу пришла команда ученых Медицинского центра при университете Эразмуса (Erasmus University), Нидерланды, а также специалисты более десятка голландских больниц. Результаты исследования опубликованы в издании «New England Journal of Medicine».
По данным центров по контролю и профилактике заболеваний (Centers for Disease Control and Prevention), США, инсульт является одной из причин преждевременной смерти и главным фактором возникновения инвалидности во всем мире.
Известно 2 основных типа инсульта: ишемический, на сегодня наиболее распространенный, и геморрагический. Ишемический инсульт чаще всего развивается при сужении или закупорке артерий, питающих головной мозг. Геморрагический инсульт — это кровоизлияние в мозг в результате разрыва сосудов головного мозга.
Если нарушение кровоснабжения происходит в участке мозга, который обеспечивает двигательную функцию, то у человека после инсульта может развиться слабость в конечностях вплоть до возникновения паралича. Среди симптомов у таких пациентов может наблюдаться снижение чувствительности в конечностях, нарушение речи и зрения. С целью уменьшения случаев развития инвалидности лечение таких больных следует начинать своевременно.
В настоящее время стандартной практикой является назначение пациентам с острым ишемическим инсультом медикаментозного внутривенного лечения. Однако, по мнению ученых, положительного результата достигает только 1 из 10 больных.
Команда исследователей проанализировала 500 пациентов с острым ишемическим инсультом, из которых 233 было проведено внутриартериальное стентирование и 267 — стандартная терапия. Средний возраст участников составил 65 лет. Стоит отметить, что 90% пациентов группы стандартной терапии было проведено медикаментозное лечение препаратами, разжижающими кровь, в течение 6 ч после появления симптомов инсульта.
В ходе исследования ученые установили, что больные, которым провели стентирование, лучше восстанавливались после инсульта, чем те участники, которым не проводили такой процедуры. Так, у пациентов, которым не проводили стентирование, отмечали более низкие показатели двигательной функции конечностей, что проявлялось в сложности выполнения простых действий в повседневной жизни. Участникам также было проведена магнитно-резонансная томография головного мозга. Результаты исследования показали, что у пациентов, которым провели стентирование, выявлено значительно меньше повреждений головного мозга.
Стоит отметить, что авторы исследования не выявили существенных различий в возникновении преждевременной смерти или внутримозгового кровоизлияния между 2 группами пациентов. При этом, ученые утверждают, что проведение стентирования в течение первых 6 ч после появления симптомов инсульта может быть эффективным методом лечения таких больных.
По мнению ведущего исследователя Дерека Диппеля (Diederik Dippel), научного сотрудника Медицинского центра при Роттердамском университете Эразма (Erasmus University), Нидерланды, результаты нового исследования могут иметь большое влияние на терапию больных с острым ишемическим инсультом. Многим пациентам будет легче восстановиться и избежать возможных осложнений, используя новый метод лечения.
По материалам https://www.medicalnewstoday.com
Источник
Ученые доказали, что при агрессивной медикаментозной терапии пациенты, перенесшие инсульт, имеют больше шансов на выживание чем при комбинированном методе с использованием стентирования.
Инсульт– это острое нарушение мозгового кровообращения, вызывающее повреждение клеток головного мозга. При инсульте происходит закупорка (ишемия) или разрыв (кровоизлияние) того или иного сосуда, питающего часть мозга. Наиболее частыми последствиями инсульта считаются: онемение, слабость, паралич, речевые нарушения, снижение зрения, нарушение координации, сильная головная боль. Лечение представляет собой сложный многоступенчатый процесс: от оказания помощи в первые секунды до профилактики мероприятий в послереабилитационный период.
Так как полное восстановление утраченных функций, даже с учетом огромных компенсаторных возможностей мозга, весьма проблематично, большое внимание отводится профилактике повторных инсультов. Когда и-т был обусловлен сужением со стенозом сонных или позвоночных артерий, прибегают к использованию стентов для улучшения кровоснабжения мозга. Стент – это специальная конструкция в форме цилиндра, которая помещается в просвет полых органов и обеспечивает расширение участка.
Проведенные исследования показали, что применение стентов увеличивает риск развития повторного инсульта в 2 раза в сравнении с обычным медикаментозным методом лечения. По мнению ученых, изменение образа жизни, прием гипертонических, разжижающих кровь и снижающих уровень холестерина препаратов помогут намного эффективнее справиться с заболеванием и избежать повторного инсульта.
В клиническом исследовании принимали участие 450 пациентов (в возрасте от 30 до 80 лет), недавно перенесших инсульт или страдающих от симптомов, связанных с сужением основных артерий мозга на 70-90%. Все они получали разжижающие кровь препараты, средства контролирующие давление и уровень холестерина. 225 пациентам из этой группы были введены стенты в мозговые артерии. У 15% из 225 человек произошел повторный инсульт или летальный исход в течение 30 дней после начала заболевания. 20,5 % перенесли инсульт или умерли уже по прошествию одного года. У пациентов получавших только медикаментозное лечение всего лишь 6% перенесли и-т или умерли в течение 30 дней, а 11,5% – в течение 1 года.
Следующим этапом в исследовании является выявление определенных групп больных, для которых применение стентов будет необходимым для улучшения состояния организма. Кроме того, ученые пытаются выяснить причину такого влияния данных конструкций. Они предполагают, что сгустки крови, скапливаясь на стентах, затем отрываются, вызывая повторный и-т и приводя к летальному исходу. Другая причина может быть в неправильной его установке.
Таким образом, ученые рекомендуют прибегать вначале к медикаментозному способу лечения и предотвращения повторного инсульта. Применение стентирования может быть возможно в случаях безрезультатного медикаментозного лечения и только по назначению квалифицированного специалиста.
Также смотрите другие статьи по данной тематике:
- Депрессия – фактор риска инсульта
- Последствия инсульта и реабилитация
- Прадакса для профилактики инсульта
Для получения профессиональной консультации по вопросам реабилитации после инсульта
в Германии
Звоните нам по телефону: +49 228 972 723 72
или пишите на Email здесь
Источник
В чем искать причину?
Инсульт – короткое слово, словно выстрел делящее жизнь на “до” и “после”, включающее в себя рёв “скорой помощи”, запах больницы, слёзы родных, инвалидную коляску и длительное возвращение к обычной жизни.
Ежегодно в России происходит около полумиллиона инсультов и лишь 20% больных возвращаются после него к работе. 60% перенесших инсульт становятся инвалидами и 20% нуждаются в постороннем уходе.
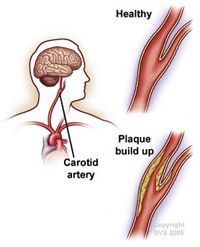
Причины инсульта две: кровоизлияние в мозг в результате разрыва сосуда или, наоборот, закупорка сосуда, кровоснабжающего мозг в результате отрыва тромба или “зарастания” просвета атеросклеротической бляшкой.
80% всех инсультов связаны именно с возникновением препятствия кровотоку в сосудах, кровоснабжающих мозг человека. Около 30% из числа таких инсультов происходят именно из-за появления в сосуде препятствия, вызванного атеросклеротической бляшкой или, по-другому, стеноза сонной артерии.
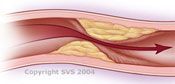
Артерия, словно водопроводная труба, “зарастает” атеросклеротическими бляшками и не пропускает кровь в головной мозг. Происходит это не сразу, а в течение многих лет, и когда степень сужения становится большой, мозгу перестаёт хватать крови для своих функций, да и поверхность бляшки становится “шершавой”, а это причина возникновения тромба в артерии.
Прислушаемся к организму
Что нужно делать для того, чтобы избежать или вовремя диагностировать такое серьёзное поражение артерии?
Во-первых, если у Вас бывают такие симптомы, как снижение памяти, зрения, шум в ушах, головные боли, головокружения, эпизоды потери сознания – Вам надо обратиться к врачу и сделать специальное исследование – дуплексное сканирование сонных артерий (артерий, отвечающих за подачу крови в голову).
Если у Вас повышен уровень холестерина в крови, есть стенокардия и при ходьбе болят ноги – Вам надо сделать дуплексное сканирование сонных артерий.
Если у Вас нет никаких жалоб, но Вам больше 50-ти лет и повышен уровень холестерина – Вам необходимо дуплексное сканирование сонных артерий.
Нет проблем с сосудистым хирургом
Дуплексное сканирование – абсолютно безопасное ультразвуковое исследование артерий, точно определяющее, есть ли поражение сосуда и в какой степени оно выражено. Исследование проводится на дорогостоящем оборудовании в течение нескольких минут и сразу после окончания исследования Вам выдаётся заключение о состоянии Ваших сосудов.
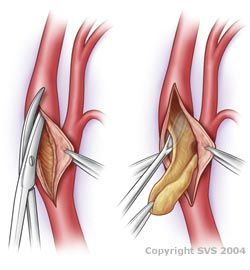
Если при ультразвуковом исследовании выявлен стеноз (сужение) сонной артерии, Вам необходимо показаться сосудистому хирургу. Именно сосудистый хирург может определить дальнейшую тактику лечения: если сужение ещё незначимое, возможна медикаментозная коррекция кровообращения в головном мозге, либо необходима коррекция уровня холестерина крови, артериального давления. Разумеется, дополнительно необходимо изменить образ жизни, отказаться от вредных привычек. Но если сужение сосуда значительно ограничивает поступление крови в головной мозг, то здесь лекарствами не обойтись – нужно делать операцию. Вовремя сделанная операция намного (и это неоднократно доказано большими исследованиями, проведенными и в России, и в мире) снижает риск развития инсульта.
Техника таких операций давно отработана и выполняется, в том числе и нашими хирургами: под наркозом выполняется разрез на шее, выделяется сонная артерия, разрезается и из её просвета удаляется опасная бляшка, потом артерия зашивается. Срок госпитализации приблизительно составляет 5-8 дней.
Как и любая операция, такое вмешательство имеет свои осложнения, да и проводится она под общим наркозом, который многим просто противопоказан, особенно пациентам в возрасте и с сопутствующей сердечной патологией. Но если опасное сужение сосуда нашли и показана операция, ничего не остается – последствия неминуемого инсульта гораздо серьезнее риска операции.
От чуда до реальности один прокол
- Стоимость: 100 000 – 250 000 руб.
- Продолжительность: 40 минут
- Госпитализация: 1-2 дня в стационаре
В настоящее время есть альтернатива открытой операции на сонных артериях! Во всём мире, в том числе и в нашей Клинике давно активно используется другой вид операции: никаких разрезов, никакого наркоза, пребывание в больнице всего 2-3 дня, после этого человек полностью работоспособен!
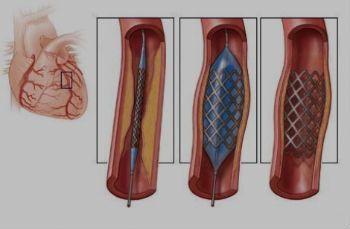
Такое вмешательство называется баллонной ангиопластикой и стентированием сонной артерии, проводится оно следующим образом: через прокол артерии в паху в область сужения сонной артерии вводится баллон и раздувается под большим давлением, раздавливая атеросклеротическую бляшку, тем самым, освобождая артерию для тока крови.

В область удалённой бляшки устанавливается специальный каркас – стент, который препятствует повторному сужению артерии в этом месте. Учитывая, что не производится никаких разрезов, нет общего наркоза – такая операция возможна у любой категории пациентов и период госпитализации составляет всего пару дней.
Фантастика? Нет. Такая процедура возможна и с успехом выполняется специалистами нашего отделения практически на любых артериях человека, спасая пациентов от стенокардии, инфаркта, гангрены, повышенного “почечного” давления и других опасных проявлениях атеросклероза. Похожее вмешательство выполняется и при патологических расширениях артерий – аневризмах, которые опасны своим внезапным разрывом. По данным различных исследований, проведенных у нас и зарубежом, ангиопластика является не только альтернативой открытым операциям на артериях, но и по ряду показателей значительно их превосходит. Единственный минус такой операции – её относительная дороговизна. Но когда нет здоровья, то зачем тогда деньги?
Запомните: болезни значительно легче и дешевле предотвратить, чем потом лечить их последствия. Приходите – мы Вам поможем!
Источник
