Сужение сосуда в мочеточнике

Стриктура мочеточника – это аномальное сужение канала мочеточника, полностью или частично нарушающее его проходимость. В результате нарушения оттока мочи из почки патология становится причиной развития различных заболеваний: пиелонефрита, камнеобразования, гидронефроза, хронической почечной недостаточности, сопровождающихся характерной симптоматикой. Диагностируют стриктуру мочеточника по результатам урографии, УЗИ, МРТ и КТ почек. Лечение оперативное, состоит в иссечении и пластике патологического участка, установке стента.
Общие сведения
Стриктуры мочеточника могут возникать в разных отделах органа и иметь различную длину. Наиболее часто стриктуры наблюдаются на юкставезикальном (переход мочеточника в мочевой пузырь) и пиелоуретеральном (переход лоханки в мочеточник) участках. Патология может быть врожденной и приобретенной. Врожденные сужения выявляются у 0,6% детей, обычно носят односторонний характер. Самой распространенной специфической причиной приобретенных структур является туберкулез. Диагностику и лечение заболевания осуществляют специалисты в сфере практической урологии.
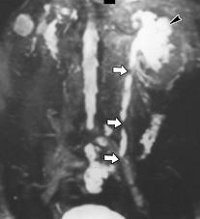
Стриктура мочеточника
Причины
К врожденным стриктурам мочеточника относятся рубцовые изменения стенки протока из-за имеющихся наследственных аномалий, а также его сдавления при пересечении с кровеносными сосудами (например, добавочным почечным сосудом). Причинами приобретенной стриктуры являются:
- повреждения мочеточника в результате операций и различных инструментальных процедур (стентирования мочеточника, уретероскопии и др.), травм, пролежней от камней
- мочевые инфекции (туберкулез, гонорея) и воспаление окружающих тканей (периуретерит)
- радиационное поражение.
При туберкулезе множественные рубцовые сужения формируются на участках подвергшихся инфильтрации и изъязвлениям. Пострадиационные стриктуры наблюдаются, как правило, в его тазовом отделе и могут быть связаны с проведением лучевой терапии при раке простаты, прямой кишки и женских половых органов. Сужения мочеточника после урологических оперативных вмешательств (уретеролитотомии, реконструкции лоханочно-мочеточникового сегмента) могут наблюдаться в любом отделе органа.
Патогенез
Имеющиеся в норме анатомические и физиологические сужения мочеточника при необходимости способны значительно расширяться благодаря его эластичной стенке. В отличие от них при стриктуре мочеточника происходят фиброзно-склеротические изменения, затрагивающие подслизистый, мышечный и наружный слои стенки мочеточника. В свою очередь это приводит к атрофии части мышечных элементов и их замещению на рубцовую ткань, гипертрофии поперечных мышечных волокон, а также к изменениям иннервации стенки.
Вследствие этого в области стриктуры отмечается стойкое уменьшение диаметра выводного протока, приводящее к нарушению нормальной функции мочеточника. На участках выше стриктуры из-за застоя мочи усиливается давление на мочеточник, наблюдается его растяжение, удлинение и извитость, возможно расширение лоханки и развитие гидронефроза (уретерогидронефроза).
Классификация
Истинная стриктура мочеточника по происхождению бывает врожденной и приобретенной. Сужения мочеточника могут быть односторонними и двухсторонними, одиночными и множественными, истинными (вследствие изменений, затрагивающих стенку) и ложными (по причине его компрессии извне).
Симптомы стриктуры мочеточника
Клиническая картина обусловлена нарушением свободного оттока мочи из почки и развитием на этом фоне различных патологических процессов: гидронефроза, пиелонефрита, мочекаменной болезни; при двухстороннем поражении – хронической почечной недостаточности. Пациенты предъявляют жалобы, свойственные данным заболеваниям: на тупые или острые боли в области поясницы, выделение мутной мочи, повышение температуры тела, уменьшение количества мочи, общую интоксикацию, артериальную гипертензию, тошноту, рвоту, мышечные судороги и др.
Диагностика
Диагноз стриктуры мочеточника устанавливает врач-уролог по результатам УЗИ почек, УЗДГ сосудов, рентгеноконтрастного обследования, КТ почек и МРТ. Проведение трехмерной УЗ-ангиографии с диуретической нагрузкой позволяет одновременно увидеть расширенный отдел мочеточника выше стриктуры и оценить сосуды почек.
Рентгенконтрастная урография (экскреторная, инфузионная, ретроградная) дает возможность визуализировать ткани почек и мочевыводящие пути, определить сужение мочеточников, протяженность стриктур, оценить снижение выделительной способности почек. В сложных случаях применяют КТ или МРТ, дополнительно выявляющие заболевания смежных органов и тканей, оказывающих влияние на почки и мочеточники.

КТ-урография. Резкое расширение чашечек и лоханки левой почки (красная стрелка), отсутствие контрастирования суженного левого мочеточника (синяя стрелка).
Лечение стриктуры мочеточника
Патология является абсолютным показанием для оперативного лечения, выбор которого определяется структурно-функциональным состоянием мочеточников и почек, протяженностью и уровнем стеноза. При минимальном поражении почечной ткани выполняют различные реконструктивные операции соответствующего отдела мочеточника, цель которых – ликвидировать сужение протока, восстановить свободный отток мочи из чашечно-лоханочного аппарата почек.
При серьезных поражениях верхних мочевых путей и развитии почечной недостаточности первым этапом оперативного лечения является открытая или пункционная нефростомия. Иногда производится эндоуретеральное рассечение спаек с установкой стента, бужирование и баллонная дилатация суженного отдела мочеточника, но они не дают стойкого эффекта и могут привести к еще большим осложнениям. Основные операции:
- Уретеролизис. Предполагает хирургическое удаление фиброзной ткани, сдавливающей и деформирующей мочеточники извне, для большей эффективности сочетают с резекцией суженного участка и другими реконструктивными операциями.
- Уретероуретероанастамоз. Проводят косую резекцию стриктуры мочеточника и сшивание его концов на специально введенном внутрь катетере; при пиелоуретероанастомозе – после продольного рассечения канала мочеточника (включая его здоровые ткани, стриктуру и часть лоханки) стенки сшивают в поперечном направлении (бок в бок).
- Прямой уретероцистооанастамоз. Выполняют при наличии одиночной стриктуры в юкставезикальном устье, после отсечения которой, неповрежденный конец мочеточника вшивают в стенку мочевого пузыря.
- Непрямой уретероцистоанастамоз. Модифицированная операция Боари применяется при стриктурах мочеточника большой протяженности, позволяет сформировать удаленную часть мочеточника из лоскута мочевого пузыря. При стриктуре в лоханочно-мочеточниковом сегменте для замещения части мочеточника на месте сужения создают лоскут из боковой стенки почечной лоханки (операция Фолея).
- Кишечная пластика мочеточника. При обширных стриктурах выполняют частичную или полную кишечную пластику мочеточника, при которой его суженную часть замещают аутотрансплантатом, сформированным из ткани кишечной стенки. Кишечная пластика – довольно большая по объему и длительности операция, которая противопоказана тяжелобольным и ослабленным пациентам, в остром посттравматическом периоде.
При стриктурах мочеточника, осложненных тяжелыми поражениями почечной ткани (поликавернозным туберкулезом, гидронефрозом, пионефрозом, сморщиванием почки) проводят нефроуретерэктомию (удаление почки и мочеточника).
Прогноз и профилактика
Для достижения благоприятного результата реконструктивно-пластические операции необходимо проводить на ранних стадиях до развития хронической почечной недостаточности. После реконструктивной пластики важную роль играет постоперационная реабилитация. Возможными осложнениями операций по поводу стриктур мочеточника является несостоятельность анастомозов, приводящая к забрюшинным мочевым затекам, развитию мочевой флегмоны, перитонита. Профилактика заключается в предупреждении и своевременном лечении заболеваний, способных стать причиной данной патологии.
Источник
Стеноз мочеточника – это врожденная или приобретенная патология, которая характеризуется полным или неполным сужением просвета мочеточника и нарушением эвакуации мочи.
Причины стеноза мочеточника
По своему происхождению стеноз мочеточника подразделяется на врожденный и приобретенный. Если выяснить точные причины, приводящие к врожденному стенозу невозможно, то этиология приобретенного стеноза известна.
Чаще всего, развитию стеноза мочеточника способствует травма данного органа. Причем, это может быть травма как от внешнего, так и от внутреннего фактора. Из внешних факторов наиболее часто стенозы развиваются на фоне забрюшинной гематомы, которая возникает из-за тупого удара в поясницу. Огнестрельные, ножевые и другие открытые повреждения мочеточника встречаются намного реже, хотя их тоже выделяют как причины приобретенного стеноза мочеточника.
Причиной внутренней травматизации, которая способствует развитию стеноза мочеточника, являются камни, которые образуются в почках. При этом, стеноз не надо путать с облитерацией – состоянием, когда камень, перекрывает просвет мочеточника, нарушая при этом пассаж мочи. Почечно-каменная болезнь приводит к стенозу только в том случае, когда камень повреждает слизистую оболочку мочеточника, где потом развивается воспалительная реакция с образованием соединительной ткани.
Симптомы стеноза мочеточника
Симптоматика стеноза обусловлена нарушением пассажа мочи в мочевой пузырь и задержкой ее в полости почечной лоханки. Это состояние сопровождается растяжением почки и натяжением почечной капсулы, что приводит к развитию острого болевого синдрома. Пациенты жалуются на боли в области поясницы, которые сначала имеют схваткообразный, а позже постоянный характер. Возможна иррадиация болей в наружные половые органы. Чаще наблюдается стеноз одного из мочеточников, поэтому боль, как правило, локализируется с одной стороны.
Если мочу из почки вовремя не эвакуировать, то это приводит к разрушению нефронов и попаданию ее в кровь. У больных тут же развивается температурная реакция, отмечается желтушность кожных покровов, тошнота, рвота и резкий запах мочи изо рта. В клинике это состояние именуется уремией. Без адекватного и своевременного лечения оно заканчивается смертью больных.
Таким образом, если у больного отмечается подобная клиническая симптоматика или у него в анамнезе имеются данные о тупой травме живота, ему необходима немедленная консультация уролога, во избежание развития острого стеноза мочеточника с уремией.
Диагностика стеноза мочеточника
Общий анализ мочи может дать результаты о наличии в моче небольшого количества крови, которая является результатом не самого стеноза, а травмы, предшествующей ему. Таким образом, данный метод диагностики является вовсе неинформативным для постановки диагноза стеноза мочеточника.
«Золотым стандартом» при верификации подобной патологии можно считать экскреторную урографию – исследование, суть которого заключается в рентгенологическом снимке мочеполовой системы, после внутривенного введения контраста. Как правило, результаты исследования указывают на «обрыв» контраста как раз на уровне стеноза. При этом, верхняя часть мочеточника вместе с почкой компенсаторно расширяются и в них скапливается большое количество мочи.
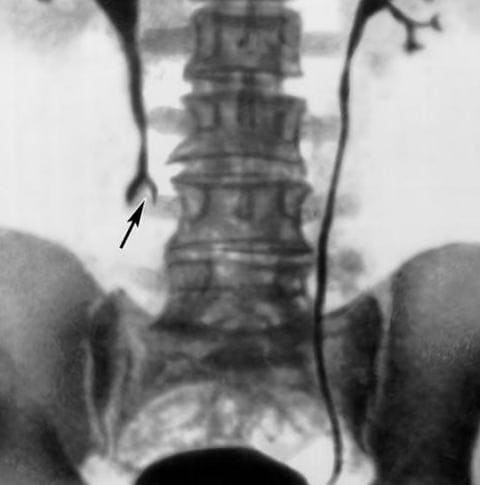
Экскреторная урография: стеноз мочеточника
Ультразвуковое исследование дает возможность выявить на стороне поражения резко измененную и увеличенную почку. При этом, сам мочеточник и место стеноза визуализировать не удается.
Дополнительным современным методом верификации диагноза можно считать цистоскопию. Она заключается в осмотре слизистой оболочки мочевого пузыря при помощи специального оптического прибора. После местной анестезии мочеиспускательного канала по нему вводится металлическая трубка, которая и является цистоскопом. Врач, наблюдая в глазок цистоскопа, может детально осмотреть слизистую оболочку мочевого пузыря. Для верификации стеноза мочеточника, цистоскопия должна быть дополнена внутривенным введением индигокармина. Вещество фильтруется почками и через несколько минут начинает поступать в мочевой пузырь через отверстия мочеточников. Естественно, что при стенозе одного из них, индигокармин выделяется только из одного отверстия, что указывает на наличие патологии.
Лечение стеноза мочеточника
Терапия данного заболевания, в первую очередь, должна быть направлена на эвакуацию мочи из мочевого пузыря. Это может производиться несколькими, абсолютно разными, способами.
Наиболее современным методом считается стентирование мочеточника, которое, в силу своей практичности и малоинвазивности, получило очень широкое распространение на территории Европы и США. При помощи того же цистоскопа, которым выполнялся диагностический осмотр полости мочевого пузыря, производится постановка тоненькой трубочки в полость почечной лоханки через отверстие нефункционирующего мочеточника. Если врачу удается пройти барьер, то с пузырного конца трубки начинает выделяться моча. Как правило, она имеет более концентрированный цвет и может содержать примесь крови.
При невозможности выполнения данного метода, можно воспользоваться чрезкожным дренированием почки. Для этого под местной анестезией выполняется прокол кожи в области поясницы. Иностранные специалисты рекомендуют выполнять данную процедуру под контролем ультразвукового исследования, но при отсутствии последнего можно отталкиваться и от анатомических ориентиров. После того, как игла будет заведена в полость лоханки, по ней проводится резиновый катетер, который фиксируется на коже для постоянного оттока мочи.
Ну и последним методом эвакуации мочи является неотложное оперативное вмешательство, которое выполняется только при наличии всего необходимого оборудования и при соответствующей квалификации врачей. Целью операции является не только эвакуация мочи, но и устранение непосредственной причины нарушения ее оттока. Место стеноза мочеточника, как правило, удаляется, после чего выполняется сшивание двух концов органа. Если стеноз имеет большую протяжность и выполнить его пластику собственными тканями невозможно, для восстановления оттока мочи применяются искусственные протезы. Также известны методики, когда конец мочеточника, отходящий от почки, вшивается в такой же орган с другой стороны. При этом отток мочи из обеих почек происходит в один мочеточник.
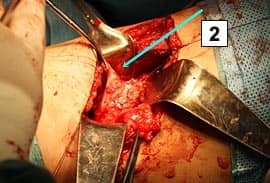
Операция по устранению стеноза мочеточника
Любая из описанных операций заканчивается наложением нефростомы – специальной трубки, которая выводится на кожу поясницы и по которой осуществляется отток мочи. Это делается для того, чтобы в первые дни после операции не нагружать анастомоз мочеточника, который может просто разорваться.
Любой из видов лечения дополняется обязательным назначением антибактериальной терапии. Это делается с целью профилактики вторичного присоединения инфекции. После операций на органах мочеполовой системы чаще всего используют антибиотики цефалоспоринового и фторхинолонового рядов, в частности, цефуроксим или офлоксацин. Они обладают хорошим эффектом в отношении любой патогенной флоры.
Реабилитация после болезни
Реабилитация таких больных, в основном, связана с нефростомой. Если больным приходится несколько месяцев ходить с трубкой, по которой выделяется моча, это доставляет моральные и физические неудобства. Во-первых больных необходимо научить правильно ухаживать за стомой, для того, чтобы не произошло инфицирования послеоперационной раны. Рекомендуется ежедневно менять повязки и обрабатывать место фиксации трубки антисептическими растворами на основе йода или спирта.
Помимо этого, при вялом заживлении раны возможно применение физиотерапевтического лечения в виде магнитотерапии, дарсонвализации или УВЧ. Для улучшения регенерационных способностей необходимо провести около десяти процедур, длительностью в 20-30 минут.
Особенности питания и образ жизни
Больным назначается седьмой стол по Певзнеру, который ограничивает употребление спиртного, кофе, крепкого чая, перченных, соленых, кислых, жареных и копченых продуктов. Кроме этого, больным запрещается употреблять большое количество воды и соков, а также фрукты, способствующие увеличению диуреза. К последним можно отнести арбузы или клубнику. Водный режим у таких пациентов должен быть контролируемым, поэтому им рекомендуется ежедневно записывать данные о количестве употребленной жидкости и выделенной мочи.
Лечение народными средствами
Болевой приступ при стенозе мочеточника очень напоминает обычную почечную колику, которая развивается при почечно-каменной болезни. И если при ней такие народные средства как горячая грелка на область поясницы или небольшое количество алкоголя являются достаточно эффективными, то при стенозе они абсолютно бесполезны. Даже наоборот, тепловые процедуры способствуют образованию большего количества мочи, что приводит к повышению давление в «заблокированной» почке и, как результат, усилению болевого синдрома.
Осложнения стеноза мочеточника
Как уже было сказано, самым грозным осложнением стеноза мочеточника является нарушение нефрогематогенного барьера и попадание мочи в кровь. Вместе с этим существуют и местные осложнения, которые могут быть не менее опасными.
При сильном повышении давления в мочеточнике и почке может наблюдаться разрыв последней. Это сопровождается попаданием мочи в забрюшинное пространство, что сопровождается резкой воспалительной реакцией и нагноением. Если вовремя не ликвидировать процесс, то может развиться сепсис или заражение крови, что также, в большинстве случаев, имеет летальных исход.
Профилактика стеноза мочеточника
Для профилактики стеноза мочеточника большое значение имеет правильное и своевременное лечение травм поясничной области. Даже если при возникновении последней наблюдается обширная забрюшинная гематома, своевременное дренирование последней может полностью предупредить развитие каких-либо осложнений, в том числе и стеноза мочеточника.
Стоит отметить, что есть спортсмены, у которых тупая травма поясницы считается профессиональной. К ним относятся сноубордисты, которые при падениях, в большинстве случаев, приземляются именно на поясницу. Им для профилактики осложнений были придуманы специальные поролоновые щитки, которые смягчают удар во время падения.
Ред. врач уролог, сексолог-андролог Плотников А.Н.
Источник
