Ткань выстилающая кровеносные сосуды
ЭПИТЕЛИАЛЬНАЯ ТКАНЬ [textus epithelialis (LNH); греческий epi- на, поверх + thele сосок; синоним: эпителий, epithelium] – ткань, покрывающая поверхность тела и выстилающая слизистые и серозные оболочки его внутренних органов (покровный эпителий), а также образующая паренхиму большинства желез (железистый эпителий).
Эпителиальная ткань филогенетически наиболее древняя из тканей организма; она представляет собой систему непрерывных пластов эпителиальных клеток – эпителиоцитов. Под слоем клеток эпителиальная ткань располагается соединительная ткань (см.), от которой эпителий четко отграничен базальной мембраной (см.). Кислород и питательные вещества диффундируют в эпителиальную ткань из капилляров через базальную мембрану; в обратном направлении в организм поступают продукты деятельности клеток эпителиальной ткани, а в ряде органов (например, в кишечнике, почках) – также вещества, поглощенные эпителиоцитами и поступающие из них в кровоток. Таким образом, функционально эпителиальная ткань составляет единое целое с базальной мембраной и подлежащей соединительной тканью. Изменение свойств одного из компонентов этого комплекса обычно сопровождается нарушением структуры и функции остальных компонентов. Например, при развитии эпителиальной злокачественной опухоли базальная мембрана разрушается, и опухолевые клетки врастают в окружающие ткани (см. Рак).
Важной функцией эпителиальной ткани является защита подлежащих тканей организма от механических, физических и химических воздействий. Кроме того, через эпителиальную ткань осуществляется обмен веществ между организмом и окружающей средой. Часть клеток эпителиальной ткани специализирована на синтезе и выделении (секреции) специфических веществ, необходимых для деятельности других клеток и организма в целом. Дифференцированные в этом направлении клетки эпителиальной ткани называют секреторными, или железистыми (см. Железы).
Особенности эпителиальной ткани различных органов связаны с происхождением, строением и функциями соответствующих эпителиоцитов. Источниками формирования дефинитивной эпителиальной ткани служат эктодерма, энтодерма и мезодерма, в связи с чем различают эктодермальный, эндодермальный и мезодермальный эпителий. В соответствии с филогенетической классификацией эпителиальной ткани, предложенной Н. Г. Хлопиным (1946), различают следующие типы эпителия: эпидермальный (например, кожный), энтеродермальный (например, кишечный), цело-нефродермальный (например, почечный) и эпендимоглиальный (например, выстилающий мозговые оболочки). Отнесение к эпителиальной ткани эпителия эпендимоглиального типа (см. Нейроэпителий), в частности пигментного эпителия сетчатки глаза (см. Сетчатка) и радужки (см.), а также ряда клеток эндокринной системы, имеющих нейроэктодермальное происхождение (см. Железы внутренней секреции), признается не всеми специалистами. Не является также общепринятым выделение ангиодермального типа эпителиальной ткани (например, эндотелия сосудов), так как эндотелий развивается из мезенхимы и генетически связан с соединительной тканью. Нередко как особые подвиды эпителиальной ткани рассматриваются зачатковый эпителий половых валиков, развивающийся из мезодермы и обеспечивающий развитие половых клеток, а также миоэпителиальные клетки – отростчатые эпителиоциты, обладающие способностью сокращаться, которые охватывают концевые отделы происходящих из многослойного плоского эпителия желез, например слюнных. Названные элементы в морфологическом и функциональном отношениях отличаются от остальных клеток эпителиальной ткани; в частности дефинитивные продукты их дифференцировки не образуют сплошных пластов клеток и не несут защитной функции.
Ошибка создания миниатюры: Файл с размерами больше 12,5 Мпикс
Рис. Схема строения различных видов эпителиальной ткани: а – однослойный плоский эпителий; б – однослойный кубический эпителий; в – однослойный однорядный высокопризматический эпителий; г – однослойный многорядный высокопризматический (мерцательный) эпителий; д – многослойный плоский неороговевающий эпителий; е – многослойный плоский ороговевающий эпителий; ж – переходный эпителий (при спавшейся стенке органа); з – переходный эпителий (при растянутой стенке органа). 1 – соединительная ткань; 2 – базальная мембрана; 3 – ядра эпителиоцитов; 4 – микроворсинки; 5 – замыкающие пластинки (плотные контакты); 6 – бокаловидные клетки; 7 – базальные клетки; 8 – вставочные клетки; 9 – мерцательные клетки; 10 – мерцательные реснички; 11 – базальный слой; 12 – шиповатый слой; 13 – слой плоских клеток; 14 – зернистый слой; 15 – блестящий слой; 16 – роговой слой; 17 – пигментная клетка
Эпителий, все клетки которого соприкасаются с базальной мембраной, называют однослойным. Если при этом клетки распластаны на базальной мембране и ширина их основания намного превосходит высоту, эпителий называют однослойным плоским, или сквамозным (рис., а). эпителиальной тканью этого типа играет важную роль в обмене веществ между средами, которые она разделяет: через выстилку альвеол осуществляется обмен кислородом и двуокисью углерода между воздухом и кровью, через мезотелий серозных оболочек – выпотевание (транссудация) и всасывание серозной жидкости. Если ширина основания эпителиоцитов приблизительно равна их высоте, эпителий называют однослойным кубическим, или низкопризматическим (рис., б). Эпителий такого вида также может принимать участие в двустороннем транспорте веществ. Он обеспечивает более надежную защиту подлежащих тканей, чем однослойный плоский эпителий,
Если высота эпителиоцитов существенно превосходит ширину их основания, эпителий называют однослойным цилиндрическим, или высокопризматическим (рис., в). Эпителий этого вида обычно выполняет сложные и нередко специализированные функции; в нем выделяют ряд подтипов. При одинаковой форме эпителиоцитов высокопризматического эпителия их ядра располагаются приблизительно на одном расстоянии от базальной мембраны и на вертикальном гистологическом срезе кажутся лежащими в один ряд. Такой эпителий называют однорядным цилиндрическим, или однорядным высокопризматическим. Как правило, он выполняет, помимо защитной, еще и функции всасывания (например, в кишечнике) и секреции (например, в желудке, в концевых отделах ряда желез). На свободной поверхности таких эпителиоцитов нередко выявляются особые структуры – микроворсинки (см. ниже); в выстилке кишечника между такими клетками группами или поодиночке лежат выделяющие слизь секреторные элементы (см. Бокаловидные клетки).
Если клетки высокопризматического эпителия имеют разную форму и высоту, то их ядра лежат на разном расстоянии от базальной мембраны, так что на вертикальном гистологическом срезе видно несколько рядов ядер. Этот подвид эпителиальной ткани называют однослойным многорядным высокопризматическим эпителием (рис., г); он выстилает главным образом воздухоносные пути. Ближе к базальной мембране располагаются ядра базальных клеток. Наиболее близкий к свободной поверхности ряд составляют ядра мерцательных клеток, промежуточные ряды ядер – вставочные эпителиоциты и выделяющие слизистый секрет бокаловидные клетки. От базальной мембраны до поверхности слоя эпителиальной ткани простираются тела лишь бокаловидных и мерцательных клеток. Свободная дистальная поверхность мерцательных клеток покрыта многочисленными ресничками – цитоплазматическими выростами длиной 5-15 мкм и диаметром около 0,2 мкм. Слизистый секрет бокаловидных клеток покрывает внутреннюю выстилку воздухоносных путей. Реснички всего слоя мерцательных клеток постоянно движутся, что обеспечивает продвижение слизи с посторонними частицами по направлению к носоглотке и в конечном счете удаление последних из организма.
Таким образом, для всей группы однослойного эпителия термин «однослойный» относится к клеткам и указывает, что все они соприкасаются с базальной мембраной; термин «многорядный» – к ядрам клеток (расположение ядер в несколько рядов соответствует различиям в форме эпителиоцитов).
Многослойный эпителий состоит из нескольких слоев клеток, из которых только базальный слой прилежит к базальной мембране. Клетки базального слоя способны к митотическому делению и служат источником регенерации вышележащих слоев. По мере продвижения к поверхности эпителиоциты из призматических становятся неправильно многогранными и формируют шиповатый слой. Эпителиоциты в поверхностных слоях имеют плоскую форму; заканчивая свой жизненный цикл, они отмирают и заменяются уплощающимися клетками шиповатого слоя. По форме поверхностных клеток такой эпителий называют многослойным плоским неороговевающим (рис., д); он покрывает роговицу и конъюнктиву глаза, выстилает полость рта и слизистую оболочку пищевода. От этого вида эпителия многослойный плоский ороговевающий эпителий кожи – эпидермис (рис., е) отличается тем, что по мере продвижения к поверхности и дифференцировки клеток шиповатого слоя они постепенно подвергаются ороговению (см.), то есть превращаются в чешуйки, заполненные роговым веществом, которые в конечном счете слущиваются и заменяются новыми. В цитоплазме эпителиоцитов появляются гранулы кератогиалина; клетки с этими гранулами (кератосомами) формируют поверх шиповатого слоя зернистый слой. В блестящем слое клетки погибают, и содержимое кератосом в смеси с жирными к-тами выходит в межклеточные пространства в виде маслянистого вещества элеидина. Наружный (роговой) слой состоит из плотно сцепленных роговых чешуек. Многослойный плоский эпителий выполняет в основном защитную функцию (см. Кожа).
Особой формой многослойного эпителия является переходный эпителий мочевых органов (рис., ж, з). Он состоит из трех слоев клеток (базального, промежуточного и поверхностного). При растяжении стенки, напр, мочевого пузыря, клетки поверхностного слоя уплощаются, и эпителий становится тонким, при спадении мочевого пузыря толщина эпителия возрастает, многие базальные клетки как бы выдавливаются кверху, а покровные клетки округляются.
Кровоснабжение и иннервация эпителиальной ткани осуществляются из подлежащей соединительной ткани. При этом кровеносные капилляры в слой эпителиальной ткани не проникают. Исключение составляет сосудистая полоска внутреннего уха, где капилляры локализуются между эпителиоцитами. Нервные волокна формируют свободные нервные окончания, расположенные между эпителиоцитами; в эпидермисе они достигают зернистого слоя. В глубоких слоях эпидермиса нервные окончания выявляются на поверхности особых осязательных клеток Меркеля.
Пограничное положение эпителиальной ткани обусловливает полярность ее клеток, то есть различия в строении частей эпителиоцитов и всего пласта эпителиальной ткани, обращенных к базальной мембране (базальная часть) и к свободной внешней поверхности (апикальная часть). Эти различия особенно заметны в клетках разных подвидов однослойного эпителия, например в энтероцитах. Гранулярный эндоплазматический ретикулум (см.) и большинство митохондрий (см.) обычно смещены в базальную часть, а комплекс Гольджи, остальные органоиды и различные включения (см. Клетка), как правило, локализуются в апикальной части. Помимо общеклеточных, эпителиоциты имеют ряд специальных органоидов. На свободной поверхности клеток эпителиальной ткани располагаются микроворсинки – пальцеобразные выросты цитоплазмы диаметром около 0,1 мкм, участвующие в процессах всасывания. По-видимому, микроворсинки способны сокращаться. К их концам прикрепляются пучки актиновых микрофиламентов диаметром около 6 нм, между которыми у основания микроворсинки имеются миозиновые микрофиламенты. В присутствии АТФ актиновые микрофиламенты втягиваются в зону терминальной сети, и микроворсинки укорачиваются. Системы плотно прилегающих друг к другу микроворсинок высотой 0,9-1,25 мкм образуют исчерченную кайму на поверхности кишечного эпителия (см. Кишечник) и щеточную кайму на поверхности эпителиоцитов проксимальных извитых канальцев почки (см.). На поверхности мерцательных клеток кубического или многорядного мерцательного эпителия воздухоносных путей (см. Нос), маточных труб (см.) и др. располагаются реснички (киноцилий, ундулиподии), стержни которых (аксонемы) связаны с базальными тельцами и нитчатым конусом цитоплазмы (см. Тельца базальные). В аксонеме каждой реснички различают 9 пар (дублетов) периферических микротрубочек и центральную пару одиночных микротрубочек (синглетов). На периферических дублетах имеются «ручки» из обладающего АТФ-азной активностью белка динеина. Полагают, что этот белок играет основную роль в обеспечении движений ресничек.
Механическая прочность эпителиоцитов создается цитоскелетом – сетью фибриллярных структур в цитоплазме (см.). В этой сети присутствуют промежуточные филаменты толщиной около 10 нм – тонофиламенты, которые складываются в пучки – тонофибриллы, достигающие максимального развития в многослойном плоском эпителии. Клетки эпителиальной ткани связываются в пласты с помощью различных межклеточных контактов: интердигитаций, десмосом, плотных контактов, которые, в частности, препятствуют проникновению содержимого кишечника между эпителиоцитами и др. С базальной мембраной эпителиоциты связаны полудесмосомами; к последним прикрепляются тонофибриллы.
Регенерация эпителиальной ткани осуществляется путем деления эпителиоцитов. Стволовые (камбиальные) клетки располагаются либо непосредственно между другими клетками (большинство подвидов однослойного эпителия), либо в углублениях (криптах), вдающихся в соединительную ткань, либо среди наиболее близких к базальной мембране эпителиоцитов (базальные клетки многорядного мерцательного и переходного эпителия, клетки базального и шиповатого слоев многослойного плоского эпителия). При небольших дефектах слоя эпителиальной ткани соседние эпителиоциты наползают на дефект, быстро закрывая его; некоторое время спустя начинается активное деление окружающих клеток, обеспечивающее полное восстановление слоя эпителия. В закрытии больших дефектов эпидермиса участвуют также эпителиоциты потовых желез и фолликулов волос, расположенные в глубине дермы.
При нарушении процессов регенерации вследствие изменения трофики, хронического воспаления, мацерации возможно появление поверхностных (см. Эрозия) или глубоких (см. Язва) дефектов эпителия кожи и слизистых оболочек. Строение эпителиальной ткани может отклоняться от нормы при изменении формы и функции органа. Например, при ателектазе плоский эпителий альвеол становится кубическим (гистологическая аккомодация). Более стойкие изменения структуры эпителиальной ткани, например переход однослойного эпителия в многослойный, называют метаплазией (см.). При ожогах, воспалительных процессах и т. п. нередко развивается отек, происходит слущивание (десквамация) и отслоение эпителия от базальной мембраны. Гипертрофические процессы проявляются в развитии атипических разрастаний на поверхности эпителиальной ткани и врастании тяжей эпителиоцитов в подлежащую ткань. В эпидермисе нередко наблюдаются нарушения процессов ороговения в виде кератозов (см.), гиперкератоза (см.), ихтиоза (см.). В органах, паренхима которых представлена специализированной эпителиальной тканью, возможны различные виды дистрофии (паренхиматозная или смешанная), а также атипическая регенерация с замещением эпителиальной ткани разрастаниями соединительной ткани (см. Цирроз). Для старческих изменений характерны атрофические процессы в эпителиальной ткани и нарушения трофики, которые в неблагоприятных условиях могут привести к анапластическим изменениям (см. Анаплазия). Эпителиальная ткань является источником развития разнообразных как доброкачественных, так и злокачественных опухолей (см. Опухоли, Рак).
Библиогр.: Гистология, под ред. В. Г. Елисеева и др., с. 127, М., 1983; X л о-п и н Н. Г. Общебиологические и экспериментальные основы гистологии, Д., 1946; Хэм А. и Кормак Д. Гистология, пер. с англ., т. 2, с. 5, М., 1983
Я. Е. Хесин.
Источник
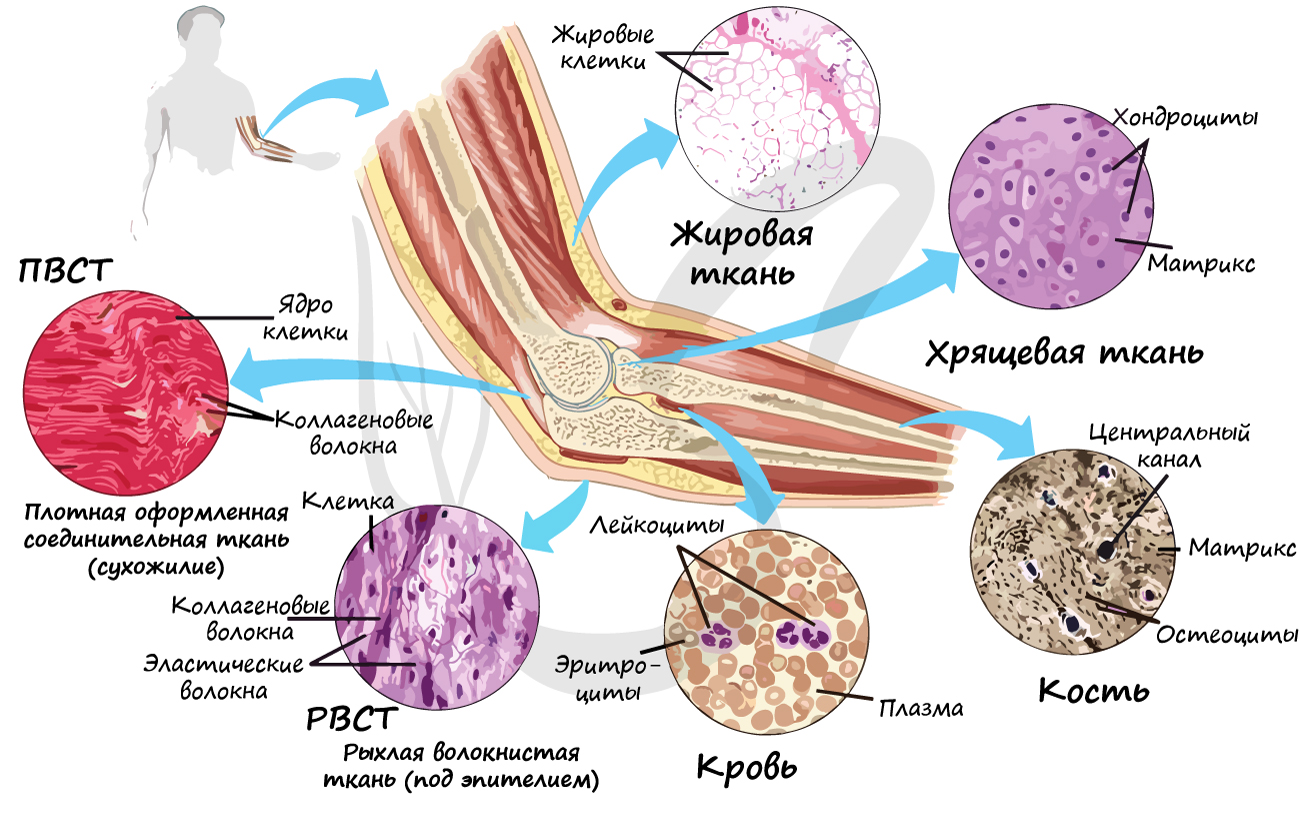
Группа соединительных тканей объединяет собственно соединительные ткани (РВСТ и ПВСТ), соединительные ткани со специальными свойствами (ретикулярная, жировая, слизистая, пигментная), скелетные соединительные ткани (хрящевая и костная). В рамках школьного курса к соединительным тканям относят жидкую подвижную кровь, строение которой мы изучим в разделе “Кровеносная система”.
Что же общего между жидкой подвижной кровью и плотной неподвижной костью? Общим оказываются три основополагающих признака соединительных тканей:
- Хорошо развито межклеточное вещество
- Наличие разнообразных клеток
- Общее происхождение – из мезенхимы (которая развивается из мезодермы)
Межклеточное вещество соединительных тканей состоит из волокон и основного аморфного вещества (неволокнистый компонент). Волокна могут быть коллагеновыми, эластическими и ретикулярными.
Очевидно, что соединительная ткань образована тремя компонентами: клетки, волокна, основное аморфное вещество.
Собственно соединительные ткани
Собственно соединительные ткани объединяет то, что они содержат коллагеновые волокна (одни или вместе с эластическими), не отличаются высоким содержанием минеральных соединений.
Рыхлая волокнистая соединительная ткань (РВСТ) содержит клетки разной формы: фибробласты (юные), фиброциты (зрелые). РВСТ содержится во всех внутренних органах (образует строму большинства органов), она располагается по ходу прохождения кровеносных, лимфатических сосудов и нервов, образует соединительнотканные прослойки, сосочковый слой дермы.
Особенности рыхлой волокнистой соединительной ткани: преобладает основное аморфное вещество (отсюда “рыхлая”, не плотная), коллагеновые и эластические волокна лежат произвольно, не ориентированы в одном направлении.
Обратите внимание на название клеток: фибробласты, фиброциты – эти слова происходят от (лат. fibra – волокно). В соединительных тканях имеются три основных типа волокон:
- Коллагеновые – обеспечивают механическую прочность
- Эластические – обуславливают гибкость тканей
- Ретикулярные – образуют ретикулярные сети, служащие основой многих органов (печень, костный мозг)

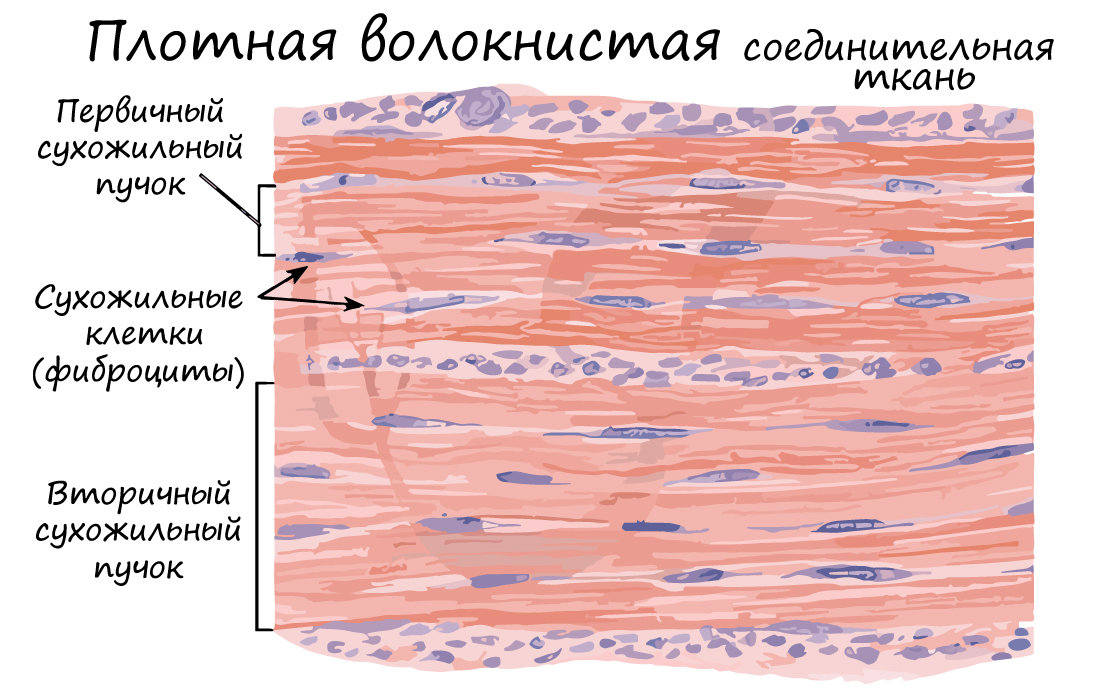
Плотная волокнистая соединительная ткань (ПВСТ) отличается преобладанием волокон (в основном коллагеновых) над клетками (отсюда термин – плотная).
Волокна могут быть ориентированы в одном направлении (оформленная ПВСТ) или нет (неоформленная ПВСТ).
Неоформленной ПВСТ образован сетчатый (глубокий) слой дермы. Оформленной ПВСТ образованы связки, сухожилия, фасции мышц, капсулы внутренних органов.
Соединительные ткани со специальными свойствами
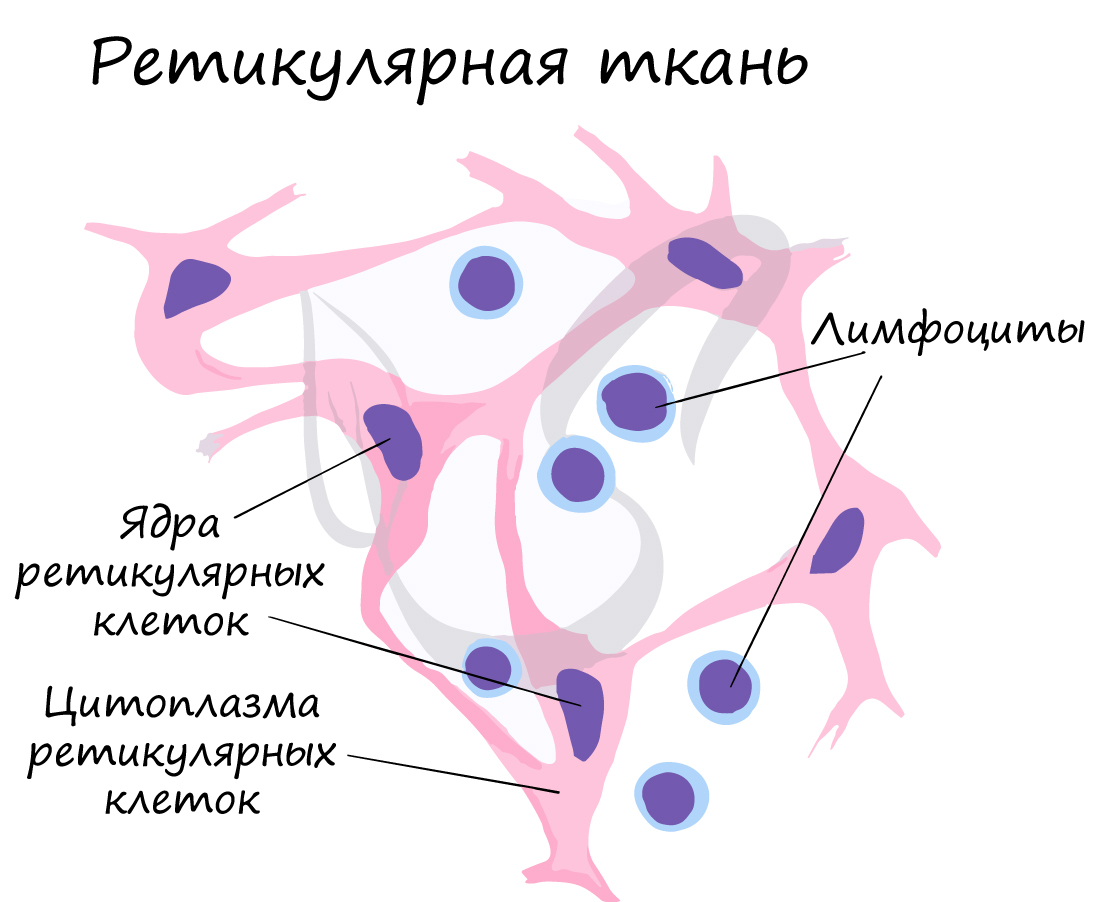
Ретикулярная ткань (от лат. reticulum – сетка) образует строму (опорную структуру) кроветворных и иммунных органов. Состоит из отростчатых ретикулярных клеток и ретикулярных волокон, объединенные в сетевидную структуру.
Ретикулярная ткань является компонентом более сложных кроветворных тканей – миелоидной и лимфоидной. Здесь зарождаются все клетки кровеносной и иммунной систем, ретикулярная ткань создает микроокружение, необходимое для такого развития.
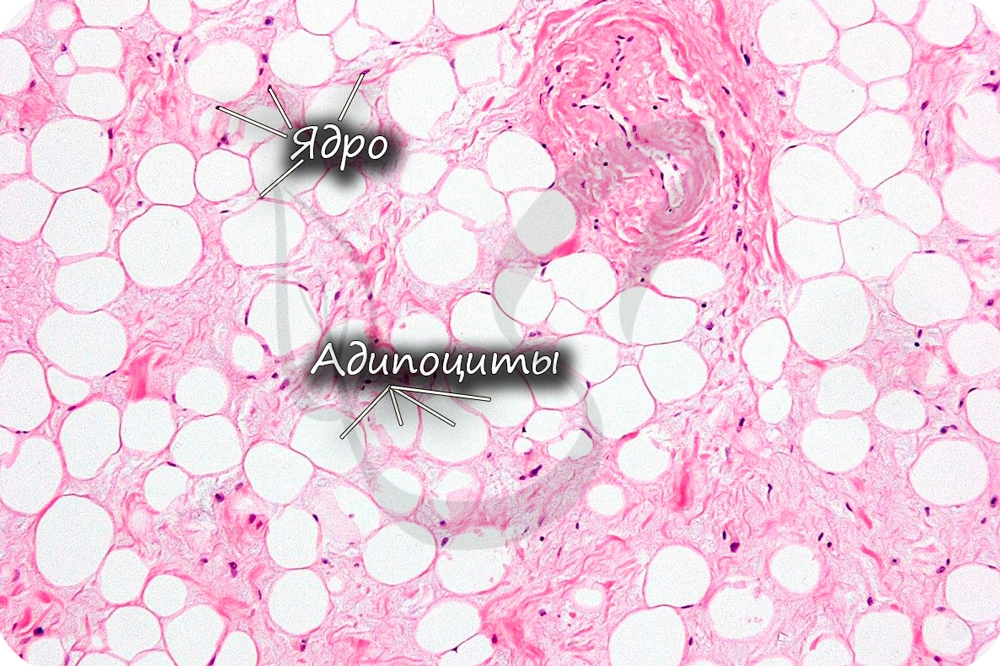
Жировая ткань состоит из скопления жировых клеток (адипоцитов – от лат. adipis – жир + cytos – клетка). Скопления адипоцитов образуют подкожную жировую клетчатку, большой и малый сальники, капсулы внутренних органов (почек), желтый костный мозг в диафизах костей.
Функции жировой ткани:
- Жировая ткань создает резервный запас питательных веществ, накапливает жиры (липиды – от греч. lípos – жир).
- Секретирует гормоны – эстроген, лептин.
- Обеспечивает теплоизоляцию
- Предупреждает повреждения внутренних органов (защитная функция).
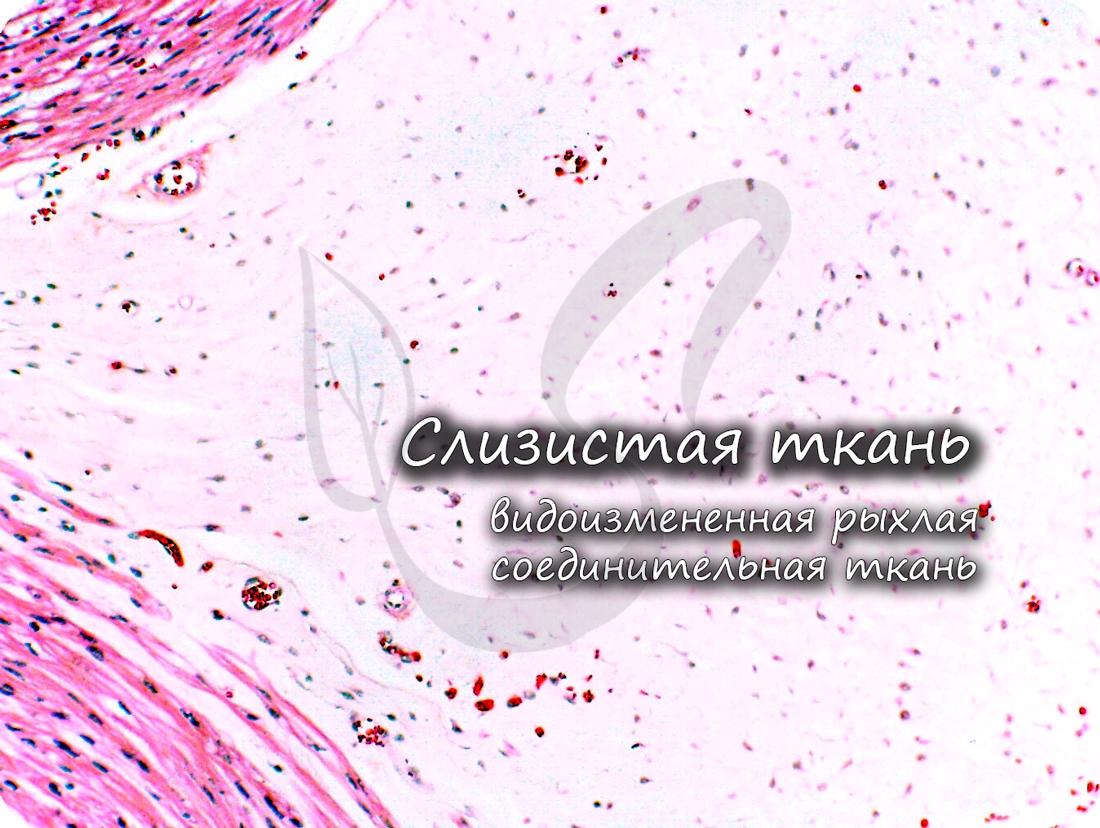
Слизистая (студенистая) ткань встречается в норме только между плодными оболочками и в составе пупочного канатика зародыша. Ее относят к эмбриональным тканям, на постэмбриональном этапе развития она отсутствует.
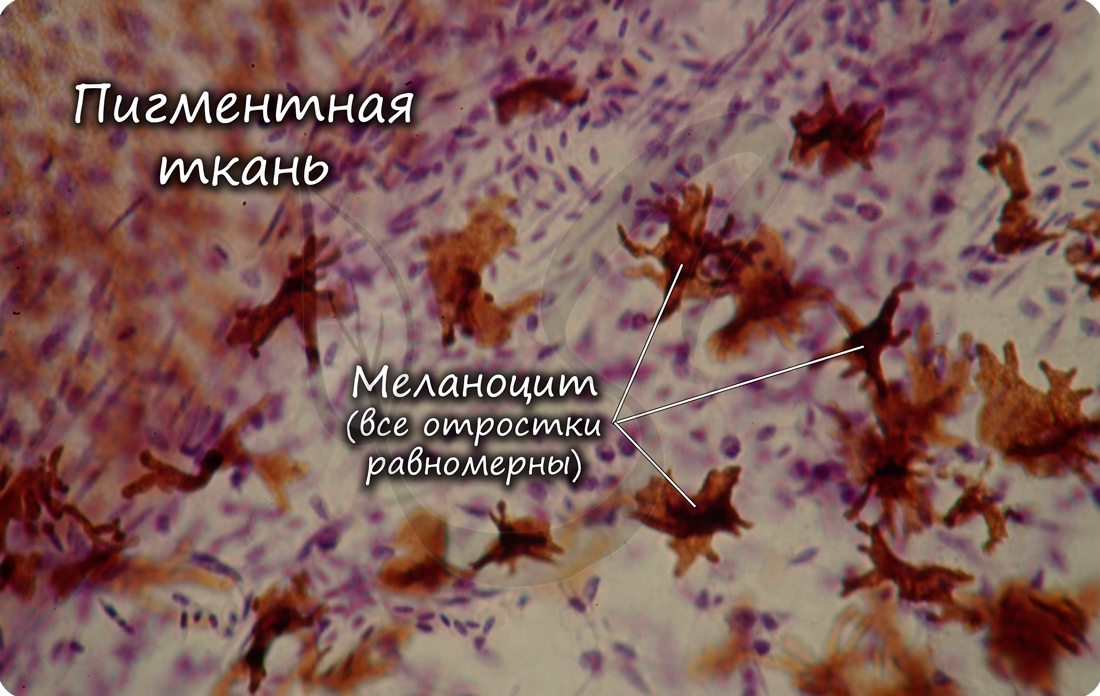
Пигментная ткань отличается большим скоплением пигментных клеток – меланоцитов (от греч. melanos – «чёрный»), развита на отдельных участках тела: в радужке глаза, вокруг сосков молочных желез.
Скелетные соединительные ткани
К скелетным тканям относятся хрящевая и костная ткани, которые создают опорно-двигательный аппарат, выполняют защитную, механическую и опорную функции, принимают активное участие в минеральном обмене (обмен кальция, фосфора). Играют формообразующую роль в процессе эмбриогенеза и постэмбрионального развития (на месте многих будущих костей вначале образуется хрящ).
Хрящевая ткань состоит из молодых клеток – хондробластов, зрелых – хондроцитов (от греч. chondros – хрящ). Межклеточное вещество хрящевой ткани на 4-7% состоит из минеральных соединений, упругое, содержит много воды (особенно в молодом возрасте). С течением времени воды в хряще становится меньше и его функция постепенно нарушается.
В хрящевой ткани, как и в эпителии, отсутствуют кровеносные сосуды, благодаря чему хрящи отлично приживаются после пересадки. Во многих случаях хрящ покрыт надхрящницей – волокнистой соединительной тканью, которая участвует в росте и питании хряща, которое происходит диффузно.
Хрящевая ткань может быть 3 видов: гиалиновая, эластическая и волокнистая.
Гиалиновая хрящевая ткань образует суставные поверхности костей, метафизы трубчатых костей в период их роста, хрящи воздухоносных путей (гортани, трахеи и крупных бронхов), передние отделы ребер. Эластическая хрящевая ткань образует ушные раковины, хрящи носа, средних бронхов, надгортанник. Волокнистая хрящевая ткань формирует межпозвоночные диски.
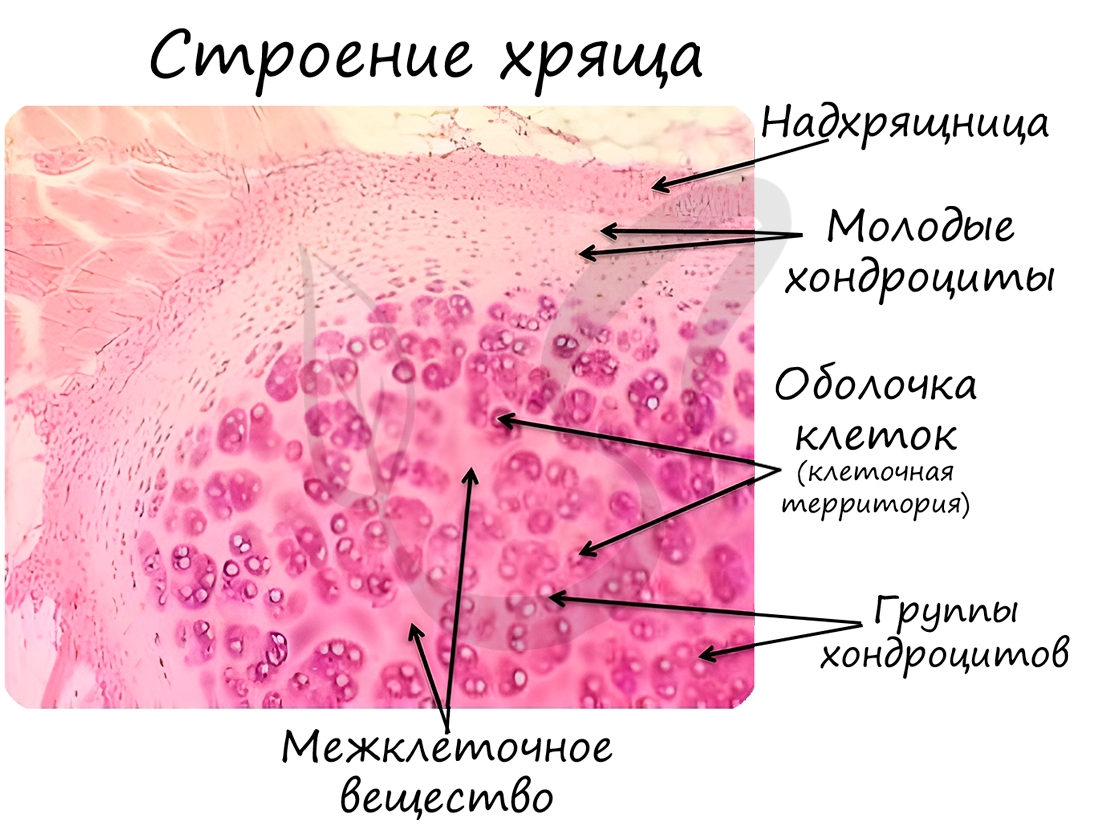
Хрящевая ткань выстилает поверхность костей в месте образования суставов. При нарушении в ней обменных процессов хрящевая ткань начинает заменяться костной, что сопровождается скованностью и болезненностью движений, возникает артроз.
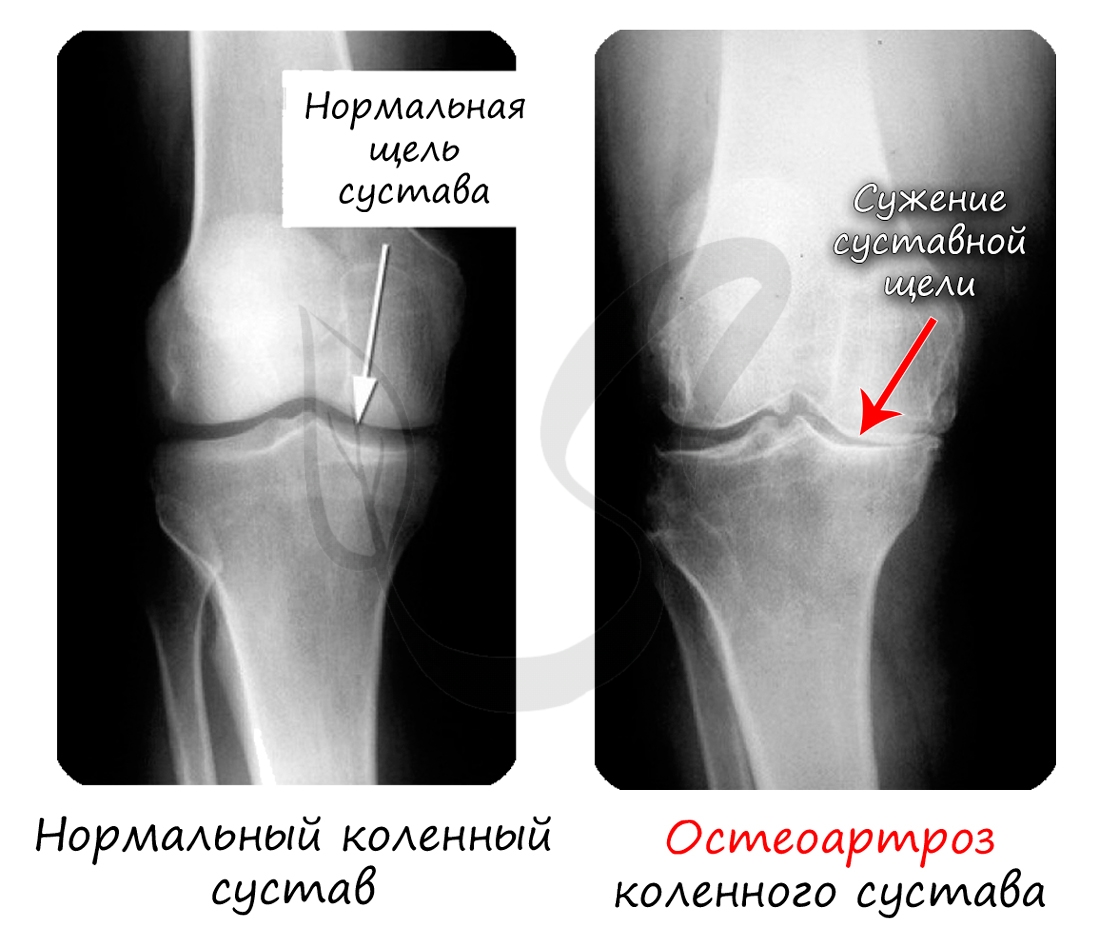
Костная ткань состоит из клеток и хорошо развитого межклеточного вещества, пропитанного минеральными солями (составляют около 60-70%), преобладающим из которых является фосфат кальция Ca3(PO4)2.
В костной ткани активно идет обмен веществ, интенсивно поглощается кислород. Кости – это вовсе не что-то безжизненное, в них постоянно появляются новые и отмирают старые клетки. В кости можно обнаружить следующие типы клеток:
- Остеобласты (др.-греч. osteo – кость) – молодые клетки
- Остеоциты – зрелые клетки (от греч. osteon – кость и греч. cytos – клетка)
- Остеокласты (от греч. klastos – разбитый на куски, раздробленны) – отвечают за обновление кости, разрушают старые клетки
Остеокласт (образуется путем слияния клеток, постклеточная структура – симпласт) – фагоцитарно активен, способен разрушать костное вещество.
Разрушение (резорбция) костной ткани – необходимая составная часть перестройки структуры кости, которая происходит в течение всей жизни.

Принципиальное отличие большинства костей от хрящей – наличие сосудов. Ткань, окружающая кость снаружи, – надкостница, содержит остеобласты и остеокласты. От сосудов надкостницы отходят многочисленные ветви, которые направляются внутрь кости и питают ее.
Кость растет в ширину за счет деления клеток надкостницы, в длину – за счет деления клеток эпифизарной пластинки (хрящевой пластинки роста).
Кость состоит из компактного и губчатого вещества. Губчатое костное вещество образуют костные пластинки, которые объединяются в трабекулы (имеют форму дуг/арок). Губчатое вещество образует внутренние части губчатых и плоских костей, эпифизы трубчатых костей, внутренний слой диафиза. Содержит орган кроветворение – красный костный мозг.
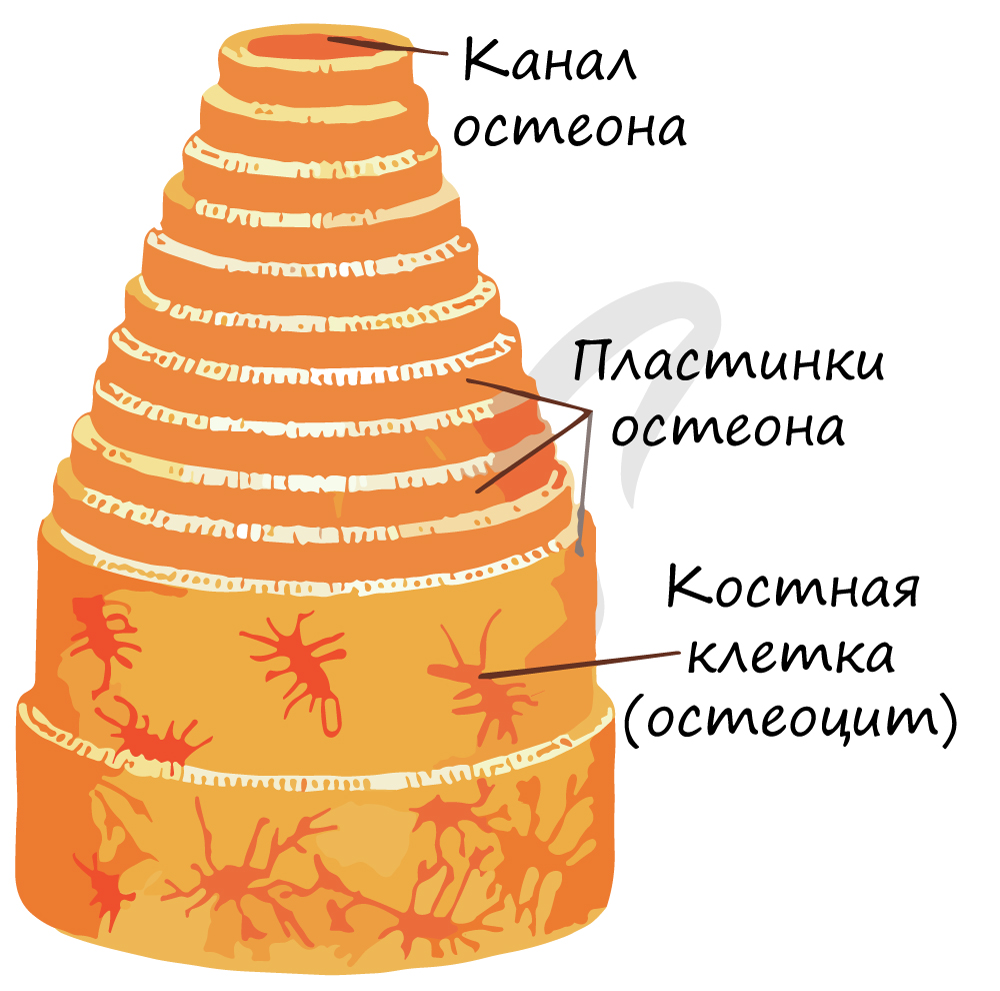
Компактное вещество почти не имеет промежутков, костные пластинки имеют концентрическую форму (полые цилиндры, вложенные друг в друга). Компактное вещество образует поверхности плоских и губчатых костей, поверхностный слой эпифиза и основную часть диафиза.
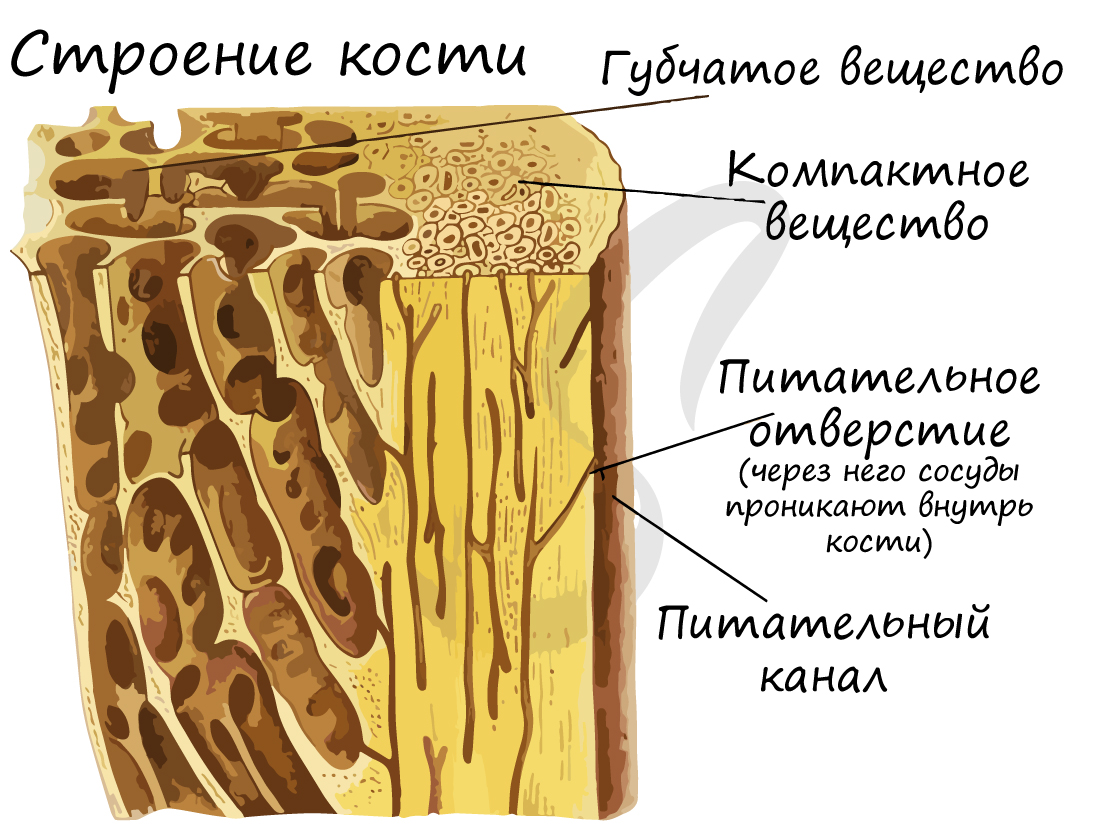
Структурной единицей компактного вещества является остеон (Гаверсова система). В Гаверсовом канале, расположенном в центре остеона, проходят кровеносные сосуды – источник питания для костной ткани. По краям канала лежат юные клетки, остеобласты, и стволовые клетки. Вокруг канала лежат соединенные друг с другом остеоциты, образующие пластинки.

Кость состоит из двух компонентов:
- Неорганический (минеральный) компонент костной ткани (60-70%)
Межклеточное вещество костной ткани содержит коллагеновые волокна, которые пропитаны минеральными солями, главным образом – фосфатом кальция Ca3(PO4)2 и кристаллами гидроксиапатита.
Минеральный компонент обеспечивает прочность кости. Благодаря нему костная ткань выполняет опорную функцию и способна выдерживать значительные нагрузки.
С возрастом содержание минерального компонента уменьшается (как и другого – органического компонента), в результате кость становится более ломкой и хрупкой, возникает склонность к переломам. Истончение костной ткани называется остеопороз (от греч. osteon – кость + греч. poros – пора).
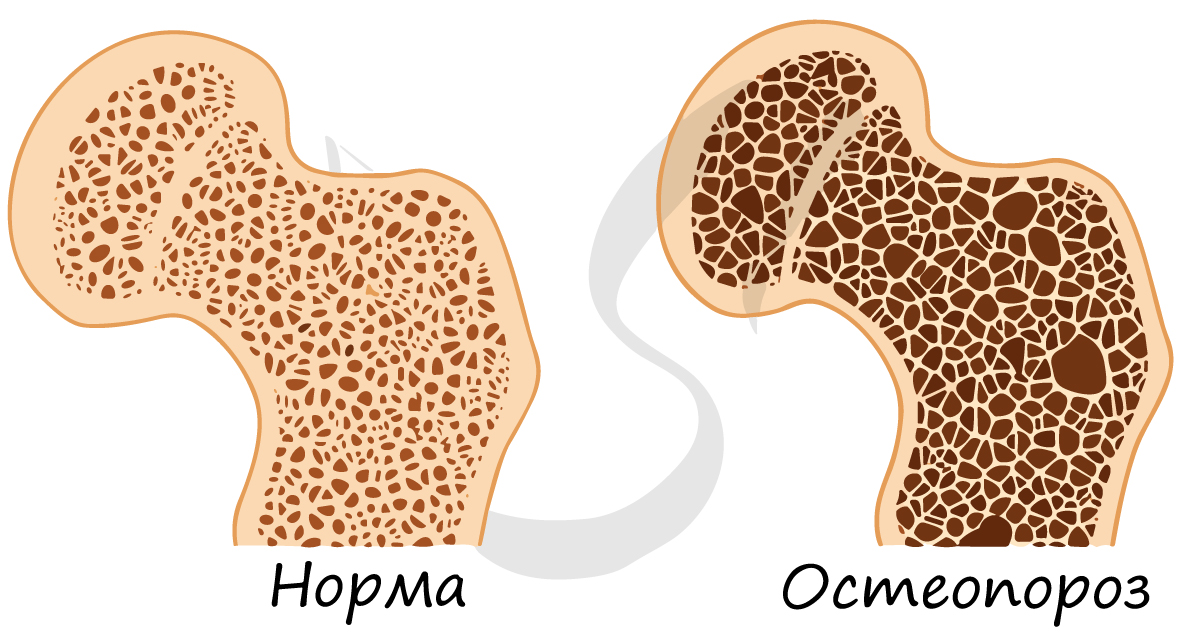
- Органический компонент костной ткани (10-20%)
Органический компонент представлен белками (коллаген – фибриллярный белок), липидами (жирами). Он обеспечивает эластичность кости – способность сопротивляться сжатию, растяжению.
Если провести мацерацию кости (химический опыт) – обработать кость сильными кислотами с целью ее деминерализации, то она станет настолько гибкой, что ее можно завязать в узел. Это возможно благодаря тому, что после опыта в костях остается только органический компонент – все соли растворяются (неорганический компонент исчезает).

Органический компонент превалирует в костях новорожденных. Их кости очень эластичные. Постепенно минеральные соли накапливаются, и кости становятся твердыми, способными выдержать значительные физические нагрузки.
Происхождение
Соединительные ткани развиваются из мезодермы – среднего зародышевого листка. Более точно – из мезенхимы, которая развивается из мезодермы.
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Источник
