Топография сосудов переднего средостения
Оглавление темы “Топография средостения.”:
- Средостение. Mediastinum. Границы средостения. Определение средостения.
- Топография средостения. Верхнее средостение. Нижнее средостение. Переднее средостение. Среднее средостение. Заднее средостение.
Средостение. Mediastinum. Границы средостения. Определение средостения.
Комплекс органов (сердце с перикардом и большими сосудами, а также другие органы), которые заполняют пространство между медиастинальньши частями париетальной плевры, называется средостением, mediastinum. Органы средостения окружены клетчаткой.
Спереди средостение ограничено грудиной и внутригрудной фасцией.
Сзади средостение ограничено грудным отделом позвоночника, шейками ребер и предпозвоночной фасцией.
Боковыми стенками средостения являются идущие в сагиттальном направлении листки внутригрудной фасции и прилежащие к ним средостенные части париетальной плевры.
Нижнюю стенку средостения образуют диафрагма и диафрагмальная фасция. Следует подчеркнуть, что все перечисленные фасции являются отдельными частями внутригрудной фасции, fascia endothoracica.
Верхнюю стенку средостения составляют отдельные фасциальные тяжи и листки, расположенные между органами и сосудами и верхней частью париетальной фасции груди — membrana suprapleuralis — на уровне верхней апертуры грудной клетки.
В связи с тем, что переходные складки плевры спереди и сзади значительно приближаются друг к другу, средостение на поперечном разрезе имеет почти круглую форму.
Топография средостения. Верхнее средостение. Нижнее средостение. Переднее средостение. Среднее средостение. Заднее средостение.
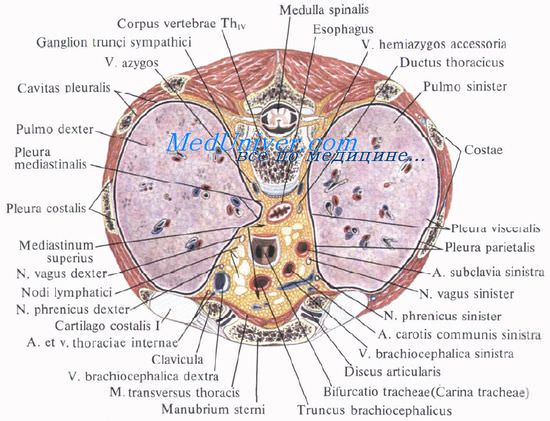
Средостение делят на верхнее и нижнее.
Границей между ними является условная горизонтальная плоскость, проведенная на уровне верхнего края корней легких (бифуркации трахеи), что соответствует IV—V грудным позвонкам сзади и 2—3-му межреберью спереди.
Верхнее средостение, mediastinum superius, включает все образования, расположенные выше этой границы.
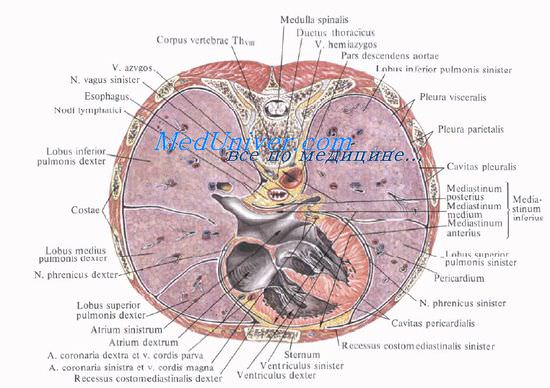
Нижнее средостение, mediastinum inferius, расположенное ниже этой плоскости, делится, в свою очередь, на переднее, среднее и заднее.
Переднее средостение, mediastinum anterius, в виде узкой щели располагается между телом грудины и примыкающими отделами межреберий и передней стенкой перикарда; содержит клетчатку, внутренние грудные сосуды, окологрудинные, предперикардиальные и передние средостенные лимфатические узлы.
Среднее средостение, mediastinum medium, содержит перикард с заключенным в нем сердцем и внутриперикардиальными отделами крупных сосудов, бифуркацию трахеи и главные бронхи, легочные артерии и вены, диафрагмальные нервы, лимфатические узлы.
Заднее средостение, mediastinum posterius, ограничено спереди бифуркацией трахеи, бронхоперикардиальной мембраной и задней стенкой перикарда, сзади — телами IV—XII грудных позвонков, покрытых предпозвоночной фасцией. В заднем средостении расположены нисходящая аорта и пищевод, непарная и полунепарная вены, симпатические стволы, внутренностные нервы, блуждающие нервы, грудной проток и лимфатические узлы.
Учебное видео анатомии и топографии средостения
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия груди (грудной клетки)”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 15.9.2020
Источник
Пространство,
заключенное между внутренними
поверхностями легких с покрывающей их
плеврой, получило название средостения,
mediastinum.
Общее средостение, mediastinum
commune,
условной фронтальной плоскостью,
проходящей через корни легкого (по
трахее и бронхам), подразделяется на
два отдела: переднее средостение,
mediastinum
anterior,
и заднее средостение, mediastinum
posterior.
Переднее
средостение по своим размерам больше
и занимает приблизительно 2/3
протяженности общего средостения.
Переднее средостение
в свою очередь подразделяется на
передневерхнее и передненижнее
средостение.
Заднее средостение
подобным же образом делится на задневерхнее
и задненижнее средостение.
Переднее средостение
В переднем
средостении расположены вилочковая
железа, сердце с сосудами, а также
грудобрюшные нервы и сосуды.
Вилочковая
железа. Зобная или вилочковая железа
glandula
thymus,
залегает в верхнем межплевральном или
зобном поле, area
interpleurica
superior
s.
thymica,
за рукояткой грудины. Она достигает
полного развития у ребенка 2–3 лет, а
далее”претерпевает процесс обратного
развития. В периоде расцвета она достигает
большой величины и прикрывает не только
органы переднего средостения, но и
легкие. У детей она имеет розоватую
окраску; у взрослых железистая ткань
подвергается жировому перерождению и
приобретает желтоватую окраску. Она
нередко подвергается злокачественному
перерождению (тимома), благодаря чему
является объектом хирургических
вмешательств.
Сверху на некотором
расстоянии от вилочковой железы
располагается щитовидная железа; снизу
– передневерхняя поверхность сердечной
сумки; с боков она граничит со средостеночной
плеврой.
В
окружности железы в толще жировой
клетчатки, больше спереди, располагаются
передние средостеночные лимфатические
узлы, l-di
mediastinales
anteriores,
в количестве 10–12. Эти лимфатические
узлы нередко при патологических процессах
значительно увеличиваются в своих
размерах и сдавливают глубжележащие
вены. Наступающие вследствие этого
значительные расстройства кровообращения
в этих случаях требуют хирургического
вмешательства.
При
гиперфункции вилочковой железы в детском
возрасте возникает особое патологическое
состояние – status
thymicolymphaticus.
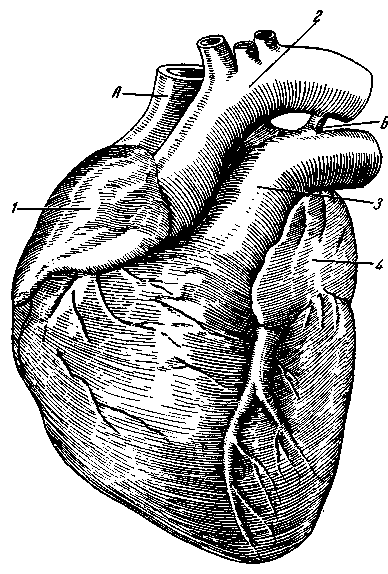
Восходящая
аорта. Aorta
ascendens
начинается из левого желудочка сердца
на уровне третьего межреберного
промежутка. Она располагается позади
грудной кости и по своим размерам лишь
несколько уступает ей по ширине. Длина
ее 5–6 см. На уровне второго правого
грудино-реберного сочленения она
поворачивает влево и назад, переходя в
дугу аорты, arcus
aortae.
Из
трех крупных сосудов основания сердца
восходящая аорта является по порядку
вторым сосудом: справа от нее лежит v.
cava
superior
а слева – a.
pulmonalis.
Таким образом,
восходящая аорта залегает по середине
между указанными двумя сосудами.
Дуга
аорты. Arcus
aortae
перебрасывается спереди назад через
корень левого легкого, на котором как
бы «сидит верхом». Как упоминалось,
через корень правого легкого перекидывается
непарная вена сзади наперед.
Дуга
аорты начинается на уровне второго
грудино-реберного сочленения и образует
выпуклую кверху дугу, верхняя часть
которой соответствует центру рукоятки
грудины. Она окружена следующими
образованиями: сверху к ней прилежит
левая безымянная вена, v.
anonyma
sinistra,
снизу проходят поперечная пазуха сердца,
sinus
transversus
pericardii,
бифуркация лёгочной артерии,
левый
возвратный нерв n.
recurrens
sinister,
и облитерированный артериальный проток,
ductus
arteriosus
(Botalli).

Рис. 101. Схема
расположения боталлова протока.
А –
верхняя
полая вена; Б – боталлов проток: 1
–
правое
ушко; 2 – дуга аорты; 3
–легочная
артерия;
4
– левое
ушко.
Артериальный
проток. Ductus
arteriosus
(Botalli),
или боталлов проток, представляет собой
анастомоз между дугой аорты и легочной
артерией, имеющий большое значёниё в
утробном кровообращении. У ребёнка к
3–6 месяцам жизни он обычно запустевает
и превращается в облитерированную
артериальную связку, lig.
arteriosum
(Botalli)
(рис. 101). Лёгочная артерия. A.
pulmonalis
выходит из артериального конуса, conus
arteriosus,
правого желудочка. Она лежит слева от
восходящей аорты. Ее начало соответствует
второму межреберному промежутку слева.
Подобно аорте, начальный отдел легочной
артерии вдается в полость сердечной
сумки. Это имеет важное практическое
значение, так как позволяет при гнойных
процессах в легких, например при
бронхоэктазиях, производить перевязку
основной ветви легочной артерии через
полость сердечной сумки. Такая перевязка
в настоящее время нередко производится
как предварительный этап
перед пульмонэктомией или как
самостоятельная операция, так как после
перевязки в большинстве случаев наступает
улучшение и часто необходимость второго
этапа операции – удаления легкого –
отпадает (А. Н. Бакулев, Ф. Г. Углов).
Верхняя
полая вена. V.
cava
superior
образуется слиянием двух безымянных
вен на уровне прикрепления первого
реберного хряща к грудине. Она представляет
собой широкий сосуд длиной около 4–5
см. На уровне третьего реберного хряща
она вливается в правое предсердие.
Нижний ее отдел”вдаётся в полость
сердечной сумки.
Вследствие прочного
прикрепления к правой средостеночной
плевре при ранении нижней полой вены
ее стенки не спадаются, и это часто ведет
к воздушной эмболии.
Нижняя
полая вена. V.
cava
inferior
прободает диафрагму, проходя через
отверстие нижней полой вены или
четырехугольное отверстие, foramen
venae
cavae
inferioris
s.
quadrilaterum,
и проникает в полость сердечной сумки.
Здесь она может быть осмотрена после
приподнимания сердца за его верхушку.
Длина наддиафрагмальной части нижней
полой вены достигает 2–3 см. Выше она
впадает в нижний отдел правого предсердия.
Легочные
вены. Vv.
pulmonales
в числе четырех выходят по две из ворот
каждого легкого и направляются к левому
Предсердию, в которое и впадают. Правые
легочные вены длиннее левых. Почти на
всем своем протяжении легочные вены
вдаются в полость сердечной сумки.
Поперечная
пазуха. Sinus
transversus
pericardii
располагается в поперечном направлении
между основанием сердца и дугой аорты.
Ее границы: спереди – aorta
ascendens
и a.
pulmonalis;
сзади – v.
cava
superior;
сверху – arcus
aortae;
снизу – basis
cordis.
Поперечная пазуха
имеет практическое значение при операциях
на сердце в случае его ранения. При таких
операциях через поперечную пазуху
заводят марлевую салфетку и, -осторожно
потягивая за нее, приближают сердце
кпереди. Это несколько умеряет кровотечение
из раны сердца и до известной степени
фиксирует его в момент наложения швов.
Грудобрюшные
нервы и сосуды. N. phrenicus
– отходит от шейного сплетения, по
передней поверхности передней лестничной
мышцы спускается вниз и проникает через
верхнее грудное отверстие в грудную
полость. Здесь правый и левый грудобрюшные
нервы имеют несколько различную
топографию.
Правый
грудобрюшный нерв, ложась рядом с
a.pericardiacophrenica,
проходит между правой средостеночной
плеврой и наружной поверхностью верхней
полой вены.
Левый
грудобрюшинный нерв, сопровождаемый
также a.
pericardiacophrenica,
проникает в грудную полость кпереди
от дуги аорты и ложится между
плевой сердечной сумкой.
Оба нерва проходят
кпереди от корня лёгкого, почему они и
относятся к органам переднего средостения.
Грудобрюшные нервы
вместе с сопровождающими их сосудами
припаяны к боковой поверхности сердечной
сумки.
A.
pericardiacophrenica
– перикардиальногрудобрюшная артерия
– является ветвью a.
mammaria
interna,
так же как и мышечно-грудобрюшная
артерия, a.
musculophrenica.
Врожденные пороки
сердца
В связи с расширением
хирургических вмешательств на сердце
совершенно необходимы знания
топографической анатомии этого органа
при врожденных пороках, а также при
поражении основных сосудов, выходящих
и впадающих в него.
Касаясь
вопроса об аномалиях расположения
сердца, следует заметить, что в
эмбриональной стадии сердце перемещается
из области шеи в грудную клетку. В
процессе перемещения могут быть различные
варианты расположения сердца как по
отношению к уровню сегментов позвоночника
в переднезаднем направлении, так и в
отношении срединной плоскости грудной
клетки. Сердце может занимать относительно
высокое расположение, и основные
отходящие от него сосуды как аорта, так
и впадающие в верхнюю полую вену
безымянные вены могут выстоять на 1 или
2 см выше incisura
juguli
sterni.
Эти данные, установленные в настоящее
время М. М. Поляковой, заставляют
насторожиться практического хирурга
при трахеотомиях и заболеваниях
щитовидной железы. При более низком
расположении сердца указанные кровеносные
сосуды находятся за грудиной. По отношению
к срединной плоскости оно может быть
капельным, косым и поперечным как при
обычном левостороннем положении его,
так и при редкой аномалии, когда сердце
располагается больше в правой стороне
при situs
inversus
partialis
или totalis.
Эктопия сердца – это весьма редкие
варианты его расположения, зависящие
или от задержки его перемещения, или от
чрезвычайно большого пути перемещения
вниз – даже до уровня
пупка брюшной
стенки. Эктопия сердца в ряде случаев
сочетается недоразвитием грудины,
диафрагмы и передней брюшной стенки.
Обычно
все
аномалии того или иного органа сочетаются,
как правило рядом аномалий и других
органов (Б. В. Огнев). Продольный дефект
костной части грудины, неправильно
называемый в литературе расхищением
грудины, относится к таким аномалиям,
когда два симметрично расположенных
продольных зачатка этого органа не
сливаются в эмбриональном периоде.
Такие случаи описаны и у взрослых лиц
(Б. В. Огнев). Перемещение сердца в брюшную
полость бывает только при недоразвитии
вентрального или дорсального миотома,
из которых развивается диафрагма. Через
дефекты последней в таких случаях органы
брюшной полости перемещаются в грудную
полость, чаще всего желудок, селезенка,
поперечноободочная кишка, тонкий
кишечник и как большая редкость – даже
почки (Микулич). Перемещение сердца в
брюшную полость – это чрезвычайная
редкость, особенно когда оно находится
в грыжевом мешке пупочной грыжи.
Нам известно одно
наблюдение, когда у ребенка была
предпринята операция пупочной грыжи и
в грыжевом мешке находилось сердце
(Клиника детской хирургии Ивановского
государственного медицинского института).
Очевидно, что у ребенка была эмбриональная
кишечная эвентрация вследствие
незакончившегося процесса слияния
правого и левого миотомов передней
брюшной стенки по срединной плоскости
ее.
Таким
образом, сердце при эктопии может
занимать любое положение вне грудной
клетки от нижнего отдела шеи, а также
на любом уровне передней брюшной стенки
в пределах щели ее вследствие неслияния
симметричных миотомов. Что касается
сосудов, снабжающих кровью сердечную
мышцу, то они (аа. coronariae
cordis
dextra
et
sinistra)
отходят от начального отдела аорты.
Редко встречаются три венечных артерии.
Последние могут отходить не только от
аорты,
но
и от легочной артерии, при этом наступает
гипоксемия того отдела сердца, который
питается венечной артерией, отходящей
от легочной.
Врожденные
отверстия перегородки предсердий и
желудочков сердца встречаются весьма
часто. На 1000 трупов, по данным Е. Е.
Николаевой, отверстие в перегородке
предсердия было найдено в 29,8% случаев.
Величина отверстия варьировала от
нескольких миллиметров до 2 см и больше.
Форма отверстия вариабильна. Иногда
оно может быть закрыто функционирующим
клапаном, имеющим chorda
tendinea
и специальную для него сосочковую мышцу
предсердия. Врожденное отверстие в
стенке желудочков встречается примерно
у 0,2% людей (болезнь Толочинова–Роже).
При отсутствии межпредсердной и
межжелудочковой перегородки оба
предсердно-желудочковых отверстия
сливаются в одно. При изучении
предсердно-желудочкового клапанного
аппарата оказывается, что подразделение
его на дву- и трехстворчатые клапаны
чисто условное (Шушинский). Иногда клапан
выглядит как единое кольцо, а иногда
имеет вид многочисленных клапанов.
Сосочковые мышцы могут отходить в
полость желудочков одним массивом или
каждая по отдельности (Б. В. Огнев). Дефект
межпредсердной перегородки с сужением
двустворчатого клапана–болезнь
Лутембахера–характеризуется гипоплазией
левого желудочка, которая объясняется
тем, что левый желудочек получает очень
мало крови, так как последняя через
широкий дефект межпредсердной перегородки
поступает в правое предсердие. В правой
половине сердца и в малом круге
кровообращения в таких случая имеется
избыток крови.
При врожденных
дефектах межпредсердной перегородки
с сужением трехстворчатого клапана
правый желудочек сердца находится в
рудиментарном состоянии или совсем
отсутствует.
Сужение клапанов
аорты или легочной артерии встречается
редко. В аорте все три клапана могут
представлять собой монолитную
куполообразную диафрагму, в центре
которой находится отверстие, сужение
легочной артерии локализуется обычно
возле клапанов.
При
изучении вариаций крупных сосудов,
отходящих от сердца, следует указать
на аномалии расположения аорты, легочной
артерии и полых вен. Аорта может близко
располагаться к правому желудочку и
даже выходить из него. Легочная артерия
может располагаться поверх левого
желудочка, выходя из полости последнего.
Аорта с легочной артерией могут отходить
от одного какого-либо желудочка. С этими
аномалиями положения основных сосудов
сердца, как правило, связано и изменение
их диаметров в сторону сужения указанных
сосудов или полного их закрытия. Верхняя
полая вена может находиться одновременно
и в области левого предсердия. Такие
случаи описаны в виде vv.
cava
superior
duplex
(Д. Н. Федоров, А. И. Клапцова).
Отхождение аорты
из правого желудочка при одновременном
сужении или атрезии легочной артерии,
высокое расположение отверстия в
межжелудочковой перегородке и гипертрофия
мышцы правого сердца носит название
сочетанной аномалии «тетрады Фалло».
Болезнь Эйзёнменгера
является своего рода разновидностью
тетралогии Фалло. При этом аорта выходит
из правого желудочка, легочная артерия
нормально развита, высокий дефект
межжелудочковой перегородки и гипертрофия
правого желудочка.
В зависимости от
расположения сердца могут быть различные
варианты расположения аорты, легочной
артерии, дуги аорты и исходящих из нее
ветвей. Самые частые варианты наблюдаются
в отхождении основных сосудов от дуги
аорты.
По
наблюдениям М. М. Поляковой, при
правостороннем расположении дуги аорты
она перекидывается через правый бронх,
при этом может спускаться по правой
стороне позвоночника вниз и над диафрагмой
приближается к срединной плоскости.
Правостороннее расположение аорты
нередко сочетается с sinus
inversus
органов грудной и брюшной полостей.
Дуга аорты может проходить позади
пищевода, а затем после поворота на
левую сторону позвоночного столба идет
вниз, занимая почти срединное положение
на позвоночнике. При таком расположении
дуги аорты исходящие из нее левая общая
сонная артерия или подключичная артерия
выходят из правой половины дуги и впереди
от трахеи или кзади от пищевода
перекрещивают срединную линию
позвоночника. Безымянная артерия в
таких случаях может отсутствовать,
тогда из дуги аорты исходят четыре
сосуда. Если имеется выраженная lig.
arteriosum
между атипично расположенной аортой и
легочной артерией, то сдавлению
подвергаются трахея и пищевод. При
отхождении правой подключичной артерии
с левой стороны от дуги аорты (А. Я.
Кулинич) этот сосуд может идти позади
пищевода, между пищеводом и трахеей,
или впереди трахеи. Дальше он направляется
к правой верхней конечности. Сдавление
трахеи и пищевода может быть также и
при двойной дуге аорты, при этом аорта
в начальном своем отделе раздваивается.
Одна ветвь ее идет впереди трахеи, а
другая – кзади от пищевода. Эти ветви,
направляясь влево, снова соединяются.
Передняя дуга, как правило, бывает
тоньше. Одна из дуг нередко облитерируется
и имеет вид связки.
Боталлов проток
может остаться незаращенным. По данным
Н. Я. Галкина, боталлов проток у детей
встречается открытым в 24,1%, в возрасте
до одного месяца жизни у всех детей он
открыт; от 1 до 6 месяцев он открыт в
39,7%, от 6 месяцев до 1 года – в 8,9%, от 1 года
до 10 лет – в 2,7%. На трупах детей, умерших
старше 10 лет, и на 250 трупах взрослых
людей боталлов проток не был обнаружен.
Топографически боталлов проток у детей
располагается в переднем средостении,
причем у 92,2% трупов он на всем протяжении
расположен в переходной складке
околосердечной сумки и лишь у 7,1% только
небольшая часть его, прилежащая к
легочной артерии, бывает заключена в
околосердечную сумку. К передней части
аортального отдела боталлова протока
прилежит левый блуждающий нерв с
отходящим от него на этом уровне
возвратным нервом. В 80,2% трупов боталлов
проток имел цилиндрическую форму, в
19,8% – конусовидную с основанием на
легочной артерии. Аневризматическая
форма его встречается у 7,7%. Топографически
постоянным местом отхождения протока
следует считать передненаружную
полуокружность основного ствола легочной
артерии, тотчас у начала ее левой ветви.
Перевязка боталлова протока, производимая
по показаниям, чревата последствиями
вследствие мало упругих стенок его и
возможной перерезки его лигатурой с
последующим кровотечением. Лучшим
методом блокады боталлова протока
следует считать наложение отдельных
шелковых швов на аорту и легочную артерию
у места отверстий боталлова протока.
При сужении
перешейка аорты (коарктация аорты),
соответственно месту перехода дуги ее
в нисходящий отдел, могут быть различные
вариации. При инфантильном типе сужение
может иметь место на протяжении нескольких
сантиметров. У взрослых место сужения
исчисляется миллиметрами. Видимо,
указанные изменения аорты имеют также
врожденный характер. При этом страдании
обычно хорошо развита вся окольная
сосудистая система. В таких случаях
резко
увеличены в диаметре обе аа. subclaviae
до размеров аорты. Увеличены в диаметре
все ветви аа. subclaviae,
особенно truncus
thyreocervicalis,
truncus
costocervicalis,
a.transversa
colli,
a.
mammaria
interno,
– ветви брюшной стенки, резко расширены
все межреберные и поясничные артерии,
а также сосуды спинномозгового канала
и даже спинного мозга. Двойная верхняя
полая вена нами уже описана выше, что
касается аномалии нижней полой вены,
то следует заметить, что она тоже может
быть двойной (Б. В. Огнев), но перед местом
впадения в правое предсердие обе
сливаются в единый монолитный ствол.
Иногда бывает только левосторонняя
нижняя полая вена. Две верхние полые
вены независимо одна от другой идут по
двум сторонам тела и несут кровь в правое
предсердие. Иногда между ними бывают
анастомозы в виде венозных сплетений.
При развитии левой верхней полой вены
вся венозная кровь всей верхней половины
тела через расширенный венечный синус
попадает в правое предсердие. Сравнительно
редко одна из двух полых вен, а иногда
и обе могут впадать в левое предсердие.
При описании
вариаций легочных вен следует отметить
непосредственное или же при помощи
верхней полой вены, нижней полой вены
или венечного венозного синуса впадение
указанных вен в правое предсердие.
Соседние файлы в предмете Оперативная хирургия и топографическая анатомия
- #
- #
- #
- #
- #
- #
- #
14.06.201420.48 Кб98Код для поиска задач к Коллоквиуму № 1 по теме Верхняя конечность.xls
- #
14.06.201420.48 Кб42Код для поиска задач к Коллоквиуму № 2 по теме Нижняя конечность.xls
- #
14.06.201423.55 Кб33Код для поиска ответов на тестовые вопросы к Коллоквиуму № 1 по теме Верхняя конечность.xls
- #
14.06.201423.04 Кб29Код для поиска ответов на тестовые вопросы к Коллоквиуму № 2 по теме Нижняя конечность.xls
- #
14.06.201435.84 Кб63Код для поиска ответов на тестовые вопросы к Коллоквиуму № 3 по темам Брюшная стенка. Грыжи и Брюшная полость.xls
Источник
