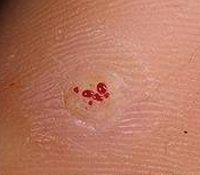
Тромбированные сосуды на бородавке
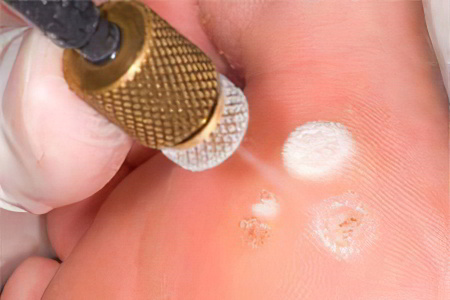
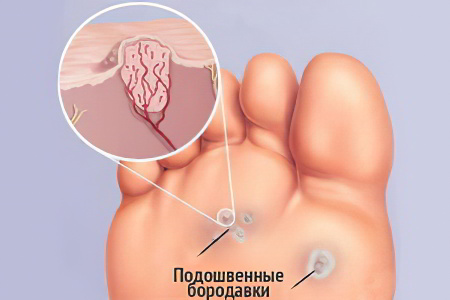
Подошвенные бородавки представляют собой доброкачественные новообразования, которые имеют вид небольших наростов. Причиной их возникновения является ВПЧ. Вирусом папилломы человека заражены, по разным данным, от 70 до 90% людей. Место локализации подошвенных бородавок – опорные участки стопы, либо пальцы ног.
Средний возраст пациента с подошвенными бородавками – 20-30 лет. При этом более половины бородавок проходят самостоятельно, без постороннего вмешательства.
Шипицы – вот самое распространенное название для подошвенных бородавок. Этот термин часто используют в разговорной речи обычные люди. Заражение штаммами вируса папилломы человека приводит к образованию кожных наростов.
Содержание:
- Причины подошвенных бородавок
- Симптомы подошвенной бородавки
- Как удалить подошвеную бородавку?
- Как облегчить боль?
- Лечение подошвенной бородавки народными средствами
Причины подошвенных бородавок
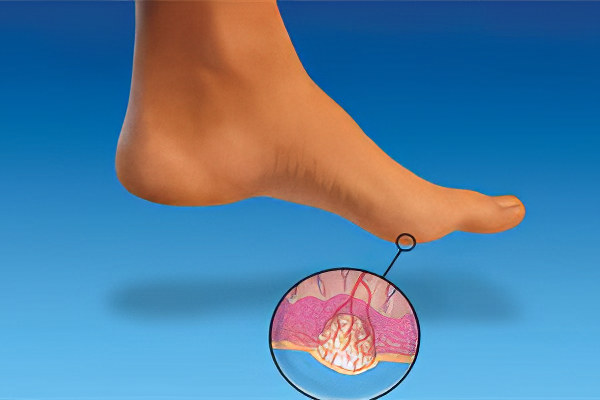
Бородавка – это видимое проявление ВПЧ, которым заражен человек. Штаммов вируса существует множество – около 100. После попадания в организм, они на протяжении долгого времени могут себя ничем не проявлять. Их активность сдерживает иммунная система человека, а также фагоцитоз. Фагоцитоз является системой защиты организма, которая атакует попавшие в него патогены и уничтожает их.
Вероятность заражения повышается в следующих случаях:
Вирус проявляет повышенную активность.
Человек напрямую контактирует с вирусом.
Иммунитет человека ослаблен.
Носителей вируса много – около 90% людей. Однако подошвенные папилломы появляются не у каждого человека. Все зависит от состояния иммунной системы. Риск их возникновения повышается в том случае, когда на организм человека оказывают влияние факторы риска, среди которых: эмоциональное перенапряжение, переутомление, несоблюдение правил личной гигиены, то есть все ситуации, которые приводят к ослаблению иммунитета.
Заразиться вирусом ВПЧ можно даже пожав руку инфицированному человеку, либо во время использования чужих домашних тапочек или полотенца.
Если рассматривать факторы риска в целом, то можно выделить следующие из них:
Гипергидроз стоп. Повышенная потливость ведет к разрыхлению дермы, что облегчает процесс проникновения вируса в ее глубинные структуры.
Повреждения кожи и слизистых оболочек с формированием небольших трещин, ссадин и царапин на ней. Они являются входными воротами для инфекции.
Неудобная обувь, которая натирает ногу. Через потертости и мозоли вирусу легко проникнуть в глубинные структуры кожи.
Заболевания, которые ухудшают питание тканей стопы, например, сахарный диабет или атеросклероз нижних конечностей.
Использование нестерильных инструментов для обработки ногтей.
Посещение бассейна, сауны, бани – любых мест, в которых может случиться контакт стопы с обсемененной поверхностью пола.
Кожные покровы человека представлены несколькими слоями: эпидермисом, дермой и подкожно-жировой клетчаткой. ВПЧ поражает эпидермис – его базальный слой. Размножаясь, клетки вируса проникают во все слои кожи. Внешне это выглядит так, как будто кожа стопы огрубела.
Что такое ВПЧ? ВПЧ относится к семейству паповирусов, которые способны поражать слизистые оболочки органов и клетки эпителия кожи. Вирус имеет собственную ДНК, которая внедряется в клетки человека и заставляет их продуцировать новые частицы вируса.
Все штаммы ВПЧ делятся на 2 большие группы:
С онкогенными свойствами, то есть те, которые могут вызывать раковые опухоли.
Без онкогенных возможностей.
Появление подошвенных бородавок вызывает первый тип ВПЧ, но иногда они могут появляться при заражении организмом 2 и 4 типом ВПЧ. Эти папилломавирусы не являются онкогенными.
Все люди, которые живут половой жизнью, оказываются инфицированы ВПЧ. Самыми опасными штаммами являются штаммы под номером 6, 11, 16, 18. Они способны вызывать появление кондилом, папиллом и приводить к их озлокачествлению.
Симптомы подошвенной бородавки
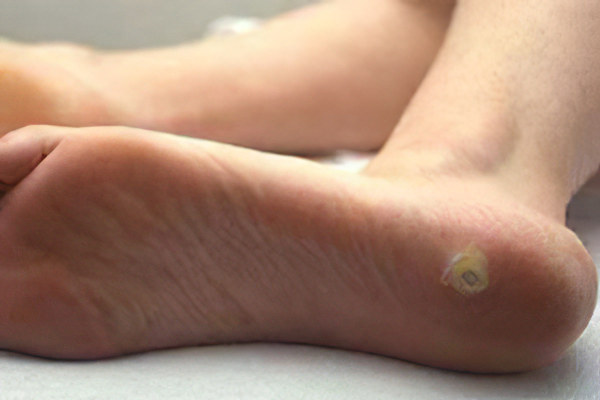
Неактивный вирус находится в базальном эпидермисе. Он медленно воссоздает собственные копии, которые не способны повредить роговой слой кожи.
Если вирус активный, то он быстро размножается, проникает в верхние слои кожи и проявляется следующими симптомами:
На подошве появляется блестящая бляшка, которая спустя непродолжительное время ороговевает и становится грубой на ощупь.
Подошвенная бородавка может иметь размер от 2 см. Они возвышаются над поверхностью кожи на 3 мм. Форму бородавки имеют округлую или овальную. Первой на коже появляется материнская бородавка, она будет иметь самые большие размеры, от нее разрастаются дочерние наросты, которые немного меньше. По мере прогрессирования болезни, бородавки могут сливаться в одну крупную бляшку.
Бородавки болят, так как во время ходьбы на них оказывается существенное давление. Нарост оказывается зажатым между подошвой и костью, может давить на нервные окончания. При этом человек каждый раз будет испытывать боль, когда наступает на пораженную ногу.
Цвет бородавки имеют светло-коричневый или желтовато-белый.
Ороговевший слой нароста может быть покрыт черными точками. Это капилляры, которые пронизывали кожу в области поражения. Они тромбировались, что привело к появлению соответствующих точек. Именно благодаря таким «крапинкам» можно отличить бородавку от мозоли.
Как удалить подошвеную бородавку?
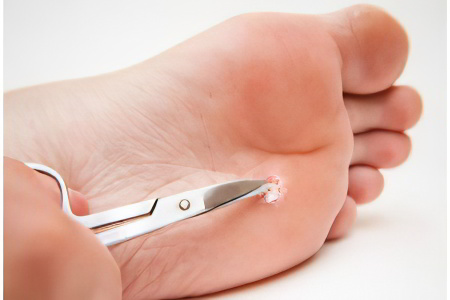
Удалить бородавку можно в кабинете врача или косметолога быстро, безопасно и безболезненно. Сложности могут возникнуть в том случае, если бородавка проникла в глубокие слои дермы.
Показания к удалению:
Нарост причиняет боль человеку.
Нарост кровоточит.
Нарост имеет большие размеры.
На бородавке появляются вкрапления.
Бородавка быстро растет.
Удалить бородавку можно следующими способами:
Удаление лазерным лучом.
Удаление азотом.
Прижигание токами высокой частоты
Радиоволновое удаление нароста.
Хирургическое удаление бородавки.
Криодеструкция

На бородавку оказывают воздействие жидким азотом. Его температура достигает -196 °C. Когда бородавку обрабатывают такими низкими температурами, ее клетки разрушаются и отмирают. Кожа в месте воздействия активизирует иммунную защиту. Если возраст бородавки менее полугода, то от нее удастся избавиться с высокой степенью вероятности (до 84%). Если бородавка существует на коже более полугода, то процент успеха снижается до 39%.
Процедура может быть обычной и агрессивной. В первом случае на нарост оказывают воздействие жидким азотом до тех пор, пока вокруг него не появится светлый ореол. При агрессивном методе воздействия бородавку обрабатывают еще на протяжении 5-20 секунд после появления вокруг нее ореола светлого цвета.
Как показывает практика, агрессивный метод удаления бородавок отличается лучшей эффективностью, по сравнению с обычным методом удаления.
Кожа в месте оказания воздействия покраснеет и отечет. Спустя несколько минут на ней появится пузырь, заполненный жидкостью. Через неделю этот пузырь высохнет, а на его месте образуется корочка. Она отпадет в течение 14 дней, отдирать ее нельзя.
Рекомендации по уходу за кожей после удаления с нее нароста:
Пузырь с жидкостью не следует вскрывать.
Место обработки не нужно заклеивать лейкопластырем.
Можно сделать повязку из бинта, чтобы не допустить инфицирования раны.
Два раза в день рану обрабатывают спиртом концентрацией 2%.
Нужно избегать попадания воды на обработанный участок кожи.
Плюсы удаления подошвенной бородавки методом криодеструкции:
Ткани быстро заживают, в зоне обработки не остается рубцов.
Лечение не требует анестезии.
Время удаления нароста составляет 2 минуты.
Минусы криодеструкции:
Если были обработаны только поверхностные слои кожи, то бородавка может сформироваться снова.
На том участке кожи, где раньше была бородавка, может появиться пигментное пятно.
Если обрабатывались глубокие слои кожи, то на ней может остаться шрам.
Лазерная коагуляция
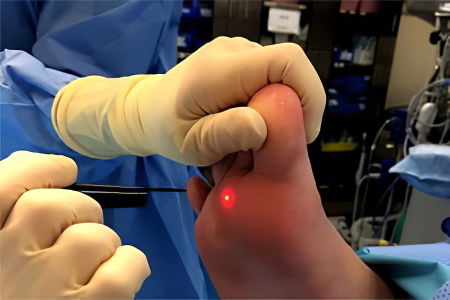
Удаление бородавки с помощью лазера сводится к прижиганию разросшихся тканей. Луч коагулирует кровеносные сосуды, запаивая их просвет, что позволяет избежать кровотечения.
Лазерная коагуляция может проходить одним из выбранных способов:
Удаление углекислотным лазером. На бородавку оказывают воздействие инфракрасным светом. При этом добиться избирательного воздействия невозможно, поэтому остается высокая вероятность травмирования здоровой кожи. Вероятность успеха терапии – 70%.
Удаление эрбиевным лазером. Длина волны при таком методе удаления составляет всего 2940 нм, против 10600 нм, как при обработке кожи углекислотным лазером. Такой способ удаления бородавки снижает риск формирования рубцов на коже. Вероятность успеха терапии – 75%.
Удаление импульсным лазером на красителях. Длина такой волны составляет всего 586 нм. При этом энергия поглощается оксигенированным гемоглобином. Капилляры бородавки разрушаются в первую очередь, параллельно происходит стимуляция иммунитета. Вероятность успеха терапии – 95%.
После того как бородавка будет удалена, на ее месте образуется корочка. В течение 10 дней она отпадет. Ее не рекомендуется смазывать какими-либо средствами, с антисептическим эффектом. Не следует мочить бородавку.
Плюсы лазерного удаления бородавки:
На месте удаления не остается рубцов.
Ткани быстро заживают.
Вероятность повторного появления нароста минимальна.
Здоровые ткани практически не страдают.
Единственным недостатком процедуры является ее высокая стоимость.
Удаление подошвенных бородавок методом электрокоагуляции

Бородавка разрушается под воздействием токов высокой частоты. Процедура требует местного обезболивания. Коагуляционная петля накладывается на бородавку. Она является источником тока, который вызывает гибель клеток нароста. В зоне обработки температура очень высокая, что позволяет коагулировать капилляры и не допустить развития кровотечения.
После удаления бородавки на ее месте появится корочка, которая через 10 дней или раньше, самостоятельно отвалится.
После проведения процедуры необходимо соблюдать следующие рекомендации:
На пораженный участок кожи не должна попадать вода.
Корочку нельзя удалять, она должна отпасть самостоятельно.
На протяжении первой недели нужно обрабатывать кожу растворами, обладающими антисептическим эффектом. Кратность проведения процедуры 2 раза в сутки.
Плюсы электрокоагуляции:
Процедура стоит не дорого.
В ходе ее проведения риск возникновения кровотечения отсутствует.
Процедура по времени не занимает дольше минуты.
Минусы электрокоагуляции:
С ее помощью не удастся удалить маленький нарост.
После обработки кожи на ней может остаться шрам.
Если были обработаны поверхностные слои дермы, то сохраняется вероятность рецидива болезни.
Метод радиоволновой хирургии
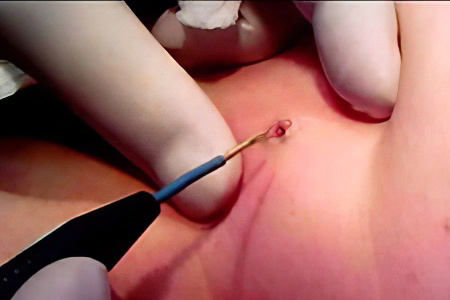
Удаляют бородавку с помощью специального электрода, который излучает радиоволны. Это приводит к тому, что клетки бородавки просто выпариваются с поверхности кожи. В ходе проведения процедуры сосуды прижигаются, что препятствует развитию кровотечения. В том месте, где раньше был кожный нарост, формируется корочка. Через несколько дней она самостоятельно отпадет.
Первые 2 суток после удаления нароста, место обработки не следует мочить водой. Корочку запрещено срывать механическим путем.
К плюсам метода относят:
Здоровые ткани в ходе проведения процедуры не страдают.
Рубцы на месте обработки кожи остаются редко.
Риск повторного возникновения бородавки не превышает 5%.
Единственным недостатком метода является высокая стоимость процедуры.
Хирургическое удаление бородавки
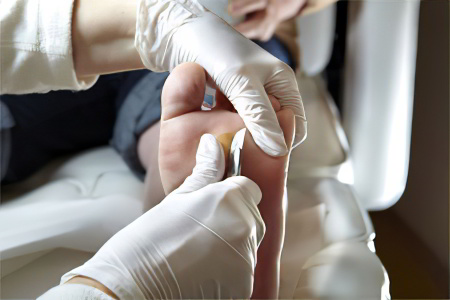
В этом случае врач вырезает бородавку с помощью скальпеля. Обязательно нужно выполнять местную анестезию. На рану накладывают шов. Снимают его через неделю или немного раньше. Главным достоинством метода является то, что с его помощью можно избавиться от крупных наростов.
К минусам хирургического иссечения относят то, что после такого воздействия на кожу, на ней могут остаться шрамы. Вероятность рецидива также сохраняется.
После удаления бородавки нужно соблюдать следующие рекомендации:
Появившуюся на ее месте корочку не срывают и не удаляют.
Нельзя допускать попадания воды на обработанный участок кожи.
Нельзя, чтобы на кожу воздействовали прямые солнечные лучи.
Корочку не смазывают какими-либо кремами или мазями.
На протяжении 30-60 дней запрещено посещать бассейн, сауну и баню.
Для скорейшей регенерации тканей нужно принимать витаминные комплексы.
Если участок кожи долго не заживает, либо воспаляется, то необходимо обратиться к врачу.
Противопоказания, которые являются едиными для любого метода удаления бородавок:
Сахарный диабет.
Злокачественные новообразования.
Период вынашивания ребенка.
Воспаление кожи вокруг нароста.
Герпес в острой форме.
Высокая температура тела.
Высокое артериальное давление.
Как облегчить боль?
Использование ортопедических стелек позволяет снять нагрузку со стопы. Дело в том, что для уменьшения боли, человек старается не наступать на пораженное место. Это приводит к тому, что нагрузка на стопу распределяется неравномерно и неправильно. Стельки позволяют уменьшить боли и дают возможность человеку нормально передвигаться.
Подбирать стельки нужно вместе с доктором с учетом веса человека, размера его ноги и особенностей течения заболевания.
Рекомендуется носить обувь на небольшом каблуке. Использование стелек позволяет разминать мышцы и связки, а также амортизировать резкие удары стопы о землю. Они могут быть изготовлены из натуральных и синтетических материалов. В первом случае цена на изделие будет выше.
Лечение подошвенной бородавки народными средствами

Подошвенные бородавки отзываются болью при ходьбе. Чтобы уменьшить ее интенсивность можно воспользоваться методами физиотерапевтического лечения. Также уменьшить болезненные ощущения позволяют гимнастические комплексы, направленные на разработку плантарной фасции и ношение ортопедических стелек.
Также в народе применяются некоторые рецепты:
Лечение бородавок чесноком. Для лечения подошвенных бородавок можно воспользоваться чесноком. Его накладывают на проблемный участок стопы в виде компресса. Для этого несколько зубчиков чеснока пропускают через пресс, а полученную кашицу наносят на саму бородавку и вокруг нее на расстоянии 2-2,5 см. Обработанный участок кожи забинтовывают и обматывают полиэтиленовой пленкой. Время выдержки компресса – от 4 до 6 часов. Затем ногу нужно ополоснуть прохладной водой. Если кожа отличается повышенной чувствительностью, то чесночный компресс может спровоцировать ее раздражение и даже вызвать ожог. Поэтому дерму, окружающую бородавку, можно заклеить лейкопластырем. При возникновении жжения в ступне, нужно немедленно прекратить процедуру, смыть чесночную кашицу водой и нанести на кожу крем с пантенолом. Лечение должно продолжаться до тех пор, пока от бородавки не удастся полностью избавиться.
Димексид от подошвенных бородавок. Для избавления от бородавки нужно нанести на нее Димексид, разбавленный водой в пропорции 1:5. Чтобы мазь не растекалась, ею пропитывают салфетку, которую прикладывают к пораженным местам. Сверху салфетку прикрывают вощеной бумагой, а на ногу надевают носок. Выдержать компресс нужно на протяжении 30 минут. Курс лечения длится 7-14 дней. Если за это время избавиться от бородавки не удалось, то нужно сделать недельный перерыв и снова повторить его.
Йод, соль и мед. Для избавления от подошвенных бородавок можно воспользоваться смесью йода, соли и меда. Для приготовления лечебного состава нужно соединить 50 г йода, чайную ложку меда и такое же количество соли. Полученную массу накладывают на сложенную в несколько слоев марлю и фиксируют аппликацию в области кожного нароста. Сверху ногу обматывают полиэтиленом и надевают на нее теплый носок. Оставляют аппликацию на всю ночь. Утром смесь сразу не смывают. С ней нужно походить по дому еще 20 минут, только после этого можно отправляться в душ. Курс лечения должен продолжаться на протяжении 5 дней.
Медицинская желчь против бородавок. С медицинской желчью нужно делать компрессы. Их прикладывают к подошвенной бородавке на сутки. Затем делают перерыв на 30 минут, после чего компресс наносят на кожу вновь. Курс лечения может длиться 1-2 месяца.
Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование:
Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Источник
Подошвенная бородавка — твердое и плоское образование на коже стопы, несколько возвышающееся над ее уровнем и покрытое слоем ороговевшего эпителия. Основной метод диагностики подошвенной бородавки — дерматоскопия. Расположение бородавки на подошве приводит к ее постоянному травмированию и возникновению болезненности во время ходьбы. По этой причине подошвенная бородавка часто требует лечения, хотя и может пройти самостоятельно. К методам удаления относятся криотерапия, электрокоагуляция, удаление радиоволновым аппаратом или лазером.
Общие сведения
Подошвенная бородавка относится к доброкачественным новообразованиям кожи и составляет примерно 34% от всех бородавок. Диагностированием и лечением бородавок занимается дерматология. Применение народных методов избавления от бородавок и самолечение крайне нежелательно. Подошвенная бородавка имеет глубоко уходящий в кожу корень и его неполное удаление приведет к новому росту бородавки, а излишнее повреждение окружающих тканей — к появлению бородавок на других участках тела.
Причины возникновения подошвенной бородавки
Папилломы, кондиломы и все виды бородавок (обыкновенные, плоские, нитевидные, подошвенные) имеют одинаковую природу — заражение организма вирусом папилломы (ВПЧ). Вирус распространяется среди людей через инфицированные клетки кожи (контактным путем). Наиболее благоприятной для него является влажная и теплая среда. Поэтому заражение ВПЧ часто происходит в бассейнах, саунах, банях и спортивных залах. При достаточно сильной работе иммунитета ВПЧ в организме человека пребывает в латентном состоянии и не дает клинических проявлений. Сбой в иммунной системе приводит к активации вируса и появлению на коже вышеуказанных образований.
Развитию подошвенной бородавки может способствовать избыточная потливость (гипергидроз) или сухость кожи стоп; неудобная обувь, вызывающая сдавление или трение кожи стопы; различные деформации стопы (плоскостопие, деформирующий остеоартроз, артриты мелких суставов стопы); заболевания, приводящие к нарушению трофики тканей стопы (сахарный диабет, варикоз нижних конечностей, атеросклероз и др.), повреждения кожи стопы.
Проявления подошвенной бородавки
Подошвенная бородавка представляет собой твердое четко отграниченное уплотнение на подошве. Чаще всего она имеет овальную или округлую форму и размер около 1-2 см. Образование на 1-3 мм выступает над общим уровнем кожного покрова. Цвет кожи в области подошвенной бородавки обычно не изменен, но может быть светло-коричневым или розовым.
Поверхность бородавки в начале ее образования гладкая. Со временем она покрывается наслоениями ороговевшего эпидермиса, становится шероховатой и приобретает серо-желтый оттенок. Иногда в центре подошвенной бородавки отмечается кратероподобное углубление. Черно-коричневые точки, которые нередко можно увидеть на поверхности бородавки, обусловлены тромбированием поверхностных капилляров.
Как правило, подошвенная бородавка носит единичный характер. Появление дочерних бородавок свидетельствует о высокой активности вируса. Множественные бородавки придают мозаичный рисунок пораженному участку подошвы, за что и были названы «мозаичными бородавками».
Может наблюдаться самостоятельное исчезновение подошвенной бородавки. В таком случае на коже стопы не остается никакого следа. Но чаще, из-за постоянного травмирования, саморазрешение бородавки не происходит. Не болезненная сама по себе, она начинает причинять пациенту значительный дискомфорт и даже резкую боль, связанную с трением и давлением бородавки о подошву обуви.
Диагностика подошвенной бородавки
По своему внешнему виду подошвенная бородавка часто напоминает мозоль или участок кожного гиперкератоза. Отличить ее от этих образований может только профессиональный дерматолог. Для этого проводится дерматоскопия. Чтобы лучше исследовать образование врач предварительно производит соскабливание верхних слоев ороговевшего эпителия. Отсутствие кожного рисунка на поверхности образования и выявление характерного симптома «тромбированных капилляров» говорят в пользу подошвенной бородавки. Положительные результаты ПЦР-диагностики на ВПЧ подтверждают инфицированность пациента.
Для определения глубины прорастания подошвенной бородавки пациенту назначается УЗИ кожного образования. При подозрении на злокачественный характер образования проводится консультация дерматоонколога. При выявлении деформаций и заболеваний стопы необходима консультация подолога.
Подошвенную бородавку дифференцируют с кератодермией подошв и ладоней при синдроме Райтера. Меньшие размеры образования, не коническая, а плоская форма, симптом «тромбированных капилляров» и отсутствие воспалительных изменений вокруг ороговевших наслоений позволяют отличить подошвенную бородавку от кератодермии. Ладонно-подошвенные сифилоиды имеют некоторое сходство с подошвенной бородавкой. От последней их отличают множественный характер, безболезненность и характерное расположение в виде колец или дуг, положительный RPR-тест на сифилис.
Лечение подошвенной бородавки
Удаление подошвенной бородавки осложнено ее более глубоким, по сравнению с другими видами бородавок, прорастанием в дерму. По этой причине электрокоагуляция, например, не всегда подходит для избавления от бородавки. Ее применение возможно только в случае неглубокого расположения подошвенной бородавки и часто осложняется образованием рубца.
Хорошие результаты дает криодеструкция бородавки. Ее результат зависит от опытности врача, так как слишком глубокое воздействие может привести к заживлению ранки с образованием рубца, а слишком поверхностное — к рецидиву бородавки. После обработки жидким азотом на месте бородавки остается волдырь, который нельзя травмировать до момента его заживления (около 7 дней). Удаление лазером дает лучший косметический результат и позволяет регулировать глубину воздействия наиболее оптимальным образом. Удаление бородавок лазером производится быстро и безболезненно, а заживление занимает несколько дней.
Для удаления подошвенной бородавки может быть применен также радиоволновой метод, при котором бородавка вырезается радионожем. Одновременно происходит прижигание сосудов, что предупреждает кровотечение и попадание вируса из бородавки в кровь. Хирургическое иссечение подходит для подошвенных бородавок большого размера. Оно проводится обычным скальпелем под местным обезболиванием и может осложниться образованием рубца.
Профилактика подошвенной бородавки
Первичная профилактика появления подошвенной бородавки состоит в предупреждении инфицирования ВПЧ. Особое внимание при этом следует уделить обязательному ношению индивидуальной обуви в общественных душевых, бассейнах и банях. Немаловажное значение, особенно для людей с заболеваниями стоп, имеет правильный уход за кожей стопы: регулярный педикюр, пилинг стоп и их обработка размягчающими средствами.
Пациентам с деформацией стоп необходимо пользоваться ортопедическими стельками, ортезами, разгрузочными корректорами. При повышенной потливости ступней важно подбирать обувь из натуральных материалов и использовать подсушивающие средства. При сухости и трещинах на коже подошв необходимы питательные и увлажняющие кремы, лечебные ванночки для ног.
Вторичная профилактика подошвенной бородавки заключается в назначении пациенту наряду с удалением бородавки противовирусных препаратов и иммунокорректоров.
Источник