Тромбоз коронарных сосудов симптомы
Тромбоз коронарного стента – это формирование тромба в пораженной венечной артерии после проведенного стентирования. Проявляется приступами загрудинной боли длительностью от нескольких минут до получаса и более, одышкой, слабостью вплоть до предобморочного состояния. Основными методами диагностики являются электрокардиография и анализ на кардиоспецифические ферменты. Для подтверждения тромбоза стента выполняется эхокардиография и коронарная ангиография. Лечение только хирургическое – в остром периоде рекомендована баллонная ангиопластика с последующей реимплантацией стента.
Общие сведения
Тромбоз стента коронарной артерии – тяжелое осложнение кардиоваскулярного вмешательства, которое сопряжено с большим риском летального исхода. Встречается у 1,5-2,8% пациентов, частота зависит от использованных для реваскуляризации материалов. Вероятность повторного тромбоза коронарного стента намного выше – около 16%. Осложнение в основном развивается у мужчин старше 60 лет, которые имеют другие факторы риска сердечно-сосудистых заболеваний. У страдающих сахарным диабетом вероятность тромбоза после стентирования в 2-3 раза выше.

Тромбоз коронарного стента
Причины
Развитие тромбоза во многом связано с типом имплантированного стента. Наиболее неблагоприятные результаты при использовании металлических конструкций, к которым очень быстро прикрепляются тромбоциты. При установке стентов с лекарственным покрытием вероятность осложнения намного ниже, но существует риск фатальных поздних тромбозов. Помимо материала стента, риск возникновения коронарного тромбоза зависит от:
- Иммунного ответа. Стент является инородным телом для организма, поэтому провоцирует ответную воспалительную реакцию. Процесс сопровождается пролиферацией гладкомышечных клеток артериальной стенки и усиленным выделением медиаторов, которые способствуют миграции тромбоцитов к месту имплантации коронарного стента.
- Состояния коронарного кровотока. Риск тромбоза возрастает на 20-30%, если у больного имеется многососудистое поражение коронарного бассейна или тяжелый кальциноз стенок артерий. Вероятность тромбообразования повышается, если окклюзия сосудов локализована в зоне их бифуркации, либо стенозированный участок имеет большую протяженность.
- Технических особенностей стентирования. Важная причина тромбоза – феномен замедленного или отсутствующего кровотока в области стентирования. Тромбообразование ускоряется при неполном (субоптимальном) раскрытии стента, когда диаметр просвета коронарного сосуда ниже нормы.
- Состояния пациента. Намного чаще тромбозы формируются, если в течение первых 30 суток послеоперационного периода развиваются кардиологические осложнения – острый коронарный синдром, низкая фракция выброса. Появление тромба наблюдается у 50-70% больных с наследственной резистентностью к антиагрегантам, применяемым в послеоперационном периоде.
Патогенез
Начало тромбообразования обусловлено сочетанием местных воспалительных реакций на участке стентирования и системных нарушений процессов свертывания крови. Под действием специфических факторов адгезии к поверхности коронарного стента «прилипают» тромбоциты, формирующие первичный нестабильный тромб. Тромбоциты начинают выделять собственные цитокины, запускающие каскад коагуляции с образованием прочного фибрина.
В результате образуется плотный тромб, нарушающий кровообращение в одной из коронарных артерий. Характер поражения сердечной мышцы определяется степенью окклюзии сосуда. При полном прекращении кровотока развивается крупноочаговый или мелкоочаговый некроз миокарда. Неполное перекрытие просвета сосуда обусловливает приступы обратимой ишемии миокарда, что клинически проявляется нестабильной стенокардией.
Классификация
По степени достоверности различают 3 типа тромбоза стента:
- Определенный тромбоз имеет ангиографическое или патологическое подтверждение.
- Вероятный тромбоз ставится при инфаркте миокарда в любой период после стентирования без ангиографического подтверждения.
- Возможный тромбоз – предварительный диагноз при любой внезапной сердечной смерти спустя месяц и больше после имплантации стента.
По времени начала выделяют 4 категории тромбоза:
- Острый (36%). Осложнение возникает в первые 24 часа после стентирования и обычно связано с нарушениями техники эндоваскулярного вмешательства.
- Подострый (42%). Тромб развивается на протяжении 30 дней после операции по установке коронарного стента. Подострые тромбозы, как правило, обусловлены некорректным ведением послеоперационного периода.
- Поздний (20%). Тромбообразование происходит в промежуток времени, больший 1 месяца, но меньший 1 года после реваскуляризации.
- Очень поздний (2%). К этой категории относят эпизоды повторного тромбообразования в коронарных артериях спустя 12 месяцев и дольше после вмешательства.
Симптомы
Клиника тромбоза коронарного стента представлена эпизодами загрудинной боли по типу ангинозного приступа. При физической нагрузке или эмоциональном стрессе человек ощущает внезапную давящую или сжимающую боль в груди. Для объяснения локализации болевых ощущений пациенты прикладывают кулак к области сердца. Болевые ощущения зачастую иррадиируют в левую руку, лопатку, шею и нижнюю челюсть.
Загрудинная боль может длиться около 10-15 минут и исчезать самостоятельно после отдыха. Чаще для купирования приступа требуется прием нитроглицерина. В случае полного прекращения тока крови в венечной артерии болевые ощущения длятся 20-30 минут и более, не устраняются медикаментами. Иногда боли настолько сильные, что человек принимает вынужденное неподвижное положение либо теряет сознание.
Ангинозные приступы сопровождаются выраженной одышкой, которая сохраняется даже в покое и усиливается при активных движениях. Кожа становится бледной и прохладной на ощупь, на лице выступает холодный пот. У человека учащается сердцебиение, бывают эпизоды «замирания» сердца. Характерна резкая слабость, головокружение и потемнение в глазах. Иногда на фоне боли начинается рефлекторная рвота.
Осложнения
Самое тяжелое последствие тромбоза коронарного стента – внезапная сердечная смерть, которая наблюдается в 10-16% случаев при несвоевременном получении медицинской помощи. Летальный исход вызван как тяжелыми аритмиями и асистолией, так и резким падением сердечного выброса из-за кардиогенного шока. При обширном некрозе ишемизированного миокарда есть вероятность разрыва сердечной стенки с формированием тампонады сердца.
При успешном лечении острой фазы патологии сохраняется риск отдаленных осложнений тромбоза. У 50-60% пациентов наблюдается хроническая сердечная недостаточность, обусловленная постинфарктным кардиосклерозом. У 20% людей возникают тромбоэмболические осложнения, вызванные попаданием фрагментов тромба в сосуды легких, почек и селезенки, головного мозга. Редко выявляется аутоиммунный постинфарктный синдром Дресслера.
Диагностика
Предположить тромбоз коронарного стента можно уже при первом осмотре при наличии информации о ранее проведенном стентировании. Патогномоничные физикальные данные отсутствуют, поэтому для постановки диагноза определенного тромбоза требуется лабораторно-инструментальное обследование. Диагностика назначается врачом-кардиологом, проводится в кратчайшие сроки и включает следующие методы:
- ЭКГ. На развитие некроза миокарда указывает регистрация на кардиограмме высокого зубца Т в сочетании с подъемом сегмента ST. Типичные изменения сочетаются с глубоким отрицательным зубцом Q, который обусловлен перенесенным ранее инфарктом. При нестабильной стенокардии наблюдаются различные проявления ишемии миокарда, экстрасистолы.
- Анализ на кардиомаркеры. Исследование позволяет установить окончательный диагноз в рамках острого коронарного синдрома. У больных с инфарктом миокарда выявляется повышение миоглобина, КФК МВ и тропонина в десятки раз. При стенокардии уровень ферментов нормальный или увеличивается не более чем на 50% от нормы.
- Эхокардиография. УЗИ сердца выполняется для оценки состояния миокарда и измерения фракции выброса. При ЭхоКГ визуализируется отсутствие сократительной активности участка сердечной стенки, наличие постинфарктного рубца. При снижении сердечного выброса менее 40% диагностируют сердечную недостаточность.
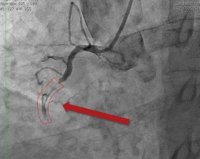
- Коронарная ангиография. Рентгеноконтрастное инвазивное исследование коронарных сосудов – основной метод для верификации тромбоза стента. При коронарографии обнаруживают дефект наполнения в одном из венечных сосудов и отсутствие кровотока дистальнее этого участка. Часто наблюдается многососудистая окклюзия коронарного бассейна.
Лечение тромбоза коронарного стента
Хирургическое лечение
Методом выбора при тромбозе коронарного стента является чрескожная первичная ангиопластика, цель которой – быстрая реваскуляризация миокарда. Введение медикаментозных тромболитиков у таких больных не эффективно. В острой фазе тромбоза проводится баллонная ангиопластика с применением устройств для аспирации тромба, которая в 90% обеспечивает полное восстановление кровообращения в венечных артериях.
Примерно у 45% пациентов после стабилизации состояния есть потребность в повторной установке стента. Необходимость операции кардиохирурги объясняют наличием выраженной остаточной диссекции. Для улучшения отдаленного прогноза выполняется имплантация типа «стент в стент». Вмешательство производится по рентгенэндоваскулярной методике, которая отличается минимальной травматичностью и коротким восстановительным периодом.
Экспериментальное лечение
В современной кардиологии есть успешный опыт применения ингибиторов гликопротеиновых рецепторов IIb/IIIa у больных, страдающих генетической нечувствительностью к антиагрегантным препаратам. Препараты действуют в течение 2-3 часов с момента введения, нарушают конечный этап агрегации тромбоцитов, благодаря чему риск тромбоза снижается в несколько раз. Ингибиторы IIb/IIIa используются во время операции и после восстановления коронарного кровотока.
Прогноз и профилактика
При проведении двойной антиагрегантной терапии и устранении поведенческих факторов риска тромбоза коронарного стента прогноз благоприятный. Назначение моноклональных антител улучшает прогноз у пациентов, которые нечувствительны к стандартным антиагрегантам. Первичная профилактика заключается в тщательном отборе больных перед стентированием и обеспечении полного открытия стента после установки.
Литература 1. Тромбоз стентов у пациентов с ишемической болезнью сердца: классификация, причины и методы лечения. Систематический обзор/ О. Тайманулы, И.Е. Сагатов, Е.С. Утеулиев, А.О. Мырзагулова, Т.В. Маслов// Вестник КазНМУ. – 2017. 2. Причины тромбозов стентов коронарных артерий/ В.И. Ганюков, А.А. Шилов, Н.С. Бохан, Г.В. Моисеенков, Л.С. Барбараш// Интервенционная кардиология. – 2012. 3. Реальная ли угроза позднего тромбозе стента с лекарственным покрытием? Сравнение стентов с лекарственным покрытием. Фокус на эверолимус/ Лупанов В.П., Самко А.Н., Бакашвили Г.Н.// Кардиоваскулярная терапия и профилактика. – 2009. | Код МКБ-10 Z95.5 |
Тромбоз коронарного стента – лечение в Москве
Источник
Coronary thrombosis is defined as the formation of a blood clot inside a blood vessel of the heart. This blood clot may then restrict blood flow within the heart, leading to heart tissue damage, or a myocardial infarction, also known as a heart attack.[1]
Coronary thrombosis is most commonly caused as a downstream effect of atherosclerosis, a buildup of cholesterol and fats in the artery walls. The smaller vessel diameter allows less blood to flow and facilitates progression to a myocardial infarction. Leading risk factors for coronary thrombosis are high LDL cholesterol, smoking, sedentary lifestyle, and hypertension.[2]
A coronary thrombus is asymptomatic until it causes ificant obstruction, leading to various forms of angina or eventually a myocardial infarction. Common warning symptoms are crushing chest pain, shortness of breath, and upper body discomfort.[2]
Pathogenesis[edit]
Coronary thrombosis and myocardial infarction are somes used as synonyms, although this is technically inaccurate as the thrombosis refers to the blocking of blood vessels with a thrombus, while myocardial infarction refers to heart tissue death due to the consequent loss of blood flow to the heart. Due to extensive collateral circulation, a coronary thrombus does not necessarily cause tissue death and may be asymptomatic.[citation needed]
The formation of coronary thrombosis generally follows the same mechanism as other blood clots in the body, the coagulation cascade. Also applicable is the Virchow’s triad of blood stasis, endothelial injury, and hypercoagulable e. Atherosclerosis contributes to coronary thrombosis formation by facilitating blood stasis as well as causing local endothelial injury.[citation needed]
Due to the large number of cases of myocardial infarction leading to death and disease in the world, there has been extensive study towards the generation of clots specifically in the coronary arteries. Some areas of focus:
- Coronary thrombosis can be a complication associated with drug-eluting stents.[3] These stents that are placed to open up narrowed arteries are often infused with medicine to prevent repeat stenosis. However, they may actually lead to an increased coronary thrombus formation due to increased tissue factor expression and delayed healing within the vessels. Furthermore, the downstream endothelium has been shown to be impaired, leading to an environment that favors formation of clots. Evidence remains inconclusive whether these risks outweigh the benefit of a coronary arterial stent.[3][4]
- Inflammation may play a causal role in coronary artery disease and subsequent myocardial infarction due to coronary thrombosis. Increased levels of inflammation may lead to higher risk of clotting as well as an increased risk of stent/device subsequent thrombosis. There is an ongoing for inflammatory biomarkers that can help determine at-risk individuals.[5]
- Coronary “microembolization” is being explored as a focal point for coronary thrombus formation and subsequent sudden death due to acute myocardial infarction.[6]
- High mobility group box-1 (HMGB-1) proteins as important tors in thrombus formation.[7]
- Coronary sinus thrombosis as a severe complication after procedures.[8] The coronary sinus is the venous counterpart to the coronary arteries, where de-oxygenated blood returns from heart tissue. A large thrombus here slows overall blood circulation to heart tissue as well as may mechanically compress a coronary artery.[8]
Diagnosis[edit]
Coronary angiography of an MI patient
Clinical s of MI or angina if coronary thrombus is symptomatic:
Imaging modalities used to evaluate the presence of coronary thrombi:[9]
- angioscopy
- endocoronary ultrasound
- coronary angiography
- magnetic resonance imaging (MRI)[10]
Postmortem examiners may look for Lines of Zahn, to determine whether blood clotted in the heart vessels before or after death.[11]
Management[edit]
Management of symptomatic coronary thrombosis follows established treatment algorithms for myocardial infarction.
Treatment options include:[12]
- emergency coronary artery bypass grafting (CABG)
- stent implantation
- intracoronary thrombolysis
- anticoagulation with heparin or glycoprotein IIb/IIIa inhibitors
- thrombus aspiration as reperfusion strategy
- platelet P2Y12 receptor inhibitors: The CURE trial in 2001 determined that the addition of clopidogrel showed a positive effect on cardiovascular mortality, non-fatal MI, and stroke at the cost of an increased risk of major bleeding.[citation needed]
To address the possibility of identifying and treating asymptomatic coronary artery disease to prevent development of coronary thrombosis, the COURAGE trial was in 2018.[13] It determined that preemptive treatment with percutaneous coronary intervention (PCI) did not lead to a difference in death or myocardial infarction over a 15-year period.[13]
There are numerous treatments currently being studied for management and prevention of coronary thrombosis. in drugs, in addition to their primary cholesterol-lowering mechanisms of action, have been studied to target a number of pathways that may decrease coronary inflammation and subsequent thrombosis.[14]
Another realm of potential treatments in early stages of adoption is in therapeutic use of contrast ultrasound on thrombus dissolution.[15]
Notable people[edit]
Terminology[edit]
Thrombosis is defined as the formation of a thrombus (blood clot) inside a blood vessel, leading to obstruction of blood flow within the circulatory system. Coronary thrombosis refers to the formation and presence of thrombi in the coronary arteries of the heart. Note that the heart does not contain veins, but rather coronary sinuses that serve the purpose of returning de-oxygenated blood from the heart muscle.[citation needed]
A thrombus is a type of embolism, a more general term for any material that partially or fully blocks a blood vessel. An atheroembolism, or cholesterol embolism, is when an atherosclerotic plaque ruptures and becomes an embolism.Atherosclerosis is the progressive thickening of blood vessels and plaque formation that eventually can lead to coronary artery disease (CAD).[citation needed]
See also[edit]
- Myocardial infarction (heart attack)
References[edit]
- ^ Klatt MD, Edward C. “Atherosclerosis”. Spencer S. Eccles Health Sciences Library. The University of Utah. Retrieved 13 January 2019.
- ^ a b “Heart Attack | National Heart, Lung, and Blood Institute (NHLBI)”. www.nhlbi.nih.gov. Retrieved 2020-06-16.
- ^ a b Lüscher, Thomas F.; Steffel, Jan; Eberli, Franz R.; Joner, Michael; Nakazawa, Gaku; Tanner, Felix C.; Virmani, Renu (27 February 2007). “Drug-Eluting Stent and Coronary Thrombosis: Biological Mechanisms and Clinical Implications”. Circulation. 115 (8): 1051-8. doi:10.1161/CIRCULATIONAHA.106.675934. PMID 17325255.
- ^ Borovac, Josip Anđelo; D’Amario, Domenico; Niccoli, Giampaolo (September 2017). “Neoatherosclerosis and Late Thrombosis After Percutaneous Coronary Intervention: Translational Cardiology and Comparative Medicine from Bench to Bedside”. The Yale Journal of Biology and Medicine. 90 (3): 463-470. ISSN 1551-4056. PMC 5612188. PMID 28955184.
- ^ Sexton, Travis; Smyth, Susan S. (January 2014). “Novel tors and biomarkers of thrombosis”. Journal of Thrombosis and Thrombolysis. 37 (1): 1-3. doi:10.1007/s11239-013-1034-5. ISSN 1573-742X. PMC 4086911. PMID 24356857.
- ^ Skyschally, Andreas; Erbel, Raimund; Heusch, Gerd (April 2003). “Coronary microembolization”. Circulation Journal. 67 (4): 279-286. doi:10.1253/circj.67.279. ISSN 1346-9843. PMID 12655156.
- ^ Wu, Han; Li, Ran; Pei, Li-Gang; Wei, Zhong-Hai; Kang, Li-Na; Wang, Lian; Xie, Jun; Xu, Biao (2018). “Emerging Role of High Mobility Group Box-1 in Thrombosis- Diseases”. Cellular Physiology and Biochemistry: International Journal of Experimental Cellular Physiology, Biochemistry, and Pharmacology. 47 (4): 1319-1337. doi:10.1159/000490818. ISSN 1421-9778. PMID 29940562.
- ^ a b W, Masood; Kk, Sitammagari (2020). “Coronary Sinus Thrombosis”. PMID 29939583.
- ^ Lablanche, J. M.; Perrard, G.; Chmait, A.; Meurice, T.; Sudre, A.; Van Belle, E. (November 2002). “[Coronary thrombosis imaging in humans]”. s des Maladies du Coeur et des Vaisseaux. 95 Spec No 7: 15-20. ISSN 0003-9683. PMID 12500600.
- ^ Abanador-Kamper, Nadine; Kamper, Lars; Castello-Boerrigter, Lisa; Haage, Patrick; Seyfarth, Melchior (January 2019). “MRI findings in patients with acute coronary syndrome and unobstructed coronary arteries”. Diagnostic and Interventional Radiology (Ankara, Turkey). 25 (1): 28-34. doi:10.5152/dir.2018.18004. ISSN 1305-3612. PMC 6339625. PMID 30582569.
- ^ Baumann Kreuziger, Lisa; Slaughter, Mark S.; Sundareswaran, Kartik; Mast, Alan E. (November 2018). “Clinical Relevance of Histopathologic Analysis of HeartMate II Thrombi”. ASAIO Journal. 64 (6): 754-759. doi:10.1097/MAT.0000000000000759. ISSN 1538-943X. PMC 6093800. PMID 29461277.
- ^ Akcay, Murat (July 2018). “Evaluation of thrombotic left main coronary artery occlusions; old problem, different treatment approaches”. Indian Heart Journal. 70 (4): 573-574. doi:10.1016/j.ihj.2017.09.006. ISSN 2213-3763. PMC 6117801. PMID 30170655.
- ^ a b “Clinical Outcomes Utilizing Revascularization and Aggressive Drug Evaluation”. American College of Cardiology. Retrieved 2020-06-19.
- ^ Sexton, Travis; Wallace, Eric L.; Smyth, Susan S. (2016). “Anti-Thrombotic Effects of ins in Acute Coronary Syndromes: At the Intersection of Thrombosis, Inflammation, and Platelet-Leukocyte Interactions”. Current Cardiology Reviews. 12 (4): 324-329. doi:10.2174/1573403×12666160504100312. ISSN 1875-6557. PMC 5304247. PMID 27142048.
- ^ Slikkerveer, Jeroen; Juffermans, Lynda Jm; van Royen, Niels; Appelman, Yolande; Porter, Thomas R.; Kamp, Otto (February 2019). “Therapeutic application of contrast ultrasound in ST elevation myocardial infarction: Role in coronary thrombosis and microvascular obstruction”. European Heart Journal – Acute Cardiovascular Care. 8 (1): 45-53. doi:10.1177/2048872617728559. ISSN 2048-8734. PMC 6376593. PMID 28868906.
External s[edit]
Источник
Коронарный тромбоз определяется как образование тромба внутри кровеносного сосуда сердца. Этот сгусток крови может затем ограничить кровоток в сердце , что приведет к повреждению сердечной ткани или инфаркту миокарда , также известному как сердечный приступ.
Коронарный тромбоз чаще всего вызывается последующим эффектом атеросклероза , накоплением холестерина и жиров в стенках артерий. Меньший диаметр сосуда пропускает меньше крови и способствует прогрессированию до инфаркта миокарда . Ведущими факторами риска коронарного тромбоза являются высокий холестерин ЛПНП , курение, малоподвижный образ жизни и гипертензия .
. Коронарный тромб бессимптомен , пока не вызывает значительная обструкция, приводящая к различным формам стенокардии или, в конечном итоге, к инфаркту миокарда . Распространенными предупреждающими симптомами являются сокрушающая боль в груди, одышка и дискомфорт в верхней части тела.
Терминология
Тромбоз определяется как образование тромба (сгустка крови) внутри кровеносный сосуд , что приводит к обструкции кровотока в системе кровообращения . Коронарный тромбоз означает образование и присутствие тромбов в коронарных артериях сердца. Обратите внимание, что сердце содержит не вены, а, скорее, коронарные синусы , которые служат для возврата деоксигенированной крови из сердечной мышцы.
Тромб – это тип эмболии , более общий термин для любого материала, который частично или полностью блокирует кровеносный сосуд. атеросклеротическая эмболия , или холестериновая эмболия, – это когда атеросклеротическая бляшка разрывается и становится эмболией.
Атеросклероз – это прогрессирующее утолщение кровеносных сосудов и образование бляшек, которое в конечном итоге может привести к ишемической болезни сердца (ИБС) .
Патогенез
Коронарный тромбоз и инфаркт миокарда иногда используются как синонимы, хотя это технически неточно, поскольку тромбоз относится к блокировке кровеносных сосудов тромбом, а инфаркт миокарда относится к сердечной смерти ткани из-за последующая потеря кровотока к сердцу. Из-за обширного коллатерального кровообращения коронарный тромб не обязательно вызывает гибель ткани и может протекать бессимптомно.
Формирование коронарного тромбоза обычно происходит по тому же механизму, что и другие тромбы в организме, каскад коагуляции . Также применима триада Вирхова застой крови, эндотелиальное повреждение и состояние гиперкоагуляции . Атеросклероз способствует образованию коронарного тромбоза, облегчая застой крови, а также вызывая локальное повреждение эндотелия.
Из-за большого количества случаев инфаркта миокарда, приводящего к смерти и заболеванию в мире, были проведены обширные исследования в отношении образования сгустков, особенно в коронарных артериях . Некоторые области внимания:
- Коронарный тромбоз может быть осложнением, связанным с стентами с лекарственным покрытием . В эти стенты, которые устанавливают для открытия суженных артерий, часто вводят лекарство для предотвращения повторного стеноза. Однако на самом деле они могут приводить к усилению образования коронарных тромбов из-за повышенной экспрессии тканевого фактора и замедленного заживления в сосудах. Кроме того, было показано, что нижележащий эндотелий нарушен, что приводит к созданию среды, которая способствует образованию сгустков. Доказательства остаются неубедительными в отношении того, перевешивают ли эти риски преимущества коронарного артериального стента.
- Воспаление может играть причинную роль в ишемической болезни сердца и последующем инфаркте миокарда из-за коронарного тромбоза. Повышенный уровень воспаления может привести к более высокому риску свертывания, а также к повышенному риску последующего тромбоза стента / устройства. В настоящее время ведется поиск воспалительных биомаркеров , которые могут помочь определить людей из группы риска.
- Коронарная «микроэмболизация» изучается как очаг для образования коронарного тромба и последующей внезапной смерти из-за острый инфаркт миокарда.
- Блок-1 группы высокой подвижности (HMGB-1) белки как важные медиаторы образования тромба.
- тромбоз коронарного синуса как тяжелое осложнение после процедур . Коронарный синус является венозным аналогом коронарных артерий, по которому обескислороженная кровь возвращается из сердечной ткани. Большой тромб здесь замедляет общее кровообращение в ткани сердца, а также может механически сдавливать коронарную артерию.
Диагноз
Коронарная ангиография пациента с ИМ
Клинические признаки ИМ или стенокардия , если коронарный тромб является симптоматическим:
Методы визуализации, используемые для оценки наличия коронарных тромбов:
- ангиоскопия
- эндокоронарная УЗИ
- коронарная ангиография
- магнитно-резонансная томография (МРТ)
Патологоанатомы могут искать Линии Зана , чтобы определить, свертывалась ли кровь в сердечных сосудах до или после смерти.
Ведение / Профилактика
Ведение симптоматического коронарного тромбоза следует установленным алгоритмам лечения инфаркта миокарда.
Варианты лечения включают:
- неотложную коронарное шунтирование (АКШ)
- стент имплантацию
- интракоронарный тромболизис
- антикоагулянты с ингибиторами гепарина или гликопротеина IIb / IIIa
- аспирация тромба в качестве стратегии реперфузии
- ингибиторов рецептора P2Y12 тромбоцитов: исследование CURE в 2001 году показало, что добавление клопидогрель продемонстрировал положительное влияние на смертность от сердечно-сосудистых заболеваний, нефатальный ИМ и инсульт за счет повышенного риска большого кровотечения.
Рассмотреть возможность выявления и лечения бессимптомной ишемической болезни сердца для предотвращения развития коронарного тромбоза , исследование COURAGE было опубликовано в 2018 году. Оно определило, что превентивное лечение с помощью чрескожного коронарного вмешательства (ЧКВ) не привело к разнице в смертности или инфаркте миокарда в течение 15 лет. период года.
В настоящее время изучаются многочисленные методы лечения и профилактики коронарного тромбоза. Статины , в дополнение к их основным механизмам действия по снижению холестерина , были изучены для воздействия на ряд путей, которые могут уменьшить коронарное воспаление и последующий тромбоз. .
Еще одна область потенциальных методов лечения на ранних стадиях внедрения – терапевтическое использование контрастного вещества ультразвука при растворении тромба.
Известные люди
См. Также
- Инфаркт миокарда (сердечный приступ)
Список литературы
Внешние ссылки
Источник
