Тромбоз лимфатических сосудов причины
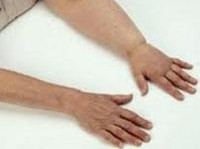
Лимфостаз – это патология лимфатической системы, сопровождающаяся нарушением лимфообращения и задержкой лимфатической жидкости в тканях. При лимфостазе возникает уплотнение тканей, стойкий отек и заметное утолщение конечности (лимфедема), язвы на коже. Определение причины лимфостаза требует проведения УЗИ малого таза, брюшной полости, сосудов конечностей, рентгенографии грудной клетки, лимфографии, лимфосцинтиграфии. Лечение лимфостаза может быть безоперационным (массаж, компрессионная терапия, гирудотерапия, медикаменты) и хирургическим (реконструкция лимфовенозных анастомозов).
Общие сведения
Лимфостаз (лимфатический отек, лимфедема) развивается при нарушении процессов образования лимфы и ее оттока по капиллярам и лимфатическим магистралям от органов и тканей конечностей к основным лимфатическим коллекторам и грудному протоку. По статистике ВОЗ, лимфостазом страдает около 10% населения в мире. При лимфостазе отмечается постоянный прогрессирующий отек конечности и ее увеличение в объеме, уплотнение подкожной клетчатки, огрубение кожи, гиперкератоз, трещины и язвы. Прогрессирование лимфостаза до развития слоновости (гипертрофии конечностей) вызывает психологические и физические страдания пациента и приводит к инвалидности. Лечением лимфостаза занимаются специалисты в области флебологии и лимфологии.

Лимфостаз
Причины лимфостаза
Развитие лимфостаза может быть обусловлено широким кругом факторов. Нарушение лимфообращения с задержкой лимфы в тканях встречается при сердечной недостаточности, патологии почек, гипопротеинемии, когда лимфатические магистрали не справляются с оттоком лимфы. Лимфостаз может являться следствием хронической венозной недостаточности при декомпенсированных формах варикозной болезни, посттромбофлебитическом синдроме, артериовенозных свищах. Выведение избыточного количества тканевой жидкости приводит к компенсаторному расширению лимфатических сосудов, снижению их тонуса, развитию недостаточности клапанов и лимфовенозной недостаточности.
Причинами лимфостаза могут служить пороки лимфатической системы, непроходимость лимфатических сосудов при их повреждениях (механических и операционных травмах, ожогах), сдавлении опухолями или воспалительными инфильтратами, препятствующими оттеканию лимфы. При лимфадените и лимфангите облитерация одних лимфатических сосудов приводит к расширению и клапанной недостаточности других, что сопровождается стазом лимфы.
Расширенная мастэктомия, выполняемая по поводу рака молочной железы, осложняется развитием лимфедемы верхней конечности в 10-40% наблюдений. Обычно в ходе мастэктомии производится аксиллярная лимфодиссекция (подмышечная лимфаденэктомия) – удаление лимфоузлов, являющихся зонами регионарного метастазирования. Вероятность развития лимфостаза напрямую зависит от объема подмышечной лимфодиссекции. Провоцировать лимфостаз также может рак простаты, лимфома, пахово-бедренная лимфаденэктомия, лучевая терапия зон регионарного лимфооттока.
В некоторых случаях нарушение лимфообращения с развитием лимфостаза наблюдается при рецидивирующих стрептококковых лимфангитах (при флегмоне, роже), паразитарных инфекциях. В странах с тропическим климатом встречается лимфатический филяриоз, распространяемый москитами (элефантизм, слоновая болезнь). Инфекция проявляется поражением лимфоузлов, их увеличением, лихорадкой, сильными болями, гипертрофией ног, рук, груди или гениталий.
Классификация
С учетом этиофакторов лимфостаз может развиваться первично или вторично.
- Первичный лимфостаз характеризуется недостаточностью лимфатической системы, связанной с врожденными аномалиями лимфатических путей (гипоплазией, агенезией или обструкцией сосудов, недостаточностью клапанов, наследственными синдромами). При первичном лимфостазе может поражаться одна или обе конечности; проявления лимфедемы выражены уже в детстве и нарастают в подростковом возрасте.
- Вторичный лимфостаз. О вторичном лимфостазе говорят в случае травм или заболеваний изначально нормально сформированной лимфатической системы. Вторичная лимфедема чаще развивается в одной конечности, обычно в области подъема стопы и нижней части голени и чаще имеет посттравматическую или воспалительную природу.
Лимфедема преимущественно встречается у женщин. У 91% пациентов развивается лимфостаз нижних конечностей. При развитии лимфоотека в возрасте 15-30 лет говорят о юношеской лимфедеме, после 30 лет — о поздней лимфедеме. В развитии лимфостаза выделяют 3 последовательные стадии: 1 — мягкий преходящий отек, 2 – необратимый отек; 3 — слоновость (необратимый отек, кисты, фиброз).
Симптомы лимфостаза
При наиболее легкой стадии лимфостаза отмечается систематическое появление преходящего отека конечности, который заметен к вечеру и самостоятельно пропадает к утру, после отдыха. Отеки склонны увеличиваться после физических нагрузок или длительного ограничения подвижности, долгого пребывания на ногах. Необратимые изменения и разрастания соединительной ткани в этой стадии еще отсутствуют, поэтому своевременное обращение к лимфологу и проведенная консервативная терапия приводят к стойкому регрессу болезни.
Лимфостаз средней тяжести характеризуется неисчезающим отеком, ростом соединительных тканей, уплотнением и натянутостью кожи, что может сопровождаться болевыми ощущениями. Нажатие пальцем на отечные ткани оставляет следы вдавления, которые сохраняются долгое время. Стойкий лимфатический отек может приводить к повышенной утомляемости пораженной конечности, судорогам.
Осложнения
При тяжелом течении лимфедемы отмечаются необратимые нарушения лимфооттока, развитие фиброзно-кистозных изменений в тканях и слоновости. Лимфостаз становится настолько выраженным, что конечность теряет контуры и способность нормально функционировать. В этой стадии лимфостаза может отмечаться развитие контрактур и деформирующего остеоартроза, трофических язв, экземы, рожистого воспаления. Крайним исходом лимфостаза может явиться гибель пациента от тяжелого сепсиса. При лимфостазе повышается вероятность развития лимфосаркомы.
Диагностика
При появлении признаков лимфостаза следует обратиться к сосудистому хирургу (флебологу, лимфологу) для установления причины патологии. В случае поражения нижних конечностей возникает необходимость в выполнении УЗИ органов брюшной полости и малого таза; при лимфедеме рук — рентгенографии грудной полости.
Для определения места локализации лимфатического блока и проходимости сосудов используется рентгеновская лимфография, лимфосцинтиграфии с Тс-99m , МРТ, КТ. Данные методики позволяют судить об изменениях в лимфатическом русле, выявлять участки извитости, лимфоангиэктазии, клапанную недостаточность.
Лимфостаз дифференцируют от тромбоза глубоких вен и постфлебитического синдрома, при которых лимфедема односторонняя, отек мягкий, определяется наличие гипепигментации, варикозной экземы и варикозно расширенных вен. Для исключения венозной патологии проводится УЗДГ вен конечностей.
Лечение лимфостаза
Целью лечения лимфостаза служит восстановление оттока лимфы от конечностей или других органов. При лимфостазе показано назначение ручного лимфодренажного массажа, аппаратной пневмокомпрессии, физиотерапии (магнитотерапии, лазеротерапии, гидромассажа), подбор и ношение компрессионного трикотажа. Пациенту рекомендуется соблюдение диеты с ограничением соли, занятия лечебной физкультурой, плаванием, скандинавской ходьбой. Из медикаментозной терапии применяются флеботоники с лимфотропным действием, энзимы, ангиопротекторы, иммуностимуляторы. При трофических язвах и экземе проводится их местное лечение.
При лимфостазе требуется тщательно ухаживать за стопами, чтобы не допустить развития лимфангита. С этой целю лучше выполнять медицинский аппаратный педикюр с использованием специальных средств для гигиенического и лечебного ухода за ногами. При развитии грибковой инфекции назначаются антимикотические средства, обработка ног противогрибковыми препаратами.
Основаниями к хирургическому лечению лимфостаза могут служить неэффективность комплексной консервативной терапии, прогрессирование лимфедемы, наличие выраженного фиброза и деформирующих лимфатических мешков. При лимфостазе прибегают к микрохирургическому созданию лимфовенозных анастомозов, липосакции и дерматофасциолипэктомии.
В случае первичной лимфедемы показана пересадка полноценного тканевого лимфоидного комплекса. При выраженной слоновости, исключающей возможность проведения радикальных операций, производится туннелирование пораженных участков для отведения лимфы в здоровые ткани, резекционные вмешательства.
Прогноз и профилактика
Отказ от лечения лимфедемы способствует еще большему лимфатическому отеку тканей, нарушению подвижности конечности, развитию хронической инфекции. Независимо от того, на какой стадии был диагностирован лимфостаз, пациентам требуется наблюдение ангиохирурга. Курсовая поддерживающая терапия при лимфостазе должна проводится пожизненно.
Предупредить нарушение лимфообращения в конечностях позволяет тщательный уход за кожей рук и ног, своевременное лечение любых ран и недопущение их инфицирования. Следует проводить терапию заболеваний почек, сердца, венозных сосудов во избежание декомпенсации патологии. Для профилактики развития постоперационной лимфедемы в последние годы в маммологии отказались от тотальной лимфодиссекции в ходе радикальной мастэктомии и ограничиваются удалением сигнальных лимфоузлов.
Источник

КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
План занятия
1 Тромбоз
2 Эмболия
3 Инфаркт
4 Нарушения лимфообращения
5 Нарушение содержания тканевой жидкости
1 Тромбоз
Тромбоз (trombosis – свертывание) – прижизненное свертывание крови в просвете сосудов и полостях сердца. Образующийся при этом сверток крови называется тромбом.
В механизме тромбообразования участвуют как местные (изменения сосудистой стенки, замедление и нарушение тока крови), так и общие (нарушение взаимоотношений свертывающей и противосвертывающей систем в регуляции жидкого состояния крови, изменение качества крови) факторы.
Механизм свертывания крови: тромбокиназа – протромбин – тромбин – фибриноген – фибрин.
Морфология тромба: основную массу тромба составляет фибрин, входят в него также кровяные пластинки, лейкоциты и эритроциты.
Тромбы бывают белые, красные, смешанные (слоистые) и гиалиновые. Красный тромб состоит из фибрина и эритроцитов.
Белый тромб – из фибрина и лейкоцитов, смешанный тромб – из фибрина, лейкоцитов и эритроцитов.
Гиалиновый – в мелких сосудах из гемолизированных эритроцитов и денатурированных белков плазмы крови. По отношению к просвету сосуда тромб может быть пристеночным (прикреплен к стенке сосуда) или закупоривающим (обтурирующий тромб).
Рис. 2.1 Тромбоэндокардит (рожа свиней).
Рис. 2.2 Бородавчатый тромбоэндокардит у свиньи
Рожистый тромбоэндокардит. На двухстворчатом клапане со стороны предсердия видны тромбы – бугристые, серо-желтого цвета наложения плотной консистенции, прочно удерживающиеся на поверхности. Поверхность клапана под ними неровная, внешне напоминает цветную капусту. В остальной части эндокард гладкий и блестящий.
Рис. 2.3 Тромб в бедренной вене
Отличие тромба от посмертного свертка. Тромб образуется при жизни животного, плотно прикреплен к стенке сосуда. Посмертный сверток легко отделяется из просвета сосуда. Прижизненный тромб плотной консистенции, шероховатый, сухой, а посмертный сверток крови – гладкий, блестящий, резиноподобной консистенции.
Исходы тромба:
1. Рассасывание тромба.
2. Септическое расплавление тромба.
3. Организация и канализация – тромб замещается соединительной тканью, в нем образуются щели (каналы).
4. Петрификация (обызвествление) тромба.
При ранних стадиях кровоточащего сосуда тромбоз имеет защитное значение, но он может вызывать ишемию с последующим развитием инфаркта или гангрены.
2 Эмболия
Эмболия (греч. embole – бросать внутрь) – циркуляция в крови (или лимфе) не встречающихся в нормальных условиях частиц и закупорка ими сосудов. Эти частицы могут быть производными крови (тромб), тканевого происхождения или инородными. Частица в просвете сосуда называется эмболом.
Различают следующие виды эмболий:
– тромбоэмболия – закупорка сосуда кусочками тромба,
– жировая эмболия – закупорка сосуда жировыми клетками (при переломе трубчатых костей),
– воздушная и газовая эмболия – закупорка сосуда пузырьками воздуха или газов,
– тканевая и клеточная эмболия – закупорка сосуда кусочками тканей или клеток (при травмах, опухолях),
– бактериальная, паразитарная и грибковая эмболия – закупорка сосуда бактериями, грибами, паразитами.
Рис. 2.4 Паразитарная эмболия в мелких венах
Исходы эмболий. Зависят от характера, величины, количества эмболов и места их локализации. Нередко эмболия становится опаснее основного заболевания. Мелкие, немногочисленные эмболы в капиллярной сети могут рассасываться без последствий. Закупорка крупных сосудов (коронарных, почечных, мозговых, брыжеечных и др.) могут вызвать внезапную смерть или вызвать инфаркт. Множественные бактериальные эмболии могут быть причиной нагноения органов, эмболия клеток злокачественных опухолей приводит к смертельному метастазированию.
3 Инфаркт
Инфаркт (infarcire – нашпиговывать, набивать) – участок омертвления органа (некроз), возникший в результате стойкого прекращения притока крови. Причинами его могут быть тромбоз, эмболия, стойкий спазм артерий. Возникает в тех органах, в которых мало анастомозов. Бывает в почках, селезенке, сетчатке глаза, кишечнике, сердце, головном мозге.
Виды инфаркта (по цвету): анемический (белый, ишемический), геморрагический (красный) и анемический с геморрагическим поясом (смешанный).
Белый инфаркт встречается в почках, селезенке, реже в сердце и кишечнике. Характеризуется полным вытеснением крови из ишемического участка с желтоватым оттенком, рисунок участка сглажен.
Анемический с геморрагическим венчиком (пояском). Образуется при быстрой смене рефлекторного спазма сосудов – коллатералий на паралитическое их расширение. Участок инфаркта по периферии заполняется кровью, происходит диапедез эритроцитов и выход жидкости. Встречается в селезенке, почке, миокарде.
Красный (геморрагический) инфаркт. Развивается на фоне застойной гиперемии или вследствие обильного притока крови по анастомозам. Омертвевший участок пропитывается кровью. Такие инфаркты встречаются в кишечнике, легких, миокарде, реже – в почках и селезенке. Цвет участков красный, рисунок сглажен.
Застойный инфаркт. Возникает у животных при быстром сдавливании или тромбозе венозных сосудов. Развивается при перекручивании матки, ущемлении кишечника. Происходит стаз, а затем венозная (застойная) гиперемия и серозно-геморрагический отек, омертвение кишечных петель или отек матки. Наличие анемического кольца в области ущемления. Требуется оперативное вмешательство.
Рис. 2.5 Ишемический инфаркт почки (треугольной формы).
Рис. 2.6 Геморрагические инфаркты в селезенке
Исходы инфаркта. Зависят от места локализации, размера, характера тромба, эмбола, а также анатомо-физиологических особенностей организма и его резистентности:
– полное рассасывание,
– инкапсуляция,
– в миокарде – рубец, в почках и селезенке– организация,
– в мозгу– киста,
– при септических – в почках и селезенке образуютсягнойные абсцессы,
– гангренав легких, кишечнике, матке.
4 Нарушения лимфообращения
Нарушения лимфообращения. Эти нарушения вызываются изменениями проходимости или целостности лимфатических сосудов, патологией лимфатических узлов, нарушениями кровообращения и при воспалении органов.
Плазморрагия – пропитывание стенок мелких сосудов и окружающих тканей белками плазмы крови из-за повышения проницаемости сосудов вследствие гипоксии при спазмах артерий или выпадение в них иммунокомплекса – антиген-антитело (бруцеллез, паратиф телят).
Лимфостаз – остановка движения лимфы в крупных сосудах и накопление ее в тканях.
Причины: тромбоз, эмболия, динамическая (при усиленной капиллярной фильтрации лимфы в ткани) и резорбционная (скопление в тканях патологических протеинов при нарушении эндотелия капилляров) недостаточность лимфотической системы, застойные явления в кровеносной системе, новообразования лимфоузлов, воспаление.
Исход лимфостаза: чаще всего отек и склероз подкожной клетчатки (слоновость). При обследовании можно установить, что рыхлая подкожная соединительная ткань утолщена, тестоватой консистенции, несколько желтоватого вида, при разрезе стекает прозрачная жидкость желтоватого цвета.
Лимфоррагия – выход лимфы за пределы лимфатических сосудов вследствие нарушения целостности их стенок (разрыв, разъедание и др. ). При клиническом обследовании кожа в этих местах припухлая, при надавливании флюктуирует, на разрезе стекает желтоватого цвета прозрачная или слегка опалесцирующая жидкость (скопление лимфы в подкожной или межмышечной соединительной клетчатке называется лимфоэкстравазат).
Тромбоз и эмболия лимфатических сосудов. Тромбоз возникает при воспалительных процессах в лимфоузлах и окружающей ткани. Тромбы состоят из фибрина, лейкоцитов, эндотелиальных клеток.
Исходы тромбоза: нарушение циркуляции тканевой жидкости, лимфостаз, некроз тканей.
Эмболия – механическая закупорка лимфатических сосудов какими-либо частицами. В результате эмболии может наступить лимфостаз, отек, склероз.
5 Нарушение содержания тканевой жидкости
У животных в состав тканей внутренней среды организма входят три вида жидкости: кровь, лимфа и тканевая жидкость. Расстройство водного обмена может проявляться как в увеличении количества тканевой жидкости, так и в обеднении ею организма.
Тканевая жидкость располагается в тканях и в межклеточных щелях (содержит 1-2% белка). Она представляет собой прозрачную, иногда мутноватую жидкость, содержит небольшое количество клеток и называется транссудатом.
При увеличении количества тканевой жидкости возникает отек, водянка, при уменьшении – ангидремия (эксикоз), т.е. обезвоживание (дегидратация).
Отек – это общее или местное увеличение количества тканевой жидкости в тканях и органах. Различают отеки: сердечные, почечные, дистрофические, воспалительные, голодные (марантические).
При обследовании видно, что отечные органы и ткани увеличены в объеме, имеют тестоватую консистенцию, бледную окраску. Поверхность разреза их сочная, при надавливании стекает бледно- желтоватая прозрачная жидкость (отечная болезнь свиней, пастереллез и др.).
Водянка – скопление отечной жидкости в естественных полостях организма и в подкожной клетчатке.
Различают следующие виды водянок (скопление отечной жидкости):
– гидроперикард – в сердечной сорочке,
– асцит – в брюшной полости,
– гидроторакс – в грудной полости,
– гидроцефалия – в желудочках головного мозга.
При асците и гидротораксе в отличие от перитонита и плеврита серозные покровы не имеют признаков воспаления (они гладкие, блестящие, влажные, серого цвета). При воспалении серозных покровов имеются покрасневшие матовые, с кровоизлияниями и пленками фибрина очаги. Причины задержка организмом натрия и воды, понижение осмотического давления крови и проницаемости капилляров мембран, застойные явления в движении крови и лимфы.
Отек кожи приводит к сильному ее утолщению за счет увеличения слоя подкожной клетчатки (ИНАН лошадей). Отек легких наблюдается при ряде заболеваний. Легкие не спавшиеся, тестоватой консистенции, из просветов бронхов вытекает желтоватая или кровянистая жидкость. Микроскопически видно утолщение соединительнотканной основы органа. Отек и водянка – процессы обратимые, они исчезают после устранения причин, их вызвавших.
Рис. 2.7 Отек легкого
Рис. 2.8 Отек бородок петуха
Исход отеков связан с основными процессами, приводящими к задержанию жидкости, при устранении которых серозный транссудат легко рассасывается. При длительном воздействии развиваются дистрофические изменения паренхиматозных клеток и склеротические явления. Отек легких и головного мозга может привести к летальному исходу.
Уменьшение количества тканевой жидкости. Отрицательный водный баланс вызывается недостаточным поступлением воды в организм или усилением выделения ее из организма. Смерть при водном голодании наступает в результате дегидратации жизненно важных нервных центров или в следствие ангидремического расстройства кровообращения и паралича сердца. Потеря около 25% внеклеточной воды является опасным для жизни. Отмечают исхудание животного, сильное западение глаз в орбиту, сухость подкожной клетчатки и скелетных мышц, сгущение крови. Изменения ярко выражены у новорожденных животных, павших от диспепсии, анаэробной дизентерии, при поносах и колибактериозе.
Контрольные вопросы:
1. Дайте характеристику тромбоза:
а) определение,
б) местные факторы механизма тромбообразования;
в) общие факторы механизма тромбообразования,
г) исходы тромба.
2. Дайте характеристику смешанного тромба:
а) макроскопические части тромба;
б) микроскопические составные элементы тромба .
3. Дайте характеристику эмболии:
а) определение,
б) виды эмболии в зависимости от пути движения эмбола;
в) виды эмболии в зависимости от характера эмбола..
4. Какие виды эмболии лежат в основе:
а) метастазирования опухолей,
б) развития метастатических гнойников,
в) развития ишемических инфарктов органов,
г) эмболии сосудов мозга при переломе трубчатых костей.
5. Дайте характеристику инфаркта:
а) определение,
б) причины инфаркта;
в) виды инфарктов,
г) форма инфарктов.
2.3 ВОСПАЛЕНИЕ. СУЩНОСТЬ, МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ, КЛАССИФИКАЦИИ. АЛЬТЕРАТИВНОЕ ВОСПАЛЕНИЕ
План занятия:
1 Сущность, причины и механизм развития воспаления.
2 Фазы воспаления, их морфологическая характеристика.
3 Классификация воспаления.
4 Морфологическая характеристика альтеративного воспаления, исходы и значение для организма.
1 Сущность, причины и механизм развития воспаления
Дата добавления: 2014-01-07; Просмотров: 1831; Нарушение авторских прав?
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Рекомендуемые страницы:
Читайте также:
Источник
