Турбулентность крови в сосудах
Турбулентное течение крови. Давление крови
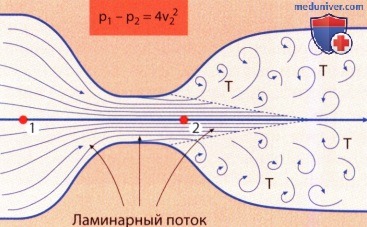
В некоторых случаях течение крови в сосудах становится турбулентным. Это происходит, если скорость кровотока становится слишком большой или в сосудах появляется препятствие току крови, или сосуд делает резкий изгиб, или внутренняя поверхность сосуда становится грубой и неровной. Турбулентное течение крови показано на рисунке. На схеме видно, что кровь течет не только вдоль сосуда, но и поперек, и даже в обратном направлении, образуя так называемые вихревые токи.
Если во время движения крови появляются вихревые токи, сопротивление существенно увеличивается по сравнению с ламинарным течением, т.к. завихрения резко увеличивают внутреннее трение в потоке жидкости.

А. Две жидкости цэдна окрашена в красный цвет, другая – бесцветная) перед началом движения.
Б. Эти же жидкости через 1 сек после начала движения.
В. Турбулентное течение, характеризующееся беспорядочным движением частиц жидкости
Вероятность турбулентного движения крови в сосудах увеличивается прямо пропорционально скорости кровотока, диаметру кровеносного сосуда и плотности крови и обратно пропорционально вязкости крови.
Эта сложная зависимость выражается следующим уравнением: Re = Vdp/n, где Re — число Рейнольдса, показывающее тенденцию к турбулентному течению крови, v — средняя скорость движения крови (см/сек), d — диаметр сосуда (см), р — плотность крови и n — вязкость крови (пуазейль).
Вязкость крови в норме равна примерно 1/30 пуазейля, а плотность — лишь немного больше 1. Если число Рейнольдса становится больше 200-400, турбулентные потоки возникают в местах разветвления и исчезают на прямых участках сосудов. Если же число Рейнольдса увеличивается до 2000, турбулентность возникает даже в прямых, не ветвящихся сосудах.
В сосудистой системе число Рейнольдса даже в норме может увеличиваться до 200-400 в крупных артериях, поэтому в местах разветвления этих сосудов почти всегда наблюдается турбулентное течение крови. В проксимальной части аорты и в легочной артерии число Рейнольдса может увеличиваться до нескольких тысяч во время фазы быстрого изгнания крови из желудочков. Это приводит к развитию турбулентности в проксимальной части аорты и в легочной артерии, где для этого существуют благоприятные условия: (1) высокая скорость кровотока; (2) пульсирующий характер кровотока; (3) резкое изменение диаметра сосуда; (4) большой диаметр сосуда. Однако в мелких сосудах число Рейнольдса практически никогда не бывает достаточно высоким, чтобы вызвать турбулентность.
Давление крови
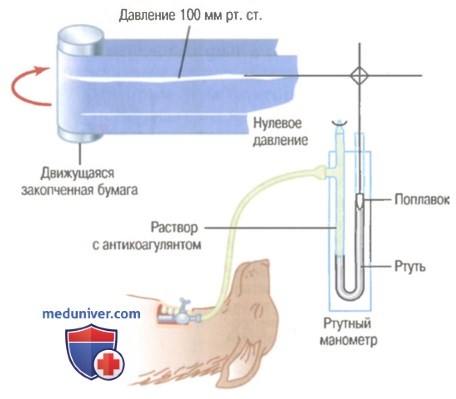
Единицы измерения давления. Давление крови до сих пор измеряют в миллиметрах ртутного столба (mm Hg), т.к. с давних времен для измерения давления использовали ртутный манометр. В действительности давление крови — это сила, с которой кровь воздействует на единицу площади поверхности сосудистой стенки. Когда давление в сосудах составляет 50 мм рт. ст., это означает, что сила воздействия сдвигает столбик ртути в поле тяготения на 50 мм выше прежнего уровня. Если давление равно 100 мм рт. ст., сила сдвинет столбик ртути на 100 мм выше прежнего уровня.
Иногда давление измеряют в сантиметрах водного столба (cm H2O). Давления в 10 см вод. ст. достаточно, чтобы поднять столбик воды на 10 см. 1 мм рт. ст. соответствует 1,36 см вод. ст., т.к. плотность ртути в 13,6 раз больше плотности воды, а 1 см в 10 раз больше, чем 1 мм.
Методы измерения кровяного давления. Ртуть в ртутном манометре обладает большой инертностью и не может быстро подниматься и опускаться. По этой причине ртутные манометры, пригодные для измерения постоянного уровня давления, не способны реагировать на изменения давления, происходящие чаще, чем 1 цикл за 2-3 сек. Для регистрации быстрых изменений давления требуются измерительные приборы другого типа. На рисунке изображены три принципиально разных электронных преобразователя — датчика, преобразующего колебания давления в электрические сигналы. Регистрация этих сигналов производится с помощью малоинерционных пишущих систем. В каждом из датчиков используется тонкая, легко деформирующаяся металлическая мембрана, представляющая собой одну из стенок миниатюрной камеры, заполненной жидкостью. Камера соединена с кровеносным сосудом с помощью иглы или катетера. Когда давление крови в сосуде увеличивается, металлическая мембрана слегка выгибается; когда давление крови уменьшается, мембрана возвращается в первоначальное положение.

Регистрация артериального давления с помощью ртутного манометра (метод, применявшийся в течение длительного периода развития физиологии)
На рисунке над мембраной датчика расположена еще одна металлическая пластина. Их разделяет несколько десятых долей миллиметра. Когда мембрана выгибается, она приближается к металлической пластине. Это приводит к увеличению электрической емкости между ними. Изменение емкости может быть зарегистрировано электронным прибором.
На рисунке на мембране датчика имеется небольшой железный стержень, который расположен внутри миниатюрной индуктивной катушки. Колебания стержня приводят к изменению индуктивности катушки, что может быть зарегистрировано электронным прибором.
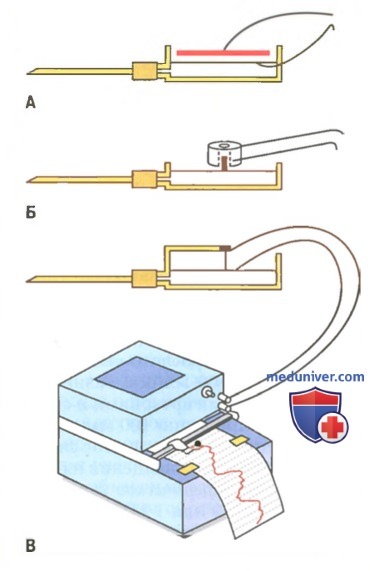
Электронные датчики (преобразователи) трех разных типов для регистрации быстрых изменений кровяного давления (объяснение в тексте)
И наконец, на рисунке к мембране датчика прикреплен тонкий натянутый проводок с высоким электрическим сопротивлением. Если проводок растягивается, его сопротивление увеличивается; если же натяжение проводка слабеет, его сопротивление уменьшается. Эти изменения также могут быть зарегистрированы электронным прибором.
С помощью этих преобразующих устройств можно регистрировать колебания давления с частотой до 500 Гц, причем с большой точностью. Обычно применяют приборы, регистрирующие изменения давления с частотой от 20 до 100 Гц. Запись производится на бумажной ленте.
– Также рекомендуем “Сопротивляемость сосудов. Проводимость сосудов”
Оглавление темы “Сосудистая система”:
1. Электрокардиограмма при фибрилляции желудочков. Электрошоковая дефибрилляция желудочков
2. Ручной массаж сердца в помощь дефибрилляции. Фибрилляция предсердий
3. Трепетание предсердий. Остановка сердца
4. Функциональные участки системы кровообращения. Объемы крови в различных отделах сосудистой системы
5. Давление крови в различных участках сосудистой системы. Теоретические основы кровообращения
6. Регуляция объема кровотока и периферического сопротивления. Объемный кровоток
7. Ультразвуковой флоуметр. Ламинарное течение крови в сосудах
8. Турбулентное течение крови. Давление крови
9. Сопротивляемость сосудов. Проводимость сосудов
10. Закон Пуазейля. Диаметр артериол и их сопротивление
Источник
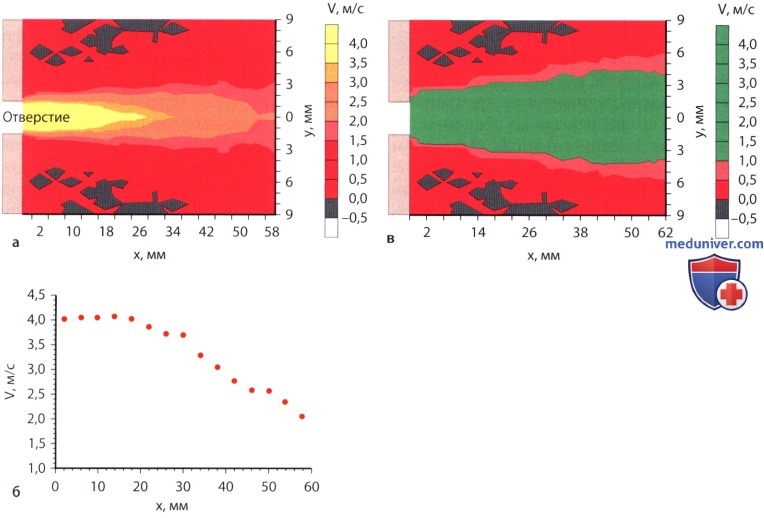
Ламинарный и турбулентный поток в эхокардиографии (ЭхоКГ)а) Характеристики потока. При низких скоростях обычно наблюдается ламинарное течение крови. Это означает, что в близко расположенных точках поперечного сечения сосуда или клапанного отверстия скорости движения крови мало отличаются друг от друга. В этих случаях поток крови «хорошо организован»: в середине потока кровь течет с большей скоростью, а на периферии возле стенок сосуда или сердца скорость потока меньше. В сосудах возникает «параболический» профиль скоростей движения жидкости. Начиная с определенного отношения поперечного сечения потока, скорости движения, а также плотности и вязкости крови характеристики потока меняются на «турбулентные»: профиль скоростей движения жидкости становится более плоским, сопротивление потоку растет и «частицы» жидкости попадают в вихревые движения. Вместо хорошо организованного ламинарного распределения скоростей получается вихреобразование и перемешивание частиц жидкости с различной скоростью и направлением движения. Кинетическая энергия необратимо теряется из-за вязкого трения и, в конечном итоге, превращения в теплоту. Движение частиц можно представить как сумму «хаотичного», турбулентного компонента скорости и относительно постоянного компонента скорости вдоль основного направления потока. В сумме усредненные по времени, быстро меняющиеся векторы турбулентного компонента взаимно уничтожаются, тогда как постоянный компонент обусловливает движение в сосуде вдоль основного направления потока.
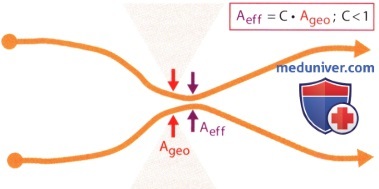
б) Число Рейнольдса. Переход от ламинарного течения к турбулентному можно представить себе как следствие преобладания инерционных сил потока над вязким сопротивлением, например, из-за возрастающей скорости движения жидкости. Точка такого перехода зависит от многих отдельных факторов, однако приблизительно ее можно представить в виде безразмерного числа Рейнольдса: 2r • v • ρ/η, где r – радиус потока, v – средняя скорость движения жидкости, ρ – плотность и η – вязкость жидкости. Поток становится турбулентным, если это число превышает пограничное значение, приблизительно равное 2300. в) Появление турбулентных потоков. В покое на нормальных сердечных клапанах турбулентные потоки не возникают, однако они появляются в области стенозированных клапанных отверстий или в области регургитации, а также других потоков с высокой скоростью движения, например, при дефекте межжелудочковой перегородки. При переходе от ламинарного потока к турбулентному в одном сосуде исходный параболический профиль скоростей уплощается, а сопротивление увеличивается (в противоположность уравнению Хагена-Пуазейля при турбулентном движении сопротивление возрастает не линейно, а пропорционально квадрату потока). г) Локализация. Переход в турбулентное движение в области измененного просвета клапанных отверстий (стеноза, недостаточности) или дефектов межжелудочковой или межпредсердной перегородки происходит вскоре после места сужения потока. Непосредственно после прохождения через место сужения поток еще сохраняет ламинарное ядро, имеющее максимальную исходную скорость. Это ядро разрушается со всех сторон увеличивающимися турбулентными завихрениями. Приблизительно через 5 диаметров того отверстия, где был сужен поток, движение полностью становится турбулентным, и его максимальная осевая скорость теперь обратно пропорциональна расстоянию от места сужения.
д) Мозаичность. В режиме цветовой допплерографии турбулентный поток представлен интенсивной, светлой, разноцветной струей («мозаичность»), В связи с характеристиками турбулентного потока при высоких скоростях, например, в случае аортального стеноза, максимально острый угол между основным направлением движения крови и ультразвуковым лучом при непрерывноволновом допплеровском исследовании менее критичен, чем в случае ламинарного потока, так как высокие скорости направлены в пространстве во все стороны и поэтому могут быть зарегистрированы. Следует учитывать, что принцип непрерывности и уравнение Бернулли справедливы независимо от ламинарности или турбулентности потока. е) Другие подходы для количественной оценки потока и его сужений. Vena contracta. Из-за вышеописанных трудностей количественной оценки потоков по величине струи в цветовой допплерографии были предприняты другие попытки количественного анализа потока крови. Одна из них использует диаметр или сечение струи в самом узком месте, т.е. непосредственно после места сужения потока. Там поток конвергирует в самом узком месте, называемом vena contracta. Это самое узкое место соответствует эффективному сечению стеноза или регургитации и всегда меньше, чем анатомический размер отверстия. Его величина задается геометрией поперечного сечения потока и в физиологических условиях почти не зависит от скорости потока или градиента давления по обе стороны сужения. Конечно, применение этой теоретически очень привлекательной концепции лимитировано разрешающей способностью и техническими факторами режима цветного допплеровского исследования. Однако он успешно валидирован прежде всего для расчета регургитации и (в меньшей степени) для случая митрального стеноза.
– Также рекомендуем “Биоэффекты и безопасность ультразвука” Редактор: Искандер Милевски. Дата публикации: 17.12.2019 |
Источник
Патологическая извитость сонных артерий

Патологическая извитость (кинкинг) сонных артерий является одним из наименее изученных и загадочных заболеваний. Роль патологической извитости в развитии симптомов сосудисто-мозговой недостаточности еще изучается, но установлено, что у каждого третьего умершего от инсульта находили патологические изгибы сонных или позвоночных артерий.
У 16-26 % взрослого населения выявляются различные варианты удлинения и извитости сонных или позвоночных артерий на шее.
Патологическая извитость – это неравномерный ход артерии с образованием изгибов, петель и перекручиваний, который влияет на характер кровотока по артерии и может способствовать развитию острых нарушений мозгового кровообращения.
Методы лечения в Инновационном сосудистом центре
Сосудистые хирургии нашей клиники имеют значительный опыт уникальных операций на сонных артериях при патологической извитости. Основной проблемой для хирургического лечение является определение четких показаний к оперативному лечению.
В нашей клинике разработан четкий диагностический протокол, позволяющий определить клиническое значение той или иной извитости и степень ее влияния на мозговой кровоток.
Опыт успешных операций нашей клиники при патологической извитости превышает 200 случаев.
Причины и распространенность патологической извитости
Патологическая извитость развивается всегда из-за удлинения внутренней сонной артерии, которая вынуждено складывается в изгибы или даже петли.
Избыточная длина внутренней сонной артерии часто закладывается еще в период эмбрионального развития, то есть извитость артерии чаще всего врожденная. С возрастом может происходить дальнейшее закручивание избыточной сонной артерии в петлю.
По мнению некоторых исследователей патологическая извитость может являться причиной неврологических и интеллектуальных проблем у детей дошкольного и младшего школьного возраста.
[attention type=yellow]
Удлинение внутренней сонной артерии может развиваться и в результате запущенной гипертонической болезни, когда постоянно повышенное артериальное давление вызывает изменение стенки артерии и ее изгибы. Такая извитость редко влияет на мозговую гемодинамику и чаще является феноменом, случайно выявляемым при УЗИ магистральных артерий.
[/attention]
Патологическая извитость сонных артерий была выявлена у 16% пациентов, умерших от ишемического инсульта, более 23% детей, перенесших ишемический инсульт имели патологическую извитость.
При обследовании пациентов, проходивших лечение по поводу нарушений мозгового кровобращения, патологическая извитость при ультразвуковом ангиосканировании была выявлена у 12% .
Различные нарушения хода внутренних сонных артерий, по данным патологоанатомических исследований были выявлены у 40% людей.
Клинико-анатомические варианты
Удлинение артерии. Наиболее часто встречается удлинение внутренней сонной или позвоночной артерии, которое приводит к образованию плавных изгибов по ходу сосуда. Удлиненная артерия редко причиняет беспокойство и, как правило, обнаруживается при случайном исследовании.
Важное значение удлинение артерии имеет для ЛОР-врачей, так как стенка артерии может аномально находится близко к небным миндалинам и при тонзилэктомии может случайно повреждаться. С возрастом эластичность артериальной стенки меняется и плавные изгибы артерии могут стать перегибами, с развитием картины нарушений мозгового кровообращения.
При удлинении артерий без перегибов при ультразвуковом исследовании кровотока нарушений не определяется.
Кинкинг – перегиб артерии под острым углом. Кинкинг может быть врожденным, когда с раннего детства определяются нарушения мозгового кровообращения и развиваться со временем из удлиненной сонной артерии.
Формированию перегибов способствует артериальная гипертония, прогрессирование атеросклероза в внутренней сонной артерии. Клинически кинкинг внутренней сонной артерии проявляется преходящими нарушениями мозгового кровообращения.
При кинкинге позвоночной артерии развивается вертебрально-базилярная недостаточность. Выявление кинкинга с мозговыми симптомами встает вопрос о хирургическом исправлении извитости.
Койлинг – образование петли артерии. Несмотря на плавный ход петли, изменения кровотока в ней очень значительны. Характер изгибов при койлинге может изменятся в зависимости от положения тела, артериального давления.
[attention type=red]
Наблюдается хаотичный характер кровотока, что приводит к снижению давления крови после петли и соответственно к снижению кровотока по мозговым артериям. Если у человека хорошо развит Виллизиев круг на нижней поверхности мозга, то он никогда и не узнает о существовании у себя петли или перегиба.
[/attention]
Появление симптомов недостаточности мозгового кровообращения свидетельствует о нарушениях компенсации кровотока и диктует необходимость детального обследования и лечения.
Течение заболевания
Если извитость сонной артерии становится симптомной, то она протекает достаточно мучительно для пациента. Малые признаки и симптомы заболевания постепенно усиливаются и приводят к снижению трудоспособности.
Наличие патологической извитости может приводить к симптомной гипертонии, что в свою очередь способствует прогрессированию извитости и образованию перегибов.
В местах перегибов сонной артерии могут образоваться спайки, которые еще более способствует нарушению характера кровотока, делая его турбулентным. В итоге эти процессы могут привести к транзиторным ишемическим атакам или инсульту.
Преимущества лечения в клинике
Точная диагностика проблем сонных артерий
Гемодинамические показания к операциям
Опыт более 250 успешных операций при извитостях
Источник: https://angioclinic.ru/zabolevaniya/patologicheskaya-izvitost-sonnyh-arteriy/
Турбулентность в аорте – cardio.today – Информационный проект о сердце и сосудах

Продолжаем обучать пользователей cardio.today прислушиваться к сигналам своего тела. Сегодня речь пойдет о симптомах аневризмы аорты.
См. также: Коварство аневризмы аорты. Слоеное тесто
Практически в половине случаев аневризма аорты протекает бессимптомно. По крайней мере, на ранних стадиях медленно формирующихся аневризм без расслоения, увы, это встречается с «завидной» частотой.
В целом клиническая картина аневризмы аорты очень разнообразна и зависит от целого ряда факторов:
- локализации,
- размеров,
- наличия расслоения,
- вовлечения в патологический процесс отходящих от аорты дочерних артерий,
- наличия осложнений.
Как «плачет» аневризма
Очевидно, симптомов может быть много. Это затрудняет своевременную диагностику заболевания, что при быстром и осложненном течении (например, при расслоении) может иметь фатальные последствия.
См. также: Почему возникает аневризма аорты
О симптомах необходимо помнить еще и по той причине, что они очень часто могут создавать впечатление другой болезни. В таких ситуациях должен быть применен комплексный всесторонний диагностический подход.
Локализация аневризм – грубо говоря, либо в груди, либо в животе
Располагаться аневризма может в грудном отделе аорты или в брюшном. В свою очередь грудной отдел состоит из восходящего и нисходящего отделов, а также дуги аорты.
В брюшном отделе особое внимание уделяется вовлечению в аневризму чревного ствола (он питает кровью печень, поджелудочную железу, желудок, селезенку, начальные отделы тонкой кишки) и почечных сосудов.
Симптомы аневризм восходящего отдела. Падает давление, синеет кожа
См. также: Сердечная недостаточность начинается без жалоб
Восходящий отдел аорты – это непосредственное продолжение сердца, на границе между ними находится аортальный клапан.
Также здесь берут начало коронарные сосуды, доставляющие к сердцу кровь и питающие его.
Соответственно, аневризма такой локализации может проявиться типичным сердечным приступом (загрудинной острой болью с иррадиацией в лопатку, снижением артериального давления, обмороком).
Если в аневризму вовлекается аортальный клапан – нарастает сердечная недостаточность. Ее симптомы:
- головокружение;
- обмороки;
- отеки;
- одышка при физической нагрузке;
- тупые боли в области сердца.
Небольшие аневризмы, когда не затрагиваются ключевые анатомические структуры, имеют бессимптомное течение. При достижении больших размеров – присоединяются симптомы сдавления соседних органов.
Чаще всего это легочный ствол, который бедную кислородом кровь уносит от сердца к легким для обогащения. Симптомы:
- отеки,
- синюшность кожи,
- расширение вен на шее.
Симптомы аневризм дуги аорты. Тяжело глотать и сипнет голос, слабеют руки
Дуга аорты имеет перпендикулярное расположение относительно трахеи и начала бронхов, пищевода, ряда нервов. Появление здесь аневризмы приводит к сдавлению этих структур и соответствующим симптомам:
- затрудненному дыханию (подобно бронхиальной астме);
- болям в грудной клетке;
- кашлю;
- затруднениям при глотании, особенно если пища твердая и недостаточно измельчена;
- изменению тембра голоса или его осиплости.
От дуги аорты отходят артерии, питающие верхние конечности и голову. Вовлечение этих артерий в аневризму сопровождается болью и слабостью в руках, в шее, головной болью, головокружением, нарушением мозговой деятельности из-за гипоксии.
Симптомы аневризм нисходящего отдела. Болит спина или часто мучают воспаления легких
Близкое расположение нисходящего отдела аорты к позвоночнику обеспечивает следующую клиническую картину при аневризме:
- выраженная боль в спине;
- опоясывающие боли в грудной клетке и в верхних отделах брюшной полости за счет сдавления отходящих от спинного мозга нервных корешков;
- нарушение произвольных движений в руках.
Большие аневризмы могут существенно сокращать объем движения легких в грудной клетке, что приводит к частым пневмониям, скоплению мокроты.
Симптомы аневризм брюшного отдела. Пульсирует живот, в рту горечь
Проявления аневризмы брюшного отдела аорты:
- острая или тупая боль в животе;
- боль в пояснице;
- рефлекторные нарушения пищеварения: тошнота, метеоризм, изжога.
Большая аневризма сопровождается ощущением сильной пульсации в животе.
При отсутствии ожирения расширенную аорту можно прощупать через живот.
Если аневризма затрагивает ключевые артерии, отходящие от аорты, появляются соответствующие признаки:
- чревный ствол: выраженные нарушения пищеварения, тошнота, рвота, изжога, горечь во рту, боли в области желудка, печени;
- верхняя брыжеечная артерия (питает весь тонкий кишечник и часть толстого) и нижняя брыжеечная артерия (питает оставшуюся часть толстой кишки): тупые боли в животе, нарушение перистальтики, вздутие живота, похудение (снижается всасывание питательных веществ), неустойчивый стул (от диареи до запора);
- почечные артерии (обе или одна): нарушение работы почек, частые воспалительные процессы, почечная недостаточность.
Аневризмы брюшного отдела аорты могут имитировать клинику острого живота.
Аневризмы нескольких локализаций. Всё может навалиться сразу
Если протяженность аневризмы захватывает несколько локализаций, то и симптомы можно суммировать. Например, аневризма восходящего отдела с переходом на дугу будет проявляться нарушением сердечной деятельности, сердечной недостаточностью, загрудинной болью, головными болями, кашлем, одышкой, изменением голоса и т.д.
Симптомы осложнений аневризмы. Всё обостряется в разы, возможен болевой шок
При возникновении расслоения аорты клиническая картина остается прежней, но только в разы обостряется – особенно боль, она может стать невыносимой и привести к болевому шоку. Расслоение часто сопровождается проникновением крови в соседние органы с возникновением соответствующих симптомов:
- кровохаркания;
- рвоты с кровью;
- наличия крови в моче и кале;
- сердечно-дыхательной недостаточности (при прорыве в крупные сосуды, например, легочный ствол, полую вену).
Такие ситуации – экстренные и требуют скорейшего медицинского вмешательства.
Помимо расслоения и разрыва аневризма аорты имеет еще одно, не менее коварное осложнение: появление тромбов
См. также: Тромбы. Внимание любителей курортов!
Из-за расширения стенки и изменения нормального анатомического строения здесь изменяется гемодинамика – ток крови. В норме он максимально ровный, плавный.
При появлении аневризмы кровь начинает течь с завихрениями, возникают турбулентности, что способствует внутрисосудистому формированию тромбов. Процесс тромбообразования ускоряется на фоне расслоения аортальной стенки. Последствия такого состояние в основном известны: инфаркт, инсульт, тромбоэмболия легочных, почечных сосудов, сосудов кишечника.
Безусловно, охватить одним материалом все нюансы в клинической картине аневризмы аорты не представляется возможным. Да и делать этого не нужно. Существуют целые учебные пособия и книги, по которым учатся медики. Они-то и должны разбираться во всех тонкостях рассматриваемой здесь патологии.
А от читателя требуется лишь прислушаться к своему здоровью и обратиться к соответствующему специалисту.
Думаю, эта статья вполне поможет определиться: есть настораживающие проблемы или нет.
Главное фото статьи с сайта djaunter.com
Источник: https://cardio.today/self-control/tests/aortic-turbulence/
Патология сосудов головы и шеи на УЗДГ (лекция на Диагностере) – Диагностер

Статья находится в разработке.
Признаки острой и хронической вертебро-базилярной недостаточности: головные боли, шум в ушах, головокружения с тошнотой и рвотой, приступы внезапного падения без потери сознания (дропатаки), в тяжелых случаях появляются нарушения зрения, речи и глотания.
Самая частая причина стеноза в артериях — атеросклероз, реже — неспецифический аорто-артериит. Возможны и врожденные аномалии развития сосудов.
Атеросклероз сонных артерий на УЗИ
Чтобы в В-режиме получить четкое изображение сосудистой стенки требуется высокочастотный линейный датчик более 7 МГц: разрешение датчика 7 МГц — 2,2 мм, 12 МГц — 1,28 мм. Если ультразвуковой луч ориентировать перпендикулярно (90°) стенке сосуда, то получится максимальное отражение и эхо-интенсивность в изображении.
Атеросклероз выражается в инфильтрации стенок сосудов липидами, с последующим развитием соединительнотканных утолщений — атеросклеротических бляшек (АБ). Атеросклероз чаще развивается в устьях и бифуркациях, где разделяется и нарушается ламинарный кровоток.
Фото. В каротидном синусе у наружной стенки наблюдается зона спиралевидного потока, которая в режиме ЦДК окрашивается в синий цвет наряду с красным ламинарным потоком по основной оси ВСА. Эта так называемая зона разделения потока. В этой зоне чаще всего формируются АБ. Иногда здесь встречаются крупные бляшки без стенозирования.
На ранних стадиях атеросклероза определяют утолщение комплекса интима-медиа(КИМ), неоднородность эхоструктуры, волнистость контура.
Важно!!! Толщину КИМ оценивают по задней стенке сосуда в ОСА — на 1,5 см ниже бифуркации, в ВСА — на 1 см выше бифуркации, в НСА ствол короткий. У взрослых людей толщина КИМ ОСА в норме составляет 0,5-0,8 мм и увеличивается с возрастом до 1,0-1,1 мм. Как измерить толщину КИМ в нормальном сосуде и при атеросклерозе смотри здесь.
Фото. Чтобы измерить КИМ в дистальном отделе ОСА, нужно вывести две четко видимые гиперэхогенные линии на границе между просветом сосуда и интимой, а так же медиа-слоем и адвентицией (стрелки) . Показан пример автоматического измерения толщины КИМ.
[attention type=green]
На продольном и поперечном срезах определяют локализацию бляшек: концентрическая или эксцентрическая; передняя, задняя, медиальная или латеральная.
[/attention]
Все классификации АБ основаны на эхогенности и однородности эхоструктуры:
- Гомогенные с гладкой поверхностью — считаются стабильными и имеют благоприятный прогноз.
- Кальцинированные — имеют гиперэхогенные включения и акустическое затенение позади.
- Гетерогенные с зонами разной эхогенности, а так же гипоэхогенные с плотными включениями и образованиями типа «ниша» — считаются нестабильными и могут привести к сосудистым катастрофам вследствие тромбоза сосудов и эмболических осложнений.
Фото. В ОСА АБ с гладким и ровным контуром, изоэхогенная, неоднородная. На продольном срезе определяется гиперэхогенная линейная структура с акустической тенью позади — кальцинат, на поперечном срезе в центре бляшки определяется очаг пониженной эхогенности — возможно, кровоизлияние.
Фото. В ОСА АБ с ровной поверхностью, неоднородная: слева — гипоэхогенная, справа — изоэхогенная с гиперэхогенной линейной структурой и акустической тенью позади (кальцификат).
Фото. Гипо- (С, D) и изоэхогенные (B) бляшки, а так же гиперэхогенные бляшки с акустической тенью (А) трудно различить в В-режиме. Используйте ЦДК, чтобы обнаружить дефект заполнения.
Патологическая извитость магистральных сосудов шеи чаще бывает следствием атеросклеротического поражения стенок сосудов. Различают С-образные, S-образные и петлеобразные формы извитости. Извитость может быть гемодинамически незначимой и значимой. Гемодинамически значимая извитость характеризуется наличием турбуленции кровотока в местах острого или прямого угла.
Четыре способа определить степень стеноза ОСА в области бифуркации
- NASCET (North American Symptomatic Carotid Endarterectomy Trial) — степень стеноза вычисляется как отношение разности величины диаметра ВСА дистальнее места стеноза к величине свободного (от интимы до интимы) просвета сосуда в области стеноза, выраженное в процентах;
- ECST (European Carotid Surgery Method) — степень стеноза бифуркации ОСА вычисляется как отношение разности величины максимального (от адвентиции до адвентиции) и свободного (от интимы до интимы) просвета сосуда в области стеноза к величине максимального диаметра сосуда, выраженное в процентах;
- СС (Common Carotid) — степень стеноза вычисляется как отношение разности величины диаметра ОСА проксимальнее места стеноза и величины свободного (от интимы до интимы) просвета сосуда в области стеноза к величине диаметра ОСА, выраженное в процентах;
- Степень стеноза определяется еще как отношение площади проходимого участка сосуда (от интимы до интимы) к его общей площади (от адвентиции до адвентиции) на поперечном срезе.
Чтобы определить степень стеноза, должна быть повышенная скорость через суженный сегмент и постстенотические нарушения, дистальные к стенозу. Наибольшая скорость используется для классификации степени сужения. PSV являются ведущими в классификации стеноза ВCA. При необходимости принимают во внимание дополнительные параметры — отношение PSV ВСА/ОCA, EDV.
Таблица. Доплер-критерии для определения степени стеноза ВСА. Для отношение PSV ВСА/ОСА используют наивысший PSV от начала ВСА и самый высокий PSV с ОCA (2-3 см проксимально к бифуркации).
| Норма |
Источник: https://diagnoster.ru/uzi/lektsii/patologiya-sosudov-golovyi-i-shei/
Источник