Удаление сосуда на губе
 Гемангиома губы – это сосудистая опухоль, которая кроме косметического дискомфорта может представлять опасность для здоровья. Под влиянием внешних факторов: травмирования или перепадов температуры – она может начать быстро разрастаться, распространяясь на слизистую рта и щёк.
Гемангиома губы – это сосудистая опухоль, которая кроме косметического дискомфорта может представлять опасность для здоровья. Под влиянием внешних факторов: травмирования или перепадов температуры – она может начать быстро разрастаться, распространяясь на слизистую рта и щёк.
Чем опасна гемангиома губы
Большие размеры разрастания гемангиомы губы будут препятствовать полноценной жизнедеятельности человека и представлять опасность для его здоровья. Чтобы предотвратить такие негативные последствия, нужно обращаться к врачу при первых признаках увеличении опухоли.
Гемангиома верхней/нижней губы у взрослых часто травмируется:
- при чистке зубов зубной щёткой;
- при приёме горячей пищи или напитков;
- под действием ультрафиолета.
Эти травмы могут нарушить целостность сосудистого образования, а, значит, привести к возможному кровотечению и заражению раны с последующим возникновением воспаления и сепсиса.
Гемангиома нижней губы у взрослых часто сопровождается отёком и болью. Появление боли сигнализирует о том, что опухоль начинает глубоко прорастать, затрагивая нервные окончания. Чаще всего сильная боль возникает при усиленных физических нагрузках или перепадах температур.
При возникновении боли необходимо обратиться к врачу для назначения УЗИ-обследования, чтобы выяснить глубину разрастания опухоли. Для уменьшения болевых ощущений нужно принимать препараты для обезболивания.
Медикаментозное лечение гемангиомы на губе
 При небольших размерах сосудистой опухоли на губе без тенденции к росту, её можно лечить медикаментозно под наблюдением врача. Такое лечение производится с помощью инъекций, которые вводятся в тело опухоли, либо приёма гормонов и бета-блокаторов, подавляющих рост опухоли и сужающих кровеносные сосуды.
При небольших размерах сосудистой опухоли на губе без тенденции к росту, её можно лечить медикаментозно под наблюдением врача. Такое лечение производится с помощью инъекций, которые вводятся в тело опухоли, либо приёма гормонов и бета-блокаторов, подавляющих рост опухоли и сужающих кровеносные сосуды.
Для лечения у детей гемангиомы губы отдельных бета-блокаторов нет. Применяемые препараты (Пропранолол и Тимолол) оказывают сильное влияние на всю сердечно-сосудистую систему, поэтому использовать их нужно с осторожностью. Для детей при лечении гемангиомы обязательна госпитализация с постоянным контролем доктора.
Удаление гемангиомы на губе лазером
Самым комфортным, безопасным и эффективным средством удаления сосудистой опухоли на губе у взрослых и детей во всём мире признан лазер. Лазерный импульс при поглощении гемоглобином запаивает кровеносные сосуды, которые питают опухоль. Прекращение снабжения кровью гемангиомы на губе приводит к её уменьшению и постепенному исчезновению.
Лазерное удаление гемангиом не оставляет шрамов, как при хирургическом вмешательстве. Процедура удаления гемангиомы лазером проходит без боли и крови, поэтому не имеет негативных последствий в виде инфицирования и воспаления раны.
 Клиника Delete для удаления гемангиомы губы у взрослых использует уникальный сосудистый лазер Cynergy (США). Многократно протестированный за рубежом и в России ведущими специалистами-флебологами, этот лазер получил самые положительные отзывы от врачей и пациентов.
Клиника Delete для удаления гемангиомы губы у взрослых использует уникальный сосудистый лазер Cynergy (США). Многократно протестированный за рубежом и в России ведущими специалистами-флебологами, этот лазер получил самые положительные отзывы от врачей и пациентов.
Благодаря одновременному использованию 2-х лазеров, аппарат Cynergy позволяет легко справляться с любой сосудистой патологией, независимо от её размера и глубины залегания повреждённых сосудов.
Источник
Венозное озеро – частая сосудистая патология, которая является разновидностью ангиом и возникает в результате значительного расширения сосудов.
Венозное озеро выглядит как папула темно-синего цвета, мягкая на ощупь, достигающая в диаметре нескольких миллиметров.
Рис. 1. Венозное озеро часто встречается на нижней губе
Венозные озера часто бывают множественными и обычно встречаются на:
- Ушных раковинах;
- Лице;
- Губах;
- Шее.
Чаще венозные озера появляются у лиц старшего возраста и пожилых.
Опасность венозного озера состоит в том, что даже небольшая травма его стенок может приводить к существенному и длительному кровотечению.
Рис. 2. Венозное озеро часто возникает в результате травмы нижней губы
При микроскопическом исследовании венозное озеро представляет собой капиллярную аневризму. Обычно в дерме удается обнаружить только один расширенный сосуд (вену или венулу), имеющий очень тонкие фиброзированные стенки и тонкую эндотелиальную выстилку. При тромбозе сосудов венозного озера может отмечаться его сильное сходство с меланомой, что отмечается многими специалистами.
Удаление венозного озера
Удаление венозного озера может проводиться несколькими способами:
- Удаление венозного озера скальпелем -угрожает кровотечением во время процедуры;
- Криохирургия и иссечение венозного озера электрокоагулятором отличаются большой травматичностью и высокой вероятностью разрушения прилегающих здоровых тканей;
- Лазерное удаление венозного озера следует признать самым эффективным.
Рис. 3. Этапы лазерного удаления венозного озера на губе
Венозное озеро на нижней губе
Венозное озеро часто встречается на нижней губе. Выглядит оно как безболезненный мягкий узелок темно-синего цвета.
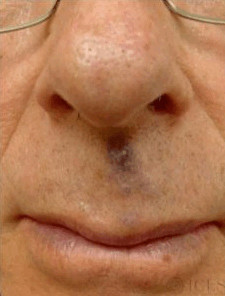
Рис. 4. Венозное озеро на лице
Обычно такие венозные озера появляются у лиц, которым далеко за 40. Однако известны случаи появления венозного озера в раннем возрасте.
Нередко венозное озеро формируется в результате травмы нижней губы.
Рис. 5. Венозное озеро на верхней губе
Рис. 6. Венозное озеро на шее
Рис. 7. Дерматоскопия венозного озера
Удаление венозного озера лазером на нижней губе проводится в два этапа:
1 этап – проводится лазерная обработка венозного озера на низкой мощности в течение нескольких минут, что обеспечивает глубокое проникновение луча в ткани ангиомы и способствует закрытию просвета сосудов и сворачиванию крови.
2 этап – производится удаление стенок венозного озера и тромбов.
Удаление венозного озера проводится на лазерах двух типов:
- Nd:YAG laser,
- Diode laser.
Рис. 8. Венозное озеро под микроскопом
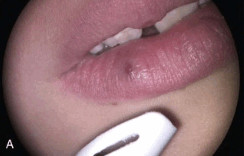
Рис. 9А. Венозное озеро до лазерного лечения
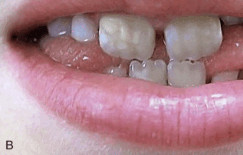
Рис. 9Б. Венозное озеро после лазерного лечения
Удаление венозного озера в Центре Лазерной Хирургии “АТЛАНТиК”
В Центре Лазерной Хирургии “АТЛАНТиК” проводится лазерное удаление венозных озер любой локализации.
В нашем распоряжении для этих целей имеется два типа лазеров: неодимовый и диодный.
Неодимовый лазер применяется для удаления венозного озера небольших размеров.
Если венозное озеро достигает 1 см в диаметре и имеет плотные стенки, то удаление его проводится диодным лазером.
Удаление венозного озера проводится под местной анестезией. В большинстве случаев под образование делается инъекция небольшого количества анестетика.
В процессе лазерного удаления венозного озера неприятных ощущений не возникает. Оба этапа лазерной обработки венозного озера проводятся за один сеанс.
Результаты лазерного лечения венозного озера хорошие и отличные, рубцовых деформаций при лазерном удалении не наблюдается.
- ЗАПИСАТЬСЯ НА ПРИЁМ
- ЗАДАТЬ ВОПРОС ONLINE
Источник
Гемангиома – опухоль с разными лицами. Она может проявиться покраснением на коже, принося косметические неудобства, а может возникнуть в печени или позвонке, симулируя злокачественное новообразование.
Опубликовано: 5 октября 2018 г.
Младенческие гемангиомы
Когда на лице младенца внезапно начинает разрастаться красное пятно, родители впадают в панику. Следует признать, что на это есть весомые основания – образование растёт быстро, не останавливаясь ни перед чем, оно переходит на нос, губы, даже глаза, достигая внушительных размеров. Конечно, нужно как можно быстрее начинать лечение, ведь если процесс запустить, гемангиома может изъязвится и даже начать распадаться, а это уже чревато формированием грубых дефектов (например, разрушением ушного или носового хряща), которые будет невозможно восстановить.
Что же это растёт? Чаще всего причиной является младенческая гемангиома – особый вид доброкачественной опухоли. Младенцы не рождаются с ней, гемангиома начинает расти в первые дни или месяцы жизни. Основой опухоли являются «потерявшие ориентир» клетки кровеносных сосудов. При этом они не приобрели свойства злокачественной опухоли – не стали быстро и бесконтрольно делиться и пытаться как можно быстрее метастазировать, просто сосуды начали расти не там, где надо. Хотя совсем доброкачественной младенческую гемангиому не назовешь – мы уже говорили, что она иногда может изъязвляться и разрушать окружающие структуры, а кроме того, кожные проявления гемангиомы могут оказаться всего лишь «верхушкой айсберга», при этом основная масса опухоли залегает внутри, сдавливая органы ребенка.
Куда бежать? Что делать?
Главная задача: определить, с каким видом сосудистого новообразования мы имеем дело. Чаще всего речь идет действительно о гемангиоме, но кроме неё встречаются и другие виды образований – пиогенные гранулёмы, сосудистые (венозные, капиллярные, лимфатические) мальформации. Если врач диагностировал гемангиому, то теперь главная задача выяснить, насколько глубоко она проникает в ткани организма. Если есть такое подозрение, придется выполнить компьютерную томографию в «сосудистом» режиме, с рентгенконтрастным усилением, чтобы оценить расположение опухоли и выяснить, нет ли опасности для других органов. Ещё один важный момент, часть гемангиом относится к регрессирующим, то есть к 5-7 годам практически полностью исчезнут самостоятельно, другая же часть образований без лечения останутся навсегда. Понять это изначально невозможно, поэтому принцип докторов – лечить все младенческие гемангиомы.
Чем лечим?
Раньше гемангиомы пытались вырезать, затем начали лечить гормонами. Эффективность гормонотерапии не превышала 30%, к тому же сильно «била» по иммунитету. Всё изменилось в конце 80-х годов, когда Джеймс В. Блейк предложил лечить детские гемангиомы бета-адреноблокаторами – таблетками от давления и тахикардии, которые знает каждый сердечник. Ученые предположил, что эти, влияющие на сосуды таблетки смогут вызвать обратное развитие детских сосудистых опухолей. Так и произошло, за что учёный получил Нобелевскую премию по медицине и физиологии за 1988 год, а детский гемангиоматоз стал абсолютно курабельным заболеванием. Принцип врачей такой – если речь идет об обширном и глубоком поражении, назначают курс лечения в виде таблеток, если же гемангиома распространяется поверхностно, а размеры ее небольшие, будет достаточно местного применения лекарств. В редких случаях, когда опухоль продолжает сопротивляться, используют лазерную деструкцию образования и другие местные дермато-хирургические методы с хорошим косметическим эффектом
Под прицелом – печень
Теперь совсем другая история – вы уже не ребёнок, а юноша, или, скорее всего, совсем взрослый человек. Первый раз пришли на УЗИ брюшной полости. И вот (барабанная дробь), доктор внезапно начинает подолгу «сверлить» датчиком определенную точку вашего живота, всё внимательнее всматривается в экран, а затем и вовсе, разворачивает монитор и многозначительно кивает – Вот, пожалуйста, округлое образование. Всё плывёт, кушетка уходит из-под спины. Спокойно, скорее всего это гемангиома!
По статистике, хотя бы одну, самую маленькую внутрипечёночную гемангиому можно обнаружить у 7 процентов из нас. Интересная деталь – гемангиома это женская опухоль. На 3 женщины с гемангиомой печени приходится всего один мужчина. Гемангиомы являются самыми частыми доброкачественными новообразованиями печени и в большинстве случаев выявляются случайно – на плановом УЗИ, КТ или МРТ печени. Внешне сосудистые образования выглядят словно округлое сплетение сосудов с ровными, четкими контурами. Именно это и отличает доброкачественную гемангиому от злокачественной опухоли – рака печени, расположенной рядом поджелудочной железы или метастазов любого другого рака. А если гемангиом много, отличить один процесс от другого бывает не так-то то просто. Тем более, что метод стандартной диагностики неопознанных образований – биопсия, в этом случае скорее опасен, чем полезен. Печень и так очень кровоточащий орган, а уж если необходимо пройти через её ткань и отщипнуть кусочек сосудистой опухоли, риск становится запредельным. В этом случае врачи предлагают наблюдать. Гемангиомы как правило не растут, а если и увеличиваются в размерах, то очень медленно, годами.
Поэтому, обнаружив похоже на гемангиомы образования печени, врачи выбирают выжидательную тактику и рекомендуют повторить УЗИ через 1-2 месяца. Если через это время количество образований увеличится или они вырастут, врачам придется идти на операцию и удалить одну из опухолей для гистологического исследования, если же останутся в прежних границах, можно не беспокоить и жить дальше -в большинстве случаев гемангиомы не требуют лечения.
Если надо вырезать
Лишь в некоторых случаях, когда ясно, что речь идет о доброкачественной гемангиоме, в дело всё-таки придется вступить хирургам. Это касается случаев с большими и гигантскими гемангиомами, способными нарушить работу печени, например, сдавливая желчные протоки или важные сосуды, несущие кровь «на очищение». Ведь в 15 процентах случаев размер гемангиомы превышает 10 сантиметров и в этом случае опухоль может действительно навредить окружающим органам. На сегодняшний день существует два основных метода удаления гемангиом печени – резекция (удаление фрагмента печени вместе с гемангиомой) и энуклеация (вылущивание) гемангиомы. Большинство операций сегодня проводится эндоскопически. К счастью, лишь 10 процентов от всех гемангиом печени требуют столь радикальных мер, в остальных случаях вполне достаточно динамического наблюдения.
Клубок в позвоночнике
Чуть реже, чем в печени, гемангиомы встречаются в позвоночнике, а именно в телах позвонков. Наиболее часто эти образования можно обнаружить в грудных позвонках, чуть реже в поясничных, и совсем редко – в шейных или крестцовых. Что касается подверженности этой локализации сосудистых опухолей, то здесь, как и с печенью, заболеванию больше подвержены женщины, однако, появляется и вторая группа – спортсмены. Вероятно, всё дело в длительных повышенных нагрузках на позвоночник, приводящая к деструктивными процессам, в том числе и появлению гемангиом. Согласно наблюдениям учёных, в 85 процентах случаев гемангиомы позвоночника никак себя не выдают и если их удается обнаружить, то это является случайной находкой. Что касается оставшихся 15 процентов, то речь идет о крупных гемангиомах, размерами более 50 мм, а также образованиях, выходящих за пределы тела позвонка – распространяющихся на дужки, а в самом неприятном случае и сдавливающие позвоночный канал. Они могут вызвать боли в спине, симулировать клиническую картину межпозвонковой грыжи или радикулита. Опасность крупных гемангиом также заключается в риске компрессионного перелома позвонка в случае воздействия серьезной нагрузки. Ну как серьезной, прыгнул с со ступеньки с рюкзаком за плечами, во тебе и нагрузка, поправят меня опытные нейрохирурги. И будут правы, поэтому сегодня в их арсенале специальные программы, рассчитывающие на основе МРТ- сканов размеры и расположение гемангиомы, а также углы воздействующей на неё нагрузки. На основании этого и принимается решение о хирургическом удалении гемангиомы.
Сегодня существует несколько методов хирургического лечения крупных гемангиом позвоночника. И все они, к счастью, щадящие, не подразумевающие открытой операции.
-Эндоскопическое удаление гемангиомы -самый «инвазивный» метод лечения, когда возможно удаление части поврежденного гемангиомой позвонка и с его реконструкцией или стабилизацией с помощью специальных пластин.
-Склеротерапия – введение в просвет гемангиомы с помощью тонкой иглы склерозанта – специального вещества, приводящего к усыханию, «скукоживанию» опухоли. Сегодня это самый распространенный метод лечения гемангиом позвоночника.
-Эмболизация – Зайдя через артерии руки врач с помощью специального проводника достигает основных артерий, формирующих гемангиому и, одновременно, питающих ее, и с помощью спиралей «блокирует» приток крови в гемангиоме. Оказавшись на голодном пайке гемангиома, вскоре буквально усыхает, и нередко исчезает окончательно. Но, к сожалению, нередко со временем гемангиома восстанавливает свое кровоснабжение и рецидивирует.
-Алкоголизация гемангиомы. Есть и такой метод, заключающийся во введении внутрь опухоли этилового спирта. Под его действием происходит тромбоз опухолевых сосудов и деструкция самой опухоли. Отрицательной стороной метода является вероятность повреждения не только гемангиомы, но и окружающих тканей самого позвонка, что может вызвать патологический перелом в этом месте. Поэтому алкоголизация проводится по строгим показаниям и только в стационаре.
-Радиохирургические методы заключаются в направленном воздействии ионизирующего излучения. По сути, это разновидность лучевой терапии, активно применяемой в онкологии. Но учитывая, что гемангиома – всё-таки доброкачественная опухоль, доктора использует этот метод для лечения гемангиом не так часто.
и в других органах
Кроме кожных покровов, печени и позвоночника, гемангиомы встречаются и в других органах. Правда, значительно реже. Так что гемангиома может быть обнаружена в конечностях, где чаще всего располагается между мышц, в длинных трубчатых костях, придаточных пазухах носа. Учитывая редкость такой локализации, «заблудившиеся» гематомы чаще всего являются причиной долгих раздумий врачей и правильный диагноз удается установить далеко не сразу.
Внутрипеченочный гемангиомы есть у 7% населения Земли
За разработку лекарственного лечения детских гемангиом в 1988 году вручили Нобелевскую премию по медицине и физиологии.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гемангиома: причины появления, симптомы, диагностика и способы лечения.
Определение
Гемангиомой называют гиперплазию сосудов (разрастание клеток сосудистой стенки) – заболевание, которое классифицируется как доброкачественная опухоль (доброкачественное новообразование) и может быть как врожденным, так и появиться в течение нескольких месяцев после рождения ребенка.
Гемангиома кожи у взрослых встречается, но не часто, так как большинство опухолей самостоятельно рассасываются еще в детском возрасте. Если похожее новообразование появилось на коже взрослого человека, где до этого не было никаких поверхностных дефектов, то такая опухоль требует тщательной диагностики.
Если в детстве гемангиома выражена слабо (в виде ссадины или небольшого пятнышка), то во взрослом возрасте под действие определенных факторов она может расти и увеличиваться.
Гемангиомы формируются, как правило, на коже головы, лица, шеи и реже – на туловище и конечностях. Излюбленными локациями на внутренних органах являются печень, кости, легкие.
Гемангиомы кожи чаще представляют собой одиночные новообразования, но бывают исключения. Замечено: если гемангиом на видимых участках тела больше пяти, высока вероятность того, что есть и гемангиома внутренних органов.
Причины появления гемангиом
Причины появления гемангиом до конца не изучены. Согласно одной из теорий, разросшиеся клетки эндотелия могут быть остаточными эмбриональными клетками. Другое предположение заключается в том, что гемангиома начинает расти внутриутробно в условиях хронического недостатка кислорода. Возможно, формирование опухоли могут провоцировать острые инфекции, в том числе респираторно-вирусные, если таковые были у матери в первом триместре беременности. Это лишь теория, потому как гемангиомы возникают и у детей, родившихся от матерей с нормально протекавшей беременностью.
Отмечено, что у недоношенных детей и при многоплодной беременности гемангиомы встречаются чаще.
Угрозы выкидыша, предлежание плаценты (очень низкое расположение плаценты в матке, затрудняющее естественные роды), отслойка и воспаление плаценты, обвитие пуповины, преэклампсия (комплекс симптомов, включающий отеки, повышение артериального давления и выявление белка в анализе мочи), возраст матери (старше 38 лет) также являются факторами риска.
Классификация заболевания
Гемангиомы детского возраста подразделяют на врожденные и инфантильные (младенческие).
Врожденные гемангиомы появляются, растут и достигают своего максимального размера внутриутробно.
Нередко крупные гемангиомы можно увидеть во время ультразвукового скрининга. Новорожденный появляется с гемангиомой, которая впоследствии может самостоятельно в течение полутора лет уменьшиться в размере и исчезнуть (быстро инволюционирующая), уменьшиться, но не полностью исчезнуть (частично инволюционирующая) или не измениться совсем (не инволюционирующая). Если врожденная гемангиома растет, то только пропорционально росту ребенка. С равной частотой она встречается как у мальчиков, так и у девочек.
Инфантильные (младенческие) гемангиомы проявляются в течение первых недель жизни.
Инфантильная гемангиома
Предшествует такой гемангиоме участок измененной кожи или красное пятно. Рост гемангиомы может продолжаться до шести месяцев жизни ребенка. Затем наступает период остановки роста, он длится в среднем два месяца, а потом происходит фаза медленного уменьшения новообразования, которая может продолжаться до десяти лет.
Младенческая гемангиома встречается у девочек в пять раз чаще, чем у мальчиков.
Инфантильные гемангиомы могут располагаться на коже (простые капиллярные гемангиомы), под кожей (венозные и кавернозные гемангиомы) и быть комбинированными.
В зависимости от гистологического строения и от калибра сосудов гемангиомы подразделяют:
- на капиллярные,
- венозные,
- кавернозные,
- комбинированные.
Капиллярная, или поверхностная гемангиома кожи (винное пятно).
Располагается на поверхности кожи и представляет собой густую сеть тесно переплетенных капилляров, выстланных клетками эндотелия. Эта форма встречается в 90-96% случаев, характерна интенсивным разрастанием новых сосудов и считается начальной стадией развития образования.
Венозные гемангиомы.
Образования представлены венами мелкого и среднего калибра. Таким гемангиомам свойственно разрастание вглубь кожи и над ее поверхностью.
Кавернозные, или пещеристые гемангиомы.
Кавернозное образование считается следующим этапом развития венозной формы гемангиомы. Оно состоит из полостей, ограниченных эндотелиальным слоем сосудов и разделенных перегородками. Такая гемангиома формируется в результате переполнения кровью неполноценных капилляров и разрыва их стенок с образованием полостей (каверн) и кровоизлияний (гематом). Кровь, находящаяся в этих полостях, из-за повышения коагуляционных свойств образует мелкие сгустки.
Комбинированные гемангиомы.
К этому виду гемангиом относят образования, имеющие признаки нескольких форм различной степени выраженности.
Симптомы гемангиомы
- Капиллярная, или поверхностная гемангиома кожи (винное пятно) склонна к разрастанию в окружающие ткани и представляет собой объемное эластичное образование от бледно-розового до насыщенного красного или бордового цвета, с неровными очертаниями, несколько возвышающееся над поверхностью кожи. При надавливании гемангиома бледнеет, но потом быстро принимает исходный вид. При локализации на затылке имеет название «укус аиста», при локализации на лбу – «поцелуй ангела».
Края гемангиомы говорят о стадии ее развития: ровный очерченный край наблюдается в фазе остановки роста и фазе уменьшения опухоли. Во время активного роста края размыты.
- Венозные гемангиомы имеют темно-красный цвет с синим или фиолетовым оттенком. Встречаются не часто, но по площади бывают достаточно большими.
- Кавернозные, или пещеристые гемангиомы имеют вид мягкого синюшно-багрового или фиолетового упругого эластичного подкожного образования с четко отграниченными от окружающих тканей очертаниями и шероховатой поверхностью, через которую просвечиваются мелкие сосуды. Небольшая часть образования возвышается над поверхностью кожи, остальная – располагается в глубине тканей и может проникать не только в подкожную клетчатку, но и в мышцы. При надавливании в течение нескольких секунд опухоль сморщивается, уменьшаются ее объем и интенсивность окраски, которые быстро восстанавливаются после прекращения давления.
- Комбинированные гемангиомы совмещают признаки поверхностной и подкожной форм, при этом подкожная часть занимает больший объем.
- Гемангиомы внутренних органов.
Небольшие гемангиомы внутренних органов зачастую никак себя не проявляют и случайно выявляются при проведении исследований, связанных с другими заболеваниями.
Для того чтобы гемангиома печени давала болевые ощущения, она должна достигать внушительных размеров – 5-10 см. Гемангиома позвоночника не вызывает никаких симптомов, если она находится внутри позвонка. Как только она затрагивает надкостницу (оболочку, покрывающую кость) или связки, появляется постоянная боль. Опухоль, сдавливающая корешки спинномозговых нервов, может привести к различным нарушениям чувствительности в конечностях.
Некоторые гемангиомы сразу вызывают симптомы, это объясняется особенностью расположения. Разрастаясь, они быстро нарушают функцию органа. К таким относят гемангиомы гортани, трахеи, опухоли глаз.
Диагностика гемангиомы
Диагностика гемангиомы начинается с опроса пациента и/или его представителей о течении заболевания, первых проявлениях, динамике событий. Затем проводят детальный осмотр сосудистого образования. В зависимости от симптомов и расположения гемангиомы может потребоваться углубленный осмотр узким специалистом (офтальмологом, оториноларингологом и т.д.).
Для уточнения размеров, глубины залегания, строения новообразования показано ультразвуковое исследование с изучением кровотока. Однако при некоторых гемангиомах оно может быть неинформативным.
УЗИ мягких тканей
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Если врач принял решение о необходимости удаления гемангиомы, проводят магнитно-резонансную томографию (например, шейного отдела позвоночника) или мультиспиральную компьютерную томографию с введением контрастного вещества.
Для уточнения стадии заболевания может потребоваться гистологическое (изучение строения образца ткани) и иммуногистохимическое (поиск в образце определенных белков с помощью реагентов) исследования.
В диагностике и контроле лечения помогает метод компьютерной капилляроскопии – оценки самых мелких сосудов с помощью специального устройства.
К каким врачам обращаться
При первом появлении и/или признаках роста гемангиомы у ребенка следует обратиться к педиатру или детскому хирургу. Взрослым необходима первичная консультация хирурга. И тех, и других по показаниям направляют к узким специалистам – сосудистому хирургу, дерматологу, онкологу.
Лечение гемангиом
Хотя гемангиома никогда не перерождающаяся в злокачественную опухоль, своим ростом она может повредить значительный участок тканей, расположенных рядом, и часто эти повреждения носят необратимый характер.
Выбор тактики ведения гемангиом зависит от возраста пациента, размера опухоли, стадии заболевания, скорости роста, расположения и риска осложнений и возможных последствий.
Опухоли небольшого размера, неактивные, расположенные вдали от глаз, носа, ушей, рта, промежности, подмышек, суставов, не требуют срочного вмешательства.
Для лечения гемангиом применяют лекарственные средства, содержащие пропранолол, в форме геля или таблеток, дозировка подбирается индивидуально под контролем функции сердечно-сосудистой системы. Системные глюкокортикостероиды дают хороший эффект, но имеют ряд противопоказаний и побочных явлений, поэтому используются только в случае крайней необходимости. Препараты интерферонов и цитостатики применяют в исключительных случаях при гигантских гемангиомах и опухолях, не отвечающих на стандартную терапию.
К удалению гемангиом прибегают только при их быстром агрессивном росте, их частой травматизации, необходимости проведения гистологического исследования, а также в тех случаях, когда они представляют собой явный косметический дефект.
Существует несколько способов удаления гемангиом – хирургический, криодеструкция с помощью жидкого азота, введение склерозирующих препаратов (при очень небольших по объему гемангиомах), прижигание. Однако после их использования может формироваться рубцовая ткань. Поэтому оптимальной считается лазерная коррекция.
Осложнения
Осложнениями гемангиом чаще всего являются:
- косметический дефект за счет присутствия гемангиомы, разрушения окружающих тканей, а также остаточных явлений в виде рубцов. Наибольшая вероятность рубцевания наблюдается при гемангиоме любой локализации размером больше 5 см, гемангиомах лица и шеи любого размера;
- изъязвление гемангиомы, кровотечение из места изъязвления, инфицирование язв. Особую опасность представляют гемангиомы, располагающиеся вблизи половых органов и в подмышечных впадинах.
Гемангиомы век и орбиты сдавливают структуры зрительного аппарата, провоцируя деформацию роговицы, косоглазие, опущение век, атрофию зрительного нерва и другие проблемы со зрением. Опухоли в области рта могут привести к деформациям и затруднению приема пищи.
Гемангиомы в подбородочной области часто связаны с гемангиомой гортани, трахеи, которая, в свою очередь, приводит к закупорке дыхательных путей. Опухоли в области носа могут нарушать носовое дыхание.
Крупные гемангиомы, занимающие целый сегмент тела, могут быть ассоциированы с другими аномалиями в организме. Помимо сегментарных гемангиом головы и шеи у ребенка могут присутствовать нарушения развития грудной клетки, пороки сердца и крупных сосудов, кисты в головном мозге, проявляющиеся эпиприступами. Крупные гемангиомы поясничной области, крестца и промежности сочетаются с нарушениями строения мочевого пузыря, анального отверстия, аномалиями развития спинного мозга.
Профилактика заболевания
Поскольку точные причины возникновения гемангиом неизвестны, то разработанных мер по профилактике не существует. Единственно возможной рекомендацией является ведение здоровой беременности под контролем специалистов, своевременное проведение всех необходимых обследований и диспансеризаций, исключение вредных привычек.
Источники:
- Трапезникова Т.В., Писклакова Т.П. Инфантильные гемангиомы: характеристика клинических проявлений и предрасполагающих факторов возникновения сосудистых опухолей. Современные проблемы науки и образования, журнал. № 4. 2015.
- Пащенко Ю.В., Вивчарук В.П., Пащенко К.Ю. Гемангиомы у детей: современные тенденции и перспективные направления лечения. Медицина неотложных состояний, журнал. № 6 (37). 2011. С. 13-18.
- Захарова И.Н. и соавт. Что нужно знать педиатру о младенческих гемангиомах. Медицинский совет, журнал. № 16. 2016. С. 32-37.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Болезнь Крона
Болезнь Крона: причины появления, классификация, симптомы, диагностика и способы лечения.
Источник
