Уход за пациентами с патологией сосудов
Советы по уходу
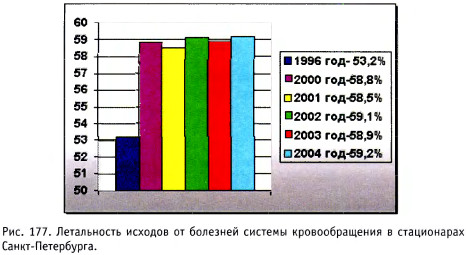
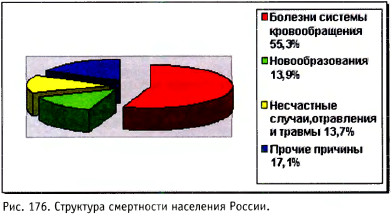
Заболевания сердечно-сосудистой системы занимают первое место в структуре заболеваемости во всем мире, а также ведущее место в развитии внезапной смерти (рис. 176,177). Наблюдение и уход за такими пациентами требу.т особого внимания. Симптомы нарушения кровообращения разнообразны и зависят от выраженности патологического процесса.

19.1. Сердцебиение
Увеличение частоты сердечных сокращений (тахикардия) воспринимается больным как сердцебиение и часто является первым признаком развивающейся сердечной патологии. Иногда сердцебиение возникает у практически здоровых людей с неустойчивой нервной регуляцией.
Если сердцебиение вызывает дискомфорт, необходимо оказать пациенту первую помощь:
– успокоить пациента;
– усадить в удобное положение:
– обеспечить доступ свежего воздуха:
– освободить от стесняющей одежды;
– определить частоту и характер пульса;
– если сердцебиение возникало раньше, выяснить, как пациент помогал себе. Какие препараты и в какой дозе принимал, проходило ли сердцебиение самостоятельно;
– при повторяющихся случаях сердцебиения необходима консультация кардиолога.
19.2. Боли в области сердца
Боль в области сердца может быть проявлением недостаточности кровоснабжения сердечной мышцы вследствие сужения или длительного спазма сосудов сердца. В этом случае миокард находится в состоянии ишемии (кислородного
голодания). В этих условиях в кардиомиоцитах изменяются биохимические процессы, что ведёт к накоплению недоокислённых продуктов обмена веществ, которые, накапливаясь, раздражают чувствительные рецепторы, приводя к появлению боли. Подобное происходит при приступе стенокардии (грудной жабы). Последний, как правило, провоцируется физической или эмоциональной нагрузкой, то есть возникновением условий, при которых потребность сердечной мышцы в кислороде, по сравнению с состоянием покоя, повышается.
Боль в этом случае локализуется за грудиной или слева от неё, отдаёт в левое плечо, руку, лопатку. Боль имеет давящий, сжимающий характер, сопровождается страхом смерти, слабостью, обильным потоотделением. Длительность болевого синдрома составляет от нескольких минут до нескольких десятков минут и проходит самостоятельно в покое либо через 2-3 минуты после приёма под язык таблетки нитроглицерина. Пациент с приступом боли в области сердца нуждается в неотложной помощи и тщательном наблюдении и уходе в момент болевого приступа и после него.
При болях в области сердца необходимо оказать первую помощь:
– придать пациенту удобное положение, обеспечить приток свежего воздуха, расстегнуть стесняющую дыхание одежду:
– определить пульс, измерить артериальное давление:
– дать таблетку валидола под язык;
– если эффект валидола незначителен и приступ продолжается, дать таблетку нитроглицерина под язык. Предупредить, что иногда нитроглицерин вызывает головную боль, бояться которой не следует;
– позаботиться о вызове врача;
– поставить горчичник на область сердца, приложить грелки к ногам и рукам больного;
– при продолжающемся приступе боли и неэффективности повторного приёма нитроглицерина через 5-10 минут показана экстренная консультация врача и экстренная госпитализация, так как возрастает вероятность того, что болевой приступ вызван развивающимся острым инфарктом миокарда;
– обеспечить больному строгий постельный режим;
– обеспечить контроль за частотой дыхания, пульсом, артериальным давлением, при возможности наладить ингаляции увлажнённого кислорода.
19.3. Одышка
Одышка при нарушении функции сердечно-сосудистой системы обусловлена раздражением дыхательного центра головного мозга избытком углекислого газа в крови. Избыток углекислоты является следствием застоя венозной крови в малом круге кровообращения, что в свою очередь зависит от снижения минутного объёма кровообращения (неспособности сердца перекачивать необходимый объём крови в минуту). Появление одышки при физической нагрузке наряду с сердцебиением рассматривается как один из первых признаков развивающейся сердечной недостаточности. Недостаточное количество кислорода в крови в сочетании с замедлением тока крови и венозным застоем обусловливает развитие цианоза – синюшности кожи. Острый приступ одышки, возникающий вследствие нарушения работы сердца, называется сердечной астмой. Приступ сердечной астмы развивается, как правило, ночью. Это связано с повышенным тонусом блуждающего нерва в это время суток, что вызывает сужение коронарных сосудов.
Больной при этом принимает вынужденное положение сидя (ортопноэ), после чего одышка несколько уменьшается за счёт разгрузки сосудов малого круга кровообращения, так как кровь депонируется в крупных венах нижних конечностей и брюшной полости.
В случаях тяжёлой сердечной недостаточности приступ сердечной астмы может усугубляться развитием отёка лёгких. В этом случае жидкая часть крови пропотевает через стенки сосудов микроцируляторного русла и скапливается в межклеточном пространстве и альвеолах, сдавливая капилляры и усугубляя нарушения лёгочного кровотока, вентиляции и газообмена. При этом к перечисленным симптомам сердечной астмы присоединяются клокочущее шумное дыхание и выделение розовой пенистой мокроты.
Первая помощь при одышке:
– успокоить пациента:
– усадить его в удобное положение:
– лежащего пациента перевести в полусидячее положение;
– обеспечить доступ свежего воздуха;
– освободить от стесняющей одежды;
– наладить ингаляции увлажнённого кислорода (при необходимости с пе-ногасителем);
– больному в полусидячем положении наложить венозные жгуты на нижние конечности на 15 см ниже паховой складки с целью депонирования крови в большом круге кровообращения и задержки её притока к лёгким.
– позаботиться о вызове врача.
19.4.Отёки
Отёки при заболеваниях сердечно-сосудистой системы возникают вследствие недостаточности работы сердца, переполнения вен большого круга кровообращения, повышения в них давления крови, выхода жидкой части крови из сосудов в межклеточное пространство. У больных увеличивается печень,
появляются отёки подкожной клетчатки нижних конечностей, водянка брюшной, плевральной полостей (асцит, гидроторакс). Развитию отёков предшествует период задержки жидкости (скрытых отёков), который проявляется уменьшением количества выделяемой мочи и нарастанием массы тела, что определяется при ежедневном взвешивании.
Принципы ухода при отёках:
– обеспечить соблюдение нестрогого постельного режима, психологический покой;
– при отёках защитные свойства кожи резко снижаются. Возможно появление трещин, развитие опрелостей, пролежней, которые могут стать входными воротами инфекции. Пациент нуждается в удобной, ровной постели без рубцов и швов:
– необходимо ежесуточно измерять количество выпитой жидкости и выделенной мочи. Суточный диурез должен составлять 75-80% от объёма употреблённой пациентом жидкости:
– застой крови в органах брюшной полости влечёт за собой нарушение их функций. Это может проявляться снижением аппетита, тошнотой, рвотой, чувством распирания в верхних отделах живота. Соблюдение диеты и режима питания, своевременное опорожнение кишечника улучшает самочувствие больного.
19.5. Острый инфаркт миокарда
Острый инфаркт миокарда – это глубокое повреждение сердечной мышцы в результате резкого сужения или закрытия просвета одной из коронарных артерий. Нередко инфаркту предшествуют симптомы поражения сердца – боли за грудиной или в левой половине груди, одышка, сердцебиение: инфаркт может развиться на фоне полного благополучия, особенно у лиц молодого возраста. Основной симптом инфаркта миокарда – приступ сильной продолжительной (до нескольких часов) боли за грудиной или в левой половине груди, часто отдающей в правое плечо или правую лопатку. Боль не купируется при приёме нитроглицерина.
При подозрении на инфаркт миокарда необходима срочная госпитализация в кардиологическое отделение. Транспортировка больного с подозрением на инфаркт миокарда только в горизонтальном положении. Вопрос о транспортабельности больного решает врач.
19.6. Хроническая сердечная недостаточность
Хроническая сердечная недостаточность развивается в результате длительной перегрузки сердца. Часто сочетается с нарушениями ритма сердца.
Следствием хронической сердечной недостаточности является венозный застой, как в большом, так и в малом кругах кровообращения, приводящий к увеличению печени, развитию отёков, одышки, скоплению жидкости в брюшной и плевральных полостях.
Принципы ухода при сердечной недостаточности:
– соблюдение постельного режима. Положение в постели с приподнятым головным концом:
– обеспечение физического и психологического покоя пациента;
– соблюдение диеты (10, 10а) и режима питания. Ограничение приёма жидкости, поваренной соли; употребление пищи богатой кальцием, молочной пищи;
– регулярный контроль пульса, артериального давления, дыхания, цвета кожи. Контроль динамики отёков.
19.7. Повышение артериального давления
Повышением артериального давления могут сопровождаться различные заболевания как сердечно-сосудистой системы, так и других органов и систем (вторичная артериальная гипертензия). Чаще всего повышение артериального давления является проявлением гипертонической болезни. Заболевание обычно длится многие годы, с периодами ухудшения и улучшения. Длительное течение гипертонической болезни приводит к нарушению функций сердца, почек, головного мозга.
Особенности ухода за больными при повышении артериального давления:
– обеспечить режим, назначенный врачом. Большое значение имеет создание максимального психологического успокоения, соблюдение режима сна и бодрствования;
– проводить постоянный (не менее двух раз в сутки) контроль артериального давления (АД);
– обеспечить рациональное питание, соблюдение диеты и режима приёма жидкости. В пищевом рационе следует ограничить количество поваренной соли, исключить продукты, действующие возбуждающе (кофе, копчёности, острые блюда, крепкие бульоны). Категорически запрещается употребление алкоголя и курение;
– контролировать последовательность и регулярность приёма лекарственных препаратов, назначенных врачом;
– при резком повышении артериального давления (гипертонический криз) оказать неотложную помощь и обеспечить экстренную консультацию врача.
Гипертонический криз – приступ резкого повышения АД с усилением головной боли, головокружением, тошнотой, рвотой. Криз осложняет течение
гипертонической болезни и может сопровождаться преходящими (временными) нарушениями мозгового кровообращения, ухудшениями зрения, кратковременными нарушениями двигательной активности, нарушениями речи. В тяжёлых случаях гипертонический криз может приводить к развитию острой сердечной недостаточности, стойкому нарушению сократительной активности сердечной мышцы, острому инфаркту миокарда.
Первая помощь при гипертоническом кризе:
– успокоить больного, помочь ему принять удобное положение, обеспечить приток свежего воздуха:
– больному, принимающему лекарственные препараты, назначенные врачом по поводу гипертонической болезни, необходимо обеспечить приём лекарства:
– при болях в области сердца дать валидол или нитроглицерин под язык;
– хороший эффект дает применение горячей ножной ванны, наложение горчичника на затылок;
– постоянно контролировать артериальное давление, обеспечить консультацию врача.
19.8.Понижение артериального давления
Коллапс – острая сосудистая недостаточность с резким снижением артериального давления и расстройством периферического кровообращения. Коллапс является одним из грозных осложнений и может быть непосредственной причиной смерти больного.
Возможные причины коллапса:
– массивная кровопотеря;
– травма:
– инфаркт миокарда;
– отравления;
– острые инфекции;
– нарушения сердечного ритма.
Внешний вид больного с коллапсом:
– черты лица заострены;
– резкая бледность кожи;
– мелкие капли пота на лице;
– акроцианоз, похолодание конечностей;
– больной заторможен, возможна потеря сознания;
– дыхание частое, поверхностное;
– пульс частый, малого наполнения, мягкий;
– артериальное давление понижено.
Первая помощь при понижении артериального давления:
– придать больному горизонтальное положение с приподнятыми ногами:
– обеспечить приток свежего воздуха:
– укрыть больного:
– оценить пульс и артериальное давление;
– постоянно контролировать артериальное давление, обеспечить консультацию врача.
Тестовые задания:
1. Проявление приступа стенокардии:
a. Загрудинные боли давящего или сжимающего характера.
b. Иррадиация в левое плечо, левую половину шеи, лопатку.
d. Чувство страха.
e. Боли снимаются нитроглицерином.
2. Помощь при приступе стенокардии:
a. Полный покой.
b. Ограничение движений.
c. Приём нитроглицерина.
d. Горчичник на грудную клетку.
e. Венозные жгуты на нижние конечности.
3. Признаки коллапса:
a. Бледность кожных покровов.
b. Поверхностное, учащённое дыхание.
c. Частый и малый пульс.
d. Низкое АД.
e. Потеря сознания.
f. Брадипноэ.
4. Помощь при коллапсе:
a. Согревание больного.
b. Введение гипертензивных препаратов.
c. Увеличение ОЦК.
d. Введение гипотензивных препаратов.
e. Ингаляция паров нашатырного спирта.
f. Положение с приподнятым головным концом.
g. Положение с приподнятым ножным концом.
h. Введение диуретиков.
5. Кожные покровы у больных с хронигеской недостатогностъю кровообращения:
a. Цианотичные.
b. Красноватые.
c. Бледные.
d. Желтушные.
6. Помощь при головокружении:
a. Положить больного, приподняв ножной конец.
b. Положить больного, приподняв головной конец.
c. Положение зависит от уровня артериального давления.
Источник
Уход за больными с сердечно-сосудистыми заболеваниями имеет свои особенности. Необходимо строго соблюдать предписанный режим, особенно в острой стадии заболевания. Больному должен быть обеспечен полный покой, как физический, так и психологический.
У таких больных часто может возникать страх смерти. Окружающие должны найти верный тон при обращении к больному, нужно подбодрить его, постараться развеять его страхи, но не быть навязчивыми. Правильный уход за больным должен помочь ему преодолеть подобные состояния.
Следует строго соблюдать предписанную диету. В ней должны присутствовать овощи, зелень, крупы, мясо, богатые калием продукты. Потребление жидкости нужно уменьшить примерно наполовину от суточной нормы. Рекомендуется принимать пищу 6 раз в день. В диете применяется бессолевой высокобелковый хлеб, а для улучшения вкуса пищи можно использовать петрушку, лавровый лист, ваниль, тмин, лимон. Кроме того, рекомендована калиевая диета: фруктовые и овощные соки, рисовая каша, бессолевой хлеб, картофель, сливочное масло, молоко. Также нужно устраивать творожно-яблочные или творожно-яблочно-картофельные разгрузочные дни.
Если больной перенес инфаркт миокарда, то в первые дни стоит ограничить его диету высококалорийной легкоусвояемой пищей, минеральной водой и фруктовыми соками. Далее, начиная с 3-4 дня, можно постепенно вводить в рацион творог, молочнокислые продукты, протертое мясо.
При заболеваниях сердечно-сосудистой системы необходимо следить за питанием, принимать пищу нужно небольшими порциями 4-5 раз в день. Большое количество пищи растягивает желудок и может затруднять работу сердца. Ужинать нужно не менее чем за 2-3 часа до сна.
Ошибочно считать, что при сердечно-сосудистых заболеваниях необходимо полностью исключить из рациона мясные продукты. Это касается лишь крепких мясных бульонов и жирных сортов мяса. Куриное мясо и мясо кролика, белковые продукты, такие, как яйца, молочные продукты и рыба, будут только на пользу людям, страдающим заболеваниями сердечно-сосудистой системы. Это тоже следует учитывать при уходе за больным.
Нужно ограничить употребление поваренной соли, так как она выводит из организма хлористый калий, который важен для сердца.
Необходимо постоянно следить за артериальным давлением и пульсом. Если больному прописаны сердечно-сосудистые препараты, то принимать их нужно в строгом соответствии с предписаниями доктора. Уход за больными в таких случаях требует особого внимания и терпения. Многие пожилые больные часто не соблюдают дозировку препаратов, увеличивая или уменьшая ее по своему усмотрению. Они также могут «экономить» таблетки или делиться с соседями. Подобное отношение совершенно недопустимо в отношении сердечно-сосудистых препаратов.
Следует обращать внимание на нетипичные жалобы пожилых пациентов при уходе за больными. Многие острые состояния у них начинаются атипично, несколько «стерто». Они могут развиваться постепенно, при этом часто имитируя заболевания других систем и органов.
После длительного постельного режима могут развиваться такие грозные осложнения, как тромбоз и тромбоэмболия. Они могут быть следствием застоя венозной крови, которому способствует длительное неподвижное состояние конечностей. Для профилактики подобных осложнений полезны физические упражнения. Нужно сгибать и разгибать ноги в суставах, стараться чаще изменять положение тела. Помочь может и неглубокий массаж ног. Полезно также поднятие ног с помощью подушки.
При уходе за больным необходимо владеть навыками доврачебной неотложной помощи. Все эти действия профессионально и быстро может выполнить квалифицированная сиделка. Ее помощь может быть иногда не просто полезной, но и жизненно необходимой.
Источник
Советы по уходу
Диагностика заболеваний органов кровообращения
К наиболее часто встречающимся заболеваниям сердечнососудистой системы относят острую и хроническую ишемическую болезнь сердца, гипертоническую болезнь, ревматизм и пороки сердца.
В настоящее время имеются значительные технические возможности диагностики заболеваний сердечно-сосудистой системы. Так, наряду с обычной электрокардиографией применяют микропроцессорные электрокардиографы с автоматизированными функциями управления и анализа данных электрокардиограммы, что позволяет расшифровать ЭКГ на расстоянии.
Из рентгенологических методов применяются рентгенокиография, коронарография. Применяют также фонокардиографию (регистрацию звуковых явлений, возникающих при сокращении сердца), поликардиографию (синхронную запись ЭКГ, фонокардиограммы колебаний наполнения сонных артерий); ультразвуковое исследование; зондирование полостей сердца.
В то же время в диагностике заболеваний органов кровообращения полностью сохраняют свое значение и сравнительно простые методы исследования (определение пульса с помощью прощупывания лучевой артерии, измерение артериального давления и т. д.), способные во многих случаях дать весьма ценные сведения о состоянии сердечно-сосудистой системы.
Исследование пульса
Пульсом называются толчкообразные колебания стенок артерий, вызванные движением крови, которая выбрасывается сердцем во время сокращений. Общепринятое место прощупывания пульса – лучевая артерия. Можно прощупать пульс на височных и бедренных артериях. Техника исследования пульса на лучевых артериях следующая: кисть больного свободно захватывают рукой в области лучезапястного сустава, при этом большой палец располагают на локтевой кости, а 4 остальных – на лучевой артерии. Нельзя исследовать пульс одним пальцем, т. к. в этом случае трудно оценить характер пульса.
Подсчет пульсовых ударов по общепринятым правилам должен производиться не менее чем в течение 30 с, полученную цифру умножают на 2. Учащение пульса называется тахикардией, которая обычно больными ощущается как учащенное сердцебиение. Редкий пульс называется брадикардией.
Ритм пульса оценивают по результатам следующих друг за другом пульсовых волн. Если пульсовые волны появляются через одинаковые промежутки, говорят о ритмичном пульсе, и аритмичном, когда промежутки между волнами различны. Аритмию больные обычно ощущают, как перебои в сердце.
Наполнение пульса определяют количеством крови, которое выбрасывается сердцем в аорту. Если объем крови достаточен, прощупывается полный пульс, если объем крови мал, то пульс будет малого наполнения, определяется с трудом.
Напряжение пульса зависит от высоты артериального давления.
Степень напряжения пульса определяется надавливанием на артерию, чем больше силы нужно затратить, чтобы прекратить в ней ток крови, тем выше напряжение пульса.
При тяжелой сердечно-сосудистой недостаточности нередко наблюдается такое изменение пульса, когда сочетаются большая частота пульса и очень плохое наполнение и напряжение. Такой пульс удается прощупать с трудом, он называется нитевидным.
Измерение артериального давления
Важным показателем состояния сердечно-сосудистой системы является артериальное давление. Артериальное давление – сила, с которой кровь воздействует на стенки сосудов. Различают артериальное давление систолическое (максимальное), диастолическое (минимальное) и пульсовое.
Систолическое артериальное давление – это давление, возникающее в артериальной системе вслед за систолой левого желудочка. Диастолическое давление возникает в период диастолы сердца. Разница между величинами максимального и минимального давления называется пульсовым давлением. Нормальные цифры артериального давления лежат в пределах от 100/60 до 140/90 мм рт. ст.
Величина артериального давления зависит от целого ряда факторов: сердечного выброса, объема крови и периферического сосудистого сопротивления. Сердечный выброс зависит от венозного возврата к сердцу и сократительной способности миокарда левого желудочка.
Периферическое сосудистое сопротивление – это сопротивление, которое оказывает сосудистая стенка току крови. Оно зависит от эластичности артериальной стенки и диаметра сосуда. Сужение артерий приводит к увеличению сопротивления и повышает артериальное давление. Измерение артериального давления может проводиться с помощью ртутных, мембранных или электронных сфигноманометров.
Определение давления основано на выслушивании с помощью стетоскопа артериальных тонов ниже места сдавления артерии. При помощи сдавления периферической артерии ток крови в ней полностью прекращается и при выслушивании сосуда тоны не слышны. При уменьшении давления в манжетке, что достигается выпусканием из нее воздуха, кровь во время систолы начинает проходить через сдавленную артерию и выслушиваются тоны. Момент появления 1-го тона соответствует систолическому (максимальному) артериальному давлению. Тоны продолжают выслушиваться до тех пор, пока давление в манжетке будет больше давления в артерии. В тот момент, когда давление в манжетке сравняется с минимальным давлением в артерии, ток крови станет линейным и тоны перестанут выслушиваться.
Давление, при котором перестают выслушиваться сосудистые тоны, называется диастолическим артериальным давлением.
При измерении больной находится в положении лежа или сидя. Рука, на которую накладывается манжетка, должна по возможности располагаться на уровне сердца. На среднюю треть плеча накладывают манжетку т. о., чтобы между ней и кожей проходил палец. Прослушивая с помощью фонендоскопа плечевую артерию в локтевом сгибе, отмечают момент появления звуков (по шкале тонометра им будет соответствовать систолическое давление) и их исчезновения (им соответствует диастолическое давление).
Уход за больными с гипертонической болезнью
Повышение артериального давления носит название артериальной гипертензии (гипертонии), а снижение – артериальной гипотензии (гипотонии). Артериальная гипертензия, развивающаяся вследствие нарушений сложных механизмов регуляции артериального давления, встречается при гипертонической болезни, болезнях почек, сосудов, заболеваниях эндокринной системы. Длительное повышение артериального давления сопровождается возникновением серьезных изменений в различных органах и системах организма (сердечно-сосудистой системе, почках, центральной нервной системе и др.) и требует систематического медицинского лечения.
При наблюдении и уходе за больными, страдающими артериальной гипертензией, большое внимание нужно уделять соблюдению требований и правил лечебно-охранительного режима, т. к. отрицательные эмоции, недостаточный сон оказывают неблагоприятное влияние на течение заболевания. Артериальное давление определяют несколько раз в день и вносят цифры в температурный лист. В диете больных артериальной гипертонией ограничивают содержание поваренной соли до 1,5–2 г. Резкое повышение артериального давления сопровождается головной болью, головокружением, тошнотой, рвотой и называется гипертоническим кризом. Затянувшийся гипертонический криз может привести к развитию нарушения мозгового кровообращения, ухудшению коронарного кровообращения, вплоть до возникновения инфаркта миокарда. При гипертоническом кризе больным назначают строгий постельный режим, им можно поставить горчичники на затылок или сделать горячую ножную ванну. Парентерально вводят гипотензивные средства (40–80 мг лазикса внутривенно). Введение гипотензивных средств производят под контролем артериального давления.
Больным рекомендуют строгий постельный режим, поскольку при попытке встать может возникнуть резкое падение артериального давления (ортостатический коллапс). Артериальная гипотензия встречается порой у совершенно здоровых людей, особенно у худощавых (т. н. «астенической» конституции, но может быть и симптомом серьезных заболеваний, возникая, например, при кровотечениях, инфаркте миокарда и некоторых других состояниях).
Наблюдение и уход за больными с болями в сердце
Жалобы больного на боли в области сердца (в левой половине грудной клетки) не всегда связаны с заболеваниями сердечно-сосудистой системы. Болевые ощущения в этой области наблюдаются при поражениях плевры, межреберной невралгии, миозитах, остеохондрозе позвоночника, некоторых заболеваниях пищевода и желудка. Боли в области сердца могут иметь различное происхождение и обусловливаться, в частности, поражением перикарда, аорты, невротическими состояниями. Большое диагностическое и прогностическое значение имеет установление у больного наличия приступов стенокардии, возникающих вследствие ишемии миокарда на фоне спазма или атеросклероза коронарных артерий, сопровождающейся раздражением нервных рецепторов продуктами нарушенного обмена веществ в миокарде. В таких случаях приступы стенокардии характеризуются появлением загрудных болей давящего или сжимающего характера. Боли распространяются в левое плечо, лопатку, левую половину шеи. В зависимости от того, в каких условиях появляются приступы стенокардии (при физической нагрузке, ночью во время сна), принято выделять стенокардию напряжения и стенокардию покоя. Приступы стенокардии требуют неотложной терапии, поскольку при длительном ее течении возможен переход в инфаркт миокарда. При приступе стенокардии больному необходимо обеспечить полный покой, дать нитроглицерин (таблетку или 1–3 капли спиртового раствора на сахар, под язык), который быстро устраняет спазм коронарных артерий. Хороший эффект может принести и постановка горчичников на левую половину грудной клетки. Серьезным заболеванием, периодично угрожающим жизни больного, является инфаркт миокарда, при котором в сердечной мышце происходит образование очагов ишемического некроза. Боли в области сердца при инфаркте значительно интенсивнее и продолжительнее, чем при стенокардии, сопровождаются общей слабостью, страхом смерти. Иногда при инфаркте миокарда отмечаются удушье, сильные боли в подложечной области, расстройство сердечного ритма, нарушение мозгового кровообращения. Больным с инфарктом миокарда необходима срочная госпитализация в первые же часы заболевания. При поступлении в стационар больные сразу же направляются в палату интенсивной терапии (кардиореанимацию) без санитарной обработки. Эти палаты снабжены необходимой аппаратурой для постоянного наблюдения за функциями сердечно-сосудистой и дыхательной систем; частотой дыхания и пульса; ритмом сердечных сокращений; уровнем артериального давления; дефибрилляторами, позволяющими устранить тяжелые нарушения ритма; кардиостимуляторами для реанимационных мероприятий при остановке сердца; аппаратами для искусственной вентиляции легких. Эти отделения в любое время суток связаны с экспресс-лабораториями, что дает возможность круглосуточно проводить необходимые исследования, они обеспечены необходимыми медикаментами и трансфузионными растворами. После стабилизации течения острого инфаркта миокарда (устранения болей с помощью введения наркотических средств, снижения свертываемости крови посредством введения гепарина и фибромцина, нормализации ритма сердечных сокращений и уровня артериального давления) больные обычно через 5–7 дней переводятся в общетерапевтическое или кардиологическое отделение. На протяжении 2–3 недель больные инфарктом находятся на полупостельном режиме, в первые дни – на строгом постельном режиме. В этот период большое значение приобретает проведение всех необходимых мероприятий по уходу: контроль за состоянием постели, своевременная смена нательного и постельного белья, кормление больных, уход за кожными покровами, подача судна и мочеприемника, тщательное наблюдение за функциями системы дыхания и кровообращения.
Недостаточность кровообращения
Под недостаточностью кровообращения понимают неспособность сердечно-сосудистой системы обеспечить органы и ткани организма необходимым количеством крови. Выделяют сердечную и сосудистую недостаточность. Сердечная недостаточность развивается в результате различных поражений миокарда (например, при миокардитах и миокардиодистрофии, ишемической болезни сердца, пороках сердца, гипертонической болезни); она может быть острой и хронической. В клинической практике часто встречается острая левожелудочковая недостаточность, вызванная падением сократительной способности миокарда левого желудочка, проявляющаяся приступами сердечной астмы и отеком легкого, а также кардиогенным шоком. Сердечная астма возникает при значительном застое крови в малом круге кровообращения, характеризуется появлением у больного чувства выраженной нехватки воздуха (удушья) и сопровождается тяжелой одышкой в покое, цианозом. Если больному в этот период не будет оказана помощь, приступ сердечной астмы может перерасти в отек легких, появится клокочущее дыхание, выделение большого количества пенистой мокроты. Отек легких при отсутствии лечебных мероприятий может закончиться смертью больного. Уход за таким пациентом заключается в придании ему полусидячего положения, применении горячих ножных ванн или наложении жгута на нижние конечности, отсасывании пенистой мокроты из верхних дыхательных путей, ингаляции кислорода вместе с парами этилового спирта. Усиление сократительной способности миокарда достигают с помощью сердечных гликозидов (строфантина, дигоксина и др.), а уменьшение объема циркулирующей крови – при использовании мочегонных препаратов (лазикса). Острое падение сократительной способности левого желудочка может привести к развитию кардиогенного шока, который характеризуется падением артериального давления, бледностью кожных покровов, холодным потом, одышкой, частым пульсом слабого наполнения и напряжения, иногда спутанностью сознания. Помощь больным с кардиогенным шоком состоит в снятии болевых ощущений (введение лекарственных наркотических средств); повышении артериального давления (введение норадреналина, мезатона); усилении сократительной способности миокарда (назначение сердечных гликозидов); повышении объема циркулирующей крови (внутривенное вливание полиглюкина, реополиглюкина и др.).
Хроническая сердечная недостаточность
Хроническая сердечная недостаточность характеризуется постепенным ослаблением сократительной способности миокарда и проявляется нарастающей одышкой (в начале при физической нагрузке, а затем и в покое), циэпозом, тахикардией, периферическими отеками, увеличением печени в результате венозного застоя. Больные с хронической сердечной недостаточностью, помимо регулярного приема лекарственных препаратов (сердечных гликозидов, мочегонных и др.), нуждаются в тщательном уходе. Больные с хронической недостаточностью, особенно в период нарастания ее декомпенсации, должны соблюдать постельный режим. Чтобы уменьшить застой в малом круге кровообращения, больным необходимо придать в постели положение с приподнятым изголовьем. В случаях тяжелой одышки применяют ингаляции кислородной смесью. Ежедневно отмечают частоту дыхания, пульса, уровень артериального давления, при этом результаты измерения записывают в температурный лист. Следует регулярно контролировать динамику отеков. Ежедневно учитывают количество выпитой за сутки жидкости и выделенной мочи (диурез). Контроль динамики отеков можно проводить и с помощью регулярного взвешивания больных.
В целях борьбы с отеками больным ограничивают прием жидкости (до 800 мл–1 л в день), а также употребление поваренной соли. При кормлении больных с хронической сердечной недостаточностью назначают лечебную диету № 10, в рацион питания включают продукты, богатые калием (курагу, печеный картофель и др.). Длительно существующие отеки приводят к вторичным изменениям кожных покровов, которые при этом изменяют свою окраску, истончаются, теряют эластичность. Необходимо тщательно ухаживать за кожей, нательным и постельным бельем, проводить обязательную профилактику пролежней.
Острая сосудистая недостаточность
Острая сосудистая недостаточность характеризуется падением сосудистого тонуса. Ее легким проявлением является обморок, который возникает в результате нарушения центральной нервной регуляции сосудистого тонуса. Обморок проявляется побледнением кожных покровов, кратковременной потерей сознания, снижением мышечного тонуса, артериальной гипотензией. Сознание больного обычно восстанавливается в течение нескольких минут.
При обмороке больному следует придать горизонтальное положение с опущенной головой и приподнятыми ногами (для улучшения кровообращения в головном мозге), обеспечить доступ свежего воздуха, освободить от стесняющей одежды, побрызгать в лицо холодной водой, похлопать по щекам, дать понюхать ватку, смоченную нашатырным спиртом. Острая сосудистая недостаточность, связанная с выраженным падением сосудистого тонуса и уменьшением объема циркулирующей крови, носит название коллапса. Коллапс наблюдается при тяжелом течении ряда инфекционных и острых воспалительных заболеваний, при кровопотере, отравлениях, тяжелых нарушениях сердечного ритма, тромбоэмболии легочной артерии. При коллапсе сознание больного обычно сохранено, отмечается бледность кожных покровов, снижение температуры тела, поверхностное и учащенное дыхание, частый и малый пульс, низкое артериальное давление. Помощь при коллапсе включа
