Уплотнение стенок сосудов селезенки у ребенка
Людмила | (Жен., 36 лет, Иваново, Беларусь) | 06.05.2011 11:02
Спасибо за ответ. Мы недавно лежали на стационаре по поводу сердечка. Биохимический анализ крови: Мочевина-3, 4; Кретинин-85, Общий белок-66,6, Альбумин- 43.0; Анти-Щ-стрептол-100; СРБ-2, Холестерин -4,24; АСаТ-0,; АЛаТ- 0,23; Щ Ф- 9,2; КФ К- 2,32; Mg-0, 79; К-4,3; Na-140; Cl-101.
Анализ мочи: удельный вес-1014;реакция-кислая, лейкоциты-1-2;эпителий пл.в п.зр.-1-2;
Кал на я/г, цисты лямблий, соскоб на энтометриоз-без паталогии.
Это все анализы, котрые мы прошли в больнице. Ещё мазок из зева, где выявили стрептококк А, В группы, но думаю это к делу не имеет отношения…
Позже, по рекомендации, был сдан анализ крови на лямблии и токсокороз- результат отрицательный.
Скажите пожалуйста, наши анализы в норме и что всё таки вызвало данные нарушения в ОБП?
Людмила | (Жен., 36 лет, Иваново, Беларусь) | 06.05.2011 13:43
Извините, я не могу расшифровать эти буквы. Если можно, расшифруйте пожалуйста.
Людмила | (Жен., 36 лет, Иваново, Беларусь) | 06.05.2011 13:52
В интернете нашла, что это Дискинезия желчновыводящих путей. Это правильно? С питанием у нас всё нормально, жирного мы не едим, это скорее всего от того, что у нас аномалия желчного пузыря? А причём здесь тогда увеличение печени?
может быть застой желчи. Принимайте желчегонные, типа одестон по 1 т х 3 р в день за 40 мин до еды – не менее 1 мес. А еще обследуейтесь на гепатиты. В нашей жизни все возможно
Людмила | (Жен., 36 лет, Иваново, Беларусь) | 06.05.2011 18:42
Спасибо большое за ответ. Всё может быть, но у такого маленького ребёнка- не дай Бог! Мы сейчас принимаем препараты Актовигин и Тенотен(лечим нарушение ритма сердечка), поедем на повторное обследование, и если будет на узи ОБП такая же проблема, тогда будем разговаривать с врачом.
Людмила | (Жен., 36 лет, Иваново, Беларусь) | 06.05.2011 19:45
Скажите, а причём здесь увеличение печени и и утолщены сосуды селезёнки, если дело в желчном пузыре?
застой желчи может давать воспаление в печени, которое приводит к увеличению ее размеров. Это олчень приметивное объяснение, но чтобы было понятно. Может быть за счет токсического поражения на фоне застоя. А может и за счет сердца (это отдельная лекция)
Людмила | (Жен., 36 лет, Иваново, Беларусь) | 06.05.2011 21:39
Спасибо вам. Просто хочется понять, почему только недавно всё было нормально, а сейчас есть такие ухудшения неприятные в другой органах. Неужели все проблемы «вытекают» из-за аномальной формы желчного пузыря?
дискинезия, как следствие аномальной формы может влиять на все отраны, т.к. застой желчи или плохое ее отхождение – причина интоксикации, при которой все органы в организме поражаются (отравляются)
СОЗДАТЬ НОВОЕ СООБЩЕНИЕ.
Но Вы – неавторизованный пользователь.
Если Вы регистрировались ранее, то “залогиньтесь” (форма логина в правой верхней части сайта). Если вы здесь впервые, то зарегистрируйтесь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с
другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
Зарегистрироваться Создать сообщение без регистрации
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
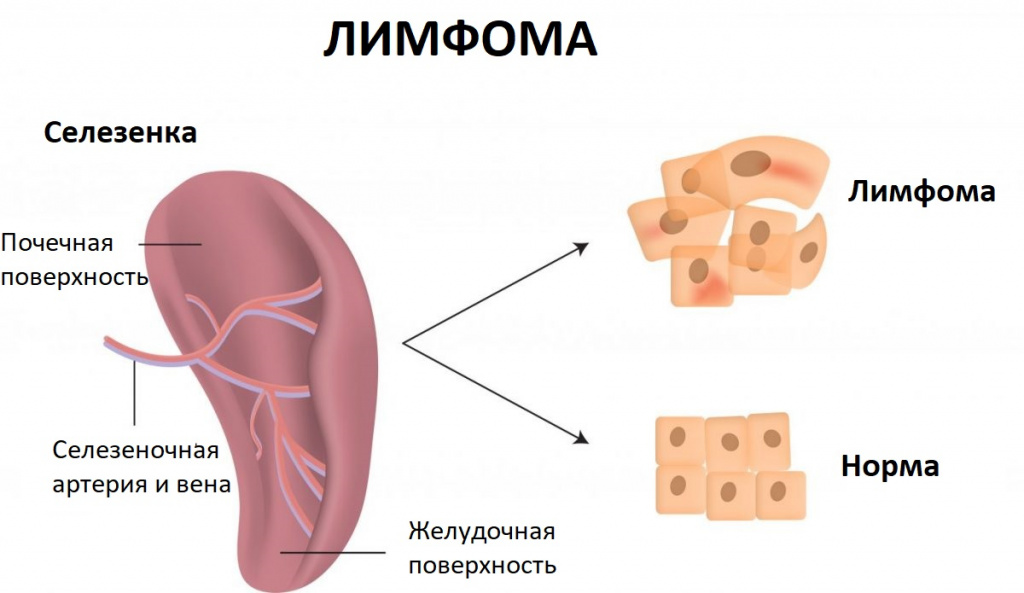
Новообразования селезенки: причины появления, симптомы, диагностика и способы лечения.
Селезенка — непарный орган, в основном состоящий из лимфоидной ткани, отвечает в организме человека за кроветворение, иммунитет и кровоснабжение. Новообразования селезенки представляют собой очаговые разрастания морфологически измененной опухолевой ткани в паренхиме селезенки.
Наиболее частой патологией селезенки являются кисты – полости, заполненные жидкостью и отделенные от окружающих тканей капсулой. К доброкачественным опухолям селезенки относятся гемангиомы (опухоли сосудистого происхождения), лимфангиомы, лимфомы (опухоли лимфоидной ткани), эндотелиомы, гамартомы, фибромы.

Систематизация опухолей селезенки осуществляется с учетом их морфологического строения, степени агрессивности, расположения основного очага. При развитии опухоли из лиенальных тканей (тканей селезенки), отсутствии системного поражения лимфоидных образований и костного мозга говорят о первичных селезеночных новообразованиях. Первичные опухолевые поражения органа в большинстве случаев выявляют у женщин в молодом и среднем возрасте. Распространенность первичных опухолей в популяции очень низкая и не превышает 0,003%. Масса опухолевой ткани колеблется в диапазоне от 20 г до 5 кг.
Вторичные процессы встречаются чаще, специфические изменения в паренхиме органа определяются у 90% больных лимфомой Ходжкина, в селезенку могут метастазировать до 10% злокачественных объемных образований. Вторичные опухоли являются следствием заболеваний других органов и систем, в том числе болезней крови, иммунных патологий, опухолей, системных заболеваний или повреждений (травм) селезенки. К ним относятся: инфаркт селезенки, перекрут ножки селезенки, абсцесс селезенки, разрыв селезенки, киста селезенки, доброкачественные и злокачественные образования селезенки.
Причины появления опухолей селезенки
Причины первичной опухолевой трансформации тканей селезенки окончательно не установлены. При вторичных новообразованиях процесс провоцируется системным поражением лимфоидной ткани или метастатическим распространением клеток. Точных доказательств, подтверждающих наследственный характер неоплазии, нет. По мнению специалистов, возможными этиологическими факторами первичных и вторичных селезеночных новообразований являются:
Воздействие повреждающих факторов. Патологическое разрастание тканей селезенки может происходить под воздействием ионизирующего излучения, инфекционных агентов, вирусов с онкогенным действием. Помимо этого, развитие неоплазии иногда связывают с влиянием полиароматических углеводородов и никотина, обладающих канцерогенным потенциалом. Иногда заболевание возникает на фоне ишемии или прямого повреждения паренхимы селезенки при травмах, а также вследствие паразитарного поражения органа.
Наличие внеселезеночных опухолей. Вторичное опухолевое изменение характерно для злокачественных лимфопролиферативных процессов — лимфогранулематоза, ретикулосарком, лимфолейкоза. В некоторых случаях поражение селезенки является единственным проявлением этих онкологических заболеваний. Метастазы в селезенку наблюдаются редко.
Классификация заболеваний
Существующие классификации кист селезенки являются модификацией классификации R. Fowle (1940), которая дает представление о разнообразии происхождения кист селезенки:
- Первичные (истинные):
а) паразитарные (Echinococcus granulosus);
б) непаразитарные: - врожденные,
- неопластические (гемангиома, эпидермоидные, лимфангиома, дермоидные).
- Вторичные (ложные):
- травматические,
- дегенеративные,
- воспалительные.
Наиболее полную классификацию опухолей селезенки представил L. Morgenstern в 1985 году:
I. Опухолеподобные изменения:
а) непаразитарная киста,
б) гамартома.
II. Васкулярные опухоли:
а) доброкачественные:
- гемангиома,
- лимфангиома,
- гемангиоэндотелиома,
- гемангиоперицитома;
в) злокачественные:
- гемангиосаркома,
- лимфангиосаркома,
- гемангиоэндотелиальная саркома,
- злокачественная гемангиоперицитома.
III. Лимфоидные опухоли:
а) болезнь Hodgkin,
б) неходжкинская лимфома,
в) плазмоцитома,
г) лимфоподобные заболевания:
- макрофолликулярная псевлолимфа (опухоль Castleman),
- локализованная реактивная лимфоидная гиперплазия,
- воспалительная псевдоопухоль.
IV. Нелимфоидные опухоли:
а) липома, ангиолипома, миелолипома,
б) злокачественная фиброзная гистиоцитома,
в) фибросаркома,
г) лейомиосаркома,
д) злокачественная тератома,
е) саркома Kaposi.
Симптомы новообразований селезенки
При малых размерах опухолей заболевание длительное время протекает бессимптомно с минимальной выраженностью клинических проявлений. У пациента наблюдается синдром «малых признаков»: утомляемость, слабость, ухудшение работоспособности, потеря аппетита, депрессия, снижение массы тела. По мере прогрессирования опухоли (вплоть до разрыва селезенки) пациента начинают беспокоить боли постоянного характера, возникает тяжесть в области левого подреберья, чувство распирания, асимметрия и увеличение живота, длительная субфебрильная температура, болезненные ощущения в левых отделах брюшной полости. Иногда боль иррадиирует в левое надплечье и плечо. При значительном увеличении размеров селезенки и вовлечении в процесс соседних органов могут наблюдаться расстройства мочеиспускания, не поддающаяся медикаментозной терапии артериальная гипертензия, отеки нижних конечностей.
Диагностика новообразований селезенки
Диагностирование опухолей селезенки в большинстве случаев затруднено, что связано со скудной клинической симптоматикой данного заболевания. Новообразования чаще всего обнаруживаются случайно во время профилактических осмотров. План обследования пациента с подозрением на опухоль селезенки включает следующие инструментальные и лабораторные методы:
- Ультразвуковое исследование органов брюшной полости позволяет визуализировать структуру паренхимы, оценить размеры и топографию органа. Иногда дополнительно назначают ультразвуковую допплерографию селезенки, по результатам которой можно судить о кровоснабжении подозрительных узлов, скорости кровотока в селезеночных артериях, венах.
- Компьютерная томография брюшной полости с болюсным внутривенным введением контрастного вещества помогает отграничить неизмененную паренхиму от опухолевых очагов, которые не накапливают контраст. Компьютерная томография имеет высокую информативность и обеспечивает обнаружение опухолей в 95% случаев.
клиническом анализе крови выявляется значительное повышение СОЭ (более 20 мм/ч), резкое снижение количества эритроцитов и гемоглобина. Иногда наблюдается увеличение процентного содержания нейтрофилов.
биохимическом анализе крови определяется уменьшение количества общего белка за счет альбуминов, повышение показателей мочевины.
коагулограммы обнаруживается повышение свертывающей способности крови со склонностью к тромбозам.
К каким врачам обращаться
Диагностикой и лечением опухолей селезенки занимаются врачи-терапевты,
онкологи
,
хирурги
,
врачи ультразвуковой диагностики
, врачи лучевой диагностики.
Лечение новообразований селезенки
Если нет серьезных противопоказаний к проведению операции, то опухоль селезенки удаляется посредством хирургического вмешательства. При выборе хирургической тактики учитывают морфологическое строение неоплазии, ее размеры, расположение, взаимоотношение с окружающими органами.
Если опухоль селезенки имеет вторичный характер и возникла на фоне какого-либо онкологического процесса в других органах и тканях также потребуется проведение терапии основного заболевания. Объем операции и метод хирургического вмешательства зависит от размеров, расположения (центральная, периферическая), от тяжести состояния пациента по сопутствующей терапевтической патологии. Для лечения опухолей выполняют резекцию органа, спленэктомию, при злокачественных поражениях в послеоперационном периоде проводят химиотерапию.
Рекомендованными видами вмешательств являются:
- Резекция селезенки. Органосохраняющие операции производят только для удаления небольших доброкачественных опухолей.
- Спленэктомия. Удаление селезенки необходимо при массивных доброкачественных неоплазиях, поразивших большую часть пульпы, злокачественных процессах. Предпочтителен менее травматичный лапароскопический метод операции. Пациентам со злокачественными образованиями после операции назначают химиотерапию.
- Лечение опухолей, возникших в рамках лимфопролиферативных процессов или метастатического поражения селезенки, производится по соответствующим медицинским протоколам и предполагает назначение лучевой, таргетной, химиотерапии.
- Вопрос об удалении селезенки в каждом случае решается индивидуально, у некоторых пациентов спленэктомия оказывает положительный эффект на течение основного заболевания.
Осложнения
При росте опухолей в организме изменяется ряд биохимических показателей. Накопление продуктов азотистого обмена может вызывать почечную недостаточность, сочетание гипокальциемии и гипокалиемии провоцирует замедление сердечного ритма вплоть до асистолии. Наиболее тяжелым осложнением опухолей селезенки является распространение малигнизированных клеток лимфогенным, гематогенным, контактным путем с образованием метастазов в других органах. Зачастую при злокачественных неоплазиях наблюдаются геморрагический плеврит, асцит, кахексия (крайнее истощение организма). Заболевание может осложняться разрывом селезенки с профузным внутренним кровотечением, опасным для жизни больного и требующим неотложной хирургической помощи.
Профилактика новообразований селезенки
Способы специфической профилактики пока не разработаны, однако при появлении первых симптомов следует обратиться к специалисту. При доброкачественных процессах удаление опухоли обычно позволяет добиться полного излечения пациента. Своевременная диагностика и адекватное комбинированное лечение злокачественных новообразований селезенки на ранних стадиях существенно увеличивает благоприятный прогноз и шансы на выздоровление.
В ходе некоторых исследований была обнаружена связь между хроническим гепатитом C и B-клеточной неходжкинской лимфомой. Принятие мер по предотвращению гепатита С может помочь пациентам снизить риск этого заболевания.
Источники:
- Абдоминальная хирургия: Практическое пособие в двух томах/ Григорян Р.А. – 2006.
- Хирургические болезни/ под редакцией Кузина М.И. – 2002.
- Клинико-диагностические аспекты первичных опухолей селезенки/ Коротких И.Ю., Комов Д.В., Долгушин Б.И., Миронова Г.Т.// Вестник РОНЦ им. Н.Н. Блохина РАМН. 1995. №3.
- Протокол совместного заседания секции абдоминальной радиологии Московского общества медицинских радиологов и секции лучевой диагностики в педиатрии от 21 декабря 2011 г. Лучевая диагностика очаговых образований селезенки. Ю.А. Степанова, Г.Г. Кармазановский, Д.А. Ионкин, А.Б. Шуракова, А.И. Щёголев, Е.А. Дубова. ФГБУ «Институт хирургии им. А.В. Вишневского. Минздравсоцразвития России, Москва.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник
Селезенка – орган, поддерживающий защитные свойства организма, помогающий ему бороться с болезнетворными микроорганизмами. Увеличение селезенки у ребенка вследствие развития патологии в медицине называется спленомегалией. Часто такое явление наблюдается у новорожденных и детей постарше. Лечение зависит от установления первопричины патологии.
Причины спленомегалии у детей
Как правило, у новорожденных орган увеличивается в результате заболеваний инфекционного характера:
- туберкулеза;
- кори;
- краснухи;
- токсоплазмоза;
- мононуклеоза;
- дифтерии;
- тифа.
Болезни кроветворной системы также являются причиной разрастания органа у малышей:
- гемолиз в хронической форме;
- лейкоз;
- остеопетроз;
- лимфогранулематоз.
Болезни с нарушением обмена веществ, включая наследственные нарушения, нередко становятся причиной спленомегалии:
- болезнь Гоше – накопление липидов в костном мозге, печени, селезенке;
- остеомиелит – гнойно-некротический процесс, протекающий в костном мозге, костях, мягких тканях;
- болезнь Вильсона – патология нервной системы и печени;
- гликогеноз – патология печени;
- гемохроматоз – печеночная недостаточность;
- эссенциальная гиперлипидемия – поражение сердечно-сосудистой системы, печени, селезенки.
В некоторых случаях разрастание внутреннего органа происходит из-за очаговых поражений структуры:
- опухоли и кисты;
- местного инфаркта;
- гнойного процесса.
Некоторые виды ленточных и плоских гельминтозов способны вызывать развитие данной патологии. Активность эхинококка и шистосома негативно отражается на состоянии селезенки, печени, кишечнике, коже.
Патологические изменения органа также связаны с развитием грибковых инфекций – гистоплазмоза и бластомикоза.
Признаки и симптомы
У спленомегалии собственных симптомов нет, потому что зачастую болезнь развивается в результате других патологий.
Воспалительный процесс проявляется следующей клинической картиной:
- приступы тошноты и рвоты;
- частый жидкий стул;
- повышение температуры до 40 градусов;
- ноющая или острая боль в области левого подреберья;
- вздутие живота;
- отсутствие аппетита;
- слабость;
- повышение температуры до 37,5 градусов.
Диагностика заболевания
Обследование новорожденного или ребенка постарше начинается с пальпации органа и лимфатических узлов, которую проводит врач. Далее выдается направление на анализы и прочие диагностические процедуры.
К таким процедурам относят:
- ультразвуковое исследование;
- компьютерную томографию;
- магнитно-резонансную томографию;
- эхографию поджелудочной железы, желчного пузыря и сосудов желудка;
- рентген;
- лапароскопию.
У новорожденного или малыша постарше в обязательном порядке берут:
- общий анализ мочи;
- биохимический и клинический анализы крови;
- образец крови для посева – выявления инфекционного возбудителя и его чувствительности к медицинским препаратам;
- кал на наличие яиц глистов и простейших микроорганизмов.
Выполняется копрограмма для выявления непереваренных остатков еды.
При сильном увеличении органа грудничок или ребенок постарше направляется к врачам узкого профиля. Речь идет о детском гематологе, хирурге, онкологе, инфекционисте.
Если нет дополнительных признаков болезни, изменения в состоянии лимфоузлов и отсутствуют выявленные признаки патологии в анализах, врач назначает повторное обследование органов пищеварительной системы через полгода.
Формы спленомегалии
Медицина различает две формы заболевания, которые проявляются у взрослых и детей.
1. Воспалительная. Происходит снижение функций органа, развитие воспалительного процесса. Возникает на фоне следующих патологий:
- глистный инвазии;
- инфекции бактериально-вирусного происхождения;
- гнойные процессы;
- инфаркты.
2. Невоспалительная. Протекает без воспаления, однако снижает защитные функции. Развивается на фоне таких патологий:
- анемия;
- аутоиммунные процессы;
- наследственные патологии;
- болезни кроветворной системы.
Терапевтическое лечение увеличенной селезенки
Медикаментозная терапия у детей проводится с целью устранения фонового заболевания, которое спровоцировало развитие патологии.
В зависимости от конкретного вида болезни применяются следующие препараты:
- антибиотики – при развитии бактериальных инфекций;
- противовирусные – при развитии вирусных инфекций;
- противоопухолевые – при болезнях кроветворной системы или наличии опухолей;
- противопаразитарные – при глистных инвазиях;
- гормональные – при аутоиммунных заболеваниях;
- противогрибковые – при лечении микозов;
- глюкокортикоиды – при лечении опухолей;
- витаминно-минеральные комплексы – при нехватке витаминов в организме.
Препараты для каждого маленького пациента подбираются индивидуально.
Хирургическое лечение
При безуспешном консервативном лечении, внутренних кровотечениях или угрозе разрыва тканей органа прибегают к хирургической операции (спленэктомии). Прямое показание к оперативному вмешательству – это значительное разрастание, в результате чего другие внутренние органы не могут нормально выполнять свои функции.
Среди прочих показаний к проведению операции выделяют:
- хроническую эссенциальную тромбопению;
- селезеночную нейтропению;
- врожденный сфероцитоз.
Хирургическая операция подразумевает полное либо частичное удаление органа. Проводится под общим наркозом с введением внутрь антибиотиков. По технике исполнения делится на 2 категории.
- Открытая спленэктомия. В области левого подреберья делается большой разрез брюшной стенки и мышц. Поврежденный орган удаляется и рана зашивается. После разреза остается видимый рубец.
- Лапароскопическая спленэктомия. В полости брюшины делается небольшой надрез. Через него вводится специальный инструмент с лампой и камерой на конце (лапароскоп), который передает изображение на экран. Другие надрезы делают для инструментов-манипуляторов. Такой вид операции имеет свои преимущества:
- невысокая травматичность;
- низкая вероятность послеоперационных осложнений;
- короткий период восстановления.
Спленэктомия у детей проводится в редких случаях, потому что может дать побочный эффект в виде повышения чувствительности малыша к инфекциям сроком до 3 лет.
В некоторых случаях операцию проводить нельзя, это связано с осложнениями, которые наносят больший вред, чем само хирургическое вмешательство.
Среди противопоказаний выделяют:
- тяжелые сердечно-сосудистые болезни;
- легочные болезни;
- плохую свертываемость крови;
- высокую предрасположенность к образованию спаек;
- терминальную стадию раковой опухоли.
Народные средства лечения
К рецептам народной медицины рекомендуется обращаться только после консультации врача.
- Настой цикория и шишек хмеля. В стакан горячей воды высыпать ложку цикория и шишек хмеля. Настоять полчаса. Выпивать стакан настоя натощак перед завтраком, обедом и ужином.
- Отвар тысячелистника и листьев календулы. Смешать одну часть травы тысячелистника с соцветиями и часть цветков календулы. Высыпать в кастрюлю с 0,5 л кипящей воды две ложки готовой смеси. Завернуть кастрюлю в плед и оставить настаиваться 1,5 часа. Пить по половине стакана после приема пищи, не меньше 4 раз в сутки.
- Отвар шиповника. Залить 30 г сушеных ягод шиповника кипятком. Настоять полчаса и процедить. Пить в виде чая после каждого приема пищи.
- Отвар репешка лечебного. Высыпать ложку репешка в стакан кипятка, настаивать в течение часа. Процедить через марлю. Пить за полчаса до еды по 1/3 стакана, утром, в обед и вечером.
- Настой на хмельных шишках. Залить одну часть хмелевых шишек 4 частями 40% спирта. Настоять в темноте в течение 10 дней. Пить по 30-40 капель за 30 минут до еды, утром, в обед и вечером.
- Настой череды, фиалки, крапивы и листьев земляники. Смешать по столовой ложке каждого ингредиента. Высыпать 2 ложки готовой смеси в 0,5 л кипятка. Оставить настаиваться на 1,5 часа, после чего процедить. Пить по половине стакана за полчаса до еды, 3 раза в день.
- Настой пастушьей сумки. Высыпать маленькую ложку сухой травы пастушьей сумки в стакан горячей воды. Настаивайте в течение получаса, после процедите. Пейте по столовой ложке за полчаса до приема пищи, 4-5 раз в день.
Диета при детской спленомегалии
При увеличенной селезенке рекомендуется порционное (дробное) питание. Ребенок должен питаться часто, но небольшими порциями.
Запрещено употреблять:
- консерванты;
- полуфабрикаты;
- жирную, острую пищу;
- торты и мучное;
- кислые овощи и фрукты;
- мороженое.
Потребление соли и сливочного масла ограничивается.
Рекомендованы следующие продукты и блюда:
- овощные и молочные супы с добавлением круп;
- нежирные сорта мяса (курица, кролик);
- печень;
- морская жирная рыба и мореподукты;
- обезжиренные молочные продукты;
- каши;
- бобовые;
- овощи и фрукты, ягоды;
- мед;
- зелень.
Правила диеты:
- Потребление достаточного количества воды;
- Еда должна быть комнатной температуры;
- Прием пищи делить на 5 раз в день;
- В рацион включать натуральные свежевыжатые фруктовые и овощные соки (моркови, свеклы, граната, редьки), морсы;
- Соки потреблять в слегка подогретом виде за 1-1,5 часа до приема пищи, не меньше 3 раз в сутки;
- Использовать продукты, богатые медью, пектином, витамином С и другими компонентами, которые нормализуют обменные процессы в организме, улучшают работу кроветворной системы и укрепляют иммунитет.
Гимнастика при спленомегалии
Специальная дыхательная гимнастика способствует уменьшению селезенки в размерах, а также общему укреплению организма ребенка.
- Лечь, согнуть ноги в коленях, руки положить под голову. Медленно вдохнуть так, чтобы брюшная стенка пришла в движение (диафрагмальное дыхание). Постепенно ускорять интенсивность дыхания (вдох-выдох). Продолжать пока не закружится голова от переизбытка кислорода (10-12 раз);
- Лежа на спине сделать глубокий вдох, затем выдыхать воздух короткими порциями, произнося звук «ча». При каждом выдохе брюшная стенка должна резко двигаться. На каждый вдох – 3-4 выдоха. Повторять 5-8 раз;
- Лежа на спине сделать вдох, втянуть живот и свободно выдохнуть. Потом снова вдохнуть, выпятить живот и свободно выдохнуть. Сделать 6-12 вдохов, поочередно втягивая, а потом выпячивая живот;
- Лежа на спине или стоя положить руки на живот ладонями вниз. Резко вдохнуть носом и ртом, выпятив живот. Сделать 2-3 вздоха, затем один выдох в спокойном состоянии. Повторить 5-10 раз, постепенно увеличивая количество раз до 40;
- Исходное положение то же. Вдыхая, делать зевательное движение, но рот должен быть закрытым. Задержать дыхание на 2-3 секунды, выдохнуть. Повторить 10-15 раз;
- Стоя, упереть руки в бедра, глубоко вдохнуть, выпятив живот, поднести руку ко рту и сделать медленный выдох на ладонь, при этом сложив губы в трубочку. Следующий вдох будет со втянутым животом, выдыхать так же, только сменив руку. Повторить 6-12 раз.
Прогноз и Последствия
Увеличение в размерах селезенки способно нанести вред растущему детскому организму. При исследовании крови выявляются следующие изменения:
- Анемия или малокровие (снижение концентрации гемоглобина в крови);
- Лейкопения (снижение количества лейкоцитов и лимфоцитов);
- Тромбоцитопения (снижение количества тромбоцитов).
Помимо этого, патология способствует осложнению любой болезни, которая стала причиной ее развития. Самое опасное последствие – это разрыв тканей органа. В этом случае прогноз на выздоровление не такой оптимистичный.
Лейкопения – распространенный недуг, предупредить ее можно, если обогатить рацион витамином В 9, белками, аскорбиновой кислотой. В этом случае она не даст о себе знать.
Профилактика увеличения селезенки у детей
Профилактикой развития патологий у малышей следует заниматься еще во время беременности. Здесь большое значение имеет правильное питание будущей матери, в которое должны входить только полезные продукты. От вредных привычек ей надо отказаться (курение, спиртное, жирная и острая пища).
У детей постарше профилактика включает следующие мероприятия:
- Прогулки на свежем воздухе;
- Соблюдение диеты;
- Употребление витаминов и БАДов;
- Процедуры закаливания;
- Гимнастика.
Увеличение селезенки у маленьких детей может привести к нарушению работы организма, в частности, кроветворной системы и обменных процессов. А это приводит к негативным последствиям – существенному ослаблению защитных свойств. Вовремя проведенные диагностика и лечение позволяют скорректировать размеры органа и избежать появления неблагоприятных явлений.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
