Установка из трех сосудов
(Ангиопластика сердца, стентирование, коронарная ангиопластика, стентирование сосудов сердца)
Правильное название процедуры: Коронарная ангиопластика со стентированием или чрескожное коронарное вмешательство.
Для простоты иногда говорят просто «стентирование».
Что такое стентирование коронарных артерий
Более 2 миллионов стентов имплантируют ежегодно. И это объяснимо, ведь стентами лечат одну из самых частых болезней – ишемическую болезнь сердца.
Коронарная ангиопластика и стентирование – это внутрисосудистый метод лечения ишемической болезни сердца. Основа ишемической болезни сердца – сужение кровеносных сосудов, питающих сердце (коронарных артерий) холестериновыми бляшками. Стентирование позволяет расширить суженные артерии. Для этого специальный баллон заводится внутрь артерии и раздувается, «расплющивая» таким образом холестериновую бляшку и восстанавливая кровоток по артерии. После этого в место сужения для «закрепления» результата имплантируется металлический каркас – стент. При этом нет необходимости вскрывать грудную клетку и все манипуляции проводятся через небольшой прокол в артерии на руке или в паху.
Кому показано стентирование сосудов сердца?
Стентирование сосудов сердца показано пациентам с тяжелой стенокардией, после инфаркта миокарда и предынфарктным состоянием, больным с доказанной ишемией (нехваткой крови сердцу) по результатам нагрузочных проб. При этом решение о стентировании принимается только по результатам коронарографии – контрастного исследования сосудов сердца. Коронарография, как и стентирование, выполняется в рентгеноперационной. Часто коронарография «переходит» в стентирование сосудов т.к. выполняется через один и тот же прокол в артерии.
Какие альтернативные стентированию методы существуют?
- Медикаментозная терапия. Нужно понимать, что именно таблетки, а не стенты прежде всего снижают риск инфаркта миокарда и определяют прогноз у пациентов с ишемической болезнью. Поэтому у многих пациентов с контролируемой стенокардией, отсутствием объективных доказательств выраженной ишемии (нехватки крови) миокарда, от коронарного стентирования можно отказаться, не смотря на значительные сужения в коронарных артериях.
- Коронарное шунтирование. Полостная операция, которая часто проводится с использованием аппарата искусственного кровообращения. Во время шунтирования из артерий и вен пациента сооружаются обходы (шунты), позволяющие питать кровью сердце, минуя пораженные холестериновыми бляшками участки артерий.
Как выбрать между стентированием, шунтированием и медикаментозной терапией?
Это задача вашего кардиолога, который учитывает следующие данные:
- Выраженность симптомов, а именно: тяжесть стенокардии, выраженность одышки, другими словами насколько ишемическая болезнь «мешает жить» пациенту.
- Объективные доказательства ишемии (нехватки крови) миокарда. Чаще всего это нагрузочная проба, в идеале стресс-эхокардиография, которая должна быть выполнена квалифицированными врачами в центре с большим проведения подобных исследований.
- Данные коронарографии. При распространенном тяжелом поражении всех трех коронарных артерий, результаты шунтирования лучше.
- Сопутствующие заболевания. При наличии у пациента сахарного диабета и многососудистого поражения артерий сердца, например, как правило, показано коронарное шунтирование.
Методика стентирования коронарных артерий (с профессиональным жаргоном)
«Ставим интродьюсер»
Чтобы добраться до сосудов сердца врачу необходимо попасть в артериальную систему пациента. Для этого используется одна из периферических артерий – бедренная (в паху) или лучевая (на предплечье). Под местной анестезией в артерии делается прокол и устанавливается интродьюсер- специальная трубка, которая является «входными воротами» для всех необходимых инструментов.
«Ставим гайд»
Затем специальная тонкостенная трубка длиной около метра – проводниковый катетер («гайд») проводится через артерии пациента и останавливается, немного не доходя сердца, в аорте. Именно от аорты и отходят коронарные артерии, питающие сердце. Кончики катетеров загнуты таким образом, чтобы врачу было удобно попасть в одну из коронарных артерий, правую или левую. Управляя катетером врач «попадает» в одну из коронарных артерий. Половина дела сделана.
«Заводим проводник»
Но как добраться до места максимального сужения в артерии? Для этого нужна «рельса» по которой «поедут» все наши инструменты. Эта рельса – коронарный проводник – тонкая (0.014 дюйма = 0,35 мм) металлическая «ворсина» с мягким кончиком (чтобы не «поцарапать» артерию по ходу операции). Иногда довольно сложно завести проводник за место сужения, мешает извитость артерии, угол отхождения веток артерии или выраженные сужения из-за наличия бляшек. Можно взять проводник «пожестче» или «скользкий». Ну или просто любимый, ведь у каждого врача свои предпочтения. Так или иначе проводник оказывается за местом сужения на периферии артерии, которую хотим стентировать.
«Баллонируем»
Первый инструмент, который попадает к месту сужения артерии – коронарный баллон диаметром чаще всего от 1 до 3.5 мм длиной 10-20 мм. Баллон надевается на проводник и движется по нему до места максимального сужения где он раздувается. Давление внутри баллона при этом достигает 15-20 атмосфер.
«Ставим стент»
Далее по проводнику к месту, которое было суженным до раздувания баллона заводится такой же баллон, на поверхности которого закреплен стент в сложенном состоянии. Баллон раздувается, стент расправляется и «вжимается» в стенку артерии. Не всегда стент расправляется идеально и тогда нужен завершающий этап процедуры – постдилатация (по простому – додувание).
«Додуваем»
Внутрь имплантированного стента заводится жесткий баллон и раздувается большим давлением (до 25 атмосфер). Чаще всего после этого стент расправляется и хорошо прилегает к стенкам артерии.
Контрольная коронарография
Стентирование всегда заканчивается коронарографией – необходимо оценить кровоток по стентированной артерии, отсутствие расслоения артерии (диссекции), исключить образование тромбов на недавно имплантированном стенте. Если все в порядке – процедура закончена.
Интродьюсер удаляется.
Гемостаз
Что делать с отверстием в артерии?
Если вмешательство проводилось через лучевую артерию (на руке) – на запястье надевается специальный браслет с валиком (гемостатическая манжета), который будет давить на место вкола и не допустит кровотечения. В зависимости от ситуации манжета останется на руке от 3 до 12 часов.
В случае бедренного доступа возможны 2 основных варианта:
- Мануальный (ручной) гемостаз. После того как вынут интрадьюсер врач давит 15 минут руками на место вкола. После чего накладывает давящую повязку на 6-8 часов. Пациент должен лежать на спине с прямой ногой.
- Закрывающие устройства – специальные «заглушки», позволяющие закрыть артерию изнутри. В этом случае давить на ногу не надо и давящая повязка не нужна. Наклеивается специальный пластырь на место вкола и рекомендуется несколько часов постельного режима.
Стентирование выполнено.
Коронарная ангиопластика и стентирование
Возможные осложнения
Стентирование – инвазивная процедура и, естественно, имеет определенные риски.
Риск серьезных осложнений очень зависит от степени поражения артерий, локализации бляшек, извитости артерий, наличия кальциноза и, конечно, опыта оператора.
В среднем риск серьезного осложнения не превышает 1%. Этими осложнениями могут быть:
- Инфаркт миокарда. По самым разным причинам (расслоение артерии, разрыв артерии, тромбоз стента) вовремя стентирования кровоток по артериям может нарушаться (почти всегда временно), что может приводить к повреждению миокарда и инфаркту. Опыт оператора и наличие под рукой необходимого инструмента – залог выхода из любых сложных ситуаций. Нужно понимать, что небольшое повреждение миокарда очень часто сопутствует стентированию и не вызывает никаких серьезных последствий в будущем.
- Инсульт. Очень редко, но любые манипуляции на артериях приводят к эмболиям (попаданию тромбов, частей холестериновых бляшек в сосуды головного мозга). В последнее время с развитием внутрисосудистых методов лечения инсультов, такие осложнения можно эффективно и быстро лечить. Грубо говоря, появились инструменты, позволяющие «вытащить тромб», улетевший в сосуды головного мозга.
- Тяжелые аллергические реакции. Такие реакции – это большая редкость в инвазивной кардиологии при использовании современных контрастных веществ. В любом случае постоянный мониторинг артериального давления, дыхания, всех жизненных функций, проводящийся в операционной, позволяет быстро справиться с таким осложнением.
- Разрыв коронарной артерии и тампонада перикарда. Это очень редкое осложнение, сопровождающееся кровотечением из коронарной артерии в сердечную сумку (перикард). Опасно сдавлением сердца кровью, требует быстрых действий – пункции перикарда для удаления избытка крови и имплантации «покрытого» стента в месте разрыва коронарной артерии.
«Малые осложнения» стентирования:
- Кровотечение из места пункции (вкола в артерию). При работе через лучевую артерию (через руку) риск кровотечения минимален. Это связано с тем, что место пункции хорошо видно и находится неглубоко под кожей. Именно это преимущество лучевого доступа сделало его предпочтительным во всем мире. Кровотечение из бедренной артерии опаснее, т.е. распознается значительно позже и может приводить к серьезной кровопотере, требующей иногда переливания крови.
- Окклюзия лучевой артерии. Иногда артерия, через которую выполнялась операция закрывается тромбом – возникает окклюзия лучевой артерии. Кисть у человека снабжается по крайней мере двумя артериями: лучевой и локтевой, в случае окклюзии (закрытия тромбом) лучевой артерии, локтевая берет на себя ее функции и пациент чаще всего не замечает «отсутствующей» артерии. Однако может возникать преходящая болезненность и онемение в руке. Существуют специальные методы, сводящие к минимуму риск окклюзии лучевой артерии, при этом большое значение имеет раннее удаление давящей манжеты.
- Спазм лучевой артерии. По сравнению с бедренной, диаметр лучевой артерии небольшой и ее стенка содержит в себе немало мышечных волокон. В связи с этим, артерия может «нервно реагировать» на использование ее в качестве доступа к системе кровообращения. Спазм лучевой артерии это, прежде всего, дискомфорт и болезненные ощущения у пациента, а также затруднение манипуляций катетерами для врача. Для профилактики спазма перед началом и по ходу процедуры в артерию вводятся специальные медикаменты, позволяющие расслабить и расширить лучевую артерию.
Часто задаваемые Вопросы :
?
Можно ли делать коронарографию если у меня аллергия на йод?
Чаще всего да, с соблюдением необходимых мер предосторожности перед плановой процедурой.
?
Сколько занимает процедура?
Длится коронарография чаще всего не более 30 минут. Продолжительность стентирования составляет в среднем 1 час, но время зависит от многих факторов, и может быть от 20 минут до 4 часов.
?
Сколько я проведу в клинике?
При неосложненном стентировании можно выписаться на следующий день.
?
Какие ограничения накладывает наличие в коронарной артерии стента?
Можно ли делать МРТ? Проходить через рамки в аэропорту? Ограничений нет. Делать МРТ и проходить через рамки можно. Единственное ограничение связано с антитромботической (разжижающей кровь) терапией – нужно избегать травмоопасных видов спорта (хоккей, бокс или регби) по крайней мере первый год после стентирования, когда терапия наиболее активная.
?
Можно ли заниматься спортом?
Конечно! Даже нужно, кардио-нагрузки и умеренные силовые тренировки значительно улучшают состояние наших пациентов. Они должны проводится, по согласованию с лечащим врачом и, часто, после проведения нагрузочной пробы.
?
А какой срок службы стентов?
Срок не ограничен. Более уязвимый период – первый год после стентирования, выше риск рестеноза и тромбоза стента. Затем стент врастает в стенку артерии и не вызывает серьезных проблем.
?
Что такое рестеноз стента?
Это специфическая воспалительная реакция артерии на чужеродное металлическое устройство, которая проявляется в разрастании внутренней стенки артерии (не путать с атеросклерозом) и возникает в первый год после стентирования. Угрожает постепенным (к счастью) закрытием стентированного участка артерии. Для предотвращения рестеноза и были придуманы стенты с лекарственным покрытием.
Предположить рестеноз в стенте позволят симптомы стенокардии у стентированного пациента, признаки ишемии при проведении стресс- теста. Окончательный диагноз будет поставлен при проведении коронарографии.
Можно поставить стент в стент, можно расширить сужение в стенте специальным баллоном с лекарственным покрытием, в некоторых случаях приходится отправлять пациента на коронарное шунтирование.
?
Чем отличаются «покрытые» и «непокрытые» стенты?
Специальное покрытие позволяет затормозить воспалительную реакцию артерии на стент и предотвратить рестеноз, риск рестеноза на покрытом стенте около 1%, на непокрытом 15-20%. При этом непокрытые стенты позволяют раньше (уже через месяц) отменить двойную дезагрегантную (разжижающую кровь) терапию.
?
Есть ли ситуации, когда непокрытые стенты предпочтительны?
Да, в редких случаях при высоком риске кровотечений у пациента. Кроме того, непокрытые стенты можно ставить в шунты.
?
Почему часто используют непокрытые стенты?
Непокрытые стенты дешевле.
?
Зачем принимать плавикс или брилинту после стентирования?
Плавикс или брилинта вместе с аспирином нужны для того, чтобы предотвратить тромбоз стента, пока он не «врос» в артерию.
?
Можно ли заменить Плавикс или Брилинту более дешевыми аналогами?
У Брилинты пока таких аналогов нет, а Плавикс можно. Хотя и нежелательно, так как полной уверенности в качестве заменителей нет.
?
Можно ли делать стентирование после шунтирования?
Да, можно. При этом возможно выполнение как стентирования самих шунтов, так и своих собственных артерий, которые эти шунты обходят.
?
Что делать, чтобы стентирование больше не понадобилось?
Найти своего кардиолога и выполнять его назначения. Принимать все препараты, в том числе статины в большой дозе, которая позволит затормозить рост новых бляшек в артериях.
?
Нужно ли повторять коронарографию после стентирования «для проверки»?
Чаще всего нет, достаточно наблюдения у кардиолога и выполнения нагрузочной пробы (стресс-ЭхоКГ) 1 раз в год.
Остались вопросы?
Задайте нам вопрос и мы в ближайшее время вам ответим
Источник
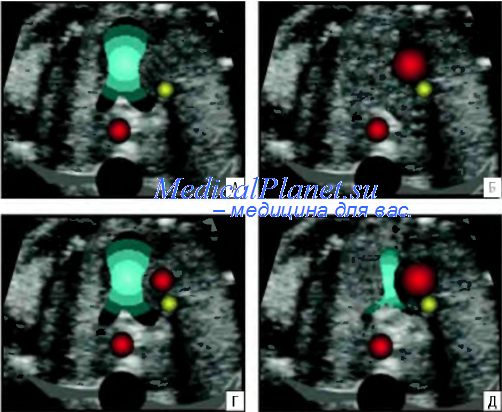
Хотя четырехкамерный срез сердца плода является достаточно информативным для диагностики многих ВПС, он имеет существенные ограничения для пренатальной диагностики аномалий главных артерий. В последние годы в клинической практике для пренатальной диагностики ВПС, сопровождающихся изменением главных артерий, стал использоваться срез через три сосуда. За непродолжительный период времени этот срез стал обязательной составляющей скрининговой оценки ультразвуковой анатомии плода.
Обязательное включение в скрининговое пренатальное исследование сердца и главных артерий плода среза через три сосуда стало одним из основных решений участников специализированного семинара «Допплерография в акушерстве. Эхокардиография плода», который проходил в рамках IV Всероссийской зимней школы врачей ультразвуковой диагностики с 13 по 20 октября 2001 г. Отныне протокол скринингового ультразвукового исследования в 20-24 нед беременности обязательно должен содержать информацию об этой плоскости сканирования. Ее оценка реально повышает диагностику ВПС и особенно трудно выявляемых пороков магистральных сосудов.
Получение изображения среза через три сосуда увеличивает продолжительность ультразвукового исследования плода не более чем на одну минуту. Техника получения изображения этой плоскости очень проста, необходим лишь короткий тренинг специалистов, организация которого возможна на базе региональных пренатальных диагностических центров силами местных ведущих специалистов.
Для получения изображения среза через три сосуда необходимо после оценки четырехкамерного среза сердца сместить трансдьюсер в сторону головы плода, сохраняя поперечную плоскость сканирования, или слегка наклонить трансдьюсер к голове плода. Основными изучаемыми сосудами при оценке среза через три сосуда являются основной ствол легочной артерии, восходящая аорта и верхняя полая вена. Дополнительно в этих плоскостях визуализируются деление основной легочной артерии на левую и правую ветви и грудной отдел аорты. Продолжая смещать трансдьюсер в сторону головы плода и сохраняя сканирование в поперечной плоскости, можно также оценить срезы через артериальный проток и через дугу аорты.

При оценке среза через три сосуда при каждом ультразвуковом исследовании целесообразно отвечать всего натри основных вопроса.
1. Видны ли все три сосуда? В норме отчетливое изображение трех сосудов удается получить достаточно легко. При этом они всегда располагаются в следующем порядке. Центральное расположение занимает основной ствол легочной артерии, справа от него – восходящая аорта, а правее нее – верхняя полая вена. В случаях, когда все три сосуда не видны, следует помнить, что расширение легочной артерии и отсутствие изображения восходящей аорты чаще всего отмечается при атрезии аорты, выраженной гипоплазии дуги аорты и/или левого желудочка. Расширение восходящей аорты и отсутствие изображения легочной артерии наблюдается при атрезии легочной артерии и общем артериальном стволе. При оценке трех сосудов не следует забывать и об аномалиях расположения верхней полой вены. В случаях, когда верхняя полая вена не будет визуализироваться в обычном месте (справа от аорты), необходимо внимательно осмотреть область левее легочной артерии, что позволит пренатально диагностировать аномалии ее впадения в предсердие.
2. Располагаются ли сосуды в одну линию? При ответе на этот, казалось бы, банальный вопрос следует помнить, что он имеет решающее значение для эффективной пренатальной диагностики транспозиции главных артерий. В норме основание легочной артерии, восходящей аорты и поперечный срез верхней полой вены располагаются в одну линию. При транспозиции главных артерий расположение сосудов изменяется за счет смещение аорты кпереди.
3. Нормальные ли размеры сосудов? В норме легочная артерия всегда больше аорты, которая всегда больше верхней полой вены. Однако это превалирование должно быть не более чем в 1,3 раза. Обнаружение диспропорции диаметров главных артерий (диаметр легочной артерии существенно больше аорты или диаметр аорты больше легочной артерии) является важным диагностическим критерием их аномалий. Расширение легочной артерии при нормальных размерах восходящей аорты чаще всего отмечается при объемной перегрузке правого желудочка и стенозе клапана легочной артерии. О нормальных размерах аорты в этих случаях судят по отношению ее размеров к верхней полой вене. Обнаружение расширения восходящей аорты и сужения легочной артерии позволяет диагностировать как тетраду Фалло, так и изолированную гипоплазию легочной артерии. Расширение восходящей аорты при нормальныхразмерахлегочной артерии чаще всего отмечается при больших мышечных дефектах межжелудочковой перегородки и по-стстенотическом расширении в случаях стеноза аортального клапана. Нормативные показатели диаметра восходящей аорты и основного ствола легочной артерии представлены на рисунке.
В последнее время на страницах специализированных журналов, освещающих вопросы пренатальной ультразвуковой диагностики, срез через три сосуда все чаще начинают называть срезом через три сосуда и трахею. Это вызвано тем обстоятельством, что оценка расположения трахеи позволяет более точно устанавливать пороки системы дуги аорты. При правой дуге аорты и двойной дуге аорты трахея локализуется между главными артериями.
Констатация нормального четырехкамерного среза сердца и среза через три сосуда, оцениваемых в скрининговом режиме, осуществляется только при отсутствии изменений при изучении каждого показателя. В случае обнаружения тех или иных изменений необходимо получение дополнительных срезов для уточнения нозологической формы ВПС.
Учебное видео УЗИ сердца плода в норме
– Читать далее “Срезы через главные артерии. Возможности при исследовании плода через главные артерии.”
Оглавление темы “Аномалии сердца плода. УЗИ диагностика пороков сердца.”:
1. Четырехкамерный срез сердца. Методика четырехкамерного среза сердца.
2. Оценка ав-клапанов у плода. Исследование эндокарда у плода.
3. Срез через три сосуда. Основные вопросы перед УЗИ обследованием через три сосуда.
4. Срезы через главные артерии. Возможности при исследовании плода через главные артерии.
5. Цветовое допплеровское картирование сердца плода. Импульсная допплерография сердца плода.
6. Аномалии расположения сердца плода. УЗИ определение положения сердца плода.
7. Дефекты интракардиальных перегородок. Диагностика интракардиальных перегородок плода.
8. Общий предсердно-желудочковый канал. Диагностика общего предсердно-желудочкового канала плода.
9. Гипопластический синдром левых отделов сердца. Диагностика гипопластического синдрома левых отделов сердца плода.
10. Единственный желудочек сердца плода. Диагностика единственного желудочка сердца плода.
Источник

