Узи срез через 3 сосуда что это
Хотя четырехкамерный срез сердца плода является достаточно информативным для диагностики многих ВПС, он имеет существенные ограничения для пренатальной диагностики аномалий главных артерий. В последние годы в клинической практике для пренатальной диагностики ВПС, сопровождающихся изменением главных артерий, стал использоваться срез через три сосуда. За непродолжительный период времени этот срез стал обязательной составляющей скрининговой оценки ультразвуковой анатомии плода.
Обязательное включение в скрининговое пренатальное исследование сердца и главных артерий плода среза через три сосуда стало одним из основных решений участников специализированного семинара «Допплерография в акушерстве. Эхокардиография плода», который проходил в рамках IV Всероссийской зимней школы врачей ультразвуковой диагностики с 13 по 20 октября 2001 г. Отныне протокол скринингового ультразвукового исследования в 20-24 нед беременности обязательно должен содержать информацию об этой плоскости сканирования. Ее оценка реально повышает диагностику ВПС и особенно трудно выявляемых пороков магистральных сосудов.
Получение изображения среза через три сосуда увеличивает продолжительность ультразвукового исследования плода не более чем на одну минуту. Техника получения изображения этой плоскости очень проста, необходим лишь короткий тренинг специалистов, организация которого возможна на базе региональных пренатальных диагностических центров силами местных ведущих специалистов.
Для получения изображения среза через три сосуда необходимо после оценки четырехкамерного среза сердца сместить трансдьюсер в сторону головы плода, сохраняя поперечную плоскость сканирования, или слегка наклонить трансдьюсер к голове плода. Основными изучаемыми сосудами при оценке среза через три сосуда являются основной ствол легочной артерии, восходящая аорта и верхняя полая вена. Дополнительно в этих плоскостях визуализируются деление основной легочной артерии на левую и правую ветви и грудной отдел аорты. Продолжая смещать трансдьюсер в сторону головы плода и сохраняя сканирование в поперечной плоскости, можно также оценить срезы через артериальный проток и через дугу аорты.
При оценке среза через три сосуда при каждом ультразвуковом исследовании целесообразно отвечать всего натри основных вопроса.
1. Видны ли все три сосуда? В норме отчетливое изображение трех сосудов удается получить достаточно легко. При этом они всегда располагаются в следующем порядке. Центральное расположение занимает основной ствол легочной артерии, справа от него – восходящая аорта, а правее нее – верхняя полая вена. В случаях, когда все три сосуда не видны, следует помнить, что расширение легочной артерии и отсутствие изображения восходящей аорты чаще всего отмечается при атрезии аорты, выраженной гипоплазии дуги аорты и/или левого желудочка. Расширение восходящей аорты и отсутствие изображения легочной артерии наблюдается при атрезии легочной артерии и общем артериальном стволе. При оценке трех сосудов не следует забывать и об аномалиях расположения верхней полой вены. В случаях, когда верхняя полая вена не будет визуализироваться в обычном месте (справа от аорты), необходимо внимательно осмотреть область левее легочной артерии, что позволит пренатально диагностировать аномалии ее впадения в предсердие.
2. Располагаются ли сосуды в одну линию? При ответе на этот, казалось бы, банальный вопрос следует помнить, что он имеет решающее значение для эффективной пренатальной диагностики транспозиции главных артерий. В норме основание легочной артерии, восходящей аорты и поперечный срез верхней полой вены располагаются в одну линию. При транспозиции главных артерий расположение сосудов изменяется за счет смещение аорты кпереди.
3. Нормальные ли размеры сосудов? В норме легочная артерия всегда больше аорты, которая всегда больше верхней полой вены. Однако это превалирование должно быть не более чем в 1,3 раза. Обнаружение диспропорции диаметров главных артерий (диаметр легочной артерии существенно больше аорты или диаметр аорты больше легочной артерии) является важным диагностическим критерием их аномалий. Расширение легочной артерии при нормальных размерах восходящей аорты чаще всего отмечается при объемной перегрузке правого желудочка и стенозе клапана легочной артерии. О нормальных размерах аорты в этих случаях судят по отношению ее размеров к верхней полой вене. Обнаружение расширения восходящей аорты и сужения легочной артерии позволяет диагностировать как тетраду Фалло, так и изолированную гипоплазию легочной артерии. Расширение восходящей аорты при нормальныхразмерахлегочной артерии чаще всего отмечается при больших мышечных дефектах межжелудочковой перегородки и по-стстенотическом расширении в случаях стеноза аортального клапана. Нормативные показатели диаметра восходящей аорты и основного ствола легочной артерии представлены на рисунке.
В последнее время на страницах специализированных журналов, освещающих вопросы пренатальной ультразвуковой диагностики, срез через три сосуда все чаще начинают называть срезом через три сосуда и трахею. Это вызвано тем обстоятельством, что оценка расположения трахеи позволяет более точно устанавливать пороки системы дуги аорты. При правой дуге аорты и двойной дуге аорты трахея локализуется между главными артериями.
Констатация нормального четырехкамерного среза сердца и среза через три сосуда, оцениваемых в скрининговом режиме, осуществляется только при отсутствии изменений при изучении каждого показателя. В случае обнаружения тех или иных изменений необходимо получение дополнительных срезов для уточнения нозологической формы ВПС.
Учебное видео УЗИ сердца плода в норме
– Читать далее “Срезы через главные артерии. Возможности при исследовании плода через главные артерии.”
Оглавление темы “Аномалии сердца плода. УЗИ диагностика пороков сердца.”:
1. Четырехкамерный срез сердца. Методика четырехкамерного среза сердца.
2. Оценка ав-клапанов у плода. Исследование эндокарда у плода.
3. Срез через три сосуда. Основные вопросы перед УЗИ обследованием через три сосуда.
4. Срезы через главные артерии. Возможности при исследовании плода через главные артерии.
5. Цветовое допплеровское картирование сердца плода. Импульсная допплерография сердца плода.
6. Аномалии расположения сердца плода. УЗИ определение положения сердца плода.
7. Дефекты интракардиальных перегородок. Диагностика интракардиальных перегородок плода.
8. Общий предсердно-желудочковый канал. Диагностика общего предсердно-желудочкового канала плода.
9. Гипопластический синдром левых отделов сердца. Диагностика гипопластического синдрома левых отделов сердца плода.
10. Единственный желудочек сердца плода. Диагностика единственного желудочка сердца плода.
Источник
Основные пороки сердца у плода формируются в 1 триместре беременности на сроке 12-14 недель. Это может быть реакция на внешние факторы либо генетические проблемы. К этому сроку происходит формирование сердечной мышцы плода, поэтому будущей матери необходимо пройти УЗИ обследование на выявление патологий органа.

Во внутриутробном развитии пороки сердца возникают как реакция организма на нарушение плацентарного кровообращения либо воздействие канцерогенных веществ (формальдегиды, никотин, токсические вещества).
Аномалии положения сердца плода
Среди аномалий расположения сердца выделяют эктопию сердца (размещение вне грудной клетки). К таким патологиям относят декстрокардию (смещение сердца в правую сторону относительно нормального положения) и мезокардию (расположение сердца не с левой стороны грудины, а по срединной линии тела).
Эктопия сердца у плода возникает на сроке 14-18 дней с момента зачатия мезадерма начинает развиваться неправильно, что вызывает неправильное срастание брюшной стенки. У плода либо отсутствует диафрагма вообще, либо нет диафрагмального сегмента перикарда.
Из-за отверстия в стенке между правым и левым желудочком слышны интракардиальные шумы. Также у плода эктопия сердца нередко сопровождается другими аномалиями — гидроцефалией, энцефалоцеле и пр.
Надо сказать, что существует высокая вероятность ошибочного диагноза по установки положения сердца. При тазовом предлежании плода на УЗИ сердца визуализируется справа, хотя на самом деле оно располагается в положенном месте.
В 71% случаев эктопия сердца вызывается плевральным выпотом, кистозным аденоматозным пороком развития лёгкого, диафрагмальной грыжей.
Различают четыре вида эктопии:
- абдоминальная (сердце находится в брюшине);
- грудная (сердце выходит наружу через дефекты грудины);
- торакоабдоминальная (пентада Кантрелла – сложнейшая патология, имеющая комплекс отклонений от нормы);
- шейная (сердце смещается в область сердца).
Грудная эктопия встречается в 55-60% случаев, торакоабдоминальная — в 38%, шейная — почти в 3%. Выживаемость составляет около 10%. В большинстве случаев при эктопии младенец либо рождается мёртвым, либо умирает сразу после рождения.
Патология сопровождается смещением других внутренних органов, которые не защищены от механических повреждений и подвержены инфекциям и вирусам больше обычного.
Врождённые дефекты сердца
Пять наиболее встречаемых дефектов — это тетрада Фалло, дефект межжелудочковой перегородки, транспозиция магистральных сосудов, коарктация аорты, гипоплазия левых камер.
Оптимальным сроком для проведения ультразвуковой диагностики сердца плода считается период 24-26 недель беременности. Именно в это время анатомические структуры сердца максимально визуализируются, а на более ранних сроках можно увидеть только явные и глобальные пороки сердца.
Наиболее информативен ультразвуковой осмотр 4-камерного среза сердца. После которого при любом отклонении от нормы женщина отправляется на более детальное обследование плода с использованием допплеровской эхокардиографии. Также проводится кариотипирование, потому что в 30% случаев аномалии являются результатом хромосомных нарушений.
Что выявляет УЗИ
В нашей клинике используется современное 4D оборудование, имеющее допплеровский режим. С его помощью можно получить изображение 3-х главных сосудов — верхней полой вены, лёгочного ствола и восходящей аорты. Во время обследования выявляется не только расположение сосудов, но и их диаметр и другие параметры.
На экране монитора будут видны следующие патологии плода:
- Уменьшение диаметра аорты при расширении лёгочного ствола можно говорить об гипоплазии (недоразвитости) левых отделов сердца малыша, отвечающих за начало кровообращения;
- Уменьшение ствола лёгочной артерии в размерах при сохранении в норме диаметров аорты и верхней полой вены указывает на стеноз (сужение) лёгочной артерии. У плода выявляются только выраженные формы;
- Маленький диаметр аорты при нормальном 4-камерном строении сердца является следствием коарктации аорты (сужение аорты сердца в определённом сегменте);
- Визуализация 2 сосудов вместо 3 может быть следствием соединения сосудов в общий артериальный ствол;
- Смещение аорты вперёд или правее лёгочной артерии наблюдается при транспозиции магистральных сосудов;
- Диаметр аорты расширен, но при этом сужен диаметр лёгочной артерии, а аорта смещена вперёд. Это может является тетрадой Фалло (очень тяжёлая сочетанная аномалия сердца). Проблема включает в себя стеноз или гипертрофию выходного отдела правого желудочка, дефект межжелудочковой перегородки, декстропозицию аорты (отхождение в правую сторону). Диагностика плода крайне затруднительна, поэтому на помощь приходит допплеровский режим, помогающий визуализировать поток крови в аорту из обоих желудочков;
- Гипоплазия (недоразвитость) правых камер сердца определяется по уменьшению их размеров относительно левых камер. Эта патология сопровождается обычно дисплазией (провисанием или выбуханием) митрального клапана;
- Общий предсердно-желудочковый канал виден как дефект перегородки сердца с расщеплением атриовентрикулярного клапана;
- Гипопластический синдром левых отделов сердца проявляется в виде недоразвития желудочка и митрального и аортального клапанов;
- Единственный желудочек также не является нормой, потому что их должно быть два и они хорошо просматриваются в четырёхкамерном срезе;
- При недоразвитости трёхстворчатого клапана кровь из правого предсердия не попадает в левое, что хорошо видно при допплеровском исследовании;
- Со 2 триместра фиброэластоз эндокарда визуализируется как утолщение миокарда и ухудшении его сокращения;
- Недоразвитие миокарда одного из желудочков (аномалия Уля) заметна на 2 триместре.
Какие патологии сердца у плода сложно выявить на скрининговом УЗИ
Трудности в диагностике заболеваний сердца на УЗИ вызывают следующие патологии органа:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- транспозиция главных артерий.
При подозрении на их наличие, пациентка должна регулярно наблюдаться и соблюдать все рекомендации гинеколога.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Введение
Общий предсердно-желудочковый канал является пороком, при котором сочетаются дефекты межпредсердной и межжелудочковой перегородок с расщеплением атриовентрикулярных клапанов [1]. Частота порока составляет 3-7% среди всех пороков сердца у новорожденных. Удельный вес аномалии у плодов, конечно, выше. В группе пациентов высокого риска доля порока достигает 11% [2]. Порок часто (до 60%) сочетается с анеуплоидиями, среди которых наиболее частой является трисомия 21 и другими синдромами (до 50%), преимущественно синдромом гетеротаксии [3]. Различают полную и неполную форму порока. При неполной форме порока атриовентрикулярные клапаны разделены. Существует коммуникация между предсердиями или между левым желудочком и правым предсердием. При этом правый клапан чаще интактен, а левый расщеплен на три створки с образованием щели между передней и задней створками. При полной форме порока первичные дефекты перегородок сочетаются с расщеплением створок клапанов и образуют общий атриовентрикулярный канал с единым пятистворчатым клапаном [1].
Прогноз в большинстве случаев неблагоприятный в связи с частыми сочетанными пороками и хромосомными аномалиями. Этими обстоятельствами определяется акушерская тактика. Недостаточность клапана является плохим прогностическим признаком. При изолированной форме порока и своевременной, квалифицированной хирургической помощи благоприятные исходы возможны более чем в 80% случаев [1].
Перерыв дуги аорты является пороком, при котором отсутствует сообщение между восходящей и нисходящей аортой [4]. Сообщение сердца и сосудов нижней половины туловища обеспечивается артериальным протоком. Классификация основана на отношении брахиоцефальных сосудов и зоны перерыва дуги аорты: тип А (42%) – дистальнее левой подключичной артерии, тип В (43%) – дистальнее левой общей сонной артерии, тип С (4%) – дистальнее брахиоцефального ствола [5].
Наиболее частые сочетанные аномалии – это синдром Di George, другие аномалии дуги аорты, внутрисердечные аномалии (дефект межжелудочковой перегородки), обструктивное поражение выходящего тракта левого желудочка, аберрантные или изолированные левая или правая подключичная артерии, общий артериальный ствол, синдром CHARGE [6].
Большинство новорожденных погибают в ранний неонатальныи период. Если ребенок остается в живых, то возможна хирургическая коррекция порока.
Акушерская тактика зависит от наличия других пороков и хромосомных аномалий. Рекомендуется прерывание беременности до периода жизнеспособности плода. В более позднем сроке оценивается состояние плода, степень сердечной недостаточности. В случае удовлетворительного состояния плода – родоразрешение в центре с возможной кардиохирургической помощью [4].
Приводим описание наблюдений пренатальнои диагностики общего предсердно-желудочкового канала и перерыве дуги аорты.
Материалы и методы
Пациентка А., 27 лет, паритет 2/1, поступила в роддом для пренатальнои диагностики в связи с выявленным ультразвуковым маркером хромосомных аномалий (увеличение ТВП до 5,6 мм) (рис. 1). Срок беременности составил 13 нед 6 дней. Выполнена трансабдоминальная хорионбиопсия, диагностирована трисомия 21. Повторно пациентка поступила через 4,5 нед (срок беременности 18 нед 4 дня) для прерывания беременности по медицинским показаниям.
Пациентка В., 39 лет, паритет 4/2, поступила в родильный дом для прерывания беременности по медицинским показаниям. В связи с возрастом пациентки и величиной воротникового пространства у плода 3,5 мм (ультразвуковое исследование выполнено в 13 нед) в 16 нед беременности был выполнен амниоцентез и диагностирован синдром Дауна. При поступлении в стационар срок беременности составил 21 нед 4 дня.
Ультразвуковые исследования выполнялись на аппарате SonoAce-8000 Ex (компании Medison) с применением абдоминального конвексного датчика 3-7 МГц и внутриполостного конвексного датчика 4-9 МГц.
Результаты
Возможности визуализации сканера SonoAce-8000 Ex позволяют оценить практически все основные плоскости сканирования сердца плода в 12-14 нед гестации. Программа исследования сердца плода позволяет добиться значительного успеха в визуализации интракардиальных структур у нормостеников даже при трансабдоминальной методике. Применение внутриполостного датчика существенно расширяет возможности. Основная часть исследования сердца плода в I триместре выполняется именно этим датчиком. Учитывая такую, вполне удовлетворительную визуализацию сердца плода (и других, конечно, структур), алгоритм исследования в I триместре был расширен до программы исследования сердца плода во II триместре. Визуализирован нормальный срез через 3 сосуда (рис. 2). Изучение четырехкамерного среза сердца позволило выявить дефект нижней части межпредсердной и верхней части межжелудочковой перегородок, единый аномальный атриовентрикулярный клапан (рис. 3). Кроме того, у этого плода не визуализировалась носовая кость, была обнаружена «сандалевидная щель» (рис. 4, 5). Исследование при сроке 18-19 нед подтвердило все находки. Отмечалось увеличение шейной складки (рис. 6), тазового угла (рис. 7), гипоплазия носовых костей.
По данным аутопсии диагноз общего предсердно-желудочкового канала полностью подтвержден (верифицирована полная форма порока).
Во втором наблюдении при исследовании дуги аорты оказалось, что визуализировать дугу на всем протяжении невозможно (рис. 8). Определялись восходящая аорта и отходящие от нее плечеголовной ствол и левая сонная артерия. Затем изображение дуги аорты отсутствовало и, далее, определялась дистальная часть дуги, левая подключичная артерия и нисходящая аорта (рис. 9).
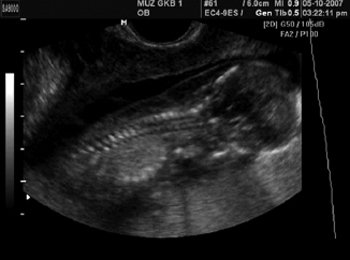
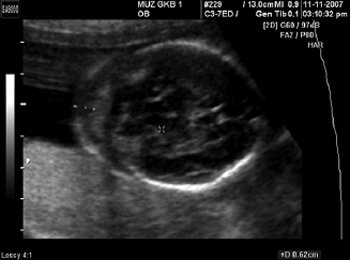
Рис. 1. Увеличенное воротниковое пространство. Сагиттальная плоскость.
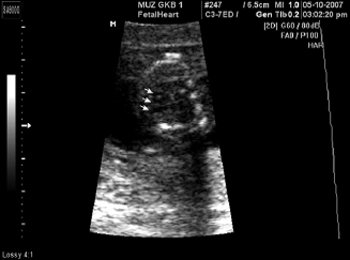
Рис. 2. Срез через три сосуда.
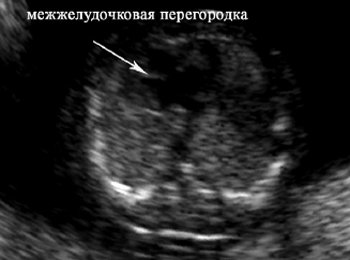
Рис. 3. Четырехкамерный срез сердца плода в 13 нед 6 дней.
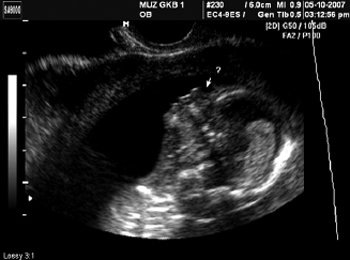
Рис. 4. Лицо плода. Отсутствие носовой кости. Срок беременности 13 нед 6 дней.
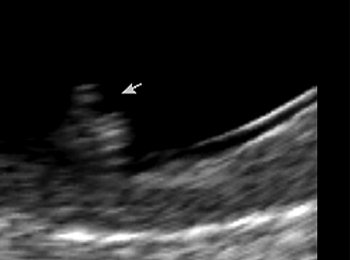
Рис. 5. «Сандалевидная щель». Срок беременности 13 нед 6 дней.

Рис. 6. Увеличение шейной складки. Срок беременности 18 нед 4 дня.
Топография сосудов в аксиальных сечениях также была изменена. В сечении, расположенном на уровне отхождения основных сосудов визуализировались 3 сосуда (рис. 10). Однако взаимоотношения дуги аорты, легочной артерии и артериального протока были нарушены. Получить характерное «У»-образное изображение дуги аорты и артериального протока (рис. 11) оказалось невозможным.
По данным аутопсии, диагноз перерыва дуги аорты полностью подтвержден.
Обсуждение
Ранняя диагностика аномалий развития является, несомненно, приоритетной задачей. Решение вопросов о вынашивании беременности в I триместре сопряжено с меньшими медицинскими, социальными, психологическими проблемами и экономически более выгодно. Современные технические возможности позволяют сместить акцент именно на I триместр [7]. Сканер SonoAce-8000 Ex позволяет в большинстве случаев значительно расширить программу исследования плода в I триместре. Увеличение ТВП требует тщательного изучения сердца плода [7]. Полученный результат можно считать вполне закономерным. Планомерное изучение основных сечений позволило диагностировать общий предсердно-желудочковый канал и выявить другие аномалии.
Ошибки в пренатальной диагностике общего предсердно-желудочкового канала (а это может привести к решению о прерывании беременности) связывают в первую очередь с расширением коронарного синуса, что бывает при персистенции левой верхней полой вены. Эта аномалия может сочетаться с общим предсердно-желудочковым каналом или быть изолированной. Изолированная аномалия в виде персистенции верхней левой полой вены не ухудшает качество жизни и, как правило, является случайной находкой, в том числе и у спортсменов [8].
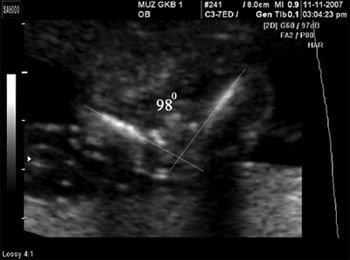
Рис. 7. Увеличение тазового угла. Срок беременности 18 нед 4 дня.
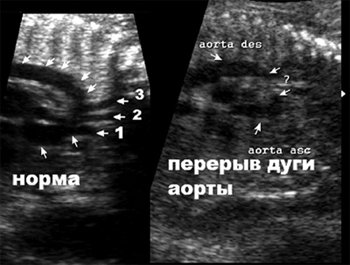
Рис. 8. Дуга аорты в норме и при ее перерыве. Срез через дугу аорты. Ветви дуги аорты:
1- брахиоцефальный ствол, 2 – левая сонная, 3 – левая подключичная артерии.
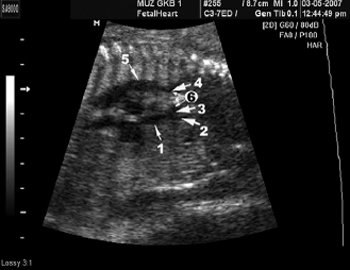
Рис. 9. Срез через дугу аорты (перерыв дуги аорты тип В).
1 – восходящая аорта, 2 – брахиоцефальный ствол, 3 – левая сонная артерия, 4 – левая подключичная артерия, 5 – нисходящая аорта, 6 – отсутствующая часть дуги аорты.
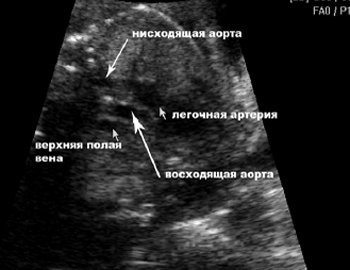
Рис. 10. Аксиальное сечение грудной клетки плода на уровне отхождения основных сосудов.
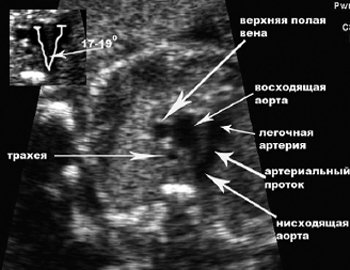
Рис. 11. Нормальное аксиальное сечение грудной клетки плода. Хорошо видно «У»-образное взаимоотношение артериального протока и дуги аорты.
Коронарный синус визуализируется у 97,4% плодов. Его величина изменяется с течением беременности от 1 до 3,2 мм.
При персистирующей верхней полой вене синус может увеличиваться более чем в 3 раза. Синус впадает в правое предсердие очень близко к основанию створок атрио-вентрикулярного клапана, поэтому при его расширении может создаться впечатление об артриовентрикулярном канале. Тщательное мультиплоскостное исследование, прицельный поиск возможной персистирующей верхней левой полой вены позволит избежать трагической ошибки [9, 10].
Для успешной диагностики аномалий дуги аорты необходимо визуализировать трахею, главные сосуды, артериальный проток и нисходящую аорту в аксиальном сечении верхней половины грудной клетки. Ключевым моментом в диагностике является обнаружение аномальной позиции нисходящей аорты, отсутствия нормального «У»-образного соотношения артериального протока и дуги аорты (см. рис. 2), аномальное соотношение восходящей аорты и основного ствола легочной артерии в трехсосудистом срезе, а также обнаружение аномального сосуда позади трахеи с образованием сосудистой петли или кольца вокруг трахеи [11, 12]. Дифференциальную диагностику необходимо проводить со стенозом аорты, атрезией аорты, коарктацией и тубулярной гипоплазией дуги аорты.
Для дифференциальной диагностики аномалий главных артерий важно оценить отношение диаметров легочная артерия/ аорта, измеренных в трехсосудистом срезе. Этот показатель позволяет с чувствительностью 86% и ложноположительными результатами 5% прогнозировать патологию главных артерий. Медиана значений во II триместре (19-24 нед) составляет 1,16. При патологии это отношение увеличивается и превышает 95-й процентиль [13].
Заключение
Успешное выявление врожденных пороков сердца требует соблюдения современных принципов и методических приемов эхокардиографического исследования плода. Тщательное изучение четырехкамерного сечения сердца, венозного возврата, сечения через три сосуда необходимо для дифференциальной диагностики общего предсердно-желудочкового канала.
Исследование аксиальных сечений верхней половины грудной клетки плода с визуализацией трахеи, главных сосудов, артериального протока, нисходящей аорты, «У»-образного соотношения артериального протока и дуги аорты, визуализация аномального сосуда позади трахеи, сечения через дугу аорты с визуализацией ветвей дуги аорты, а также исследование внутрисердечного кровотока и кровотока в главных артериях необходимо для успешной диагностики аномалий дуги аорты.
Литература
- Медведев М. В. Сердце // Пренатальная эхография/ Под ред. Медведева М. В. 1-е изд., – М.: Реальное Время, 2005. С. 371-429.
- Allan L., Hornberger L. K., Sharland G. Textbook of Fetal Cardiology.Greenwich Medical Media Publishing. 2000.
- Bronshtein M., Egenburg S., Auslander R., Zimmer E. Z. Atrioventricular septal defect in a fetus: a false negative diagnosis in early pregnancy // Ultrasound Obstet. Gynecol. 2000. V. 16. P. 98-99.
- Wheeler T.C., Jeanty P. Aortic arch interruption // www. TheFetus. net
- Celoria G.C., Patton R. B. Congenital absence of the aortic arch // Am. Heart J. 1959. V. 58. P. 407-413.
- Conley M. E., Beckwith J. В., Mancer J., et al: The spectrum of DiGeorge syndrome // J. Pediatr. 1979. V. 94. P. 883-890.
- Nicolaides K. H. The 11 – 13+6 weeks scan. Fetal Medicine Foundation. London. 2004. 112p.
- Kinoshita N., Hasegawa K., Oguma Y., Katsukawa F., Onishi S., Yamazaki H. Fortuitously discovered persistent left superior vena cava in young competitive athletes //Clinical implications of sports physicians. J. Sports Med. Phy.s Fitnes.s 2001. V. 41. P. 275-277.
- Rein A.J., Nir A., Nadjari M. The coronary sinus in the fetus. // Ultrasound Obstet. Gynecol. 2000. V. 5. P. 468-472.
- Park J.K., Taylor D. K., Skeels M., Towner D. R. Dilated coronary sinus in a fetus: misinterpretation as an atrioventricular canal defect // Ultrasound Obstet. Gynecol. 1997. V. 10. P. 126-129.
- Yoo S.J., Min J. Y., Lee Y. H., Roman K., Jaeggi E., Smallhorn J. Fetal sonographic diagnosis of aortic arch anomalies // Ultrasound Obstet. Gynecol. 2003. V. 22. P. 535-546
- Marasini M., Pongiglione G., Lituania M., Cordone M., Porro E., Garello-Cantoni L. Aortic arch interruption: two-dimensional echocardiographic recognition in utero // Pediatr. Cardiol // 1985. V. 6. P. 147-149.
- Wong S.F., Ward C, Lee-Tannock A., Le S., Chan F. Y. Pulmonary artery/aorta ratio in simple screening for fetal outflow tract abnormalities during the second trimester // Ultrasound Obstet. Gynecol. 2007. V. 30. P. 275-280.

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Источник
