В каких сосудах давление крови отрицательное
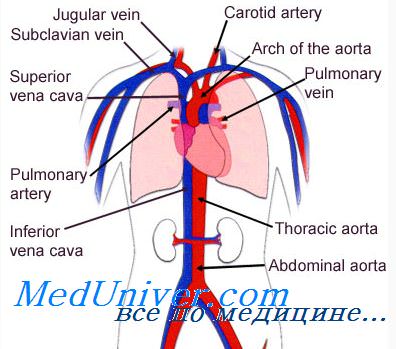
Давление крови в различных участках сосудистой системы. Теоретические основы кровообращения
Давление крови в различных участках сосудистой системы.
Среднее давление в аорте поддерживается на высоком уровне (примерно 100 мм рт. ст.), поскольку сердце непрестанно перекачивает кровь в аорту. С другой стороны, артериальное давление меняется от систолического уровня 120 мм рт. ст. до диастолического уровня 80 мм рт. ст., поскольку сердце перекачивает кровь в аорту периодически, только во время систолы.
По мере продвижения крови в большом круге кровообращения среднее давление неуклонно снижается, и в месте впадения полых вен в правое предсердие оно составляет 0 мм рт. ст.
Давление в капиллярах большого круга кровообращения снижается от 35 мм рт. ст. в артериальном конце капилляра до 10 мм рт. ст. в венозном конце капилляра. В среднем «функциональное» давление в большинстве капиллярных сетей составляет 17 мм рт. ст. Этого давления достаточно для перехода небольшого количества плазмы через мелкие поры в капиллярной стенке, в то время как питательные вещества легко диффундируют через эти поры к клеткам близлежащих тканей.
В правой части рисунке показано изменение давления в различных участках малого (легочного) круга кровообращения. В легочных артериях видны пульсовые изменения давления, как и в аорте, однако уровень давления значительно ниже: систолическое давление в легочной артерии — в среднем 25 мм рт. ст., а диастоли-ческое — 8 мм рт. ст. Таким образом, среднее давление в легочной артерии составляет всего 16 мм рт. ст., а среднее давление в легочных капиллярах равно примерно 7 мм рт. ст. В то же время общий объем крови, проходящий через легкие за минуту, — такой же, как и в большом круге кровообращения. Низкое давление в системе легочных капилляров необходимо для выполнения газообменной функции легких.

Теоретические основы кровообращения
Несмотря на то, что объяснение многих механизмов кровообращения довольно сложное и неоднозначное, можно выделить три основных принципа, которые определяют все функции системы кровообращения.
1. Объемный кровоток в органах и тканях почти всегда регулируется в зависимости от метаболических потребностей тканей. Когда клетки активно функционируют, они нуждаются в усиленном снабжении питательными веществами и, следовательно, в усиленном кровоснабжении — иногда в 20-30 раз большем, чем в состоянии покоя. Однако сердечный выброс не может увеличиться более чем в 4-7 раз. Значит, невозможно просто увеличить кровоток в организме, чтобы удовлетворить потребность какой-либо ткани в усиленном кровоснабжении. Вместо этого сосуды микроциркуляторного русла в каждом органе и ткани немедленно реагируют на любое изменение уровня метаболизма, а именно: на потребление тканями кислорода и питательных веществ, накопление углекислого газа и других метаболитов.
Все эти сдвиги непосредственно влияют на мелкие сосуды, вызывая их расширение или сужение, и таким образом контролируют местный кровоток в зависимости от уровня метаболизма.
2. Сердечный выброс контролируется главным образом суммой всех местных тканевых кровотоков. Из капиллярных сетей периферических органов и тканей кровь по венам сразу возвращается к сердцу. Сердце автоматически реагирует на возросший приток крови, начиная немедленно перекачивать больше крови в артерии. Таким образом, работа сердца зависит от потребностей тканей в кровоснабжении. Этому способствуют и специфические нервные сигналы, поступающие к сердцу и регулирующие его насосную функцию рефлекторно. 3. В целом системное артериальное давление контролируется независимо от регуляции местного тканевого кровотока и сердечного выброса.
В сердечно-сосудистой системе существуют эффективные механизмы регуляции артериального давления. Например, каждый раз, когда давление оказывается ниже нормального уровня (100 мм рт. ст.), в течение секунд рефлекторные механизмы вызывают изменения деятельности сердца и состояния сосудов, направленные на возвращение артериального давления к нормальному уровню. Нервные сигналы способствуют: (а) увеличению силы сердечных сокращений; (б) сужению венозных сосудов и перемещению крови из емкого венозного русла к сердцу; (в) сужению артериол в большинстве периферических органов и тканей, что затрудняет отток крови из крупных артерий и поддерживает в них высокий уровень давления.
Кроме того, в течение более длительного периода времени (от нескольких часов до нескольких дней) окажет влияние важная функция почек, связанная с секрецией гормонов, контролирующих артериальное давление, и с регуляцией объема циркулирующей крови. Итак, потребности отдельных органов и тканей в кровоснабжении обеспечиваются разными механизмами, регулирующими деятельность сердца и состояние сосудов. Далее в этой главе мы подробно проанализируем основные механизмы регуляции местного кровотока, сердечного выброса и артериального давления.
– Также рекомендуем “Регуляция объема кровотока и периферического сопротивления. Объемный кровоток”
Оглавление темы “Сосудистая система”:
1. Электрокардиограмма при фибрилляции желудочков. Электрошоковая дефибрилляция желудочков
2. Ручной массаж сердца в помощь дефибрилляции. Фибрилляция предсердий
3. Трепетание предсердий. Остановка сердца
4. Функциональные участки системы кровообращения. Объемы крови в различных отделах сосудистой системы
5. Давление крови в различных участках сосудистой системы. Теоретические основы кровообращения
6. Регуляция объема кровотока и периферического сопротивления. Объемный кровоток
7. Ультразвуковой флоуметр. Ламинарное течение крови в сосудах
8. Турбулентное течение крови. Давление крови
9. Сопротивляемость сосудов. Проводимость сосудов
10. Закон Пуазейля. Диаметр артериол и их сопротивление
Источник
26 декабря 20162389,7 тыс.
Содержание
- Что собой представляет давление в артериях? Обратимся к физиологии
- Что поддерживает артериальное давление на необходимом уровне?
- Что принято считать нормой для артериального давления?
- Какой показатель артериального давления, является нормой для взрослых?
- Какие показатели артериального давления, являются нормой для детей?
- При помощи, каких методов, можно узнать свое артериальное давление?
- Гипертония. Какие последствия влечет за собой повышение артериального давления?
- Причины появления гипертонии
- Симптомы гипертонии
- Гипотония. Какие последствия влечет за собой понижение артериального давления?
- Причины появления гипотонии
- Симптомы гипотонии
Человеческий организм – это огромный механизм, органы, которого выполняют определенную функцию, благодаря которой человек живет. Одну из главных ролей в этом «тандеме» занимает сердечно-сосудистая система. При функционировании главного органа, его клапаны выбрасывают в магистральные сосуды кровь под определенным давлением, которое именуется кровеносным или артериальным. Далее, кровь разносится по всему организму и артериальное давление изменяется. Существуют определенные медицинские нормы для него, а вот отклонения от них свидетельствует о сбоях в работе кровеносной системы.
Что собой представляет давление в артериях? Обратимся к физиологии
Кровью при циркуляции оказывает давление на стенки кровеносных сосудов в большом кругу кровообращения человека, именуется этот процесс – артериальным давлением. Сердце «задает» определенную силу (самое высокое давление в кругу) с которой выбрасывает кровь по артериям при сокращении. Далее, двигаясь по артериям, она давит на их стенки с меньшей силой. Еще меньше сила артериального давления становится при перетекании в вены. Самый малый показатель давления фиксируется в артериолах, венулах и капиллярах.
Исходя из вышеизложенного, понимаем, что артериальное давление не стабильно и имеет верхний и нижний показатель. В медицине эти показатели называют так:
- систолическое (верхнее) давление, которое показывает силу воздействия на стенки артерий во время выброса крови сердцем;
- диастолическое (нижнее) давление, фиксируется во время полного ослабления сердечной мышцы.
Что поддерживает артериальное давление на необходимом уровне?
Как известно, все процессы, происходящие в организме, регулируются. Артериальное давление «настраивается» двумя «наладчиками».
- Гуморальными веществами (гормонами). Гемодинамика человеческого организма регулирует стабильную поддержку артериального давления на одном уровне. В случаях его снижения надпочечники вырабатывают такие гормоны, как адреналин и другие, способствующие нормализации и повышению давления.
- Нервные окончания. В стенках больших артерий, как и по всему человеческому организму, размещены рецепторы, которые контролируют функции выполнения процессов жизнедеятельности. Именно они при снижении или увеличении силы кровяного напора посылаю импульс в клетки головного мозга, который начинает действовать следующим образом:
- при повышении, мозг посылает электроимпульс, которых задает команду расширения сосудов, уменьшения силы выбросов крови желудочками сердца;
- при понижении, команда направлена на повышения тонуса и сужение артерий, а также учащение кратности и силы сокращений сердечных мышц.
Зачастую сбои (патологические процессы) в работе регуляторов приводят к неспособности нормализовать кровяное давление к норме.
Что принято считать нормой для артериального давления?
Медицинский параметр, поставленный в рамки допустимого систолического и диастолического давления, считается нормой. Этой нормой оперируются врачи по всему миру. На этот показатель влияют некоторые факторы, внешнего и внутреннего характера:
- внешние – физические нагрузки, стресс;
- внутренние – патологии, возраст.
Какой показатель артериального давления, является нормой для взрослых?
В зависимости от возраста изменяется сила течения крови, из-за сужения или расширения сосудов. Допустимы колебания в большую или меньшую сторону в районе 10 процентов. Нормы для людей по возрасту можно посмотреть в таблице.
Чем опасны отклонения от нормы? Если на тонометре фиксируются показатели выше или ниже нормы, то это свидетельствует о серьезном заболевании. В случаях, когда такие отклонения становятся хроническими, у больного возникают такие риски:
- инфаркт миокарда;
- нарушения кровообращения в головном мезге;
- развития хронической недостаточности;
- сосудистые патологии.
Какие показатели артериального давления, являются нормой для детей?
Показатели у детей разительно отличаются от взрослых параметров. У них систолическое и диастолическое давления растет вместе с возрастом. И имеет следующий вид (смотрите таблицу ниже).
В подростковом периоде идет активный рост мышечной массы, органов, происходят гормональные перестройки. Такие изменения напрямую влияют на сердце и сосудистую систему. Поэтому частые скачки давления вполне возможны, а причиной таких скачков могут стать:
- лишний вес (ожирение);
- страх;
- переживания;
- отсутствие физических нагрузок;
- эндокринные нарушения;
- проблемы с почками и др.
Следить за скачками давления у подростков необходимо. При необходимости нужно принимать меры, в противном случаи у подростка может развиться гипертензия или нейроциркуляторная дистония.
При помощи, каких методов, можно узнать свое артериальное давление?
Раньше для того чтобы узнать силу давления крови в сосудах, применяли специальные методы расчета. Сейчас же в медицине пользуются всего двумя.
- Осциллометрический метод подразумевает применение специальных электронных приборов. С их помощью замерять артериальное давление можно самостоятельно у себя дома. Принцип действия таких устройств заключается в фиксации пульса, который колеблется на отрезке артерии проходящей под манжетам. Осциллометрический метод необходим для постоянного контроля давления людям, страдающим гипертонией.
- Метод Короткова. Этот метод измерения был введен хирургом Коротковым еще в 1905 году. Для проведения замеров был сконструирован механический прибор – манжетка с небольшой грушей и манометром. В комплекте со стетоскопом его прозвали тонометр. Сегодня он до сих пор используется в медицине. Механический тонометр легок в использовании. С помощью манжета пережимается плечевая артерия (идет подкачка грушей), а стетоскоп помогает прослушать тона (удары), возникающие при спускании воздуха из манжетки.
Гипертония. Какие последствия влечет за собой повышение артериального давления?
Давления выше 140/90 мм рт. ст. (повышенное) в медицинской практике называется гипертонией. Ее принято разделять на два вида:
- Симптоматическая – гипертония, является симптомом заболевания сердечно-сосудистой системы.
- Эссенциальная– когда повышение давления не объясняется патологиями, так сказать, беспричинная. 90% больных с диагнозом гипертония, страдают именно эссенциальным видом болезни.
Причины появления гипертонии
Помимо возрастных изменений, приводящих к повышению артериального давления, в группу риска попадают такие люди:
- Больные атеросклерозом.
- С избыточным весом.
- С диагнозом – сахарный диабет.
- Злоупотребляющие: алкоголем, табакокурением, солью.
- Женщины применяющие гормональные контрацептивы.
- Ведущие сидячий образ жизни.
- Подверженные психоэмоциональной нагрузке, вызванной профессиональной деятельностью.
Также на скачки может влиять атмосферное давление и погодные условия.
Симптомы гипертонии
Зачастую проявление симптоматики гипертонии списывают на усталость, поэтому лечение начинают проводить лишь, когда болезнь прогрессирует. К симптомам данной патологии относится:
- головокружение;
- шум в голове;
- тошнота;
- сильная головная боль;
- потемнение в глазах.
Опасность бесконтрольного развития гипертонии заключается в возникновении гипертонического криза.
Гипертонический криз – это резкий скачок артериального давления (увеличенный больше чем вполовину от первоначального повышения). При таких случаях необходима неотложная медицинская помощь, поскольку последствием приступа может стать:
- приступ инсульт;
- инфаркт;
- отек легких;
- нарушение кровообращения в мозгу.
Для гипертонического криза характерны: головокружение, тошнота, снижение зрения, «распирающая» головная боль.
Гипотония. Какие последствия влечет за собой понижение артериального давления?
Гипотония – понижение силы воздействия на стенки сосудов. Цифры на тонометре при таком диагнозе менее 90/60 мм рт. ст. Последствия гипотонии менее опасны, чем гипертонии. Если у пациента понижение фиксируется 1–2 раза в сутки или вызвана внешними факторами: большая физическая нагрузка у спортсменов, привыкание к пониженным показателям у людей, живущих в горных районах, у беременных в первом триместре, то такую патологию считают физиологической нормой. А вот состояние со стабильным, пониженным на протяжении не одних суток давлением, с ухудшением здоровья называют гипотонической болезнью.
Причины появления гипотонии
Если гипотония, является следствием основного заболевания (симптомом), то причиной понижения давления можно назвать:
- Анемию.
- Надпочечниковой недостаточностью.
- Определенные медикаменты. Как побочный эффект или передозировка.
- Кровотечение.
- Брадикардия и другие заболевания, способствующие замедлению выбросов крови.
- Обезвоживание.
Симптомы гипотонии
К основным симптомам, по которым можно заподозрить гипотонию, можно причислить:
- общая слабость;
- хроническое чувство утомления;
- головокружение;
- тошнота;
- боли в голове;
- повышенная сонливость;
- отдышка;
- забывчивость и др.
Зачастую лечить гипотонию только в случаях, когда качество жизни больного ухудшается.
Только когда артериальное давление находится в пределах нормальных показателей, можно говорить о полноценной и продолжительной жизни.
Источник
Источник
“Современная медицина открыла так
много новых болезней, что махнула рукой на старые”.
А.Васильев
Кровяное давление – давление внутри кровеносных сосудов (внутри артерий – артериальное
давление, внутри капилляров – капиллярное и внутри
вен – венозное). Обеспечивает возможность продвижения
крови по кровеносной системе и тем самым осуществление
обменных процессов в тканях организма. Величина
артериального давления (АД) определяется главным
образом силой сердечных сокращений, количеством
крови, которое выбрасывает сердце при каждом сокращении,
сопротивлением, оказываемым току крови стенками
кровеносных сосудов (в особенности периферических).
На величину АД влияют также количество циркулирующей
крови, ее вязкость, колебания давления в брюшной
и грудной полостях, связанные с дыхательными движениями,
и другие факторы.
Максимального уровня АД достигает
во время сокращения (систолы) левого желудочка сердца.
При этом из сердца выталкивается 60-70 мл крови.
Такое количество крови не может пройти сразу через
мелкие кровеносные сосуды (особенно капилляры),
поэтому эластичная аорта растягивается, а давление
в ней повышается (систолическое давление). В норме
оно достигает в крупных артериях 100-140 мм рт.
ст.
Во время паузы между сокращениями
желудочков сердца (диастолы) стенки кровеносных
сосудов (аорты и крупных артерий), будучи растянутыми,
начинают сокращаться и проталкивать кровь в капилляры.
Давление крови постепенно падает и к концу диастолы
достигает минимальной величины (70-80 мм рт. ст.
в крупных артериях). Разницу в величине систолического
и диастолического давления, точнее колебания в их
величинах, мы воспринимаем в виде пульсовой волны,
которую называют пульсом.
Давление крови в кровеносных сосудах
уменьшается по мере удаления от сердца. Так, в аорте
давление составляет 140/90 мм рт.ст. (первая цифра
обозначает систолическое, или верхнее, давление,
а вторая – диастолическое, или нижнее). В крупных
артериях давление составляет в среднем 120/75 мм
рт.ст. В артериолах разница в величине систолического
и диастолического давления практически отсутствует,
а кровяное давление равняется около 40 мм рт.ст.
В капиллярах кровяное давление снижается до 10-15
мм рт.ст. При переходе крови в венозное русло кровяное
давление снижается еще больше, и в наиболее крупных
венах (верхняя и нижняя полые вены) кровяное давление
может может достигать от отрицательных величин.
В норме величина кровяного давления
зависит от индивидуальных особенностей, образа жизни,
рода занятий. Величина его изменяется с возрастом,
возрастает при физической нагрузке, эмоциональном
напряжении и т.д. Однако у лиц, систематически занимающихся
тяжелым физическим трудом, а также у спортсменов
величина систолического давления может уменьшаться
и составлять 100-90, а диастолического – 60 и даже
50 мм рт.ст.
Ориентировочные значения величины
артериального давления в различные возрастные периоды:
Возраст | Артериальное | |
систолическое | диастолическое | |
16-20 | 100-120 | 70-80 |
20-40 | 120-130 | 70-80 |
40-60 | до 140 | до 90 |
Старше 60 | 150 | 90 |
У детей величина систолического давления может
быть ориентировочно высчитана по формуле 80 +
2а, где а – число лет жизни ребенка.
Несмотря на значительные колебания
кровяного давления (например, в зависимости от нагрузки,
эмоционального состояния и т.д.), в организме существуют
сложные механизмы регуляции его уровня, стремящиеся
вернуть давление к норме по окончании действия этих
факторов. В ряде случаев механизмы этой регуляции
нарушаются, что приводит к изменению уровня кровяного
давления. Стойкое изменение кровяного давления в
сторону повышения называют артериальной гипертензией
(гипертонией), а в сторону понижения – артериальной
гипотензией. Хотя изменение кровяного давления часто
играет защитно-приспособительную роль, при отклонении
его от нормы (а это бывает практически с каждым
человеком) лучше проконсультироваться с врачом,
поскольку на уровень кровяного давления влияет множество
различных факторов.
Гипертоническая болезнь
Гипертоническая болезнь (эссенциальная
гипертония) составляет до 90% всех случаев хронического
повышения артериального давления. В экономически
развитых странах 18-20 % взрослых людей страдают
гипертонической болезнью, то есть имеют повторные
подъемы АД до 160/95 мм рт.ст. и выше. Ориентируются
на величины так называемого “случайного” давления,
измеряемого после пятиминутного отдыха, в положении
сидя, трижды подряд (в расчет берутся самые низкие
величины), при первом осмотре больных АД измеряют
обязательно на обеих руках, при необходимости и
на ногах. У здоровых людей в 20-40 лет “случайное”
АД обычно ниже 140/90 мм рт.ст., в 41-60 лет – ниже
145/90 мм рт.ст., старше 60 лет – не выше 160/95
мм рт. ст.
Симптомы и течение.
Гипертоническая болезнь возникает обычно в возрасте
30-60 лет, протекает хронически с периодами ухудшения
и улучшения. Стадия I (легкая) характеризуется подъемами
АД в пределах 160-180/95-105 мм рт. ст. Этот уровень
неустойчив, во время отдыха постепенно нормализуется.
Беспокоят боль и шум в голове, плохой сон, снижение
умственной работоспособности. Изредка – головокружение,
кровотечения из носа. Стадия II (средняя) – более
высокий и устойчивый уровень АД (180200/105-115
мм рт. ст. в покое). Нарастают головные боли и в
области сердца, головокружения. Возможны гипертонические
кризы (внезапные и значительные подъемы АД). Появляются
признаки поражения сердца, центральной нервной системы
(преходящие нарушения мозгового кровообращения,
инсульты), изменения на глазном дне, снижение кровотока
в почках. Стадия III (тяжелая) – более частые возникновения
сосудистых катастроф (инсульты, инфаркты). АД достигает
200-230/115-130 мм рт. ст., самостоятельной нормализации
его не бывает. Такая нагрузка на сосуды вызывает
необратимые изменения в деятельности сердца (стенокардия,
инфаркт миокарда, сердечная недостаточность, аритмии),
мозга (инсульты, энцефалопатии), глазного дна (поражение
сосудов сетчатки — ретинопатии), почек (понижение
кровотока в почках, снижение клубочковой фильтрации,
хроническая почечная недостаточность).
Распознавание проводится на основании
данных систематического определения АД, выявления
характерных изменений на глазном дне, электрокардиограмме.
Гипертоническую болезнь необходимо
отличать от вторичных артериальных гипертоний (симптоматических),
возникающих при заболеваниях почек, почечных сосудов,
эндокринных органов (болезнь Ицепко-Кушинга, акромегалия,
первичный альдостеропизм, тиреотоксикоз), расстройствах
кровообращения (атеросклероз аорты, недостаточность
клапанов аорты, полная предсердно-желудочковая блокада,
коарктация аорты).
Лечение.
Нелекарственное: снижение массы тела, ограничение
потребления поваренной соли, санаторно-курортное
лечение, физиотерапевтические процедуры.
Врач назначает медикаментозное
лечение, которое может включать в себя разного
рода препараты снижающие АД (обзидан, анаприлин
и др.), мочегонные (гипотиазид, бринальдикс, триампур
и др.) и т.д. При этом подбор терапии должен проводиться
сугубо индивидуально.
Итак, больному гипертонией нельзя:
- Курить.
- Есть соленую, острую, жирную пищу.
- Набирать лишние килограммы.
- Злоупотреблять спиртным, особенно совмещать
возлияния с приемом лекарств. - Работать ночами, спать менее 7 часов.
- Нервничать по пустякам.
- Вести малоподвижный образ жизни
- Пропускать или прекращать прием лекарств,
назначенных врачом - Испытывать на себе лекарства, которые “помогли”
соседке (брату, свату и т.д.).
Нужно:
- Бросить курить.
- Ограничить потребление соли. Сделать блюда
менее пресными по могут приправы из трав. - Есть больше зелени, фруктов, продуктов, богатых
калием, и не увлекаться белковой пищей. - Питаться регулярно, особенно если к еде приурочен
прием лекарств. - Постараться сбросить лишние килограммы.
- Уметь переключаться, не зацикливаться на неприятностях.
- Больше двигаться. Особенно полезны ходьба,
плавание, занятия лечебной гимнастикой. - Регулярно измерять артериальное давление.
- Выполнять все рекомендации врача. Особенно
тщательно следует прислушиваться к тому, что
касается приема препаратов.
Гипотоническая болезнь
Гипотоническая болезнь (первичная
хроническая гипотензия, эссенциальная гипотония).
Заболевание, связанное с нарушением функций нервной
системы и нейрогормональной регуляции тонуса сосудов,
сопровождающееся снижением артериального давления.
Исходным фоном такого состояния является астения,
связанная с психотравмирующими ситуациями, хроническими
инфекциями и интоксикациями (производственные вредности,
злоупотребление алкоголем), неврозы.
Симптомы и течение.
Больные вялы, апатичны, их одолевает крайняя слабость
и утомленность по утрам, не чувствуют бодрости даже
после длительного сна; ухудшается память, человек
делается рассеянным, его внимание неустойчивым,
понижается работоспособность, постоянно ощущение
нехватки воздуха, нарушается потенция и половое
влечение у мужчин и менструальный цикл у женщин.
Преобладает эмоциональная неустойчивость,
раздражительность, повышенная чувствительность к
яркому свету, громкой речи. Привычная головная боль
часто связана с колебаниями атмосферного давления,
обильным приемом пищи, длительным пребыванием в
вертикальном положении. Протекающая по типу мигрени,
с тошнотой и рвотой, уменьшается после прогулки
на свежем воздухе или физических упражнений, растираний
височных областей уксусом, прикладывания льда или
холодного полотенца на голову. Бывают головокружения,
пошатывание при ходьбе, обмороки. АД обычно слегка
или умеренно снижено до 90/60-50 мм рт.ст.
Распознавание проводится на основании
клинических признаков и исключении заболеваний,
сопровождающихся вторичной артериальной гипотонией
(болезнь Аддисона, недостаточность гипофиза, болезнь
Симмондса, острые и хронические инфекции, туберкулез,
язвенная болезнь и др.).
Лечение.
Правильный режим труда и отдыха. Лечащий врач может
назначить седативные препараты и транквилизаторы
(мезатон, эфедрин); гормоны надпочечников: коргин,
ДОКСА; средства, возбуждающие центральную нервную
систему: настойка жень-шеня, китайского лимонника,
заманихи, пантокрин и др.
Возможно физиотерапевтическое (ванны, массаж), санаторно-курортное
лечение, лечебная физкультура.
Нечто интересное
Оказывает ли характер человека какое-то
влияние на развитие артериальной гипертонии? Напрямую
нет, лишь опосредованно. Если человек нервный, вспыльчивый,
это не значит, что он обязательно будет гипертоником,
но при наследственной предрасположенности – вполне
возможно. Важно выработать в себе правильные психологические
установки, не нервничать постоянно по поводу и без.
Кто умеет радоваться, находить источник
положительных эмоций, будь то хобби, общение с приятным
собеседником или “братьями нашими меньшими”, безусловно,
менее подвержен стрессам, значит, и перепадам артериального
давления.
Рекомендую пользоваться “рецептом”
доктора Чехова: “Жизнь – пренеприятнейшая штука,
но сделать ее прекрасной очень нетрудно… нужно:
а) уметь довольствоваться настоящим и
б) радоваться сознанию, что могло бы быть и хуже”.
профессор Г.Г. Арабидзе.
Кандидат медицинских наук, Анастасия Топоркова
Смотрите также:
У нас также читают:
Источник
