В плаценте кровеносные сосуды

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
С самого начала беременности и вплоть до ее окончания формируется и функционирует система мать-плацента-плод. Важнейшим компонентом этой системы является плацента, которая представляет собой комплексный орган, в формировании которого принимают участие производные трофобласта и эмбриобласта, а также децидуальная ткань. Функция плаценты, в первую очередь, направлена на обеспечение достаточных условий для физиологического течения беременности и нормального развития плода. К этим функциям относятся: дыхательная, питательная, выделительная, защитная, эндокринная. Все метаболические, гормональные, иммунные процессы во время беременности обеспечиваются через сосудистую систему матери и плода. Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Основным структурным компонентом плаценты является ворсинчатое дерево.
При нормальном развитии беременности имеется зависимость между ростом плода, его массой тела и размерами, толщиной, массой плаценты. До 16 недель беременности развитие плаценты опережает темпы роста плода. В случае смерти эмбриона (плода) происходит торможение роста и развития ворсин хориона и прогрессирование инволюционно-дистрофических процессов в плаценте. Достигнув необходимой зрелости в 38-40 недель беременности, в плаценте прекращаются процессы образования новых сосудов и ворсин.
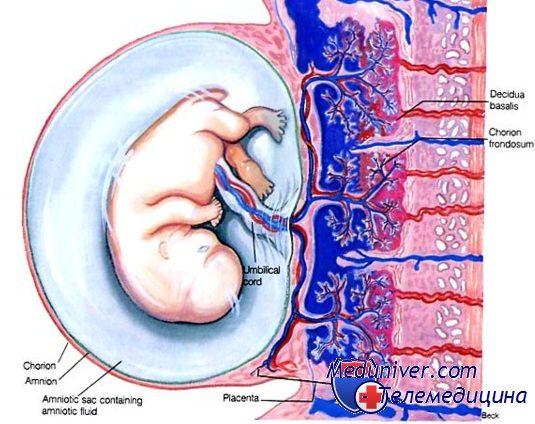
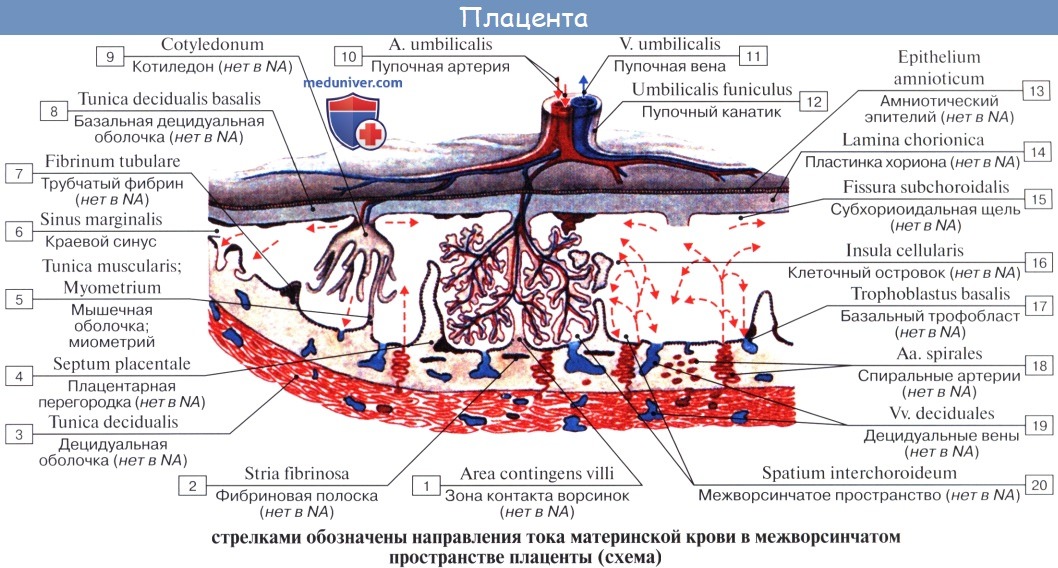
Схема структуры плаценты и маточно плацентарного кровообращения

1 – артерии пуповины
2 – стволовая ворсина
3 – децидуальная перегородка
4 – децидуальный слой
5 – миометрий
6 – вены
7 – спиральные артерии
8 – хорион
9 – амнион
10 – межворсинчатое пространство
11 – вена пуповины
12 – котиледон
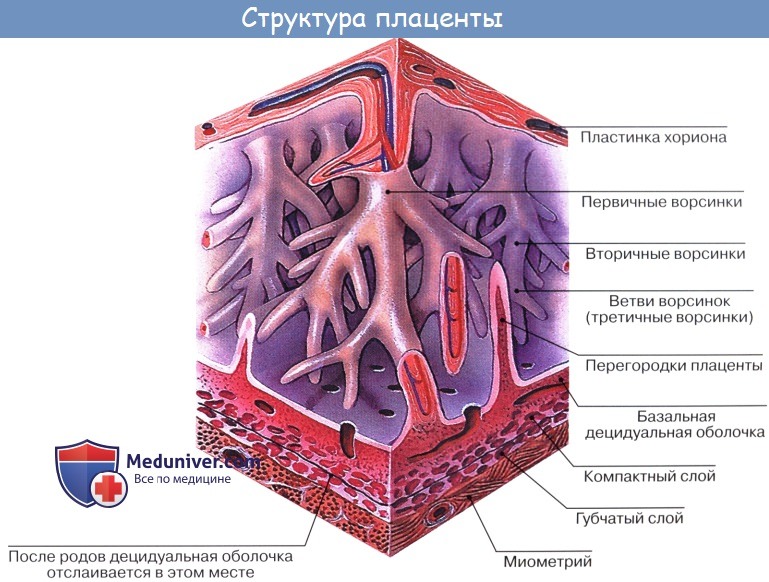
Зрелая плацента представляет собой дискообразную структуру диаметром 15-20 см и толщиной 2,5 – 3,5 см. Ее масса достигает 500-600 гр. Материнская поверхность плаценты, которая обращена в сторону стенки матки, имеет шероховатую поверхность, образованную структурами базальной части децидуальной оболочки. Плодовая поверхность плаценты, которая обращена в сторону плода, покрыта амниотической оболочкой. Под ней видны сосуды, которые идут от места прикрепления пуповины к краю плаценты. Строение плодовой части плаценты представлено многочисленными ворсинами хориона, которые объединяются в структурные образования – котиледоны. Каждый котиледон образован стволовой ворсиной с разветвлениями, содержащими сосуды плода. Центральная часть котиледона образует полость, которая окружена множеством ворсин. В зрелой плаценте насчитывается от 30 до 50 котиледонов. Котиледон плаценты условно сравним с деревом, в котором опорная ворсина I порядка является его стволом, ворсины II и III порядка – крупными и мелкими ветвями, промежуточные ворсины – маленькими ветками, а терминальные ворсины – листьями. Котиледоны отделены друг от друга перегородками (септами), исходящими из базальной пластины.
Межворсинчатое пространство с плодовой стороны образовано хориальной пластиной и прикрепленными к ней ворсинами, а с материнской стороны оно ограничено базальной пластиной, децидуальной оболочкой и отходящими от неё перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство и омываются материнской кровью. Различают также и якорные ворсины, которые фиксируются к базальной децидуальной оболочке и обеспечивают прикрепление плаценты к стенке матки.
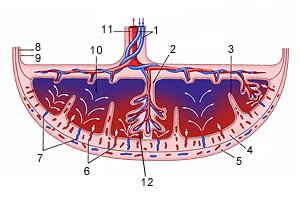
Схема циркуляции крови в организме плода
1 – верхняя полая вена
2 – овальное отверстие
3 – нижняя полая вена
4 – венозный проток
5 – портальный синус
6 – воротная вена
7 – вена пуповины
8 – артерии пуповины
9 – плацента
10 – надчревные артерии
11 – артериальный проток
Спиральные артерии, которые являются конечными ветвями маточной и яичниковой артерий, питающих беременную матку, открываются в межворсинчатое пространство 120-150 устьями, обеспечивая постоянный приток материнской крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
Переход газов крови, питательных веществ, продуктов метаболизма и других субстанций из материнской крови в плодовую и обратно осуществляется в момент контакта ворсин с кровью матери через плацентарный барьер. Он образован наружным эпителиальным слоем ворсины, стромой ворсины и стенкой кровеносного капилляра, расположенного внутри каждой ворсины. По этому капилляру течет кровь плода. Насыщаясь таким образом кислородом, кровь плода из капилляров ворсин собирается в более крупные сосуды, которые в конечном итоге объединяются в вену пуповины, по которой насыщенная кислородом кровь оттекает к плоду. Отдав кислород и питательные вещества в организме плода, кровь, обедненная кислородом и богатая углекислым газом, оттекает от плода по двум артериям пуповины к плаценте, где эти сосуды делятся радиально в соответствии с количеством котиледонов. В результате дальнейшего ветвления сосудов внутри котиледонов кровь плода вновь попадает в капилляры ворсин и вновь насыщается кислородом, и цикл повторяется. За счет перехода через плацентарный барьер газов крови и питательных веществ реализуется дыхательная, питательная и выделительная функция плаценты. При этом в кровоток плода попадает кислород и выводится углекислый газ и другие продукты метаболизма плода. Одновременно в сторону плода осуществляется транспорт белков, липидов, углеводов, микроэлементов, витаминов, ферментов и многого другого.
Схема строения плацентарного барьера
1 – эндотелий капилляров терминальных ворсин
2 – капилляр ворсины
3 – строма ворсины
4 – эпителиальный покров ворсин
Плацента осуществляет важную защитную (барьерную функцию) посредством плацентарного барьера, который обладает избирательной проницаемостью в двух направлениях. При нормальном течении беременности проницаемость плацентарного барьера увеличивается до 32 -34 недель беременности, после чего определенным образом снижается. Однако, к сожалению, через плацентарный барьер сравнительно легко проникают в плодовый кровоток достаточно большое количество лекарственных препаратов, никотин, алкоголь, наркотические вещества, пестициды, другие токсические химические вещества, а также целый ряд возбудителей инфекционных заболеваний, что оказывает неблагоприятное воздействие на плод. Кроме того, под воздействием патогенных факторов барьерная функция плаценты нарушается еще в большей степени.
Плацента анатомически и функционально связана с амнионом (водная оболочка), который окружает плод. Амнион представляет собой тонкую мембрану, которая выстилает поверхность плаценты, обращенной к плоду, переходит на пуповину и сливается с кожей плода в области пупочного кольца. Амнион активно участвует в обмене околоплодных вод, в ряде обменных процессов, а также выполняет и защитную функцию.
Плаценту и плод соединяет пуповина, которая представляет собой шнуровидное образование. Пуповина содержит две артерии и одну вену. По двум артериям пуповины течет обедненная кислородом кровь от плода к плаценте. По вене пуповины к плоду течет кровь, обогащенная кислородом. Сосуды пуповины окружены студенистым веществом, которое получило название “вартонов студень”. Эта субстанция обеспечивает упругость пуповины, защищает сосуды и обеспечивает питание сосудистой стенки. Пуповина может прикрепляться (чаще всего) в центре плаценты и реже сбоку пуповины или к оболочкам. Длина пуповины при доношенной беременности в среднем составляет около 50 см.
Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Источник
Оглавление темы “Система нижней полой вены.”:
1. Система нижней полой вены. Нижняя полая вена ( v. cava inferior ).
2. Воротная вена ( v. portae ). Вены образующие воротную вену.
3. Общие подвздошные вены ( Vv. iliacae communes ).
4. Внутренняя подвздошная вена ( v. iliaca interna ).
5. Портокавальные и каво-кавальные анастомозы. “Голова медузы.”
6. Наружная подвздошная вена ( v. iliaca externa ).
7. Вены нижней конечности ( ноги ). Глубокие и поверхностные вены ноги.
8. Закономерности распределения вен.
9. Особенности кровообращения плода. Плацентарное кровообращение.
10. Рентгенологическое исследование кровеносных сосудов.
Особенности кровообращения плода. Плацентарное кровообращение
Кислород и питательные вещества доставляются плоду из крови матери при помощи плаценты — плацентарное кровообращение. Оно происходит следующим образом. Обогащенная кислородом и питательными веществами артериальная кровь поступает из плаценты матери в пупочную вену, которая входит в тело плода в области пупка и направляется вверх к печени, ложась в ее левую продольную борозду. На уровне ворот печени v. umbilicalis делится на две ветви, из которых одна тотчас впадает в воротную вену, а другая, называемая ductus venosus, дроходит по нижней поверхности печени до ее заднего края, где впадает в ствол нижней полой вены.
Тот факт, что одна из ветвей пупочной вены доставляет печени через воротную вену чистую артериальную кровь, обусловливает относительно большую величину печени; последнее обстоятельство связано с необходимой для развивающегося организма функцией кроветворения печени, которая преобладает у плода и уменьшается после рождения. Пройдя через печень, кровь по печеночным венам вливается в нижнюю полую вену.
Таким образом, вся кровь из v. umbilicalis или непосредственно (через ductus venosus), или опосредованно (через печень) попадает в нижнюю полую вену, где примешивается к венозной крови, оттекающей по vena cava inferior от нижней половины тела плода.
Смешанная (артериальная и венозная) кровь по нижней полой вене течет в правое предсердие. Из правого предсердия она направляется заслонкой нижней полой вены, valvula venae cavae inferioris, через foramen ovale (расположенно в перегородке предсердий) в левое предсердие. Из левого предсердия смешанная кровь попадает в левый желудочек, затем в аорту, минуя не функционирующий еще легочный круг кровообращения.
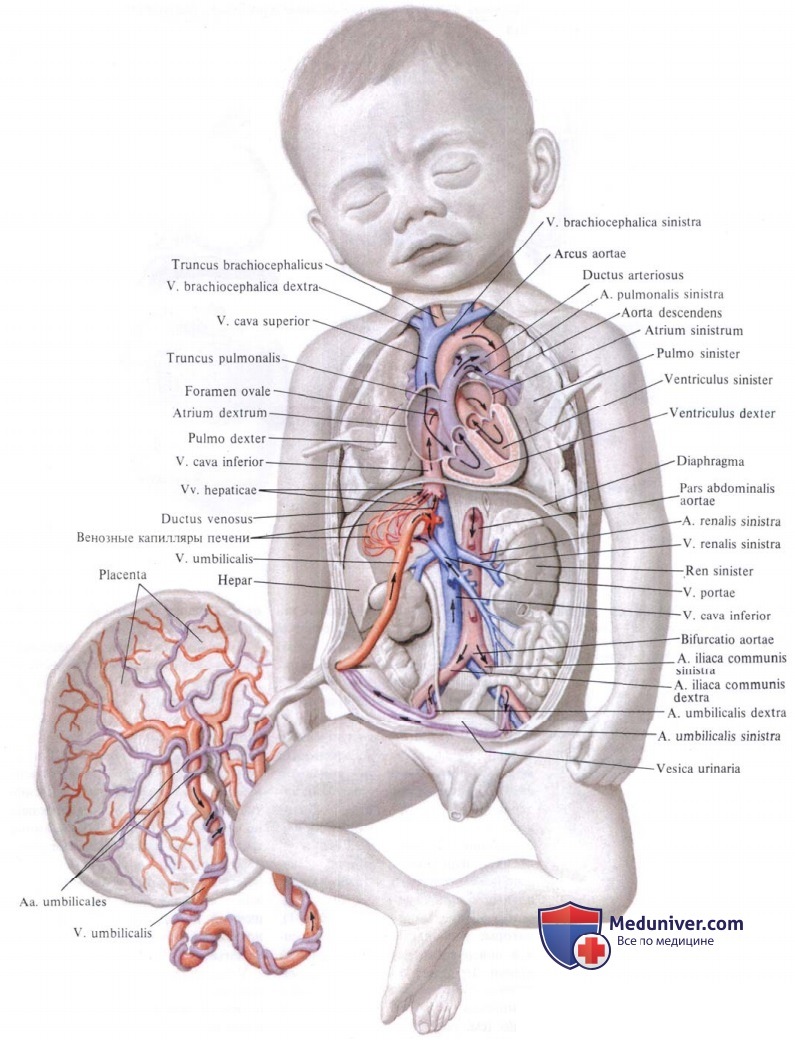
В правое предсердие впадают, кроме нижней полой вены, еще верхняя полая вена и венозный (венечный) синус сердца. Венозная кровь, поступающая в верхнюю полую вену от верхней половины тела, далее попадает в правый желудочек, а из последнего в легочный ствол. Однако, вследствие того что легкие еще не функционируют как дыхательный орган, только незначительная часть крови поступает в паренхиму легких и оттуда по легочным венам в левое предсердие. Большая часть крови из легочного ствола по ductus arteriosus переходит в нисходящую аорту и оттуда к внутренностям и нижним конечностям.
Таким образом, несмотря на то что вообще по сосудам плода течет смешанная кровь (за исключением v. umbilicalis и ductus venosus до его впадения в нижнюю полую вену), качество ее ниже места впадения ductus arteriosus значительно ухудшается. Следовательно, верхняя часть тела (голова) получает кровь, более богатую кислородом и питательными веществами. Нижняя же половина тела питается хуже, чем верхняя, и отстает в своем развитии. Этим объясняются относительно малые размеры таза и нижних конечностей новорожденного.
Акт рождения представляет скачок в развитии организма, при котором происходят коренные качественные изменения жизненно важных процессов. Развивающийся плод переходит из одной среды (полость матки с ее относительно постоянными условиями: температура, влажность и пр.) в другую (внешний мир с его меняющимися условиями), в результате чего коренным образом изменяются обмен веществ, а также способы питания и дыхания. Вместо питательных веществ, получаемых ранее через кровь, пища поступает в пищеварительный тракт, где она подвергается пищеварению и всасыванию, а кислород начинает поступать не из крови матери, а из наружного воздуха благодаря включению органов дыхания. Все это отражается и на кровообращении.
При рождении происходит резкий переход от плацентарного кровообращения к легочному. При первом вдохе и растяжении легких воздухом легочные сосуды сильно расширяются и наполняются кровью. Тогда ductus arteriosus спадается и в течение первых 8 — 10 дней облитерируется, превращаясь в ligamentum arteriosum.
>Пупочные артерии зарастают в течение первых 2 — 3 дней жизни, пупочная вена — несколько позднее (6 — 7 дней). Поступление крови из правого предсердия в левое через овальное отверстие прекращается тотчас после рождения, так как левое предсердие наполняется кровью, поступающей сюда из легких, и различие в давлении крови между правым и левым предсердиями выравнивается. Закрытие овального отверстия происходит значительно позднее, чем облитерация ductus arteriosus, и часто отверстие сохраняется в течение первого года жизни, а в 1/3 случаев — всю жизнь. Описанные изменения подтверждены исследованием на живом с помощью рентгеновских лучей.
Учебное видео анатомия кровообращения у плода
N!B! На видео – 4:02 ОШИБКА: “Лёгочные вены несут артериальную кровь из лёгких в правое предсердие.”
ВЕРНО: Лёгочные вены несут артериальную кровь из лёгких в ЛЕВОЕ предсердие.
На видео всё правильно, но комментатор перепутал.
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Рентгенологическое исследование кровеносных сосудов.”
Источник
Развитие плаценты. Ангиогенез и васкуляризацияПосле внедрения эмбриона в материнский эндометрий его развитие характеризуется интенсивным ростом кровеносных сосудов, совпадающим с децидуализацией, развитием сосудистых оболочек и формированием плаценты. Этот активный процесс состоит из ангиогенеза (роста кровеносных сосудов из существующего эндотелия) и васкуляризации (образования первичных сосудов из гемангиобластов in situ). Плацента человека — богатый источник ангиогенных субстанций, способных играть важную роль в регуляции формирования плацентарных сосудов и адаптации сосудов женщины к беременности. Описана экспрессия сосудистого эндотелиального фактора роста (СЭФР) в ворсинчатом трофобласте и фетальных макрофагах ворсинчатой стромы. Сосудистый эндотелиальный фактор роста (СЭФР) увеличивает пролиферативные способности клеток эндотелия сосудов in vitro, выступая в качестве высокоспецифичного митогена для этого типа клеток. Он индуцирует ангиогенез и повышает проницаемость кровеносных сосудов. Другой представитель семейства сосудистого эндотелиального фактора роста (СЭФР), плацентарный фактор роста, был также обнаружен в ворсинчатом трофобласте и средней оболочке более крупных стволовых сосудов. Основной фактор роста фибробластов экспрессируется в ворсинчатом трофобласте, его можно определить в среде, кондиционированной эксплантатом ворсинчатой ткани. Пролиферин и пролиферинассоциированный протеин, два ассоциированных с пролактином пептида, экспрессируемых гигантскими клетками трофобласта, были описаны как мощные регуляторы ангиогенеза в плаценте мышей, хотя роль их для плаценты человека еще неясна. Существуют клинические доказательства того, что у человека есть узкое «окно рецептивности матки», которое открывается в середине лютеиновой фазы. В это же время происходит формирование пиноподий на апикальной мембране эпителиальных клеток эндометрия. Идентификация пиноподий может иметь важнейшее значение для оценки рецептивности эндометрия у женщин с привычными нарушениями имплантации в анамнезе.
Важно отметить, что в норме у фертильных женщин пиноподий существуют с 6-го по 8-й день после овуляции, в то время как их образование у пациенток в цикле контролируемой гиперстимуляции яичников происходит на 1-2 дня раньше. Кроме индивидуальных вариаций времени формирования пиноподий, варьирует также и их количество у разных пациенток — от многочисленных до единичных. Интересно, что количество пиноподий тесно коррелирует с частотой имплантации после переноса эмбрионов в последующем цикле. Современный подход к стимуляции яичников при лечении методом ЭКО приводит к созданию супрафизиологических концентраций стероидов в фолликулярной и лютеиновой фазах цикла. Эти половые стероиды напрямую и опосредованно влияют на процессы созревания эндометрия, повышая его рецептивность. При использовании большинства протоколов стимуляции яичников описаны изменения развития эндометрия. В ряде экспериментов было показано, что высокие концентрации эстрадиола в день назначения ХГЧ отрицательно сказываются на рецептивности эндометрия. В циклах ЭКО возникают значительные нарушения функционирования желтого тела, в связи с чем в программе ЭКО широко используют поддержку желтого тела. Со времени внедрения в клиническую практику агонистов ГнРГ за счет поддержки лютеиновой фазы удалось существенно повысить частоту наступления беременности. Развитие эндометрия, рецептивного к эмбриону, — сложный процесс, который может легко нарушаться неадекватным назначением половых гормонов (гормональных препаратов). Техника переноса эмбрионов долгое время не пользовалась особым вниманием со стороны клиницистов и поэтому была наиболее уязвимым этапом ЭКО. На частоту имплантации, по-видимому, оказывают влияние такие факторы, как контаминация кончика катетера шеечной микрофлорой, провокация сократительной активности матки во время процедуры, тип катетера, УЗИ-контроль, локализация эмбриона в полости матки. Атравматичный перенос эмбриона необходим для успешной имплантации; эмбрион следует переносить в середину полости матки, на определенном расстоянии от дна. Для того чтобы можно было делать какие-либо определенные выводы, необходимо проведение крупного рандомизированного исследования по стандартизации трансцервикального переноса эмбрионов в полость матки. С возрастом фертильность женщины существенно снижается. Это обусловлено в основном возрастанием риска прерывания беременности либо сразу после зачатия, либо после имплантации эмбриона. Данные о достижении успешных клинических результатов у возрастных женщин при использовании донорских ооцитов, полученных от молодых женщин, наводит на мысль о том, что репродуктивное старение женщины обусловлено, скорее, снижением качества яйцеклеток, нежели старением матки и снижением ее рецептивности. За исключением некоторых возможных анатомических причин, играющих роль в возрастном снижении рецептивности эндометрия, многие другие эндометриальные факторы нуждаются в дальнейшем изучении, особенно у возрастных женщин. – Также рекомендуем “Современный взгляд на оплодотворение и имплантацию. Достижения ЭКО” Оглавление темы “Половое созревание”:
|
Источник