Внутренний слой клеток в сосудах
Оглавление темы “Общая ангиология.”:
1. Общая ангиология. Сосудистая система.
2. Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены.
3. Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.
4. Малый круг кровообращения.
5. Большой (телесный) круг кровообращения. Регионарное кровообращение.
Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены
Кровеносная система состоит из центрального органа – сердца – и находящихся в соединении с ним замкнутых трубок различного калибра, называемых кровеносными сосудами (лат. vas, греч. angeion – сосуд; отсюда – ангиология). Сердце своими ритмическими сокращениями приводит в движение всю массу крови, содержащуюся в сосудах.

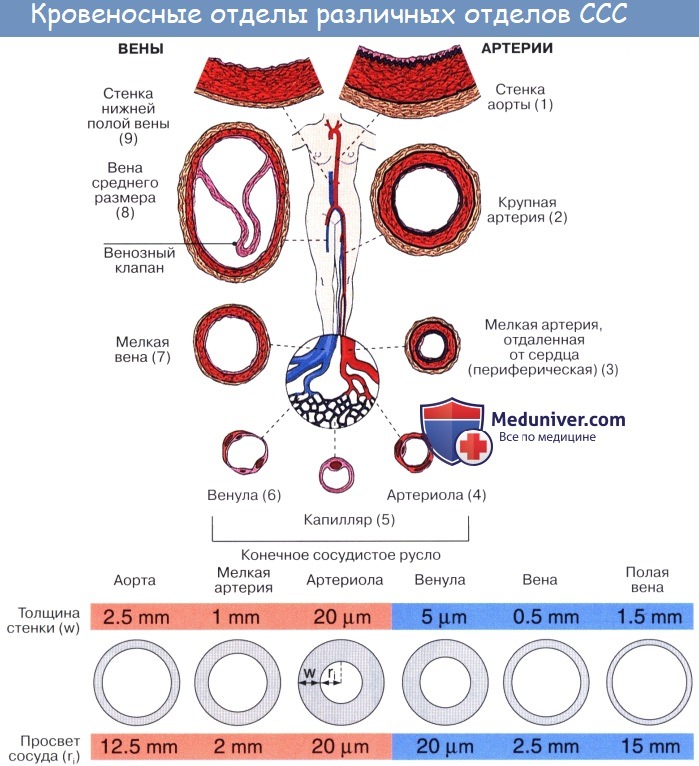
Артерии. Кровеносные сосуды, идущие от сердца к органам и несущие к ним кровь, называются артериями (аег – воздух, tereo – содержу; на трупах артерии пусты, отчего в старину считали их воздухоносными трубками).
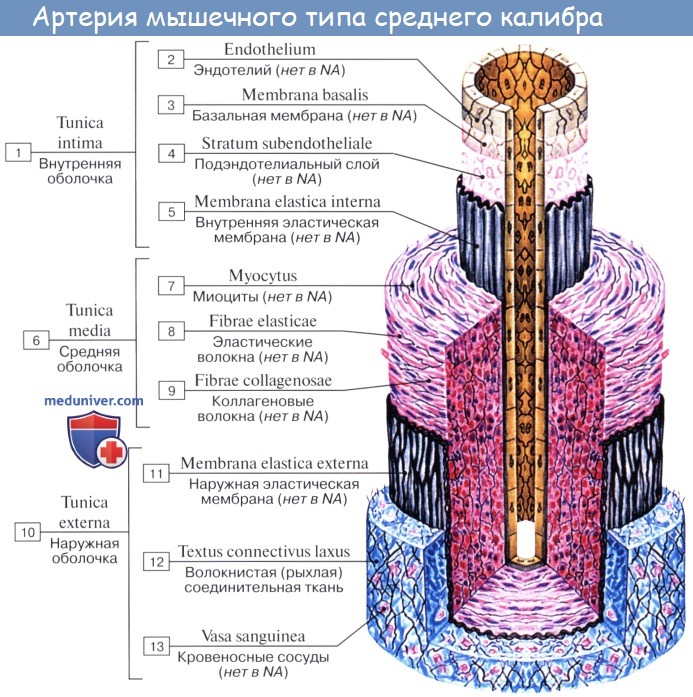
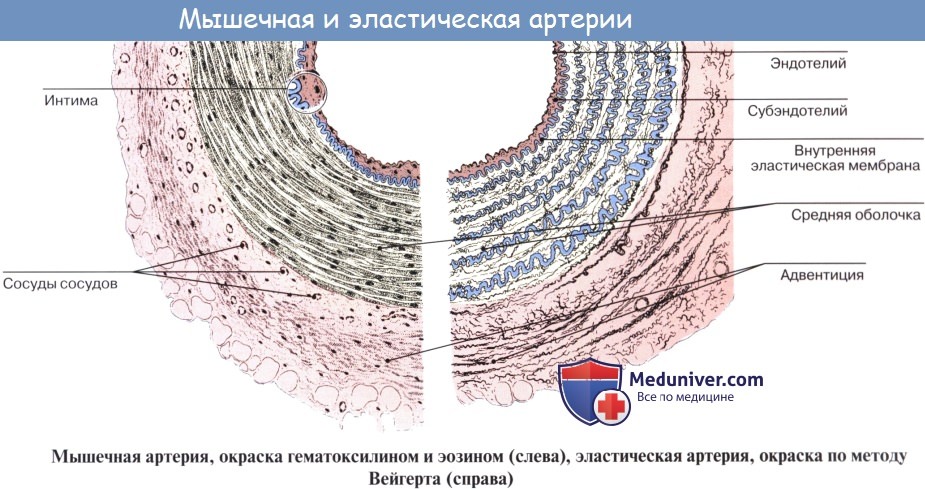
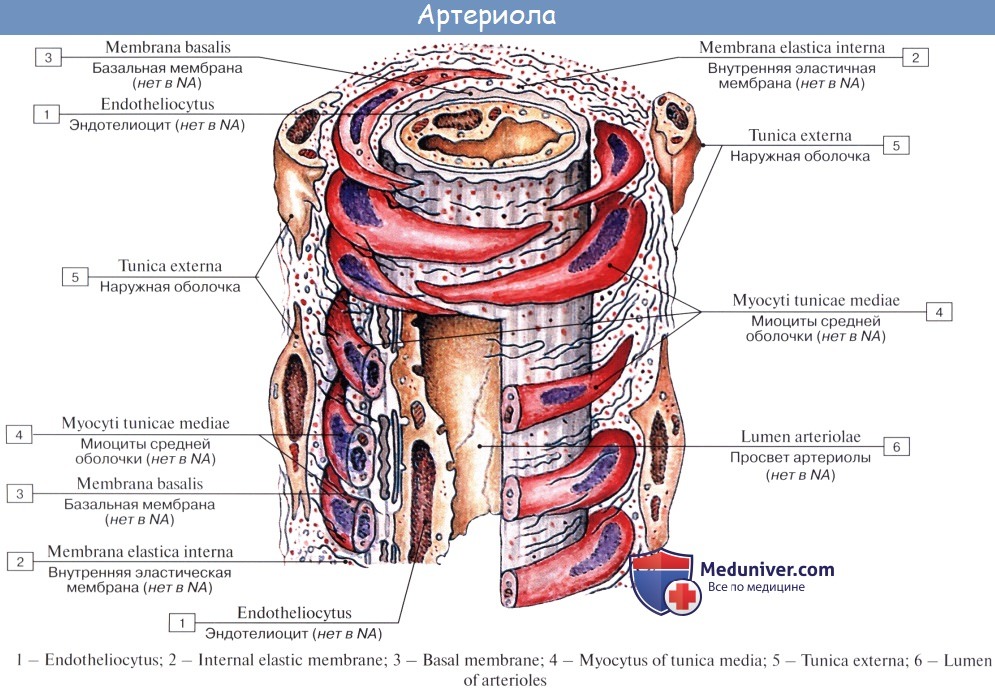
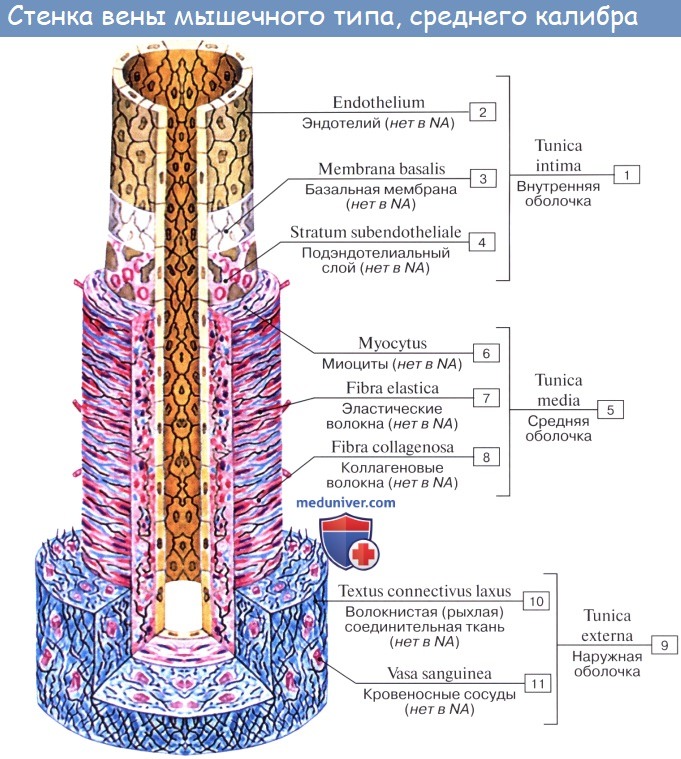
Стенка артерий состоит из трех оболочек. Внутренняя оболочка, tunica intima. выстлана со стороны просвета сосуда эндотелием, под которым лежат субэндотелий и внутренняя эластическая мембрана; средняя, tunica , построена из волокон неисчерченной мышечной ткани, миоцитов, чередующихся с эластическими волокнами; наружная оболочка, tunica externa, содержит соединительнотканые волокна. Эластические элементы артериальной стенки образуют единый эластический каркас, работающий как пружина и обусловливающий эластичность артерий.
По мере удаления от сердца артерии делятся на ветви и становятся все мельче и мельче. Ближайшие к сердцу артерии (аорта и ее крупные ветви) выполняют главным образом функцию проведения крови. В них на первый план выступает противодействие растяжению массой крови, которая выбрасывается сердечным толчком. Поэтому в стенке их относительно больше развиты структуры механического характера, т. е. эластические волокна и мембраны. Такие артерии называются артериями эластического типа. В средних и мелких артериях, в которых инерция сердечного толчка ослабевает и требуется собственное сокращение сосудистой стенки для дальнейшего продвижения крови, преобладает сократительная функция.
Она обеспечивается относительно большим развитием в сосудистой стенке мышечной ткани. Такие артерии называются артериями мышечного типа. Отдельные артерии снабжают кровью целые органы или их части.
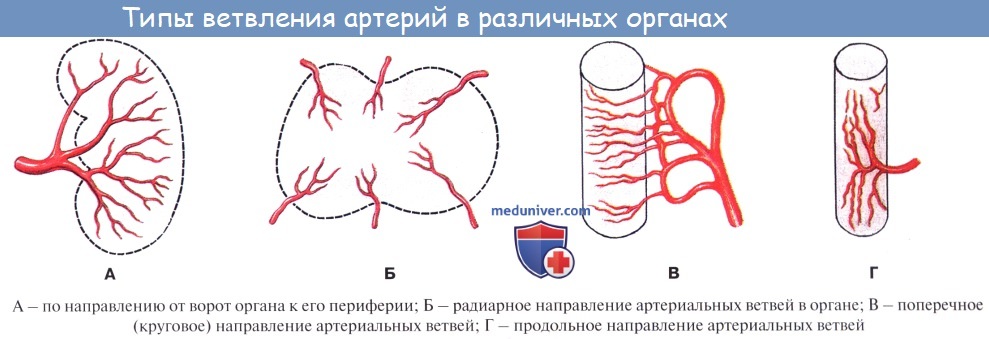
По отношению к органу различают артерии, идущие вне органа, до вступления в него – экстраорганные артерии, и их продолжения, разветвляющиеся внутри него – внутриорганные, или ингпраорганные, артерии. Боковые ветви одного и того же ствола или ветви различных стволов могут соединяться друг с другом. Такое соединение сосудов до распадения их на капилляры носит название анастомоза, или соустья (stoma – устье). Артерии, образующие анастомозы, называются анастомозирующими (их большинство).
Артерии, не имеющие анастомозов с соседними стволами до перехода их в капилляры (см. ниже), называются конечными артериями (например, в селезенке). Конечные, или концевые, артерии легче закупориваются кровяной пробкой (тромбом) и предрасполагают к образованию инфаркта (местное омертвение органа).
Последние разветвления артерий становятся тонкими и мелкими и потому выделяются под названием артериол.

Артериола отличается от артерии тем, что стенка ее имеет лишь один слой мышечных клеток, благодаря которому она осуществляет регулирующую функцию. Артериола продолжается непосредственно в прекапилляр, в котором мышечные клетки разрозненны и не составляют сплошного слоя. Прекапилляр отличается от артериолы еще и тем, что он не сопровождается венулой.
От прекапилляра отходят многочисленные капилляры.
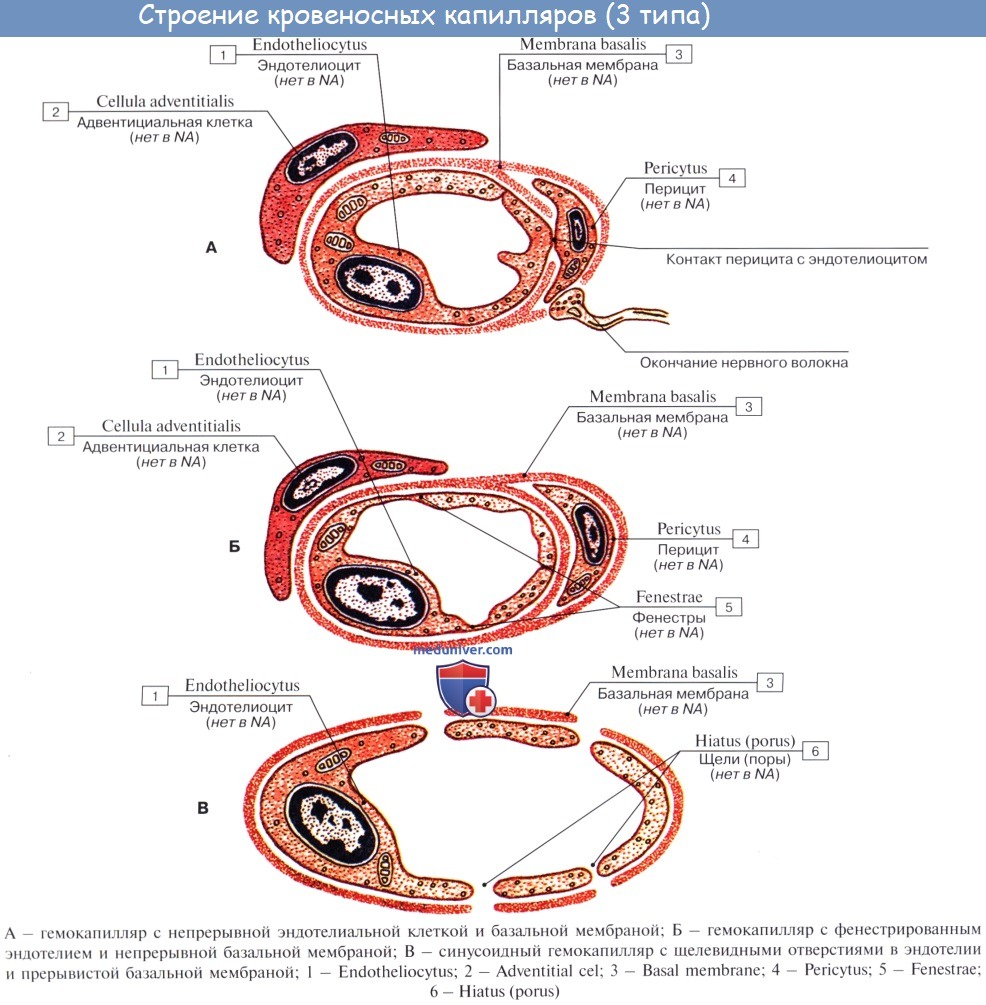
Капилляры представляют собой тончайшие сосуды, выполняющие обменную функцию. В связи с этим стенка их состоит из одного слоя плоских эндотелиальных клеток, проницаемого для растворенных в жидкости веществ и газов. Широко анастомозируя между собой, капилляры образуют сети (капиллярные сети), переходящие в посткапилляры, построенные аналогично прекапилляру. Посткапилляр продолжается в венулу, сопровождающую арте-риолу. Венулы образуют тонкие начальные отрезки венозного русла, составляющие корни вен и переходящие в вены.
 – Дополнительно: Гистология капилляра – Дополнительно: Гистология капилляра – Дополнительно: Гистология капилляра – Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра – Дополнительно: Гистология капилляра – Дополнительно: Гистология капилляра – Дополнительно: Гистология капилляра
Вены (лат. vena, греч. phlebs; отсюда флебит – воспаление вен) несут кровь в противоположном по отношению к артериям направлении, от органов к сердцу. Стенки их устроены по тому же плану, что и стенки артерий, но они значительно тоньше и в них меньше эластической и мышечной ткани, благодаря чему пустые вены спадаются, просвет же артерий на поперечном разрезе зияет; вены, сливаясь друг с другом, образуют крупные венозные стволы – вены, впадающие в сердце.
Вены широко анастомозируют между собой, образуя венозные сплетения.
Движение крови по венам осуществляется благодаря деятельности и присасывающему действию сердца и грудной полости, в которой во время вдоха создается отрицательное давление в силу разности давления в полостях, а также благодаря сокращению скелетной и висцеральной мускулатуры органов и другим факторам.
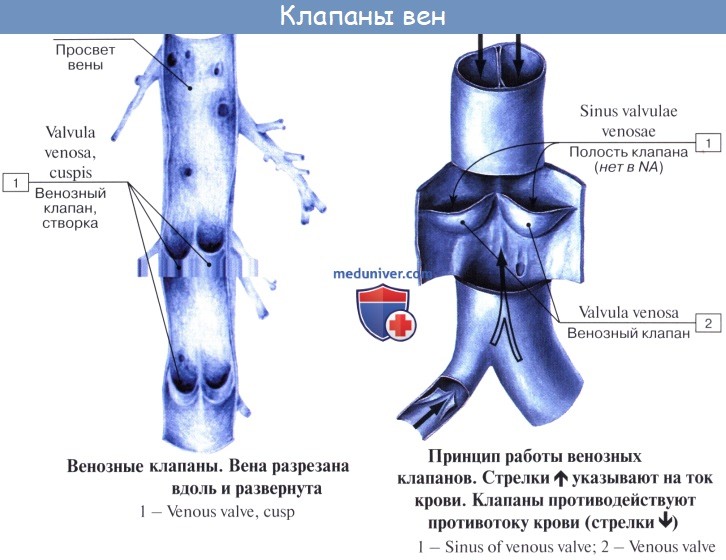
Имеет значение и сокращение мышечной оболочки вен, которая в венах нижней половины тела, где условия для венозного оттока сложнее, развитасильнее, чем в венах верхней части тела. Обратному току венозной крови препятствуют особые приспособления вен – клапаны, составляющие особенности венозной стенки. Венозные клапаны состоят из складки эндотелия, содержащей слой соединительной ткани. Они обращены свободным краем в сторону сердца и поэтому не препятствуют току крови в этом направлении, но удерживают ее от возвращения обратно.
Артерии и вены обычно идут вместе, причем мелкие и средние артерии сопровождаются двумя венами, а крупные – одной. Из этого правила, кроме некоторых глубоких вен, составляют исключение главным образом поверхностные вены, идущие в подкожной клетчатке и почти никогда не сопровождающие артерий. Стенки кровеносных сосудов имеют собственные обслуживающие их тонкие артерии и вены, vasa vasorum. Они отходят или от того же ствола, стенку которого снабжают кровью, или от соседнего и проходят в соединительнотканном слое, окружающем кровеносные сосуды и более или менее тесно связанном с их наружной оболочкой; этот слой носит название сосудистого влагалища, vagina vasorum.
В стенке артерий и вен заложены многочисленные нервные окончания (рецепторы и эффекторы), связанные с центральной нервной системой, благодаря чему по механизму рефлексов осуществляется нервная регуляция кровообращения. Кровеносные сосуды представляют обширные рефлексогенные зоны, играющие большую роль в нейро-гуморальной регуляции обмена веществ.
Соответственно функции и строению различных отделов и особенностям иннервации все кровеносные сосуды в последнее время слали делить на 3 группы: 1) присердечные сосуды, начинающие и заканчивающие оба круга кровообращения, – аорта и легочный ствол (т. е. артерии эластического типа), полые и легочные вены; 2) магистральные сосуды, служащие для распределения крови по организму. Это – крупные и средние экстраорганные артерии мышечного типа и экстраорганные вены; 3) органные сосуды, обеспечивающие обменные реакции между кровью и паренхимой органов. Это – внутриорганные артерии и вены, а также звенья микроциркуляторного русла.
– Также рекомендуем “Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.”
Источник
Строение кровеносных сосудовКровеносные сосуды развиваются из мезенхимы. Вначале закладывается первичная стенка, превращающаяся впоследствии во внутреннюю оболочку сосудов. Клетки мезенхимы, соединяясь, образуют полость будущих сосудов. Стенка первичного сосуда состоит из плоских клеток мезенхимы, образующих внутренний слой будущих сосудов. Этот слой плоских клеток принадлежит эндотелию. Позднее из окружающей мезенхимы формируется окончательная, более сложно построенная стенка сосуда. Характерно, что все сосуды в эмбриональном периоде закладываются и строятся как капилляры, и только в процессе их дальнейшего развития простая капиллярная стенка постепенно окружается различными структурными элементами, и капиллярный сосуд превращается либо в артерию, либо в вену, либо в лимфатический сосуд. Окончательно сформированные стенки сосудов как артерий, так и вен не на всем своем протяжении одинаковы, но как те, так и другие состоят из трех основных слоев (рис. 231). Общей для всех сосудов является тонкая внутренняя оболочка, или интима (tunica intima), выстланная со стороны полости сосудов тончайшими, весьма эластичными и плоскими многоугольными клетками эндотелия. Интима является непосредственным продолжением эндотелия эндокард да. Эта внутренняя оболочка с гладкой и ровной поверхностью предохраняет кровь от свертывания. Если эндотелий сосуда поврежден ранением, инфекцией, воспалительным или дистрофическим процессом и т. п., то у места повреждения образуются небольшие сгустки крови (свертки – тромбы), которые могут увеличиваться в размерах и вызывать закупорку сосуда. Иногда они отрываются от места образования, уносятся током крови и уже в качестве так называемых эмболов закупоривают сосуд в каком-либо другом месте. Действие, оказываемое таким тромбом или эмболом, зависит от того, где оказывается закупоренным сосуд. Так, закупорка сосуда в мозгу может вызывать паралич; закупорка венечной артерии сердца лишает сердечную мышцу притока крови, что выражается в тяжелом сердечном припадке и нередко влечет смерть. Закупорка сосуда, подходящего к какой-либо части тела или внутреннему органу, лишает его питания и может привести к омертвению (гангрене) снабжаемого участка органа. Рис. 231. Микроскопическое строение стенок сосудов. А – артерия; В – вена; С – капилляры. 1 – наружная оболочка (адвентиция); 2 – средняя оболочка (медиа, мышечная); 3 – внутренняя (интима); а – внутренняя эластическая оболочка; b – эндотелий. На капилляре видны границы эндотелиальных клеток Кнаружи от внутреннего слоя располагается средняя оболочка (), состоящая из круговых гладкомышечных волокон с примесью эластической соединительной ткани. Наружная оболочка сосудов (adventitia) облекает среднюю. Она во всех сосудах построена из фиброзной волокнистой соединительной ткани, содержащей преимущественно продольно расположенные эластические волокна и соединительнотканные клетки. На границе средней и внутренней, средней и наружной оболочки сосудов эластические волокна образуют как бы тонкую пластинку (membrana elastica interna, membrana elastica externa). В наружной и средней оболочках кровеносных сосудов разветвляются сосуды, питающие их стенку (vasa vasorum). Стенки капиллярных сосудов чрезвычайно тонки (около 2 μ) и состоят в основном из слоя эндотелиальных клеток, образующих трубку капилляра. Эта эндотелиальная трубка снаружи оплетена тончайшей сетью волоконец, на которых она подвешена, благодаря чему очень легко и без повреждений смещается. Волоконца отходят от тонкой, основной пленки, с которой связаны также особые клетки – перициты, охватывающие капилляры. Стенка капилляра легко проницаема для лейкоцитов и крови; именно на уровне капилляров через их стенку совершается обмен между кровью и тканевыми жидкостями, а также между кровью и внешней средой (в выделительных органах). Артерии и вены обычно принято делить на крупные, средние и мелкие. Самые же мелкие артерии и вены, переходящие в капилляры, называются артериолами и венулами. Стенка артериолы состоит из всех трех оболочек. Самая внутренняя эндотелиальная, а следующая за ней средняя построена из циркулярно расположенных гладких мышечных клеток. При переходе артериолы в капилляр в ее стенке отмечаются только одиночные гладкие мышечные клетки. С укрупнением же артерий количество мышечных клеток постепенно увеличивается до непрерывного кольцевого слоя – артерии мышечного типа. Строение мелких и средних артерий отличается еще некоторой особенностью. Под внутренней эндотелиальной оболочкой непосредственно расположен слой вытянутых и звездчатых клеток, которые в более крупных артериях образуют слой, играющий роль камбия (росткового слоя) для сосудов. Этот слой участвует в процессах регенерации стенки сосуда, т. е. он обладает свойством восстанавливать мышечный и эндотелиальный слои сосуда. В артериях среднего калибра или смешанного типа камбиальный (ростковый) слой более развит. Артерии крупного калибра (аорта, ее крупные ветви) называются артериями эластического типа. В их стенках преобладают эластические элементы; в средней оболочке концентрически заложены прочные эластические мембраны, между которыми лежит значительно меньшее количество гладких мышечных клеток. Камбиальный слой клеток, хорошо выраженный в мелких и средних артериях, в крупных артериях превращается в слой подэндотелиальной рыхлой соединительной ткани, богатой клетками. Благодаря эластичности стенок артерии, подобно резиновым трубкам, под напором крови могут легко растягиваться и не спадаются, если даже кровь из них выпущена. Все эластические элементы сосудов вместе образуют единый эластический остов, работающий, как пружина, каждый раз возвращая стенку сосуда в первоначальное состояние, как только наступит расслабление гладких мышечных волокон. Так как артериям, особенно крупным, приходится выдерживать довольно высокое кровяное давление, то их стенки отличаются весьма большой прочностью. Наблюдения и опыты показывают, что артериальные стенки могут выдерживать даже такое сильное давление, какое бывает в паровом котле обычного паровоза (15 атм.). Стенки вен обычно тоньше, чем стенки артерий, особенно их средняя оболочка. В венозной стенке также значительно меньше и эластической ткани, поэтому вены очень легко спадаются. Наружная оболочка построена из волокнистой соединительной ткани, в которой преобладают коллагеновые волокна. Особенностью вен является наличие в них клапанов в виде полулунных кармашков (рис. 232), образованных из удвоения внутренней оболочки (интимы). Однако клапаны находятся не во всех венах нашего тела; их лишены вены мозга и его оболочек, вены костей, а также значительная часть вен внутренностей. Клапаны чаще встречаются в венах конечностей и шеи, они открыты в сторону сердца, т. е. по направлению тока крови. Преграждая обратный отток, могущий возникнуть вследствие низкого давления крови и в силу закона тяжести (гидростатическое давление), клапаны облегчают ток крови. Рис. 232. А – схема, изображающая действие венозных клапанов; Б – клапаны на внутренней стенке вскрытой бедренной вены человека Если бы в венах не было клапанов, вся тяжесть столба крови высотой более 1 м давила бы на поступающую в нижнюю конечность кровь и этим сильно затрудняла бы кровообращение. Далее, если бы вены представляли собой негнущиеся трубки, одни клапаны не могли бы обеспечить циркуляцию крови, так как все равно весь столб жидкости давил бы на нижележащие отделы. Вены расположены среди больших скелетных мышц, которые, сокращаясь и расслабляясь, периодически сжимают венозные сосуды. Когда сокращающаяся мышца сжимает вену, клапаны, расположенные ниже места зажима, закрываются, а расположенные выше – открываются; когда же мышца расслабляется и вена вновь оказывается свободной от сжатия, верхние клапаны в ней закрываются и задерживают вышерасположенный столб крови, тогда как нижние открываются и дают возможность сосуду вновь наполниться поступающей снизу кровью. Такое нагнетающее действие мышц (или “мышечный насос”) в значительной степени помогает циркуляции крови; стояние в течение многих часов на одном месте, при котором мышцы мало помогают движению крови, утомляет больше, чем ходьба. |
Источник
Клетки, выстилающие внутреннюю поверхность кровеносных сосудов
Эндотелий представляет собой один слой плоских эндотелиальных клеток , выстилающих внутреннюю поверхность кровеносные сосуды и лимфатические сосуды . Эндотелий образует поверхность раздела между циркулирующей кровью или лимфой в просвете и остальной частью стенки сосуда. Эндотелиальные клетки образуют барьер между сосудами и тканью и контролируют поток веществ и жидкости в ткань и из нее.
Эндотелиальные клетки, находящиеся в прямом контакте с кровью, называются эндотелиальными клетками сосудов, тогда как клетки, находящиеся в прямом контакте с лимфой , известны как лимфатические эндотелиальные клетки. Эндотелиальные клетки сосудов выстилают всю систему кровообращения , от сердца до мельчайших капилляров .
. Эти клетки обладают уникальными функциями, включая фильтрацию жидкости , например, в клубочках почек, тонусе кровеносных сосудов , гемостазе , рекрутинге нейтрофилов и торговле гормонами. Эндотелий внутренних поверхностей камер сердца называется эндокардом . Нарушение функции может привести к серьезным проблемам со здоровьем во всем теле.
Структура
Эндотелий представляет собой тонкий слой единичных плоских (плоскоклеточных ) клеток, выстилающих внутреннюю поверхность кровеносных сосудов и лимфатические сосуды .
Эндотелий имеет мезодермальное происхождение. И кровеносные, и лимфатические капилляры состоят из одного слоя эндотелиальных клеток, называемого монослоем. На прямых участках кровеносного сосуда эндотелиальные клетки сосудов обычно выравниваются и удлиняются в направлении потока жидкости.
Терминология
фундаментальная модель анатомии , показатель термины, используемые для описания анатомических структур, проводят различие между эндотелиальными клетками и эпителиальными клетками на основе того, из каких тканей они развиваются, и заявляют, что присутствие виментина , а не кератиновые филаменты отделяют их от эпителиальных клеток. Многие считали эндотелий специализированной эпителиальнойтканью .
Функция
Эндотелий выстилает внутреннюю стенку сосудов, показанную здесь.
Эндотелий образует поверхность раздела между циркулирующей кровью или лимфой в просвете и остальной стенкой сосуда. Это создает барьер между сосудами и тканями и контролирует поток веществ и жидкости в ткань и из нее. Это контролирует прохождение материалов и прохождение белых кровяных телец в кровоток и из него. Чрезмерное или длительное увеличение проницаемости эндотелия, как в случае хронического воспаления, может привести к отеку ткани (отек ). Нарушение барьерной функции также влияет на экстравазацию рака.
Эндотелиальные клетки участвуют во многих других аспектах функции сосудов, включая:
- свертывание крови (тромбоз & фибринолиз ). Эндотелий обычно представляет собой поверхность, на которой кровь не свертывается, поскольку он содержит и экспрессирует вещества, препятствующие свертыванию, в том числе гепарансульфат , который действует как кофактор для активации антитромбина , протеаза, которая инактивирует несколько факторов каскада свертывания.
- Воспаление . Эндотелиальные клетки активно сигнализируют лейкоцитам иммунной системы во время воспаления
- Образование новых кровеносных сосудов (ангиогенез ).
- Сужение и увеличение кровеносного сосуда, называемое сужение сосудов и расширение сосудов и, следовательно, контроль артериального давления
образование кровеносных сосудов
Эндотелий участвует в образовании новых кровеносных сосудов, что называется ангиогенезом . Ангиогенез – это решающий процесс для развития органов у эмбриона и плода, а также восстановления поврежденных участков. Этот процесс запускается снижением тканевого кислорода (гипоксия) или недостаточным напряжением кислорода, что приводит к новому развитию кровеносных сосудов, выстланных эндотелием. клетки. Ангиогенез регулируется сигналами, которые стимулируют и замедляют этот процесс. Эти про- и антиангиогенные сигналы, включая интегрины, хемокины, ангиопоэтины, агенты, чувствительные к кислороду, соединительные молекулы и эндогенные ингибиторы. Ангиопоэтин-2 работает с VEGF для облегчения пролиферации клеток и миграции эндотелиальных клеток.
Общая схема ангиогенеза –
- связывание активирующих сигналов с поверхностными рецепторами эндотелиальных клеток сосудов.
- активированные эндотелиальные клетки высвобождают протеазы, приводящие к деградации базальной мембраны
- эндотелиальные клетки освобождаются, чтобы мигрировать из существующих кровеносных сосудов и начать пролиферировать, образуя продолжения к источнику ангиогенного стимула.
Клиническое значение
Эндотелиальная дисфункция или потеря надлежащей эндотелиальной функции признак сосудистых заболеваний и часто считается ключевым ранним событием в развитии атеросклероза . Нарушение функции эндотелия, вызывающее гипертонию и тромбоз, часто наблюдается у пациентов с ишемической болезнью сердца , сахарным диабетом , гипертонией , гиперхолестеринемией , а также у курильщиков . Также было показано, что эндотелиальная дисфункция является прогностическим фактором будущих неблагоприятных сердечно-сосудистых событий, а также присутствует при воспалительных заболеваниях, таких как ревматоидный артрит и системная красная волчанка.
Эндотелиальная дисфункция является результатом изменений функции эндотелия. После накопления жира (липид ) и при стимуляции воспалением эндотелиальные клетки активируются, что характеризуется экспрессией таких молекул, как E-селектин, VCAM-1 и ICAM-1, которые стимулируют адгезию иммунные клетки. Кроме того, активируются факторы транскрипции , которые представляют собой вещества, увеличивающие выработку белков в клетках; в частности AP-1 и NF-κB , что приводит к повышенной экспрессии цитокинов, таких как IL-1 , TNFα и IFNγ , которые способствует воспалению. Такое состояние эндотелиальных клеток способствует накоплению липидов и липопротеинов в интиме, что приводит к атеросклерозу и последующему привлечению лейкоцитов и тромбоцитов, а также пролиферации гладкомышечных клеток, что приводит к образованию жировой полосы. Повреждения, образующиеся в интиме, и стойкое воспаление приводят к десквамации эндотелия, которая разрушает эндотелиальный барьер, что приводит к травмам и, как следствие, дисфункции. Напротив, воспалительные стимулы также активируют NF-κB-индуцированную экспрессию деубиквитиназы A20 (TNFAIP3 ), которая, как было показано, внутренне восстанавливает эндотелиальный барьер.
Один из основных механизмов эндотелиальная дисфункция – это уменьшение оксида азота , часто из-за высоких уровней асимметричного диметиларгинина , который мешает нормальному L-аргинину -стимулированному азотному синтез оксидов и поэтому приводит к гипертонии. Наиболее распространенным механизмом эндотелиальной дисфункции является увеличение активных форм кислорода , которые могут снижать продукцию и активность оксида азота посредством нескольких механизмов. Сигнальный белок ERK5 необходим для поддержания нормальной функции эндотелиальных клеток. Еще одним последствием повреждения эндотелия является высвобождение патологических количеств фактора фон Виллебранда , которые способствуют агрегации и адгезии тромбоцитов к субэндотелию и, таким образом, образованию потенциально смертельных тромбов.
Исследования
В терапии рака разработка и доставка антиангиогенных препаратов является очень многообещающим направлением, и восстановление сосудистого гомеостаза имеет большой потенциал для лечения ишемических заболеваний тканей.
В апреле 2020 года впервые было сообщено о наличии вирусных элементов в эндотелиальных клетках 3 пациентов, умерших от COVID-19 . Исследователи из Цюрихского университета и Гарвардской медицинской школы сочли эти результаты признаком общего эндотелиита в различных органах, воспалительной реакции эндотелия. к инфекции, которая может привести или, по крайней мере, способствовать полиорганной недостаточности у пациентов с Covid-19 с сопутствующими заболеваниями, такими как сахарный диабет, гипертония и сердечно-сосудистые заболевания.
История
В 1958 году Тодд продемонстрировал, что эндотелий в кровеносных сосудах человека обладает фибринолитической активностью.
См. также
Источники
Внешние ссылки
- Анатомическое фото: Ci rculatory / columns / capillaries1 / capillaries3 – Сравнительная органология в Калифорнийском университете, Дэвис, «Капилляры, нефенестрированные (EM, низкий)»
- Изображение гистологии: 21402ooa – Система обучения гистологии в Бостонском университете
- Эндотелий и воспаление
- Активация тромбоцитов , Вашингтонский университет
Источник
