Внутренняя оболочка кровеносного сосуда
Оглавление темы “Общая ангиология.”:
1. Общая ангиология. Сосудистая система.
2. Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены.
3. Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.
4. Малый круг кровообращения.
5. Большой (телесный) круг кровообращения. Регионарное кровообращение.
Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены
Кровеносная система состоит из центрального органа — сердца — и находящихся в соединении с ним замкнутых трубок различного калибра, называемых кровеносными сосудами (лат. vas, греч. angeion — сосуд; отсюда — ангиология). Сердце своими ритмическими сокращениями приводит в движение всю массу крови, содержащуюся в сосудах.

Артерии. Кровеносные сосуды, идущие от сердца к органам и несущие к ним кровь, называются артериями (аег — воздух, tereo — содержу; на трупах артерии пусты, отчего в старину считали их воздухоносными трубками).
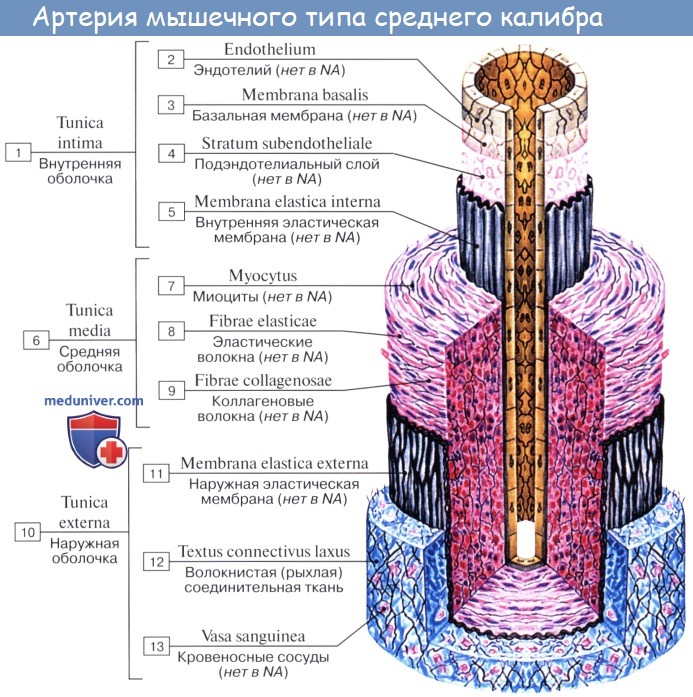
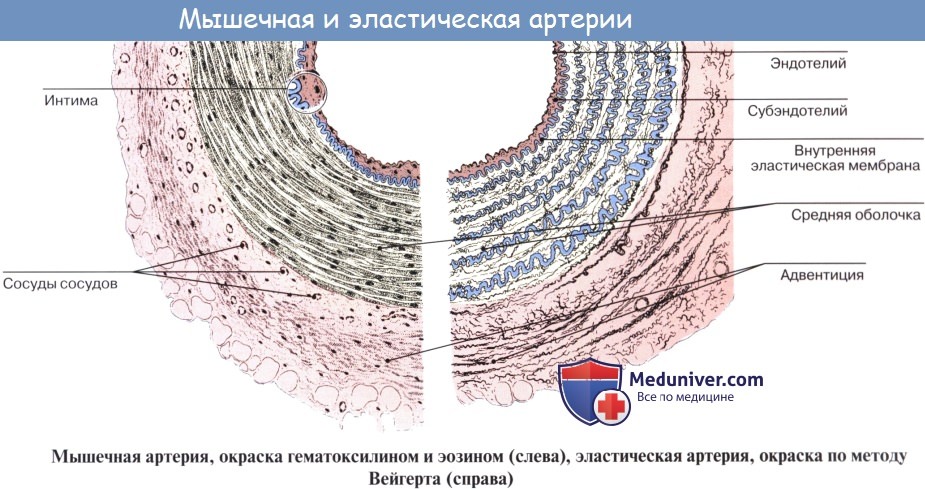
Стенка артерий состоит из трех оболочек. Внутренняя оболочка, tunica intima. выстлана со стороны просвета сосуда эндотелием, под которым лежат субэндотелий и внутренняя эластическая мембрана; средняя, tunica media, построена из волокон неисчерченной мышечной ткани, миоцитов, чередующихся с эластическими волокнами; наружная оболочка, tunica externa, содержит соединительнотканые волокна. Эластические элементы артериальной стенки образуют единый эластический каркас, работающий как пружина и обусловливающий эластичность артерий.
По мере удаления от сердца артерии делятся на ветви и становятся все мельче и мельче. Ближайшие к сердцу артерии (аорта и ее крупные ветви) выполняют главным образом функцию проведения крови. В них на первый план выступает противодействие растяжению массой крови, которая выбрасывается сердечным толчком. Поэтому в стенке их относительно больше развиты структуры механического характера, т. е. эластические волокна и мембраны. Такие артерии называются артериями эластического типа. В средних и мелких артериях, в которых инерция сердечного толчка ослабевает и требуется собственное сокращение сосудистой стенки для дальнейшего продвижения крови, преобладает сократительная функция.
Она обеспечивается относительно большим развитием в сосудистой стенке мышечной ткани. Такие артерии называются артериями мышечного типа. Отдельные артерии снабжают кровью целые органы или их части.
По отношению к органу различают артерии, идущие вне органа, до вступления в него — экстраорганные артерии, и их продолжения, разветвляющиеся внутри него — внутриорганные, или ингпраорганные, артерии. Боковые ветви одного и того же ствола или ветви различных стволов могут соединяться друг с другом. Такое соединение сосудов до распадения их на капилляры носит название анастомоза, или соустья (stoma — устье). Артерии, образующие анастомозы, называются анастомозирующими (их большинство).
Артерии, не имеющие анастомозов с соседними стволами до перехода их в капилляры (см. ниже), называются конечными артериями (например, в селезенке). Конечные, или концевые, артерии легче закупориваются кровяной пробкой (тромбом) и предрасполагают к образованию инфаркта (местное омертвение органа).
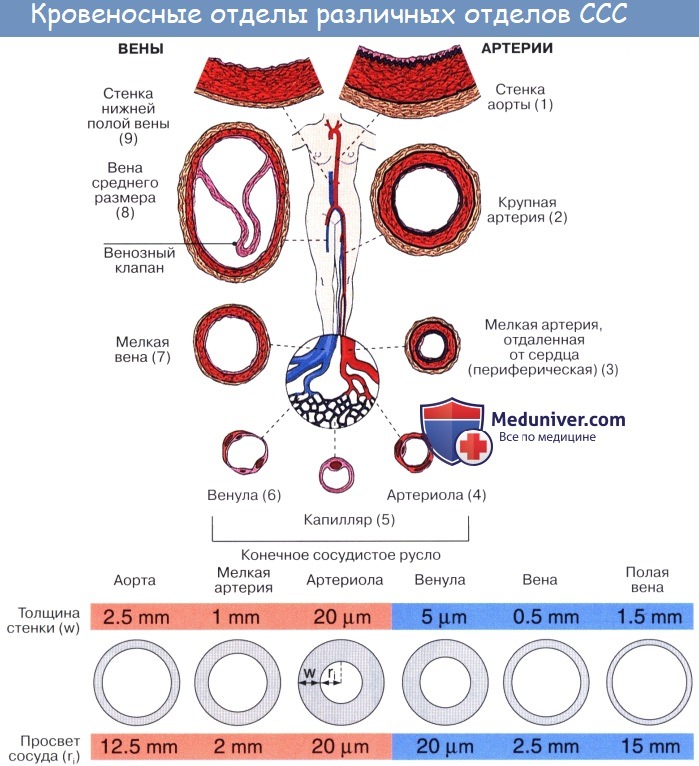
Последние разветвления артерий становятся тонкими и мелкими и потому выделяются под названием артериол.

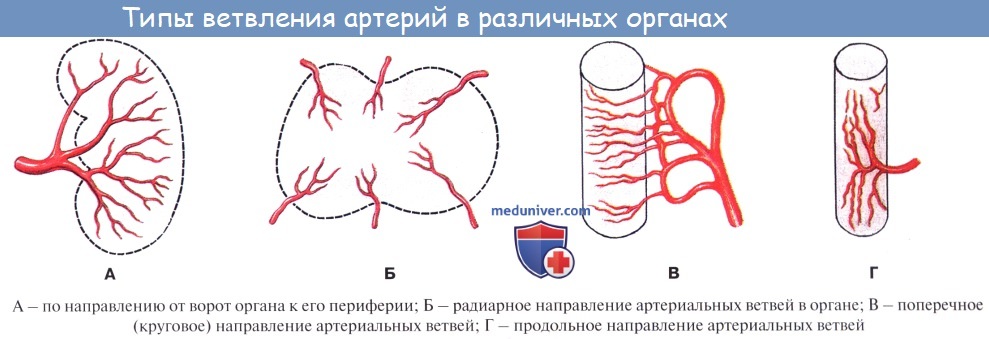
Артериола отличается от артерии тем, что стенка ее имеет лишь один слой мышечных клеток, благодаря которому она осуществляет регулирующую функцию. Артериола продолжается непосредственно в прекапилляр, в котором мышечные клетки разрозненны и не составляют сплошного слоя. Прекапилляр отличается от артериолы еще и тем, что он не сопровождается венулой.
От прекапилляра отходят многочисленные капилляры.
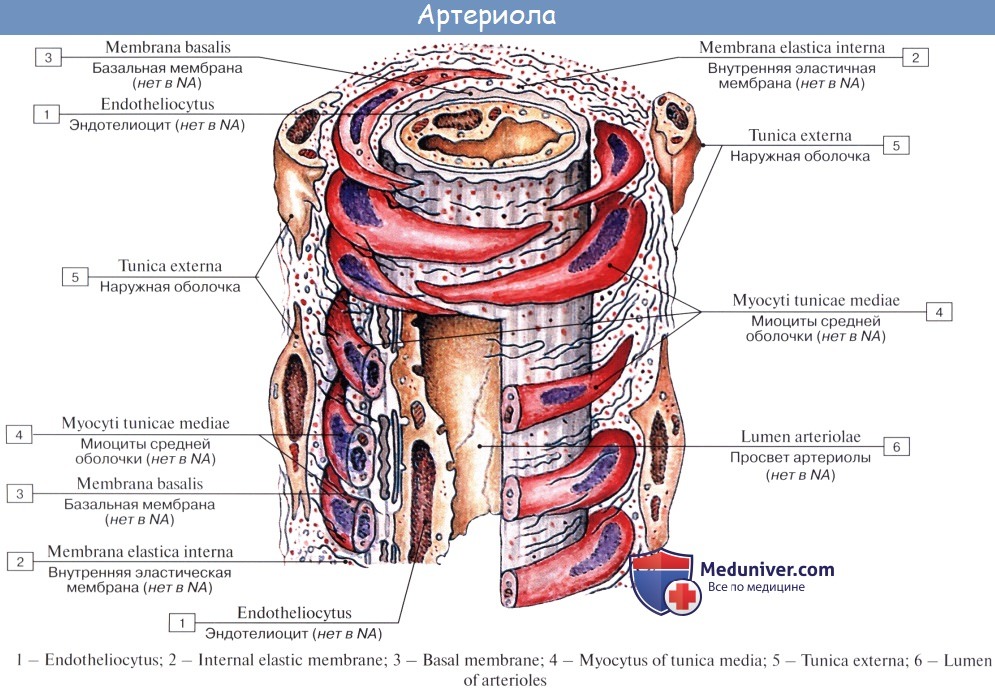
Капилляры представляют собой тончайшие сосуды, выполняющие обменную функцию. В связи с этим стенка их состоит из одного слоя плоских эндотелиальных клеток, проницаемого для растворенных в жидкости веществ и газов. Широко анастомозируя между собой, капилляры образуют сети (капиллярные сети), переходящие в посткапилляры, построенные аналогично прекапилляру. Посткапилляр продолжается в венулу, сопровождающую арте-риолу. Венулы образуют тонкие начальные отрезки венозного русла, составляющие корни вен и переходящие в вены.
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
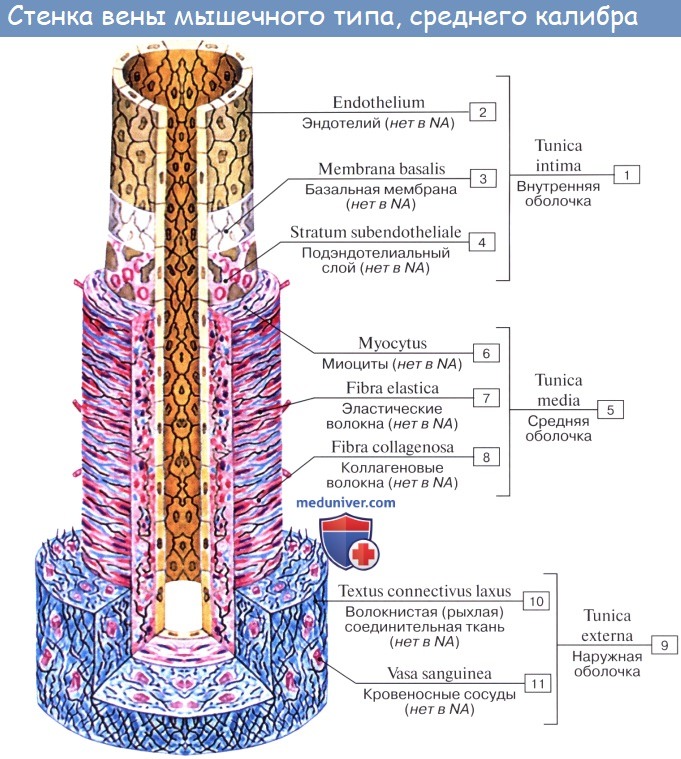
Вены (лат. vena, греч. phlebs; отсюда флебит — воспаление вен) несут кровь в противоположном по отношению к артериям направлении, от органов к сердцу. Стенки их устроены по тому же плану, что и стенки артерий, но они значительно тоньше и в них меньше эластической и мышечной ткани, благодаря чему пустые вены спадаются, просвет же артерий на поперечном разрезе зияет; вены, сливаясь друг с другом, образуют крупные венозные стволы — вены, впадающие в сердце.
Вены широко анастомозируют между собой, образуя венозные сплетения.
Движение крови по венам осуществляется благодаря деятельности и присасывающему действию сердца и грудной полости, в которой во время вдоха создается отрицательное давление в силу разности давления в полостях, а также благодаря сокращению скелетной и висцеральной мускулатуры органов и другим факторам.
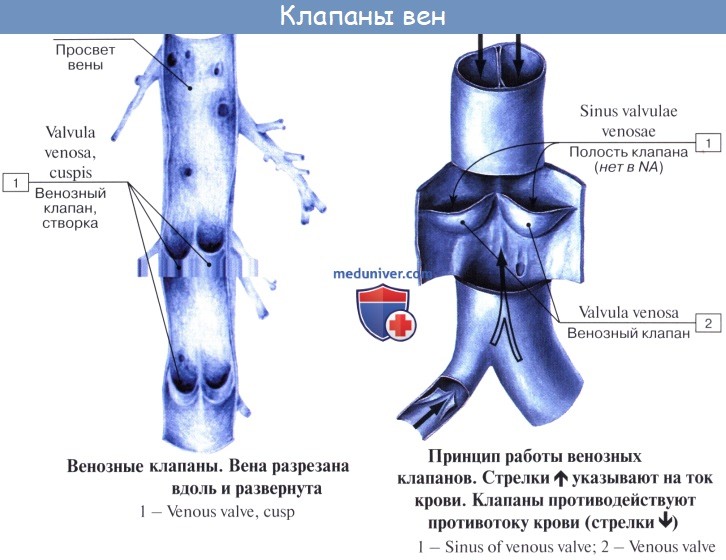
Имеет значение и сокращение мышечной оболочки вен, которая в венах нижней половины тела, где условия для венозного оттока сложнее, развитасильнее, чем в венах верхней части тела. Обратному току венозной крови препятствуют особые приспособления вен — клапаны, составляющие особенности венозной стенки. Венозные клапаны состоят из складки эндотелия, содержащей слой соединительной ткани. Они обращены свободным краем в сторону сердца и поэтому не препятствуют току крови в этом направлении, но удерживают ее от возвращения обратно.
Артерии и вены обычно идут вместе, причем мелкие и средние артерии сопровождаются двумя венами, а крупные — одной. Из этого правила, кроме некоторых глубоких вен, составляют исключение главным образом поверхностные вены, идущие в подкожной клетчатке и почти никогда не сопровождающие артерий. Стенки кровеносных сосудов имеют собственные обслуживающие их тонкие артерии и вены, vasa vasorum. Они отходят или от того же ствола, стенку которого снабжают кровью, или от соседнего и проходят в соединительнотканном слое, окружающем кровеносные сосуды и более или менее тесно связанном с их наружной оболочкой; этот слой носит название сосудистого влагалища, vagina vasorum.
В стенке артерий и вен заложены многочисленные нервные окончания (рецепторы и эффекторы), связанные с центральной нервной системой, благодаря чему по механизму рефлексов осуществляется нервная регуляция кровообращения. Кровеносные сосуды представляют обширные рефлексогенные зоны, играющие большую роль в нейро-гуморальной регуляции обмена веществ.
Соответственно функции и строению различных отделов и особенностям иннервации все кровеносные сосуды в последнее время слали делить на 3 группы: 1) присердечные сосуды, начинающие и заканчивающие оба круга кровообращения, — аорта и легочный ствол (т. е. артерии эластического типа), полые и легочные вены; 2) магистральные сосуды, служащие для распределения крови по организму. Это — крупные и средние экстраорганные артерии мышечного типа и экстраорганные вены; 3) органные сосуды, обеспечивающие обменные реакции между кровью и паренхимой органов. Это — внутриорганные артерии и вены, а также звенья микроциркуляторного русла.
– Также рекомендуем “Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.”
Источник
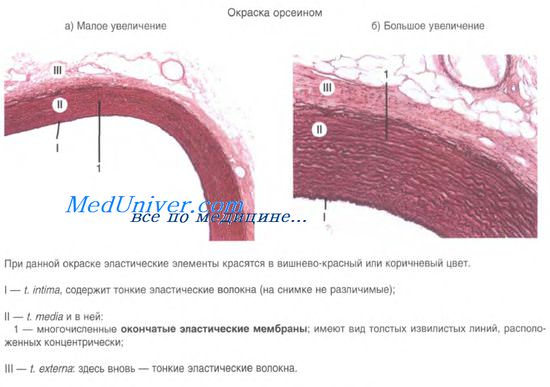
Оболочки кровеносных сосудов: интима, средняя оболочка, адвентиция
Все кровеносные сосуды, превышающие определенный диаметр, имеют ряд общих структурных признаков и характеризуются сходным планом строения. Однако даже между однотипными сосудами могут встречаться резко выраженные структурные различия.
С другой стороны, различия между сосудами разных типов часто могут быть неотчетливо выраженными из-за плавного перехода сосуда одного типа в сосуд другого типа.
Внутренняя оболочка кровеносного сосуда
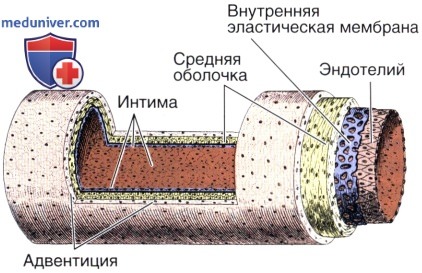
Внутренняя оболочка, или интима (лат. tunica intima, tunica interna), состоит из одного слоя эндотелиальных клеток, под которым располагается поддерживающий его подэндотелиальный слой, образованный рыхлой соединительной тканью с отдельными гладкими мышечными клетками.
В артериях внутреннюю оболочку от средней отделяет внутренняя эластическая пластинка (мембрана) — самый наружный компонент внутренней оболочки. В этой мембране, состоящей из эластина, имеются отверстия (фенестры), которые обеспечивают диффузию веществ, питающих клетки в глубине сосудистой стенки.
Вследствие отсутствия кровяного давления и сокращения сосуда во время смерти внутренняя оболочка артерии на тканевых срезах обычно имеет волнообразный вид.
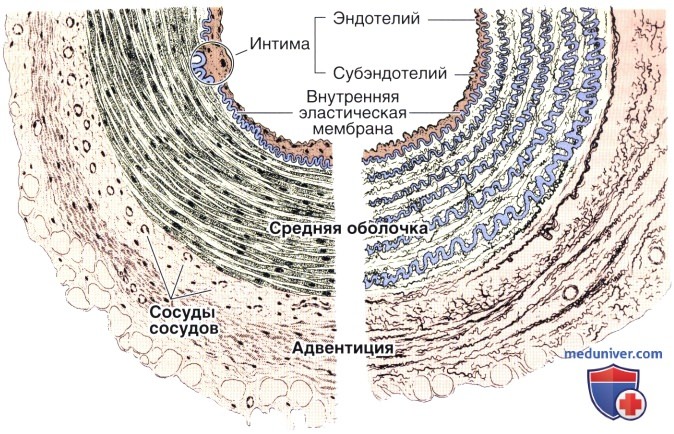
Мышечная артерия средних размеров (рисунок).
На обычных гистологических препаратах слои выглядят толще, чем показано на рисунке, который, однако, отражает действительную прижизненную архитектонику сосуда.
В момент наступления смерти артерия сильно сокращается, в результате чего ее просвет уменьшается, внутренняя эластическая мембрана становится волнообразной, а мышечная оболочка утолщается.
Мышечная артерия (слева) при окраске гематоксилином и эозином и эластическая артерия (справа), окрашенная методом Вейгерта (рисунки).
Средняя оболочка мышечной артерии содержит преимущественно гладкую мышечную ткань, тогда как средняя оболочка эластической артерии образована слоями гладких мышечных клеток, чередующимися с эластическими мембранами.
В адвентиции и наружной части средней оболочки имеются мелкие кровеносные сосуды (vasa vasorum), а также эластические и коллагеновые волокна.
Средняя оболочка кровеносного сосуда
Средняя оболочка (лат. tunica media) состоит преимущественно из концентрических слоев спирально закрученных гладких мышечных клеток. Между этими клетками располагаются в вариабельном числе эластические волокна и мембраны, ретикулярные волокна (коллаген III типа), протеогликаны и гликопротеины.
Клеточным источником этого межклеточного вещества являются гладкие мышечные клетки. В артериях в средней оболочке имеется тонкая наружная эластическая пластинка (мембрана), которая отделяет ее от адвентиции.
Адвентиция кровеносного сосуда
Адвентиция — адвентициальная, или наружная, оболочка (лат. tunica adventitia, tunica externa) — состоит главным образом из коллагена и эластических волокон. Коллаген, присутствующий в адвентиции, относится к I типу. Адвентициальная оболочка постепенно переходит в соединительную ткань органа, внутри которого проходит данный сосуд.
Сосуды сосудов
Крупные сосуды обычно содержат так называемые сосуды сосудов (лат. vasa vasorum) — артериолы, капилляры и венулы, обильно разветвляющиеся в адвентиции и наружной части средней оболочки.
Vasa vasorum приносят метаболиты в адвентицию и среднюю оболочку, так как в крупных сосудах оболочки настолько толстые, что их невозможно питать только за счет диффузии веществ из крови, находящейся в просвете. Vasa vasorum более часто встречаются в венах, нежели в артериях. В средних и крупных артериях интима и наиболее внутренняя часть средней оболочки не содержат vasa vasorum. Эти слои получают кислород и питательные вещества благодаря диффузии из крови, циркулирующей в просвете сосуда.
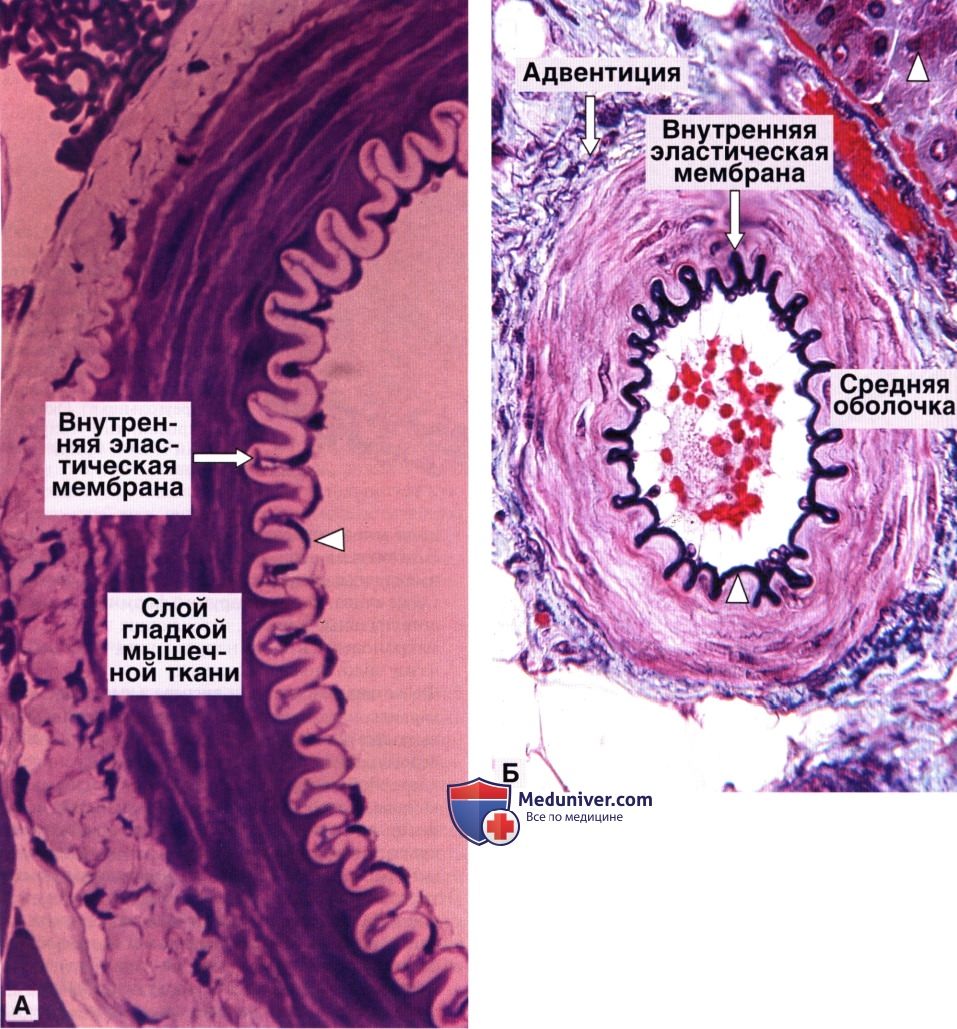
Мелкие артерии (поперечный срез).
А — эластическая мембрана не окрашена и имеет вид бледной фестончатой полоски, лежащей сразу же под эндотелием (треугольник). Среднее увеличение.
Б — мелкая артерия с отчетливо окрашенной внутренней эластической мембраной (треугольник). Малое увеличение.
Видео лекция гистология артерий, вен, микроциркуляторного русла, лимфатических сосудов, сердца
– Читать далее “Иннервация кровеносных сосудов”
Источник
Стенка кровеносного сосуда состоит из нескольких слоев: внутреннего 2. Мышечный тип строения имеют внутриорганные артерии, | 3. Вены по строению отличаются от артерий, что зависит от 365. Однослойная сеть кровеносных капилляров слизистой оболочки мочевого пузыря. 4. Кровеносные капилляры имеют диаметр 5—13 мкм, но |
Источник
Сосуды микроциркуляторного русла. Артериолы. Прекапилляры. Посткапилляры. Венулы.По мере уменьшения калибра артерий все оболочки их стенок становятся тоньше. Артерии постепенно переходят в артериолы, с которых начинается микроциркуляторное сосудистое русло (МЦР). Через стенки его сосудов осуществляется обмен веществ между кровью и тканями, поэтому микроциркуляторное русло именуется обменным звеном сосудистой системы. Постоянно происходящий обмен воды, ионов, микро- и макромолекул между кровью, тканевой средой и лимфой, представляет собой процесс микроциркуляции, от состояния которого зависит поддержание постоянства внутритканевого и внутриорганного гомеостаза. В составе МЦР различают артериолы, прекапилляры (прекапиллярные артериолы), гемокапилляры, посткапилляры (посткапиллярные венулы) и венулы. Артериолы — мелкие сосуды диаметром 50-100 мкм, постепенно переходящие в капилляры. Основная функция артериол — регулирование притока крови в основное обменное звено МЦР — гемокапилляры. В их стенке еще сохраняются все три оболочки, свойственные более крупным сосудам, хотя они и становятся очень тонкими. Внутренний просвет артериол выстлан эндотелием, под которым лежат единичные клетки подэндотелиального слоя и тонкая внутренняя эластическая мембрана. В средней оболочке спиралевидно располагаются гладкие миоциты. Они образуют всего 1-2 слоя. Гладкие мышечные клетки имеют непосредственный контакт с эндотелиоцитами, благодаря наличию перфораций во внутренней эластической мембране и в базальной мембране эндотелия. Эндотелио-миоцитарные контакты обеспечивают передачу сигналов от эндотелиоцитов, воспринимающих изменение концентраций биологически активных соединений, регулирующих тонус артериол, на гладкомышечные клетки. Характерным для артериол является также наличие миомиоцитарных контактов, благодаря которым артериолы выполняют свою роль “кранов сосудистой системы” (Сеченов И.М.). Артериолы обладают выраженной сократительной активностью, называемой вазомоцией. Наружная оболочка артериол чрезвычайно тонка и сливается с окружающей соединительной тканью.
Прекапилляры (прекапиллярные артериолы) — тонкие микрососуды (диаметром около 15 мкм), отходящие от артериол и переходящие в гемокапилляры. Их стенка состоит из эндотелия, лежащего на базальной мембране, гладкомышечных клеток, расположенных поодиночке и наружных адвентициальных клеток. В местах отхождения от прекапиллярных артериол кровеносных капилляров имеются гладкомышечные сфинктеры. Последние регулируют приток крови к отдельным группам гемокапилляров и при отсутствии выраженной функциональной нагрузки на орган большая часть прекапиллярных сфинктеров закрыта. В области сфинктеров гладкие миоциты формируют несколько циркулярных слоев. Эндотелиоциты имеют большое количество хеморецепторов и образуют множество контактов с миоцитами. Эти особенности строения позволяют прекапиллярным сфинктерам реагировать на действие биологически активных соединений и изменять приток крови в гемокапилляры. Гемокапилляры. Наиболее тонкостенные сосуды микроциркуляторного русла, по которым кровь транспортируется из артериального звена в венозное. Из этого правила есть исключения: в клубочках почек гемокапилляры располагаются между приносящими и выносящими артериолами. Такие атипично расположенные кровеносные капилляры образуют сети, называемые чудесными. Функциональное значение гемокапилляров чрезвычайно велико. Они обеспечивают направленное движение крови и обменные процессы между кровью и тканями. По диаметру гемокапилляры подразделяются на узкие (5-7 мкм), широкие (8-12 мкм), синусоидные (20-30 мкм и более с меняющимся по ходу диаметром) и лакуны. Стенка кровеносных капилляров состоит из клеток — эндотелиоцитов и перицитов, а также неклеточного компонента — базальной мембраны. Снаружи капилляры окружены сетью ретикулярных волокон. Внутренняя выстилка гемокапилляров образована однослойным пластом плоских эндотелиоцитов. Стенку капилляра в поперечнике образуют от одной до четырех клеток. Эндотелиоциты имеют полигональную форму, содержат, как правило, одно ядро и все органеллы. Наиболее характерными ультраструктурами их цитоплазмы являются пиноцитозные везикулы. Последних особенно много в тонких периферических (маргинальных) частях клеток. Пиноцитозные везикулы связаны с плазмолеммой наружной (люминальной) и внутренней (аблюминальной) поверхностей эндотелиоцитов. Их образование отражает процесс трансэндотелиального переноса веществ. При слиянии пиноцитозных пузырьков формируются сплошные трансэндотелиальные канальцы. Плазмолемма люминальной поверхности эндотелиальных клеток покрыта гликокаликсом, выполняющим функцию адсорбции и активного поглощения из крови продуктов обмена веществ и метаболитов. Здесь эндотелиальные клетки образуют микровыросты, численность которых отражает степень функциональной транспортной активности гемокапилляров. В эндотелии гемокапилляров ряда органов наблюдаются “отверстия” (фенестры) диаметром около 50-65 нм, закрытые диафрагмой толщиной 4-6 нм. Их присутствие облегчает течение обменных процессов. Эндотелиальные клетки обладают динамическим сцеплением и непрерывно скользят одна относительно другой, образуя интердигитации, щелевые и плотные контакты. Между эндотелиоцитами в гемокапиллярах некоторых органов обнаруживаются щелевидные поры и прерывистая базальная мембрана. Эти межклеточные щели служат еще одним из путей транспорта веществ между кровью и тканями. Снаружи от эндотелия располагается базальная мембрана толщиной 25-35 нм. Она состоит из тонких фибрилл, погруженных в гомогенный липопротеиновый матрикс. Базальная мембрана в отдельных участках по длиннику гемокапилляра расщепляется на два листка, между которыми лежат перициты. Они оказываются как бы “замурованными” в базальной мембране. Полагают, что деятельность и изменение диаметра кровеносных капилляров регулируется, благодаря способности перицитов набухать и отбухать. Аналогом наружной оболочки сосудов в гемокапиллярах служат адвентициальные (периваскулярные) клетки вместе с преколлагеновыми фибриллами и аморфным веществом. Для гемокапилляров характерна органная специфичность строения. В этой связи различают три типа капилляров: 1) непрерывные, или капилляры соматического типа, — располагаются в мозгу, мышцах, коже; 2) фенестрированные, или капилляры висцерального типа, — располагаются в эндокринных органах, почках, желудочно-кишечном тракте; 3) прерывистые, или капилляры синусоидного типа, — располагаются в селезенке, печени. В гемокапиллярах соматического типа эндотелиоциты соединены друг с другом с помощью плотных контактов и образуют сплошную выстилку. Базальная мембрана их также непрерывная. Присутствие подобных капилляров со сплошной эндотелиальной выстилкой в мозгу, например, необходимо для надежности гемато-энцефалического барьера. Гемо-капилляры висцерального типа выстланы эндотелиоцитами с фенестрами. Базальная мембрана при этом непрерывная. Капилляры этого типа характерны для органов, в которых обменно-метаболические отношения с кровью более тесные — эндокринные железы выделяют в кровь свои гормоны, в почках из крови фильтруются шлаки, в желудочно-кишечном тракте в кровь и лимфу всасываются продукты расщепления пищи. В прерывистых (синусоидных) гемокапиллярах между эндотелиоцитами имеются щели, или поры. Базальная мембрана в этих участках отсутствует. Такие гемокапилляры присутствуют в органах кроветворения (через поры в их стенке в кровь поступают созревшие форменные элементы крови), печени, которая выполняет множество метаболических функций и клетки которой “нуждаются” в максимально тесном контакте с кровью. Количество гемокапилляров в разных органах неодинаково: на поперечном срезе в мышце, например, на 1 мм2 площади насчитывается до 400 капилляров, тогда как в коже — всего 40. В обычных физиологических условиях до 50 % гемокапилляров являются нефункционирующими. Количество “открытых” капилляров зависит от интенсивности работы органа. Кровь протекает через капилляры со скоростью 0,5 мм/с под давлением 20-40 мм рт. ст. Посткапилляры, или посткапиллярные венулы, — это сосуды диаметром около 12-30 мкм, образующиеся при слиянии нескольких капилляров. Посткапилляры по сравнению с капиллярами имеют больший диаметр и в составе стенки чаще встречаются перициты. Эндотелий фенестрированного типа. На уровне посткапилляров происходят также активные обменные процессы и осуществляется миграция лейкоцитов. Венулы образуются при слиянии посткапилляров. Начальным звеном венулярного отдела МЦР являются собирательные венулы. Они имеют диаметр около 30-50 мкм и не содержат в структуре стенки гладких миоцитов. Собирательные венулы продолжаются в мышечные, диаметр которых достигает 50-100 мкм. В этих венулах имеются гладкомышечные клетки (численность последних увеличивается по мере удаления от гемокапилляров), которые ориентированы чаще вдоль сосуда. В мышечных венулах восстанавливается четкая трехслойная структура стенки. В отличие от артериол, в мышечных венулах нет эластической мембраны, а форма эндотелиоцитов более округлая. Венулы отводят кровь из капилляров, выполняя отточно-дренажную функцию, выполняют вместе с венами депонирующую (емкостную) функцию. Сокращение продольно ориентированных гладких миоцитов венул создает некоторое отрицательное давление в их просвете, способствующее “присасыванию” крови из посткапилляров. По венозной системе вместе с кровью из органов и тканей удаляются продукты обмена веществ. Гемодинамические условия в венулах и венах существенно отличаются от таковых в артериях и артериолах в связи с тем, что кровь в венозном отделе течет с небольшой скоростью (1-2 мм/с) и при низком давлении (около 10 мм рт. ст.). В составе микроциркуляторного русла существуют также артериоло-венулярные анастомозы, или соустья, обеспечивающие прямой, в обход капилляров, переход крови из артериол в венулы. Путь кровотока через анастомозы короче транскапиллярного, поэтому анастомозы называют шунтами. Различают артериоло-венулярные анастомозы гломусного типа и типа замыкающих артерий. Анастомозы гломусного типа регулируют свой просвет посредством набухания и отбухания эпителиоидных гломусных Е-клеток, расположенных в средней оболочке соединяющего сосуда, образующего нередко клубочек (гломус). Анастомозы типа замыкающих артерий содержат скопления гладких мышечных клеток во внутренней оболочке. Сокращение этих миоцитов и их выбухание в просвет в виде валика или подушечки могут уменьшить или полностью закрыть просвет анастомоза. Артериоло-венулярные анастомозы регулируют местный периферический кровоток, участвуют в перераспределении крови, терморегуляции, регуляции давления крови. Различают еще атипические анастомозы (полушунты), в которых соединяющий артериолу и венулу сосуд представлен коротким гемокапилляром. По шунтам протекает чистая артериальная кровь, а полушунты, будучи гемокапиллярами, передают в венулу смешанную кровь. – Также рекомендуем “Вены. Строение вен. Стенки и структура вен.” Оглавление темы “Сердечно-сосудистая система. Дыхательная система.”: |
Источник