Воспаление лимфатических сосудов или узлов это соответственно

Лимфангит
Лимфангит — воспаление лимфатических сосудов — осложняет течение различных воспалительных заболеваний. Проникновение микрофлоры из очага воспаления в лимфатические сосуды происходит всегда, но вирулентность микрофлоры, количество микроорганизмов, выраженность воспаления в первичном очаге, реакции организма определяют возникновение лимфангита.
Возбудителями лимфангита чаще являются стафилококк, реже стрептококк, кишечная палочка, протей, иногда микробные ассоциации.
Первичным источником микрофлоры могут быть инфицированные раны и ссадины, фурункулы, карбункулы, абсцессы, флегмоны, панариций и т.д. Чаще всего лимфангит возникает как осложнение гнойно-воспалительных заболеваний конечностей, что обусловлено большой частотой микротравм, обилием микрофлоры и особенностями лимфообращения.
Воспалительный процесс, начавшись с эндотелия сосудов, распространяется по типу эндолимфангита. Возможно распространение воспаления на окружающие ткани. По ходу продвижения воспаления в процесс вовлекаются лимфатические узлы. Если микроорганизмы проходят этот барьер, то воспаление может продолжаться до следующего лимфатического коллектора вплоть до грудного лимфатического протока. По поражению сосудов и клиническим проявлениям различают разлитой сетчатый (капиллярный) и стволовой (трункулярный) лимфангит.
Развитие острого лимфангита при гнойном процессе указывает на прогрессирование основного заболевания и усугубляет его тяжесть. Как правило, температура тела повышается до 39-40 °С, отмечаются озноб, головные боли, повышенная потливость, слабость, высокий лейкоцитоз.
При сетчатом лимфангите наблюдается выраженная гиперемия кожи, похожая на рожистую, но не имеющая четких границ; иногда можно определить сетчатый рисунок в зоне интенсивной красноты. При стволовом лимфангите гиперемия имеет вид отдельных полос, идущих от очага воспаления к регионарным лимфатическим узлам — к подмышечной ямке или паховой складке. Наряду с гиперемией появляется отечность кожи.
При пальпации определяют болезненные уплотнения в виде тяжей, «шнуров» по ходу лимфатических сосудов. Довольно рано присоединяется лимфаденит — регионарные лимфатические узлы увеличены, плотны, болезненны при пальпации. При вовлечении в процесс глубоких лимфатических сосудов гиперемия кожи отсутствует, определяются боли в конечности, отек, болезненность при глубокой пальпации и рано появляется лимфаденит.
При перилимфангите определяются участки уплотнения тканей, расположенных по ходу лимфатических сосудов; при гнойном лимфангите выявляются признаки флегмоны.
Диагностика глубокого лимфангита затруднительна О нем следует думать при появлении болей в конечности выше гнойного очага, отека, раннего регионарного лимфаденита, ухудшении общего состояния больного, выраженной болезненности при глубокой пальпации конечности.
Лечение предусматривает вскрытие и санацию первичных гнойных очагов — панариция, флегмоны, абсцесса, обработку гнойной раны. Общую антибактериальную терапию проводят с учетом чувствительности предполагаемого или выявленного возбудителя. С самого начала обеспечивают иммобилизацию конечности (косыночная повязка, возвышенное положение конечности), а также постельный режим. Предупреждению лимфангита способствует адекватное лечение гнойных заболеваний — возможных источников инфекции.
Лимфаденит
Лимфаденит — воспаление лимфатических узлов как осложнение различных воспалительных заболеваний (гнойная рана, панариций, абсцесс, флегмона, остеомиелит, фурункул, рожистое воспаление и др.).
Возбудитель лимфаденита — гноеродная микрфлора, чаще стафилококк, источник инфицирования — гнойно-воспалительные очаги, путь инфицирования лимфогенный. Различают соответственно паховый, подмышечный, подчелюстной и другие виды поверхностного лимфаденита.
Воспаление узла развивается по стадиям — серозный отек, формирование инфильтрата, гнойная деструкция. На первых стадиях возможно обратное развитие процесса, а гнойное расплавление лимфатического узла необратимо. При переходе гнойного воспаления на окружающие ткани развивается аденофлегмона.
Если не наступило гнойной деструкции узла или нет аденофлегмоны, течение лимфаденита определяется в значительной степени состоянием первичного очага. С его ликвидацией воспаление лимфатических узлов подвергается обратному развитию.
Клинические проявления лимфаденита наслаиваются на проявления воспаления в основном очаге. Регионарные лимфатические узлы увеличиваются, становятся плотными, болезненными при пальпации. Боли усиливаются при движении, жевании, глотании, попытке разгибания, отведения конечности. Узлы не спаяны с кожей и окружающими тканями, плотные на ощупь, подвижные. При нагноении узлы становятся неподвижными, спаянными с окружающими тканями и между собой.
Лимфаденит часто возникает на шее, так как здесь густо развита сеть лимфатических узлов и лимфатических сосудов и существует множество источников инфекции, распространяющейся по лимфатическим путям.
Шея богата лимфатическими узлами: из 800 узлов, имеющихся в организме человека, 300 находятся на шее. Поверхностные, расположенные под поверхностной фасцией шеи лимфатические узлы объединены в 5 групп: подподбородочные, подчелюстные (расположенные в ложе подчелюстной железы), околоушные (расположенные под капсулой околоушной железы), сосцевидные и затылочные.
К глубоким относят лимфатические узлы, расположенные вдоль внутренней яремной вены, и позадиглоточные узлы. Большое значение в развитии аденофлегмон шеи имеют подподбородочные лимфатические узлы, связанные с подчелюстными и глубокими шейными лимфатическими узлами.
При наиболее часто встречающихся острых лимфаденитах в верхней группе глубоких лимфатических узлов шеи наблюдаются боли в верхней части шеи вблизи угла нижней челюсти у переднего или заднего края грудино-ключично-сосцевидной мышцы. Возможна иррадиация болей в ухе.
При локализации процесса в подчелюстных, подподбородочных и других группах лимфатических узлов боли возникают в соответствующих областях.
При острых лимфаденитах, расположенных под грудино-ключично-сосцевидной мышцей, отмечается болезненность при повороте головы в сторону, противоположную расположению воспалительного процесса. Внимательный осмотр шеи при равномерном освещении позволяет заметить незначительную отечность тканей в подчелюстной области соответственно грудино-ключично-сосцевидной мышце.
Длительный лимфаденит в основном первично-хронический, т.е. воспаление узлов сразу бывает торпидным, вялым. Возможен переход острого лимфаденита в хронический, когда затягивается разрешение процесса, а узлы становятся плотными, малоболезненными. Их уменьшение и уплотнение происходят медленно, полного рассасывания, как правило, не наступает. Хронический лимфаденит крайне редко переходит в деструктивную форму.
Для диагностики поверхностного лимфаденита достаточно описанных клинических признаков воспаления узлов и первичного очага инфекции.
Распознавание глубокого лимфаденита (средостения, забрюшинного, тазового) представляет порой трудную задачу. Выраженные клинические проявления первичного воспалительного процесса, его деструктивный характер, безуспешность дренирования, санации, соответствующие рентгенологические признаки увеличения лимфатических узлов, данные КТ забрюшинного пространства, таза, средостения (при первичном гнойном очаге) дают возможность установить диагноз лимфаденита.
Острый лимфаденит дифференцируют с лимфолейкозом, лимфогрануломатозом, актиномикозом, ущемленной паховой или бедренной грыжей. Хронический неспецифический лимфаденит дифференцируют с туберкулезным лимфаденитом, заболеваниями системы крови, метастазами злокачественных опухолей. Распознавание хронического лимфаденита основано на оценке всего комплекса клинических признаков.
Для диагностики используют и специальные методы исследования — УЗИ, КТ, МРТ. В сомнительных случаях показана пункционная биопсия лимфатического узла или его удаление для гистологического исследования, что имеет особое значение в дифференциальной диагностике хронического лимфаденита и метастазов и злокачественных новообразований.
В дифференциальной диагностике неспецифического и туберкулезного лимфаденита учитывают особенности клинического течения. При туберкулезе определяют периаденит, когда пораженные лимфатические узлы спаяны в конгломерат, они разной величины, в позднем периоде болезненные, наблюдают их размягчение с образованием свищей. При туберкулезе в воспаление могут вовлекаться несколько групп лимфатических узлов с одной или с двух сторон.
Для диагностики важен туберкулез легких или других внутренних органов в анамнезе, положительные туберкулиновые пробы. В лимфатических узлах могут образовываться кальцинаты, определяемые при рентгенографии или сонографии. Пункционная биопсия в сомнительных случаях помогает диагностировать туберкулезный лимфаденит.
Гнойный лимфаденит, аденофлегмона. Гнойное расплавление узла при прогрессировании процесса сопровождается изменением конфигурации воспалительного инфильтрата — его контуры сглаживаются и становятся более расплывчатыми. Возможна флюктуация при пальпации.
Распространение гнойника за пределы лимфатических узлов определяется границами соответствующего вместилища клетчатки, а также соседними вместилищами, с которыми оно сообщается. Указанные местные симптомы при глубоком гнойном лимфадените проявляются нечетко, но общие проявления воспаления выражены резко (высокая лихорадка, тахикардия, заметная интоксикация).
Разрушение лимфатического узла, прорыв абсцесса за пределы капсулы узла приводят к развитию аденофлегмоны соответствующего клетчаточного пространства с типичной клинической картиной. Аденофлегмоны остаются более или менее спокойными, пока гнойный процесс не вышел за пределы узла. При поверхностной аденофлегмоне имеются местные признаки воспаления — ограниченная краснота, припухлость, болезненный инфильтрат.
Аденофлегмоны не получают широкого распространения в соответствующих клетчаточных пространствах в отличие от флегмон, развивающихся непосредственно в жировой клетчатке, имеют свои клинические особенности. Воспалительная инфильтрация при аденофлегмоне более или менее ограничена. Припухлость располагается в подчелюстной, подподбородочной области, за углом нижней челюсти, в верхней или нижней половине грудино-ключично-сосцевидной мышцы, в подмышечной ямке, паховой области, т.е. там, где заложены регионарные лимфатические узлы.
Припухлость сначала плотная, иногда слегка бугристая, несколько подвижна, ее границы нечеткие. Если очаг расположен глубоко, кожа над ним сначала не изменена и имеет обычный цвет. В начальных стадиях не наблюдается и выраженного отека тканей.
При глубоком гнойном лимфадените шеи больные избегают малейших движений головой и держат ее слегка повернутой и наклоненной в больную сторону. При гнойном паховом лимфадените бедро приведено к животу, при гнойном лимфадените в подмышечной ямке рука приведена к туловищу. Попытки изменить положение головы, моги, руки вызывают усиление болей.
Иногда гнойный процесс в лимфатических узлах, принимает бурное течение и при генерализации может привести к сепсису. В этих случаях определяют большой воспалительный инфильтрат, выходящий далеко за пределы воспаленных лимфатических узлов, развитие воспалительного процесса быстрое, гнойная интоксикация прогрессивно нарастает.
Начальные явления сепсиса состоят из усиления болей в области инфильтрата, особенно при активных и пассивных движениях, высокой лихорадки, тахикардии, лейкоцитоза со сдвигом лейкоцитарной формулы. Синдром системной воспалительной реакции (ССВР), присоединение органной недостаточности определяют развитие сепсиса.
Течение лимфаденита, в том числе гнойного, становится торпидным на фоне антибиотикотерапии, проводимой для лечения основного заболевания.
Воспалительный процесс в лимфатических узлах чаще не достигает стадии абсцедирования и претерпевает обратное развитие. Деструктивный острогнойный процесс в лимфатических узлах развивается сравнительно медленно с постепенным увеличением воспалительного инфильтрата при относительно удовлетворительном состоянии больных. Температура часто остается субфебрильной.
В связи с ранним и продолжительным применением антибиотиков воспалительная припухлость долго остается плотной, иногда твердой. На этом фоне, если развивается флегмона, появляется отек, занимающий прилежащие области. Флюктуация обнаруживается иногда только через большие сроки.
Лечение неспецифического лимфаденита предполагает современные методы борьбы с острой гнойной инфекцией. Прежде всего обеспечивают покой, как общий, так и в области основного воспалительного очага, поэтому назначают постельный режим. Проводят активное лечение источника инфекции: санацию, некрэктомию, хирургическую обработку.
Назначают антибиотики: полусинтетические пенициллины, цефалоспорины, аминогликозиды. Местно на область воспаленных узлов можно применить тепло в виде грелки, согревающего компресса, токов УВЧ. В ранних стадиях (стадия серозного отека) можно использовать диадинамофорез протеолитических ферментов.
Сочетание перечисленных мер при остром лимфадените приводит к снижению температуры, исчезновению болей, уменьшению узлов.
Исход серозного лимфаденита в большинстве случаев благоприятен, функция узла восстанавливается. При деструктивном лимфадените под влиянием комплексной терапии и после санации первичного очага лимфатический узел может подвергаться рубцовому перерождению и утрачивает свою функцию. Нарастание общих и местных явлений воспаления свидетельствует о прогрессировании процесса, его переходе в стадию гнойного расплавления узла, а, следовательно, требует оперативного вмешательства.
При гнойном лимфадените, когда консервативное лечение неэффективно, прибегают к операции. Разреза длиной 2—3 см чаще всего вполне достаточно для вскрытия гнойника в узле. Аденофлегмона служит показанием для более широких разрезов, при необходимости проводят вскрытие гнойных затеков, дренирование.
При хирургическом лечении аденофлегмон важно учитывать то, что гнойный процесс почти всегда располагается под фасцией. Исключением являются воспалительные процессы при поражении поверхностных лимфатических узлов в области верхней трети грудино-ключично-сосцевидной мышцы, в паховой области. Место разреза должно соответствовать участку наибольшей флюктуации. Осторожное послойное рассечение тканей предотвращает повреждение важных образований, в первую очередь сосудов.
Разрез для вскрытия подбородочных узлов, аденофлегмоны проводят строго по средней линии от подбородка до уровня подъязычной кости. Гнойник обнаруживают после рассечения кожи и фасции. Здесь нет опасности повреждения каких-либо образований.
Аденофлегмону, расположенную под краем нижней челюсти исходящую только из подчелюстных лимфатических узлов, вскрывают из разреза под краем нижней челюсти; скопление гноя обнаруживают непосредственно после рассечения кожи и шейной фасции.
Гнойники, исходящие из глубоких лимфатических узлов шеи и задних подчелюстных узлов, расположенных под верхней частью грудино-ключично-сосцевидной мышцы, вскрывают из продольных разрезов, идущих вдоль переднего или заднего края этой мышцы, соответственно месту наибольшего размягчения. При разрезе вдоль переднего края верхнего отдела этой мышцы следует помнить о проходящих здесь венах, сонной артерии и подъязычном нерве. При разрезе вдоль заднего края мышцы необходимо иметь в виду возможность повреждения наружной ветви добавочного нерва, а также наружной яремной вены, что чревато опасностью воздушной эмболии.
При аденофлегмоне надключичной области разрез кожи производят параллельно ключице и выше нее, отступив от края грудино-ключично-сосцевидной мышцы на 2 см. Рассекают кожу, подкожную клетчатку и мышцы, поверхностную фасцию шеи. Следует ориентироваться в проекции наружной яремной вены, которая проходит но заднему краю нижней трети грудино-ключично-сосцевидной мышцы. Проекционная линия вены проходит от сосцевидного отростка височной кости к наружному краю внутренней трети ключицы.
Подмышечную аденофлегмону вскрывают разрезом по переднему краю подкрыльцовой ямки, если гнойник расположен в ее глубине, или непосредственно через инфильтрат и место флюктуации при поверхностно расположенной флегмоне.
При паховой флегмоне разрез проводят параллельно паховой складке. Путем рассечения кожи, клетчатки, поверхностной фасции накрывают гнойник.
Лечение гнойных ран проводят по общим принципам.
Другие средства лечения гнойных заболеваний — инфузионная, дезинтоксикационная, симптоматическая терапия. Эти средства применяют по показаниям.
При лечении хронического лимфаденита важно устранение очага, поддерживающего воспалительный процесс.
Профилактика лимфаденита — своевременное и рациональное лечение гнойно-воспалительных заболеваний.
В.К. Гостищев
Опубликовал Константин Моканов
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Увеличение лимфатических узлов – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Под прицелом лимфатических узлов находятся бактерии, опухолевые клетки и токсичные вещества.
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Классификация
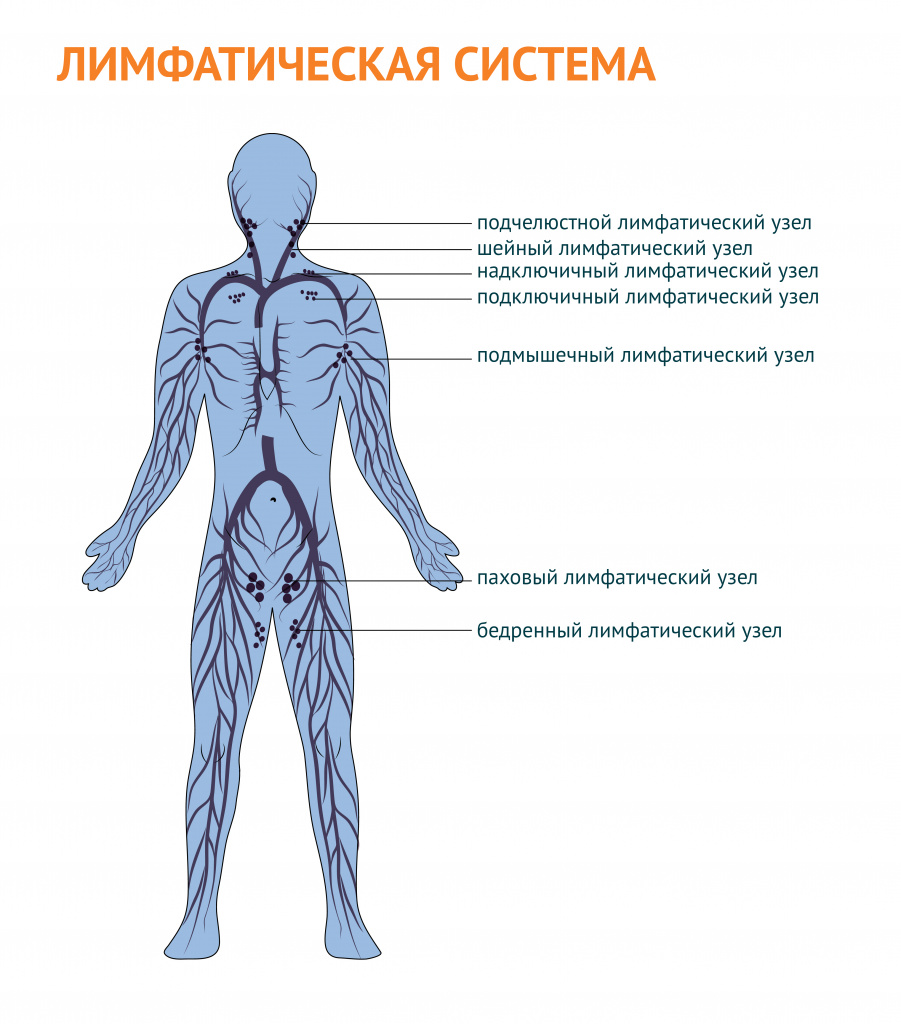
В зависимости от локализации различают следующие группы лимфатических узлов:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.
Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Причины увеличения лимфатических узлов
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Большинство случаев увеличения лимфоузлов носит временный характер.
Причинами увеличения лимфоузлов служат:
- инфекционные процессы;
- аутоиммунные заболевания;
- опухолевые патологии;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком болезни кошачьих царапин (из названия понятно, что заболевание возникает у лиц, поцарапанных кошкой). Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте. Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Среди других вирусных заболеваний, сопровождаемых лимфаденопатией, стоит отметить ВИЧ-инфекцию.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
Системные (аутоиммунные) заболевания соединительной ткани, такие как ревматоидный артрит, системная красная волчанка могут сопровождаться увеличением лимфоузлов. При этих состояниях происходит нарушение распознавания «чужих» и «своих» белков, вследствие чего организм начинает атаковать свои клетки. Если процесс проходит активно, то лимфатические узлы увеличиваются в размере из-за возрастающей нагрузки.
Часто аутоиммунные заболевания сопровождаются увеличением селезенки и дополнительными симптомами.
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы – группа лимфопролиферативных заболеваний.
Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Также лимфоузлы в редких случаях увеличиваются после вакцинации на соответствующей стороне.
К каким врачам обращаться при увеличении лимфатических узлов?
Взрослый должен обратиться к
врачу-терапевту
, а ребенка и подростка осматривает
педиатр
. В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
- врача-онколога;
- врача-хирурга;
- врача-фтизиатра;
- врача-инфекциониста;
- врача-эндокринолога;
- врача-ревматолога.
Диагностика и обследование при увеличении лимфатических узлов
- Клинический анализ крови;
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
- мазок периферической крови с микроскопией;
- биохимический анализ крови (Глюкоза; креатинин; мочевина; печеночных ферментов – алининаминотрансфераза; аспартатаминотрансфераза; билирубин общий; общий белок);
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетиче…
280 руб
Креатинин (в крови) (Creatinine)
Азотистый метаболит, конечный продукт превращения креатинфосфата, участвующего в энергетическом обмене мышечной и других тканей.
Синтез креатинина осуществляется, в основном, в мышечной ткани. В процессе мышечного сокращения происходит распад креатинфосфата с выделением энергии и образованием креа…
300 руб
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты, карбамид, мочевина в крови. Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Краткая характеристика определяемого вещества Мочевина
Главный конечный продукт белкового обмена. Около 50% остаточного азота (небелковые азотсодержа…
300 руб
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови, общий билирубин сыворотки. Total bilirubin, TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Желтый гемохромный пигмент, образуется в результате распада гемоглобина, миоглобина и цитохромов в ретикулоэндотелиальной системе селезен…
300 руб
Общий белок (в крови) (Protein total)
Синонимы: Общий белок, общий белок сыворотки крови. Total Protein, Serum Тotal Protein, Total Serum Protein, TProt, ТР.
Краткая характеристика определяемого вещества Общий белок в крови
Важнейший показатель белкового обмена.
Белки плазмы крови выполняют множество…
310 руб
- для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в крови антител: антинуклеарные антитела; антитела класса IgG к двуспиральной ДНК; Антинейтрофильные цитоплазматические антитела, АНЦА Ig G;
- анализ крови на содержание гормонов (тироксина; трийодтиронин; тиреотропного гормона; антител к тиреопероксидазе; антител к тиреоглобулину);
Тироксин свободный (Т4 свободный, Free Thyroxine, FT4)
Синонимы: Свободный Т4, свободный тетрайодтиронин, св.Т4. Free Thyroxine, Free T4., 4iodthyronin, tetraiodtironin
Краткая характеристика определяемого вещества Тироксин свободный
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). Яв…
560 руб
Трийодтиронин свободный (Т3 свободный, Free Triiodthyronine, FT3)
Гормон щитовидной железы, стимулирует обмен и поглощение кислорода тканями (активнее Т4).
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). В периферических тканях образуется при дейодировании Т4. Свободный Т3 является активной частью общего Т3, сос…
565 руб
Антитела к тиреоидной пероксидазе (АТ-ТПО, микросомальные антитела, anti-thyroid)
Синонимы: Антитела к тиреоидной пероксидазе, микросомальные антитела, антитела к микросомальному антигену, АТПО.
Anti-thyroid Peroxidase Autoantibodies, Antimicrosomal Antibodies, Antithyroid Microsomal Antibodies, Thyroid Peroxidase Autoantibodies, TPO Antibodies, Thyroid Peroxidase Test, Thy…
680 руб
Антитела к тиреоглобулину (АТ-ТГ, anti-thyroglobulin autoantibodies)
Синонимы: Антитела к ТГ; АТТГ; АнтиТГ; Анти-ТГ.
Anti-thyroglobulin Autoantibodies; Thyroglobulin Antibodies; Tg Autoantibody; TgAb; Anti-Tg Ab; ATG.
Краткое описание исследования Антитела к тиреоглобулину
Антитела к белку-предшественнику тиреоидных гормонов.
Тиреоглобул…
665 руб
- анализ крови на онкомаркеры;
- Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2;
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
Синонимы: Антитела к ВИЧ 1, 2, антитела к вирусу иммунодефицита человека, ВИЧ-1 p24, ВИЧ-1-антиген, p24-антиген.
Anti-HIV, HIV antibodies, human immunodeficiency virus antibodies, HIV-1 p24, HIV-1 Ag, p24-antigen.
Внимание! При положительных и сомнительных реакциях, срок выдачи…
490 руб
- вирус Эпштейна-Барр, определение ДНК в крови;
Вирус Эпштейна-Барр, определение ДНК (Epstein Barr virus, DNA) в крови
Определение ДНК вируса Эпштейна-Барр в крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Вирус Эпштейна – Барр (ВЭБ) является причиной инфекционного мононуклеоза. С вирусом Эпштейна-Барр связывают также этиологию некоторых онкологических…
560 руб
- обследование на туберкулез;
- биопсия лимфатического узла – Исследование пунктатов других органов и тканей (кроме костного мозга);
Исследование пунктатов других органов и тканей (кроме костного мозга)
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, опухоли средостения, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, мягкие ткани, кости.
…
870 руб
- комплексное ультразвуковое исследование органов брюшной полости;
- рентгенография органов грудной полости;
Гастроскопия
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Колоноскопия с седацией (во сне)
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биопсия, удаление полипа до 1 мм).
Лечение увеличенных лимфатических узлов
В большинстве случаев лимфаденопатия проходит самостоятельно и не требует специфического лечения.
Если же лимфоузлы быстро увеличиваются, болезненны при ощупывании, процесс сопровождается другими симптомами, в том числе повышением температуры тела и слабостью, необходимо проконсультироваться со специалистом.
Врач проведет необходимое обследование и определит комплекс лечебных мероприятий.
При бактериальном воспалении будет назначена антибактериальная терапия и необходимое симптоматическое лечение (жаропонижающие и противовоспалительные средства). При инфекционном мононуклеозе обычно специфической терапии не требуется, проводится в основном симптоматическое лечение. При подозрении на ВИЧ-инфекцию проводится тщательное лабораторно-инструментальное обследование и назначается антиретровирусная терапия, а также лечение сопутствующих инфекций.
Для лечения аутоиммунных заболеваний используются различные иммуносупрессивные и противовоспалительные препараты. В зависимости от показаний может применяться пульс-терапия и терапия внутривенными иммуноглобулинами.
При опухолевых процессах решается вопрос о проведении химиотерапии, лучевой терапии, хирургического лечения, а также трансплантации костного мозга.
Что делать если увеличились лимфатические узлы?
Прежде всего лечение увеличенных лимфатических узлов направлено на терапию основного заболевания, приведшего к развитию этого симптома. Важно соблюдать правила личной гигиены, организовать режим дня и сбалансировать рацион. Любое лечение назначает врач.
Недопустимо растирать и прогревать увеличенный лимфатический узел, смазывать мазями, пытаться его раздавить и лечить любыми народными методами без консультации специалиста.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертомИнформация проверена экспертом
