Возрастные изменения кровеносных сосудов
Вракин В.Ф, Сидорова М.В. | МОРФОЛОГИЯ СЕЛЬСКОХОЗЯЙСТВЕННЫХ ЖИВОТНЫХ |
кровь из артериального протока (с большим содержанием венозной крови) – это третье смешение крови у плода. У плода в полной мере функционирует большой круг кровообращения, в состав которого включается плацентарное кровообращение, и в очень небольшой степени – малый круг кровообращения, еще не выполняющий своей функции.
При рождении происходит перекручивание, сдавливание и разрыв пупочных сосудов. Кровь по плацентарным сосудам перестает поступать, и в правом предсердии резко падает давление крови. Первый вдох расправляет легкие и по легочному стволу кровь устремляется в малый круг кровообращения, минуя артериальный проток. Возвращаясь сильной струей в левое предсердие, она приводит к повышению давления в левом предсердии. Возникает резкая разница давлений в предсердиях, что ведет к захлопыванию и зарастанию клапана овального отверстия и полному разделению правой и левой половин сердца. Таким образом, устанавливаются два полно функционирующих круга кровообращения. Артериальный и венозный протоки запустевают, зарастают и превращаются в связки. Пупочная вена превращается в круглую связку печени, а пупочные артерии и проток аллантоиса – в связки мочевого пузыря.
В период роста организма закономерно увеличиваются размеры сосудов, утолщается их стенка. Продолжается это до завершения роста или несколько дольше с увеличением функциональной нагрузки. У старых животных могут наблюдаться неравномерные расширения и сужения по ходу сосудов. Отмечают утолщение и пропитывание солями и жиром интимы, снижение содержания эластических волокон и мышечных клеток в медии артерий и вен и замена их волокнистой соединительной тканью, уменьшение количества клапанов в венах.
Строение кровеносных сосудов
Кровеносные сосуды имеют форму трубок разного диаметра « строения. Это артерии, несущие кровь от сердца, вены, несущие кровь к сердцу, и сосуды микроциркуляторного русла, которые, кроме транспортной, выполняют функцию обмена веществ и перераспределения крови в организме. Сосудистая система обладает большой пластичностью. Изменение скорости кровотока ведет к перестройке сосудов, образованию новых сосудов, коллатералей, анастомозов либо к запустеванию и облитерации сосудов. Артерии и вены имеют одинаковый принцип строения. Их стенка образована тремя оболочками: внутренняя – интима, средняя – медия, наружная – адвентиция. Однако в зависимости от расположения сосудов и особенностей их функционирования строение оболочек значительно отличается.
Артерии имеют более толстые неспадающиеся стенки и меньший просвет по сравнению с венами, что обусловлено необходимостью противосто-
www.timacad.ru
Вракин В.Ф, Сидорова М.В. | МОРФОЛОГИЯ СЕЛЬСКОХОЗЯЙСТВЕННЫХ ЖИВОТНЫХ |
ять большому давлению крови в артериях (до 200 мм рт. ст.), особенно крупных, несущих кровь непосредственно от сердца, и большей скоростью движения крови (0,5-1 м/с). Толщина стенки артерий составляет 1/3-1/4 ее диаметра. Стенки артерий обладают упругостью и прочностью. Это обеспечивается развитием в них эластической и мышечной тканей. В зависимости от преобладания той или другой артерии делят на три типа: эластические, мышечные и смешанные (мышечно-эластические).
Вартериях эластического типа интима состоит из эндотелия, подэндотелиального слоя из рыхлой соединительной ткани, отделенного от эндотелия базальной мембраной, и слоя переплетающихся эластических волокон. Средняя оболочка состоит из большого количества слоев эластических волокон и окончатых эластических мембран, соединенных пучками гладкомышечных клеток. Это самая толстая оболочка артерий эластического типа. Сильно растягиваясь при поступлении порции крови из сердца, эта оболочка своей эластической тягой проталкивает кровь дальше по артериальному руслу. Наружная оболочка состоит из соединительной ткани, удерживает артерию в определенном положении и ограничивает ее растяжение. В ней расположены сосуды, питающие стенки артерий, и нервы. К артериям эластического типа относятся сосуды крупного калибра: аорта, легочные артерии, плечеголовной ствол, ствол сонных артерий. По мере удаления от сердца и ветвления артерий их диаметр уменьшается, давление в крови падает. В стенках артерий все больше развивается мышечная ткань и становится меньше эластической ткани.
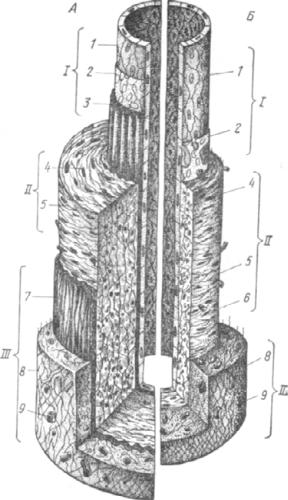
Вартериях мышечного типа (рис. 134-А) границы между оболочками хорошо видны. Интима состоит из тех же слоев, но гораздо тоньше, чем в артериях эластического типа. Слой эластических волокон внутренней оболочки формирует внутреннюю эластическую мембрану. Средняя оболочка толстая, содержит пучки мышечных клеток, лежащих в несколько слоев под разными углами (30-50°). Это дает возможность при сокращении мышечных пучков
вопределенных условиях либо уменьшать просвет, либо повышать тонус, либо даже увеличивать просвет сосуда. Между мышечными пучками имеется сеть эластических волокон. На границе с наружной оболочкой проходит наружная эластическая мембрана, хорошо выраженная в крупных артериях мышечного типа. К артериям мышечного типа относится большинство артерий, несущих кровь к внутренним органам, и артерии конечностей.
Артерии активно участвуют в продвижении крови, недаром эластическая и мышечная ткани названы «периферическим сердцем». Двигательная деятельность их столь велика, что без их помощи сердце не в состоянии перекачивать кровь – наступает его паралич.
Вены в сравнении с соответствующими артериями имеют больший просвет и тоньше стенку. Кровь в венах течет медленно (около 10 мм/с), под низким давлением (15-20 мм рт. ст.) с помощью присасывающего действия сердца, сокращений диафрагмы, дыхательных движений, натяжения фасций и сокращений мышц тела. Стенка вен состоит из тех же оболочек, но границы между ними видны плохо, мышечная и эластическая ткани в стенках
www.timacad.ru

Вракин В.Ф, Сидорова М.В. | МОРФОЛОГИЯ СЕЛЬСКОХОЗЯЙСТВЕННЫХ ЖИВОТНЫХ |
вен менее развиты, чем в артериях. Вены отличаются большим разнообразием в строении своих стенок, порой даже на протяжении одной вены (например, каудальной полой). Все же можно выделить несколько типов вен, в том числе вены мышечного и волокнистого (безмышечного) типов.
Вены мышечного типа (Б) обычно расположены в конечностях и других местах тела, где кровь движется вверх (против силы тяжести). Внутренняя оболочка у них тонкая. У многих вен она образует кармашковые клапаны, препятствующие обратному току крови. Средняя оболочка образована в основном соединительной тканью с пучками коллагеновых волокон, пучками гладкомышечных клеток, которые могут образовывать сплошной слой, и сетью эластических волокон. Внутренняя и наружная эластические мембраны не развиты.
Наружная оболочка из соединительной ткани, широкая, содержит нервы и сосуды сосудов.
Рис. 134. Схема строения стенки артерии (А) и вены (Б) мышечного типа:
I – интима; 1 – эндотелий; 2 – подэндотелиальный слой; 3 – внутренняя эластическая мембрана; II -медия; 4 – пучки гладкомышечных клеток; 5 – эластические волокна; 6- коллагеновые волокна; III – адвентиция; 7 – наружная эластическая мембрана; 8 – соединительная ткань; 9- сосуды сосудов.
Вены безмышечного типа имеют еще более тонкую стенку, состоящую из эндотелия и соединительной ткани. Это вены мозговых оболочек, сетчатки глаза, костей, селезенки.
Микроциркуляторное русло включает в себя сосуды с диаметром менее 0,1 мм: артериолы, прекапилляры, капилляры, посткапилляры, венулы. Микроциркуляторное русло превышает по емкости артериальную и венозную систему сосудов. Конечные участки артерий, стенка которых состоит из ин-
www.timacad.ru
Вракин В.Ф, Сидорова М.В. | МОРФОЛОГИЯ СЕЛЬСКОХОЗЯЙСТВЕННЫХ ЖИВОТНЫХ |
тимы и одного слоя гладкомышечных клеток, называют артериолами. Переходя в прекапилляры и капилляры, они разветвляются, теряют мышечные и соединительнотканные элементы. В органах на площади 1 мм2 насчитывается от нескольких сот до нескольких тысяч капилляров.
У капилляров диаметр 4-8 мкм, длина около 200 мкм. В печени, селезенке, костном мозге капилляры имеют диаметр до 50 мкм и называются синусоидными. Стенка капилляра состоит из эндотелия, базальной мембраны и перицитов. В безъядерных участках толщина стенки капилляра не превышает 0,1-0,5 мкм. Основное назначение капилляров – обмен веществ между содержимым капилляров и окружающими тканями. Он совершается благодаря медленному течению крови в капиллярах, тонкой стенке, а в капиллярах некоторых органов и наличию пор (костный мозг, почки) или прерывистой базальной мембраны (печень), явлениям пиноцитоза, развитию микроворсинок. Посткапилляры и венулы несколько шире артериол. Они объединяются в вены и выносят кровь из органа. Между артериолами и венулами имеются артериоловенулярные (артериовенозные) анастомозы (шунты) – приспособления для перераспределения крови в организме. В покоящемся органе они открыты и кровь устремляется в них, минуя капилляры. Так, в неработающей мышце функционируют не более 10% капилляров. В работающем органе артериоловенулярные анастомозы закрываются, и кровь растекается по капиллярам.
Закономерности хода и ветвления сосудов
Развитие организма по принципам одноосности, двусторонней симметрии и сегментального расчленения (метамерии) обусловливает ход сосудистых магистралей и их боковых ветвей. Обычно сосуды (артерия, 1-2 вены, лимфатические сосуды) идут вместе с нервами, образуя сосудисто-нервные пучки.
Магистральные сосуды всегда идут кратчайшим путем, чем облегчается работа сердца и осуществляется быстрая доставка крови к органам. Эти сосуды проходят по вогнутой стороне тела или на сгибательных поверхностях суставов, в желобках костей, углублениях между мышцами или органами с тем, чтобы подвергаться меньшему давлению окружающих органов и растяжению при движении. Магистрали отдают боковые ветви ко всем органам, мимо которых проходят. Величина ветвей зависит от функциональной активности органа и может меняться с изменением этой активности (например, маточные артерии при беременности). К выступающим частям тела (пальцам, ушам), как правило, идут две артерии, обеспечивая потребность в их повышенном обогреве.
Коллатерали, обходные сети, углы отхождения артерий.
Часть боковых ветвей, отходя от магистрали, идет параллельно с магистралью и анастомозирует с другими ее ветвями. Это коллатериальные сосу-
www.timacad.ru
Вракин В.Ф, Сидорова М.В. | МОРФОЛОГИЯ СЕЛЬСКОХОЗЯЙСТВЕННЫХ ЖИВОТНЫХ |
ды. Они имеют большое значение для восстановления кровоснабжения при нарушении или закупорке основного ствола. К коллатералям относят и обходные сети в области суставов. Они всегда лежат на разгибательной поверхности сустава и поддерживают нормальное кровоснабжение его тканей во время движения, когда часть сосудов оказывается излишне сдавленной или растянутой. Боковые ветви от магистралей отходят под разными углами. Под острым углом идут артерии к удаленным органам. По ним обычно кровь движется с большей скоростью. Под более прямым углом отходят сосуды к близлежащим органам, а под тупым углом – возвратные артерии, которые образуют коллатерали и обходные сети.
Типы ветвления сосудов и их анастомозы. Различают несколько ти-
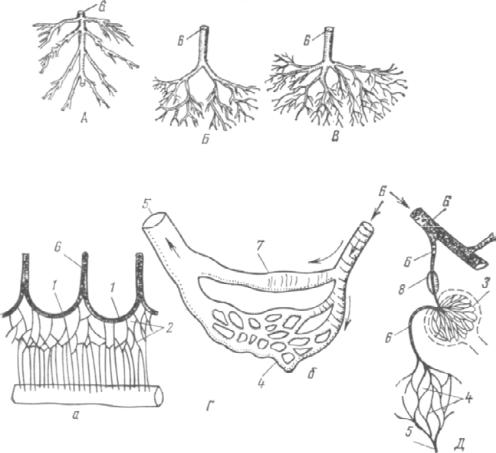
пов ветвления сосудов (рис. 135). Магистральный тип ветвления, когда от магистрального сосуда последовательно отходят боковые ветви, как, например, артерии, отходящие от аорты. Дихотомический тип ветвления, когда магистральный сосуд делится на 2 равных сосуда, например, деление ствола легочной артерии. Рассыпной тип ветвления, когда обычно короткий магистральный сосуд резко делится на несколько крупных и мелких ветвей, что характерно для сосудов внутренних органов.
Рис. 135. Типы ветвления и анастомозов сосудов:
А – магистральный, Б – дихотомический, В – рассыпной тип ветвления;
Га, б – анастомозы; Д-артериальные сети; 1 – артериальная дуга; 2 – артериальная сеть; 3- чудесная сеть (в почке); 4 – капиллярная сеть; 5 – вена; 6 – артерия; 7 – артериовенозный анастомоз; 8 – артериальный сфинктер.
www.timacad.ru
Источник
Возрастные измененияСтроение сосудов непрерывно меняется в течение всей жизни человека. Развитие сосудов под влиянием функциональной нагрузки заканчивается примерно к 30 годам. В дальнейшем в стенках артерий происходит разрастание соединительной ткани, что ведет к их уплотнению. В артериях эластического типа этот процесс выражен сильнее, чем в остальных артериях. После 60-70 лет во внутренней оболочке всех артерий обнаруживаются очаговые утолщения коллагеновых волокон, в результате чего в крупных артериях внутренняя оболочка по размерам приближается к средней. В мелких и средних артериях внутренняя оболочка разрастается слабее. Внутренняя эластическая мембрана с возрастом постепенно истончается и расщепляется. Мышечные клетки средней оболочки атрофируются. Эластические волокна подвергаются распаду и фрагментации, в то время как коллагеновые волокна разрастаются. Одновременно с этим во внутренней и средней оболочках у пожилых людей появляются известковые и липидные отложения, которые прогрессируют с возрастом. В наружной оболочке у лиц старше 60-70 лет возникают продольно лежащие пучки гладких мышечных клеток. Возрастные изменения в венах сходны с таковыми в артериях. Однако перестройка стенки вены человека начинается еще на первом году жизни. – К моменту рождения человека в средней оболочке стенок бедренной и подкожных вен нижних конечностей имеются лишь пучки циркулярно ориентированных мышечных клеток. Только к моменту вставания на ноги (к концу первого года) и повышения гидростатического давления развиваются продольные мышечные пучки. У детей просвет вены примерно равен просвету соответствующей артерии, а у взрослых по просвет вены примерно вдвое больше просвета соответствующей артерии. Расширение просвета вен обусловлено меньшей эластичностью их стенки. Сосуды сосудов до возраста 50-60 лет, как правило, бывают умеренно спазмированными, а после 60 лет просвет их расширяется. Лимфатические сосуды многих органов у лиц старческого возраста характеризуются многочисленными мелкими варикозными вздутиями и выпячиваниями. Во внутренней оболочке стенок крупных лимфатических стволов и грудного протока у людей старше 35 лет увеличивается количество коллагеновых волокон. Одновременно количество мышечных клеток и эластических волокон уменьшается. РегенерацияМелкие кровеносные и лимфатические сосуды обладают способностью к регенерации. Восстановление дефектов сосудистой стенки после ее повреждения начинается с регенерации и роста ее эндотелия. Уже к концу первых – началу вторых суток на месте нанесенного повреждения наблюдается пролиферация эндотелиальных клеток. В регенерации сосудов после травмы принимают участие эндотелиоциты, адвентициальные клетки, а в мелких сосудах – и перициты. Мышечные клетки поврежденного сосуда, как правило, восстанавливаются более медленно и неполно по сравнению с другими тканевыми элементами сосуда. Восстановление их происходит частично путем деления миоцитов, а также в результате дифференцировки миофибробластов. Эластические элементы развиваются слабо. В случае перерыва среднего и крупного сосудов регенерации его стенки без оперативного вмешательства, как правило, не наступает, хотя восстановление циркуляции крови в соответствующей области может наблюдаться очень рано. Это происходит, с одной стороны, благодаря компенсаторной перестройке коллатеральных сосудов, а с другой – вследствие развития и роста новых мелких сосудов – капилляров. Новообразование капилляров начинается с того, что цитоплазма эндотелиальных клеток артериол и венул набухает в виде почки, затем эндотелиальные клетки подвергаются делению. По мере роста эндотелиальной почки в ней появляется полость. Такие слепо заканчивающиеся трубки растут навстречу друг другу и смыкаются концами. Цитоплазматические перегородки между ними истончаются и прорываются, и во вновь образованном капилляре устанавливается циркуляция крови. Лимфатические сосуды после их повреждения регенерируют несколько медленнее, чем кровеносные. Регенерация лимфатических сосудов может происходить за счет или почкования дистальных концов эндотелиальных трубок, или перестройки лимфатических капилляров в отводящие сосуды. Некоторые термины из практической медицины:
|
Источник
Артерии и микроциркуляторное русло. После рождения ребенка по мере увеличения возраста окружность, диаметр, толщина стенок артерий и их длина увеличиваются. Изменяются также уровень отхождения артериальных ветвей от магистральных артерий и даже тип их ветвления. Диаметр левой венечной артерии больше диаметра правой венечной артерии у людей всех возрастных групп. Наиболее существенные различия в диаметре этих артерий отмечаются у новорожденных и детей 10-14 лет.
Диаметр общей сонной артерии у детей раннего возраста равен 3-6 мм, а у взрослых составляет 9-14 мм; диаметр подключичной артерии наиболее интенсивно увеличивается от момента рождения ребенка до 4 лет. В первые 10 лет жизни наибольший диаметр из всех мозговых артерий имеет средняя.
В раннем детском возрасте артерии кишечника почти все одинакового размера. Разница между диаметром магистральных артерий и диаметром их ветвей 2-го и 3-го порядка вначале невелика, однако, по мере увеличения возраста ребенка, эта разница также увеличивается. Диаметр магистральных артерий растет быстрее, чем диаметр их ветвей. В течение первых 5 лет жизни ребенка диаметр локтевой артерии увеличивается более интенсивно, чем лучевой, но в дальнейшем диаметр лучевой артерии преобладает. Толщина стенок восходящей аорты растет очень интенсивно до 13 лет, а толщина стенок общей сонной артерии стабилизируется после 7 лет. Интенсивно возрастает площадь просвета восходящей аорты – с 23 мм2 у новорожденных до 107 мм2 у 12-летних, что согласуется с увеличением размеров сердца и сердечного выброса крови.
Длина артерий возрастает пропорционально росту тела и конечностей. Например, длина восходящей части аорты к 50 годам увеличивается в 4 раза, при этом длина грудной части нарастает быстрее, чем брюшной. Артерии, кровоснабжающие мозг, наиболее интенсивно развиваются до 3-4-летнего возраста, по темпам превосходя другие сосуды. Наиболее быстро растет в длину передняя мозговая артерия. С возрастом удлиняются также артерии, кровоснабжающие внутренние органы, и артерии верхних и нижних
конечностей. Так, у новорожденных детей грудного возраста нижняя брыжеечная артерия имеет длину 5-6 см, а у взрослых – 16-17 см.
Уровни отхождения ветвей от магистральных артерий у новорожденных и детей, как правило, располагаются проксимальнее, а углы, под которыми отходят эти сосуды, у детей больше, чем у взрослых. Меняется также радиус кривизны дуг, образуемых сосудами. Например, у новорожденных и детей до 12 лет дуга аорты имеет больший радиус кривизны, чем у взрослых.
Пропорционально росту тела и конечностей и соответственно увеличению длины артерий происходит частичное изменение топографии этих сосудов. Чем старше человек, тем ниже располагается дуга аорты. У новорожденных дуга аорты выше уровня I грудного позвонка, в 17-20 лет – она находится на уровне II, в 25-30 лет – на уровне III, в 40-45 лет – на уровне IV грудного позвонка, у пожилых и старых людей – на уровне межпозвоночного диска между IV и V грудными позвонками.
Изменяется также топография артерий конечностей. Например, у новорожденного проекция локтевой артерии соответствует переднемедиальному краю локтевой кисти. С возрастом локтевая и лучевая артерии перемещаются по отношению к срединной линии предплечья в латеральном направлении. У детей старше 10 лет эти артерии располагаются и проецируются так же, как и у взрослых. Проекция бедренной и подколенной артерий в первые годы жизни ребенка также смещается в латеральном направлении от срединной линии бедра. При этом проекция бедренной артерии приближается к медиальному краю бедренной кости, а проекция подколенной артерии – к срединной линии подколенной ямки. Наблюдается изменение топографии ладонных артериальных дуг. Поверхностная ладонная дуга у новорожденных и детей младшего возраста располагается проксимальнее середины II и III пястных костей, у взрослых она проецируется на уровне середины III пястной кости.
По мере увеличения возраста происходит также изменение типа ветвления артерий. Так, у новорожденных тип ветвления венечных артерий рассыпной, к 6-10 годам формируется магистральный тип, который сохраняется на протяжении всей жизни человека.
Формирование, рост, тканевая дифференцировка сосудов впут- риорганного кровеносного русла (мелких артерий и вен) в различных органах человека протекают в онтогенезе неравномерно. Стенки артериального отдела внутриорганных сосудов, в отличие от венозного, к моменту рождения имеют три оболочки: наружную, среднюю и внутреннюю. После рождения увеличиваются дли
на внутриорганных сосудов, их диаметр, количество межсосуди- стых анастомозов, число сосудов на единицу объема органа. Наиболее интенсивно протекает этот процесс на первом году жизни и в период от 8 до 12 лет.
Кровеносные сосуды к моменту рождения снабжены специальными механизмами, регулирующими кровоток. Один из таких механизмов – прекапиллярные сфинктеры, которые представляют собой скопление гладких мышечных клеток в устье капилляров. Возрастные изменения микроциркуляторного русла у человека в разных органах и тканях протекают в зависимости от времени становления структур этих органов.
Вены большого круга кровообращения. С возрастом увеличиваются диаметр вен, площадь их поперечного сечения и длина. Так, например, верхняя полая вена в связи с высоким положением сердца у детей короткая. На первом году жизни ребенка, у детей 8-12 лет и у подростков длина и площадь поперечного сечения верхней полой вены возрастают. У людей зрелого возраста эти показатели почти не изменяются, а у пожилых и стариков в связи со старческими изменениями структуры стенок этой вены наблюдается увеличение ее диаметра. Нижняя полая вена у новорожденного короткая и относительно широкая (диаметр около
- мм). К концу первого года жизни диаметр ее увеличивается незначительно, а затем быстрее, чем диаметр верхней полой вены. У взрослых людей диаметр нижней полой вены (на уровне впадения почечных вен) равен примерно 25-28 мм. Одновременно с увеличением длины полых вен изменяется положение их притоков. Формирование нижней полой вены у новорожденных происходит на уровне III-IV поясничных позвонков. Затем уровень, на котором формируется эта вена, постепенно опускается и к периоду полового созревания (13-16 лет) достигает IV-V поясничных позвонков. Угол формирования нижней полой вены у новорожденных составляет в среднем 63° (от 45 до 75°). После рождения он постепенно увеличивается и достигает у взрослых около 93° (от 70 до 110°).
Длина брюшного отдела нижней полой вены у детей на первом году жизни возрастает с 76 до 100 мм, в то время как ее внутрипе- рикардиальный отдел практически не изменяется (3,6 – 4,1 мм). Сосуды нижней полой вены имеют стенки большей толщины, чем у притоков верхней полой вены. У них хорошо выражены эластические мембраны, которые более четко разделяют оболочки. В средней оболочке имеются четкие слои циркулярно и продольно расположенных миоцитов.
Воротная вена у новорожденных подвержена значительной анатомической изменчивости, проявляющейся в непостоянстве источ
ников ее формирования, количества притоков, мест их впадения, взаимоотношений с другими элементами печеночно-двенадцатиперстной связки. Начальный отдел вены лежит на уровне нижнего края XII грудного позвонка или I и даже II поясничных позвонков, позади головки поджелудочной железы. Воротная вена у новорожденных формируется преимущественно из двух стволов – верхней брыжеечной и селезеночной вен. Место впадения нижней брыжеечной вены непостоянно, чаще она вливается в селезеночную, реже – в верхнюю брыжеечную вену.
Длина воротной вены у новорожденных колеблется от 16 до 44 мм, верхней брыжеечной – от 4 до 12 мм, а селезеночной – от 3 до 15 мм. Просвет воротной вены у новорожденных составляет около 3,5 мм. В период от 1 до 3 лет величина просвета удваивается, от 4 до 7 лет – утраивается, в возрасте 8-12 лет – увеличивается в 4 раза, в подростковом – в 5 раз, по сравнению с таковым у новорожденных. Толщина стенок воротной вены к 16 годам увеличивается в 2 раза.
После рождения меняется топография поверхностных вен тела и конечностей. Так, у новорожденных имеются густые подкожные венозные сплетения, на их фоне крупные вены не контурируются. К 1-2 годам жизни из этих сплетений отчетливо выделяются более крупные большая и малая подкожные вены ноги, а на верхней конечности – латеральная и медиальная подкожные вены руки. Быстро увеличивается диаметр поверхностных вен ноги от периода новорожденное™ до 2 лет: диаметр большой подкожной вены – почти в 2 раза, диаметр малой подкожной вены – в 2,5 раза.
Источник
