Впс двойное отхождение магистральных сосудов
Определение
Двойное отхождение сосудов от правого желудочка, далее ДОСПЖ (частичная транспозиция, двойной выход из правого желудочка, аномалия Тауссиг – Бинга), – группа врожденных пороков сердца, чаще генетически обусловленных (мутации генов GDF1 (19p13.11) и CFC1 (2q21.2) кардиальных клеток-предшественников), характеризующаяся аномальным типом вентрикуло-артериальной связи, при которой аорта и легочный ствол полностью или преимущественно происходят от правого желудочка, возникающей вследствие нарушения ротации конуса и его вклинения между атриовентрикулярными клапанами и сопровождающейся нарушением формирования выхода из левого желудочка.
Код по МКБ-10 Q20.1 – Удвоение выходного отверстия правого желудочка.
Код по МКБ-11 LA85.2 – Double outlet right ventricle.
Эпидемиология
Клинически частота встречаемости данного порока составляет 0,7 %, что довольно редко, а вот по патологоанатомическим – 2,7 %, что говорит о низкой частоте выявления и ранней смертности лиц с данным заболеванием. Если взять все врожденные пороки сердца в Российской Федерации, то лишь у 1,5 % больных проводится оперативная коррекция данного порока, при средней летальности, составляющей почти 10 %. Прогноз течения порока во многом зависит от его типа и, соответственно, варианта гемодинамики.
Продолжительность жизни выше у больных с гемодинамически более благоприятным течением, а именно с обструкцией выхода из правого желудочка. В целом, время, в течении которого умирают 50 % пациентов с данной аномалией, не превышает и 5 лет, и лишь 17 % больных со всеми типами порока доживают до 15 лет.
Классификация
– ДОСПЖ типа тетрады Фалло ДМЖП в данном случае расположен подаортально или подартериально, сочетаясь с обструкцией выхода из правого желудочка;
– ДОСПЖ типа ДМЖП характеризуется тем же, но при условии отсутствия обструкции выхода из правого желудочка;
– ДОСПЖ типа транспозиции магистральных сосудов характеризуется отсутствием обструкции выхода из правого желудочка, а ДМЖП располагается подлегочно;
– ДОСПЖ с некоммитированным ДМЖП проявляется наличием ДМЖП в синусном или трабекулярном отделе перегородки, может сочетаться с обструкцией выхода из правого желудочка.

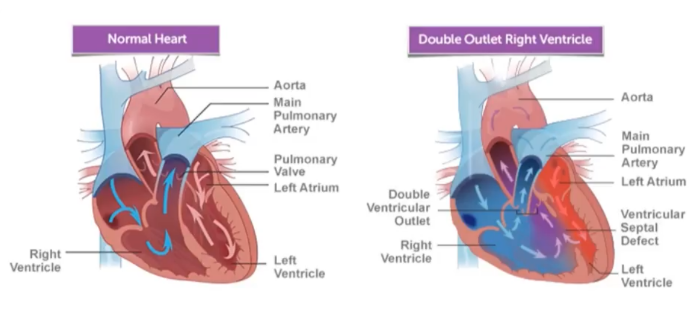
Рис. 1
Гемодинамика при анатомически нормальном строении сердца (слева), и при ДОСПЖ (справа).
Диагностика
Диагностика данного заболевания складывается из характерных симптомов сердечной недостаточности, которые проявляются с рождения. Золотым стандартом выявления данного порока является ЭхоКГ, которая позволяет оценить анатомическую структуру сердца и его гемодинамику. Пренатальная диагностика возможна, однако ее выполнение очень затруднительно.
Клинический случай
В отделение кардиологии БСМП поступил больной И., 18 лет, с жалобами на одышку смешанного характера, возникающей при подъеме на второй этаж, при прохождении около 100 метров, на периодический сухой приступообразный кашель, на повышенную утомляемость.
Из анамнеза: с детства отмечались низкая скорость роста, низкая прибавка в весе и толерантность к физической нагрузке. В возрасте двух лет установлен диагноз: ВПС, ДОСПЖ. От предложенного оперативного лечения родители отказались, боясь того, что ребенок не перенесет операцию. В возрасте 17 лет стал отмечать нарастание одышки, снижение толерантности к физической нагрузке. Обратился к кардиологу, назначена терапия ХСН.
Заочно консультирован кардиохирургом Научного центра сердечно-сосудистой хирургии, где по предоставленным данным «у больного сложный врожденный порок сердца, который в отсутствии коррекции в детском возрасте привел к высокой легочной гипертензии со значительной дилатацией легочной артерии, недостаточности клапана легочной артерии III ст. Выполнить оперативное лечение не представляется возможным. Рекомендована консервативная терапия».
При осмотре обращает на себя внимание астеничность телосложения, цианоз носогубного треугольника. В легких дыхание с жестким оттенком, единичные застойные хрипы в нижних отделах. При аускультации сердца выслушивается акцент II тона над легочной артерией, систолический шум над всеми точками аускультации, ЧСС 80 ударов в минуту. Артериальное давление симметричное на обеих руках, с тенденцией к гипертензии, 135 и 85 мм.рт.ст.
Из лабораторных данных обращает на себя внимание общий анализ крови, где отмечается компенсаторная полицитемия за счет роста числа эритроцитов 7,8×1012/л повышение уровня гемоглобина до 173 г/л и гематокрита.
При инструментальном обследовании:
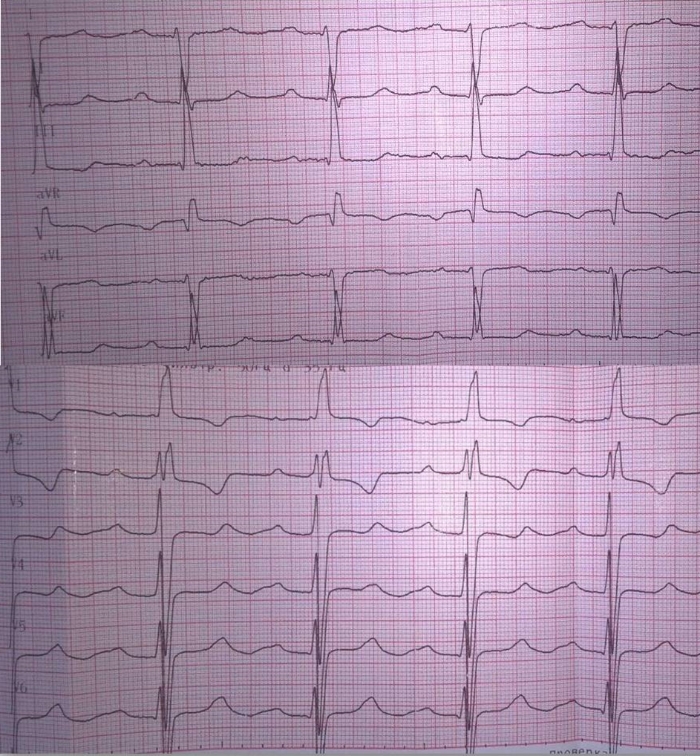
Рис. 2
Электрокардиограмма пациента при поступлении. На фоне синусового ритма с ЧСС 85 ударов в минуту отмечаются признаки гипертрофии левого желудочка и неполной блокады правой ножки пучка Гиса.
При проведении ЭхоКГ: Большой высокий дефект межжелудочковой перегородки. Фиброзные изменения створок аортального клапана, умеренный стеноз устья аорты, аортальная недостаточность II-III ст. Фиброз створок клапана легочной артерии. Недостаточность клапана легочной артерии II-III ст. Концетрическая значительная гипертрофия миокарда правого желудочка. Умеренная дилатация правого предсердия. Относительная трикуспидальная недостаточность II степени. Значительная дилатация ствола и ветвей легочной артерии. Значительная легочная гипертензия.
По рентгенографии органов грудной клетки отмечается расширение тени сердца влево. Признаки гиперволемии по малому кругу кровообращения.
Пациенту была скорректирована терапия ХСН с учетом выраженной легочной гипертензии с последующей титрацией дозы препаратов на амбулаторном этапе.
Лечение
Больным с ДОСПЖ при явлениях сердечной недостаточности на этапе предоперационной подготовки рекомендуются диуретики, иАПФ, сердечные гликозиды, β-адреноблокаторы, катехоламины.
Больным с ДОСПЖ типа тетрады Фалло рекомендуются β-адреноблокаторы и бензодиазепины при приступе гипоксии.
Больным с ДОСПЖ для лечения легочной гипертензии рекомендуются антагонисты кальция, блокаторы эндотелиновых рецепторов (например, Бозентан, Амбризентан), ингибиторы фосфодиэстеразы типа 5 (например, Силденафил, Варденафил), аналоги простагландинов (например, Илопрост).
Вид оперативной коррекции определяется размерами левого желудочка и, соответственно, локализацией дефекта межжелудочковой перегородки. Многие пациенты перед выполнением реконструктивной коррекции данного порока подвергаются паллиативным операциям, особенно если левый желудочек гипоплазирован или имеет пограничный размер.
Паллиативные операции строятся из шунта Блелока-Тауссинга (анастомоз между подключичной и легочной артерий) и бандинга легочной артерии (сужения легочной артерии), а иногда вначале выполняется резекция коарктации аорты либо первая стадия процедуры Норвуда (коррекция гемодинамики, путем уменьшения нагрузки на легочную артерию, вызванную повышенным кровотоком).
Учитывая то, что обструктивное поражение сосудов легких развивается столь же быстро, как и при ДМЖП, пациентов с ДОГПЖ следует оперировать рано в младенческом возрасте (до 6 месяцев). В настоящее время ранний возраст не следует рассматривать как фактор госпитальной летальности. Предпочительным методом операции является создание внутрижелудочкового туннеля с помощью заплаты из дакрона либо ткани Гортекс, соединяющего ЛЖ с аортой. Некоторым детям предварительно производится бандинг легочной артерии, однако не следует считать это правилом – гораздо важнее ранняя коррекция порока.
При рестриктивном дефекте межжелудочковой перегородки (когда размер менее диаметра аортального клапана), его расширяют при помощи антеросептального разреза либо иссечением в этой области межжелудочкового гребня. Создающие обструкцию в выводном тракте мышечные пучки иссекают с целью формирования прямого туннеля между аортой и ДМЖП.
Заключение
По частоте встречаемости данный порок весьма редок. По данным некоторых авторов данная аномалия встречается у 2-3 % детей, родившихся с врожденными пороками сердца. Однако редкость возникновения данного порока не исключает вероятности встречи с ним. Следует помнить, что данная патология требует оперативного лечения в раннем возрасте (до 6-ти месяцев), а медикаментозная терапия является поддерживающей и лишь отдаляет исход неизбежно нарастающей ХСН.
Источники:
- Клинические рекомендации ассоцииации сердечно-сосудистых хирургов России, «Двойное отхождение сосудов от правого желудочка» 2016 г.
- Бокерия Л.А., Лекции по сердечно-сосудистой хирургии. В 2-х томах. Москва, 2001, Т. 1, стр 482-490.
- Смирнов Н.Н. Двойное отхождение сосудов от правого желудочка: особенности пренатальной диагностики. Пренатальная диагностика, 2009.-N 1.-С.37-40
- The portal for rare diseases and orphan drugs. Double outlet right ventricle.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
В отдел Телемедицины НЦССХ им. А.Н. Бакулева для уточнения диагноза и определения плана дальнейшего лечения поступила выписка на ребёнка восьми лет из Смоленска с направительным диагнозом:
Врождённый порок сердца (ВПС), комбинированный: двойное отхождение магистральных сосудов от правого желудочка, дефект межжелудочковой перегородки, дефект межпредсердной перегородки (ДОС ПЖ, ДМЖП, ДМПП), декстрокардия, состояние после операции суживания лёгочной артерии (в возрасте одного года), НК 2а-б степени. Гетеротопический синдром: аспления, леворасположенная печень, декстракардия. Внутренняя гидроцефалия, стадия субкомпенсации.
Обследование по месту жительства
Мальчик родился от первой беременности, протекавшей с фетоплацентарной недостаточностью, от первых срочных родов на 40 неделе. Масса тела при рождении составила 3310 г, длина – 53 см. На седьмой день жизни ребёнок был переведён в отделение патологи новорожденных в тяжелом состоянии в связи с врождённой сердечной патологией, неврологической симптоматикой и неонатальной желтухой. Выставлен диагноз:
ВПС (декстракардия, ДМЖП, ДМПП, ОАП).
Пациент получал лечение препаратами, затем был выписан под наблюдение кардиохирурга.
В возрасте одного года ребёнку была выполнена операция:
Суживание лёгочной артерии.
После чего ребёнок наблюдался в центре кардиологии и кардиохирургии (Киев).
В дальнейшем была запланирована поэтапная коррекция порока. Но по причинам организационного характера последующие этапы хирургического лечения не состоялись. К моменту консультации ребёнок проживал в лагере беженцев (Смоленска).
Результаты исследований
Из объективного осмотра:
Состояние мальчика тяжёлое, за счёт хронической сердечной недостаточности. Не лихорадит. Частота дыхания (ЧД) 26-28 в минуту, частота сердечных сокращений (ЧСС) 100удмин, артериальное давление (АД) 80/50 мм.рт.ст., насыщение крови О2 – 79-81%.
Мальчик низкого роста, пониженного питания. Отмечается деформация грудной клетки (грудина западает, послеоперационный рубец, реберные дуги приподняты вверх), деформация пальцев по типу «барабанных палочек», ногтей – по типу «часовых стекол». Подкожно-жировая клетчатка практически отсутствует. Лимфатические узлы не увеличены. Кожные покровы чистые, бледные, расширена венозная сеть в области груди, живота, верхних и нижних конечностей. Отмечается акроцианоз. Слизистые влажные, цианотичные. В зеве без признаков воспаления. Перкуторно над лёгкими лёгочный звук с коробочным оттенком. Дыхание в лёгких жесткое, хрипов нет. Границы сердца смещены, т.к. оно расположено справа. Тоны сердца звучные ритмичные; систолический шум грубый, «машинного тембра», над всей областью сердца, проводящийся на спину и в подмышечную область. Живот мягкий, безболезненный при пальпации, печень слева, не увеличена. Селезёнка отсутствует. Отёков нет. Стул и мочеиспускание не нарушены.
Инструментальные исследования
Электрокардиография (ЭКГ): нижнепредсердный эктопический ритм с ЧСС=80 удмин. Отклонение электрической оси сердца (ЭОС) вправо. Предсердные нарушения. ЭКГ признаки гипертрофии ПЖ и ПП.

Рис 1 – Результат электрокардиографии

Рис 2 – Результат электрокардиографии
Холтеровское мониторирование ЭКГ: основной ритм предсердный (83,8%), с ЧСС=98 удмин, синусовый ритм (6,1%), в среднем 105 удмин, эпизоды миграции водителя ритма. Среднесуточная ЧСС=99 удмин. Ригидный циркадный профиль сердечного ритма (1,13). Максимальная частота сердечных сокращений – 150 удмин (после игры), минимальная ЧСС – 58 удмин (сон). Отмечена тенденция к тахикардии в ночные часы. Нельзя исключить преходящий WPW. Патологических пауз не выявлено. Регистрируются частые, одиночные, политопные экстасистолы, всего 1538. Интервал ОТ соответствует нормативному. ST-T без диагностически значимой динамики. Функция разброса снижена, повышена функция концентрации сердечного ритма. Уровень парасимпатических влияний на ритм сердца снижен.
Ультразвуковое исследование (УЗИ) органов брюшной полости: аномалия расположения печени – гетеротопия (под левой реберной дугой), лабильный перегиб желчного пузыря. Нижняя полая вена не визуализируется, паренхима печени диффузно изменена, почки без эхоструктурных изменений.
Рентгенограмма органов грудной клетки: ВПС, комбинированный, оперированный, декстракардия. Очаговых и инфильтративных теней не видно. Корни лёгких: левый нечётко структурен, правый не виден из-за тени сердца. Лёгочный рисунок избыточный в нижних отделах с обеих сторон. Сердце расположено в правой половине грудной клетки, расширено, увеличено в поперечнике. Сердечно-лёгочный коэффициент – 67%. Контуры диафрагмы чёткие. Синусы свободные. Г азовый пузырь желудка расположен справа.

Рис 3 – Рентгенограмма органов грудной клетки
Эхокардиография (ЭхоКГ): Сердце расположено справа. Расширены камеры сердца, больше правые. Гипертрофия миокарда обоих желудочков, перегрузка объёмом правых камер. Аорта и лёгочная артерия смещены в правый желудочек. Верхушка сердца выполнена правым желудочком. Расширен коронарный синус в левом предсердии. ДМЖП подаортальный 17 мм, вторичный ДМПП 12-14мм. Снижена сократительная способность левого желудочка, ФВ – 53%. Расширение аорты в области синусов, кровоток ускорен. Выражена недостаточность трикуспидального клапана. Высокая лёгочная гипертензия, среднее давление в лёгочной артерии – 102,7 мм. рт. ст.
В анализах крови и мочи патологии нет.


Рис 4,5 – Результаты ЭхоКГ-исследования
Для подтверждения диагноза и определения тактики лечения данные направлены в НЦССХ им. А.Н. Бакулева.
Телемедицинская консультация в Центре Бакулева
Телемедицинская конференция проведена в 8 лет 26 дней жизни ребенка. После разговора с лечащими врачами, изучения результатов исследований принято решение о необходимости госпитализации в НЦССХ для дополнительного обследования и решения вопроса о возможности оперативного лечения.
Поликлиника НЦССХ
Через 14 дней после телемедицинской консультации в поликлинике НЦССХ проведено обследование, по результатам которого поставлен диагноз:
Situs inversus. Левосформированное праворасположенное сердце. Двойное отхождение магистральных сосудов от правого желудочка. Дефект межжелудочковой перегородки. Дефект межпредсердной перегородки (вторичный). Состояние после операции суживания лёгочной артерии по Мюллеру. НК 2а-б степени.
Ребёнок госпитализирован.
Госпитализация в Центр Бакулева
Ребёнок госпитализирован в возрасте восьми лет в отделение лёгочной гипертензии (ОЛГ).
В стационаре при осмотре:
Общее состояние ребёнка – средней степени тяжести. Рост – 118 см, вес – 17 кг. Площадь поверхности тела: BSA = 0,75, BMI – 15,5.
Развитие подкожной клетчатки резко снижено. Отёков нет. Окраска кожи: цианоз, насыщение по датчику – 68%. Слизистые цианотичные. Лимфатические узлы не увеличены, не спаяны с близлежащими тканями. Симптом «барабанных палочек». Симптом «часовых стёкол». Грудная клетка – диспластическая.
В лёгких ясный лёгочный звук. ЧД – 22 в мин. Дыхание везикулярное, проводится во все отделы, хрипов нет. Сердце расположено справа. ЧСС 94 уд/мин. Систолический шум над всей областью сердца, эпицентр вдоль правого края грудины. Частота пульса 94, удовлетворительного наполнения. Пульсация на верхних и нижних конечностях отчетлива, симметрична. Артериальное давление: на левой руке – 113/58 мм. рт. ст., на правой руке – 110/60 мм. рт. ст. Язык чистый, влажный. Печень расположена слева, не увеличена. Cелезёнка не пальпируется. Стул со слов папы б/о. Мочеполовая система сформирована по мужскому типу. Зрение б/о. Слух б/о. Нервная система без грубой очаговой патологии. Умственное развитие – в соответствии с возрастом.
Инструментальные исследования:
Рентгенография органов грудной клетки:
свежих инфильтративных изменений не выявлено. Избыточный лёгочный рисунок – в нижних отделах с обеих сторон. Сердце расположено в правой половине грудной клетки, расширено, увеличено в поперечнике. Декстрокардия. КТИ – 67%.
ЭКГ: Нижнепредсердный эктопический ритм с ЧСС – 86 уд/мин. Отклонение ЭОС вправо. Признаки перегрузки правых отделов сердца.
ЭхоКГ:
Таблица 1 – Результаты ЭхоКГ исследования при поступлении в отделение
ЛП | 4.2 см | КЛА – створки подвижные | МК – створки тонкие | ||
ПП | увеличен | ФК – 15 мм | Грманжета 80Hg | ФК – 20 мм | Регург – 1 + |
КДР ПЖ | 3,9 | АК – не изменен | ТК – ств тонкие | ||
ФВ | 60% | ФК – 18 мм | Регург – 1 + | ФК – 28 мм | Регург – 2+ |
Аорта – диаметр аорты 21 мм, дуга 20 мм, перешеек 12 мм. | |||||
ДМЖП подаортальный 20 мм, ДМПП вторичный 13 мм. | |||||
ЛП – левое предсердие, КДР – конечный диастолический размер, ФВ – фракция выброса, ПП – правый желудочек, ПЖ – правый желудочек, АК – аортальный клапан, ФК – фиброзное кольцо, КЛА – клапан легочной артерии, МК – митральный клапан, ТК – трикуспидальный клапан, ДМЖП – дефект межжелудочковой перегородки, ДМПП – дефект межпредсердной перегородки.
Ангиокардиография: Неопределенно сформированное право расположенное сердце (левый изомеризм), отхождение аорты и лёгочной артерии от правого желудочка, ДМЖП, умеренная гипоплазия левого желудочка, Л-мальпозиционное расположение аорты и лёгочной артерии, сужение ствола ЛА манжетой, ДМПП, добавочная левосторонняя верхняя полая вена, отсутствует печёночный сегмент нижней полой вены с непарным продолжением, не исключено сужение нижней полой вены в области непарной вены. Небольшая коллатеральная артерия – к правому легкому, нельзя исключить аномальный дренаж левых легочных вен в ПП.
На пятый день госпитализации проведена операция:
Наложение правостороннего двунаправленного кава-пульмонального анастомоза (ДКПА), иссечение межпредсердной перегородки в условиях ИК.
Послеоперационный период и выписка
При поступлении в реанимацию состояние мальчика средней степени тяжести. Кардиотоническая поддержка. Искусственная вентиляция лёгких. Послеоперационный период протекал без осложнений. Из реанимации ребёнок переведён на вторые сутки после операции.
Объективный осмотр
Незначительный акроцианоз, отёков нет, лимфатические узлы не увеличены. Дыхание везикулярное, хрипов нет, частота дыхания (ЧД) – 26 в мин. Тоны сердца ритмичные. Выслушивается систолический шум справа от грудины. Частота сердечных сокращений (ЧСС) – 86 уд/мин. Определяется пульсация на верхних и нижних конечностях. АД на левой руке – 100/65 мм. рт. ст. Печень расположена слева, не увеличена. Физиологические отправления в норме. Послеоперационная рана без признаков воспаления.
Инструментальные исследования
ЭхоКГ: Жидкости в полости перикарда и плевральных полостях нет. ФВ – 58%. Функционирующий двунаправленный кава-пульмональный анастомоз.
ЭКГ: нарушений ритма и проводимости нет.
Рентгенография: лёгкие расправлены. Свободной жидкости в плевральных полостях не выявлено.
На четырнадцатые сутки после операции в удовлетворительном состоянии ребенок выписывается домой.
Рекомендации при выписке
Наблюдение кардиолога по месту жительства, продолжить прием названченных препаратов, отвод от прививок на один год, ограничение физических нагрузок, контроль анализа крови и мочи через семь дней после выписки и контроль в поликлинике НЦССХ через год.
Желательна реабилитация в санатории кардиологического профиля.
Текст описания клинического случая подготовила Макаренко М.В.
Источник