Все об инвазии в сосуды щитовидной железы

Каждый пациент на приёме у врача больше всего боится, что у него заподозрят или, что хуже, найдут новообразование. Однако мало кто знает о механизме развития опухоли и за счет чего конкретно данный диагноз является настолько страшным. В этой статье мы разберёмся, что именно делает онкологические заболевания такими опасными для жизни.
Строение тканей с точки зрения формирования опухолевого процесса
Чтобы разобраться в механизме образования и развития опухоли, необходимо иметь представление о принципе строения тканей в организме. Большинство тканей, независимо от места их расположения, имеют сходный план строения:
- Базальная мембрана — это неклеточная структура, отграничивающая ткани друг от друга;
- Ростковый слой — группа активно делящихся клеток, расположенных на базальной мембране, которые обеспечивают обновление ткани. Именно изменение генетического материала клеток росткового слоя влечёт за собой развития опухоли;
- Слой созревающих клеток — клетки ростового слоя, которые постепенно продвигаются в верхние слои в процессе дифференцировки (приобретения формы и свойств, характерных для данной ткани);
- Поверхностный слой — группа клеток, которая и обеспечивает выполнение тканью определённой функции.
Между ростковым и поверхностным могут располагаться дополнительные слои в зависимости от конкретного вида ткани. Но принцип строения всегда один и тот же: клетки, способные делиться, находятся на базальной мембране. В процессе созревания они перемещаются в верхние слои, утрачивая способность к делению и приобретая специфические свойства.
Доброкачественные и злокачественные опухоли: в чем разница?
Исходя из того, клетки какого слоя подверглись мутации, выделяют два типа неоплазий — доброкачественные и злокачественные. Их отличия заключаются в том, что первый тип формируется из высоко дифференцированных клеток созревающего слоя. При доброкачественных опухолях клетки не будут сильно отличаться от здоровых клеток данной ткани. Такая неоплазия считается неагрессивной и растет медленно, а также не даёт метастазы. Патогенное действие доброкачественного новообразования заключается главным образом в сдавлении окружающих её тканей. Иногда такие опухоли полностью или частично закрывают просвет какого-либо полого органа.
Злокачественные новообразования возникают из-за мутаций клеток низкодифференцированного росткового слоя. Опухолевый рост происходит стремительно, из-за чего новообразование нуждается в активном питании. Эта потребность удовлетворяется за счет собственных ресурсов организма: новообразование обкрадывает своего носителя. Именно злокачественные неоплазии принято называть «раком». К доброкачественным образованиям этот термин не относится. При злокачественных опухолях происходит инвазия раковых клеток.
В процессе развития рака выделяют 4 стадии:
- Стадия предопухоли. В этот период наблюдается изменение клеток росткового слоя: они могут увеличиваться в размерах и приобретать нетипичные формы.
- Стадия неинвазивной опухоли. Ещё одно название этой стадии — «рак на месте» (или «рак in situ»). Клетки росткового слоя всё также созревают и продвигаются наверх, хотя теперь их структура и свойства изменены. Поэтому в стадии неинвазивной опухоли мы будем видеть изменения не только в самом глубоком слое.
- Стадия инвазивного роста — прорастание через базальную мембрану.
- Стадия метастазирования.

Что такое инвазия опухоли?
Данный термин происходит от латинского слова «invasio», что переводится как «нашествие» или «нападение». Инвазия — это процесс распространения раковых клеток посредством прорастания опухоли через базальную мембрану.
Инвазия обуславливает способность опухолей давать метастазы — вторичные очаги онкологического процесса вдали от материнской опухоли, возникшие из-за миграции раковых клеток. Обязательное условие метастазирования — наличие у опухоли собственной капиллярной сети. Она формируется, когда количество неопластических клеток достигает 103 (1-2 мм).
Этапы инвазии:
- Разрыв межклеточных связей, соединяющих раковые клетки между собой;
- Прикрепление клеток опухоли к базальной мембране;
- Разрушение базальной мембраны лизирующими (расщепляющими) ферментами;
- Миграция клеток в соседние ткани и органы.
Раковые клетки, находящиеся в процессе инвазии, более устойчивы к облучению и химеотерапии, чем стационарные. Во многом это связано с временной утратой мигрирующими клетками способности к делению. Также движущиеся опухолевые клетки проявляют повышенную активность антиапоптотических генов (гены, препятствующие запрограммированной смерти клетки — апоптозу). И, поскольку химиотерапевтические препараты направлены на стимуляцию апопоза, их устойчивость к лечению возрастает.
Инвазивный рост опухоли не только способствует её распространению по всему организму, но и обеспечивает раковым клеткам интенсивное питание. Поэтому можно сказать, что инвазия является фактором «укоренения» новообразования.
Факторы, определяющие степень инвазивности опухоли
Чтобы злокачественная опухоль проросла сквозь базальную мембрану, необходимо наличие следующих факторов:
- Быстрое деление и давление. Механическое воздействие опухолевой массы на базальную мембрану способствует её разрушению и, как следствие, инвазии раковых клеток;
- Подвижность клеток. Клетки новообразования способны к миграции, причем их движение не является хаотичным. Они движутся в направлении большей концентрации кислорода, питательных веществ, а также в сторону более нейтрального показателя кислотности (рН);
- Межклеточные связи. Чем прочнее эти контакты, тем меньше шансов, что опухоль начнет инвазивный рост. У злокачественных клеток связи слабые, поэтому клетки легко отрываются от новообразования и попадают в кровоток или в лимфатическую систему;
- Действие лизосомальных ферментов. Злокачественная опухоль вырабатывает вещества, способные разрушать здоровые клетки и межклеточное вещество, что будет способствовать инвазии;
- Иммунная система человека. В организме существует собственная противоопухолевая защита, которую обеспечивает наш иммунитет. Её активность у каждого человека индивидуальна. Она зависит от генетической предрасположенности и состояния всего организма в конкретный момент. Так, при заболеваниях, сопровождающихся угнетением иммунной системы (например, при ВИЧ), пациенты могут погибать от онкологических заболеваний, возникших из-за отсутствия противоопухолевой активности.
Инвазия раковых клеток в сосуды
Вслед за прорастанием в базальную мембрану наступает интравазальная (внутрисосудистая) инвазия опухоли. Чаще раковые клетки мигрируют в артерии. Это связано с тем, что стенки артерий более упругие и эластичные, в то время как у вен они тонкие и легко спадаются в опухолях. Однако раковые клетки могут быть занесены в вены из лимфатических сосудов.
Способствует интравазации также «неполноценность» сосудов, снабжающих злокачественное новообразование. Их базальная мембрана имеет щели, дефекты и истончения, что позволяет раковым клеткам с лёгкостью ее преодолеть. Такая структура обусловлена снижением продукции компонентов базальной мембраны или повышенной активностью разрушающих ее протеаз.
Циркуляция раковых клеток в системе кровотока и экстравазация
При попадании в кровоток опухолевая клетка покрывается фибрином и тромбоцитами, формируя микротромбоэмбол с опухолевой «сердцевиной». Не все они переживают движение в кровяном русле. Разрушение раковых клеток может быть обусловлено иммунными механизмами, а также турбулентностью кровяного потока и механическим повреждением во время циркуляции. Но около 80% деформированных клеток всё-таки сохраняют способность к размножению.
Экстарвазация представляет собой выход опухолевых клеток из сосудов для формирования метастатического очага. В этом процессе задействованы те же ферменты, что и в инвазии через базальную мембрану.
Резюме
Вот что следует знать об инвазии опухолей:
- Инвазия — это проникновение раковых клеток через базальную мембрану ткани, из которой развилась опухоль;
- Инвазия свойственна только злокачественным новообразованиям;
- В инвазии участвуют лизирующие ферменты, которые способны разрушать как неклеточные структуры, так и связи между здоровыми клетками (например, выстилка сосудов);
- Явление инвазии лежит в основе метастазирования;
- Инвазия бывает индивидуальной и групповой, и последняя чаще обуславливает появление метастазов,
- Самые распространенные виды инвазивных опухолей — рак шейки матки и рак молочной железы.
Источник
Диагностика инвазии сосудов средостения опухолью на рентгене, КТ, МРТ
а) Определение:
• Наличие опухоли или опух:олевых клеток в стенке кровеносных сосудов или в их просвете:
о Сосуды легких:
– Легочные артерии и вены
о Сосуды большого круга кровообращения:
– Полые вены
– Непарная/полунепарнаявены
– Аорта
– Крупные артерии: плечеголовной ствол, левая общая сонная, левая подключичная и позвоночные
• Типы инвазии сосудов:
о Микроскопическая:
– Выявляется при гистологическом исследовании
о Макроскопическая:
– Обнаруживается при КТ, МРТ или ангиографии:
Дефект наполнения в просвете сосуда, являющийся продолжением опухоли
Циркулярный рост опухоли и стенозирование просвета сосуда
Облитерация просвета сосуда опухолью
б) Лучевые признаки:
1. Основные особенности инвазии сосудов средостения:
• Оптимальный диагностический ориентир:
о Контрастирующийся дефект наполнения в просвете сосуда:
– Является продолжением объемного образования, расположенного в легких, средостении или пищеводе
• Локализация:
о Поражение легочных и полых вен наблюдается чаще, чем легочных артерий и артерий большого круга кровообращения
• Размер:
о Микроскопический:
– Выявляется при гистологическом исследовании
– Дифференцирование с инвазией лимфатических сосудов затруднено
о Макроскопический:
– Различная протяженность поражения
– Инвазия сосудов выявляется при хирургическом вмешательстве или патологоанатомическом исследовании
• Морфологические особенности:
о Дефект наполнения в просвете сосуда, являющийся продолжением опухоли
о Циркулярный рост опухоли и стенозирование просвета сосуда о Облитерация просвета сосуда опухолью
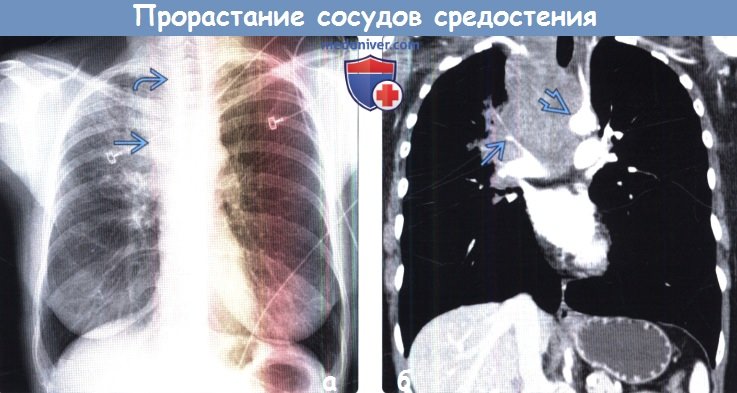
(а) Женщина 52 лет с жалобами на одышку, хрипы и отечность лица в течение трех недель. При рентгенографии органов грудной клетки в ПП проекции в верхней доле правого легкого определяется участок консолидации гетерогенной структуры. Также в правой паратрахеальной области выявляется объемное образование, распространяющееся на область шеи
(б) У этой же пациентки при КТ с контрастным усилением на реконструкции в коронарной плоскости в средостении визуализируется крупное инфильтративное объемное образование, которое циркулярно прорастает задние отделы дуги аорты правую легочную артерию и ее ветви. КТ с контрастным усилением является методом выбора для оценки инвазии сосудов опухолью.
2. Рентгенография инвазии сосудов средостения:
о Объемное образование в легких или средостении центральной локализации:
– Расположено в корне легкого или в прикорневой зоне
– Прилежит к центральным отделам легочных сосудов
– Примыкает к сердцу, средостению или крупным сосудам
о При рентгенографии оценить инвазию сосудов не представляется возможным
3. КТ инвазии сосудов средостения:
• Нативная КТ:
о Без контрастного усиления оценка поражения затруднена
о Объемное образование, примыкающее к сосудам
о Прилежащие к опухоли сосуды расширены
о Коллатеральные сосуды при обструкции верхней полой вены
• КТ с контрастным усилением:
о Оптимальный метод для оценки сосудов:
– Для исследования определенных сосудов следует выбирать соответствующий интервал введения контрастного вещества
– Выявление границы между сосудами и прилежащей опухолью
о Инвазия сосудов:
– Дефект наполнения в просвете сосуда, являющийся продолжением опухоли:
Может накапливать контрастное вещество
– Циркулярный рост опухоли и стенозирование просвета сосуда
– Облитерация просвета сосуда опухолью
о Распространение в грудную полость злокачественной опухоли органов брюшной полости:
– Следует заподозрить при наличии в правом предсердии дефекта наполнения
– Печеночноклеточный, почечноклеточный рак и адренокор-тикальная карцинома
о Косвенные признаки:
– Визуализация коллатеральных сосудов грудной клетки и средостения при обструкции верхней полой вены
– Контакт опухоли с аортой на протяжении >90° ее окружности (угол Пикуса) и отсутствие периаортальной жировой клетчатки свидетельствуют в пользу инвазии
о Осложнения:
– Опухолевые эмболы:
Чередование расширенных и суженных участков в легочной артерии в виде бус
– Псевдоаневризма легочной артерии
4. МРТ инвазии сосудов средостения:
• Т1ВИ с контрастным усилением:
о Дефект наполнения в просвете сосуда лучше визуализируется при контрастном усилении:
– Отличить опухолевый тромб от неопухолевого можно в отсроченную фазу исследования
• Кино-режим SSFP:
о Позволяет обнаруживать дефект наполнения в просвете сосуда без контрастного усиления:
– Не позволяет оценить особенности контрастирования образования
• Отсроченная фаза контрастирования:
о Опухоль может контрастироваться спустя некоторое время после введения контрастного вещества
– Позволяет отличить опухолевый тромб от неопухолевого
5. Ангиография инвазии сосудов средостения:
• Дефект наполнения в просвете сосуда
• Сдавление сосуда извне опухолью, стенозирование его просвета
• Симптоматическое лечение: стентирование верхней полой вены при ее обструкции
6. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ с контрастным усилением: метод выбора для выявления инвазии сосудов
о МРТ: может выполняться при наличии противопоказаний к внутривенному введению контрастного вещества
• Рекомендации по выбору протокола:
о КТ: исследование в отсроченную фазу позволяет исключить артефакт смешивания в качестве этиологии дефекта наполнения в просвете сосуда
о МРТ: субтракция позволяет лучше выявлять особенности контрастирования опухоли
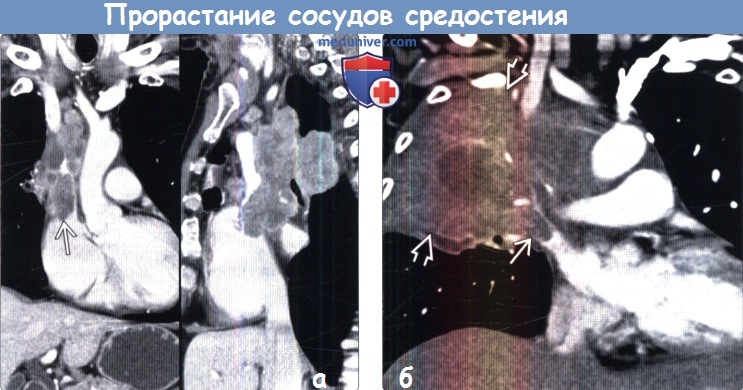
(а) При КТ с контрастным усилением на реконструкциях в коронарной (слева) и сагиттальной (справа) плоскостях в верхней доле правого легкого определяется образование гетерогенной структуры с дольчатым контуром. Отмечается инвазия верхней полой вены, приводящая к сужению ее просвета. Данная картина соответствует стадии Т4.
(б) Пациент, страдающий раком легких. При КТ с контрастным усилением на реконструкции в коронарной плоскости в верхней доле правого легкого визуализируется крупное новообразование гетерогенной структуры, накапливающее контрастное вещество. Выявляется инвазия средостения и циркулярный охват сосудов. Следует отметить наличие в правой верхней легочной вене контрастирующегося дефекта наполнения, являющегося продолжением опухоли, что служит признаком инвазии сосуда.
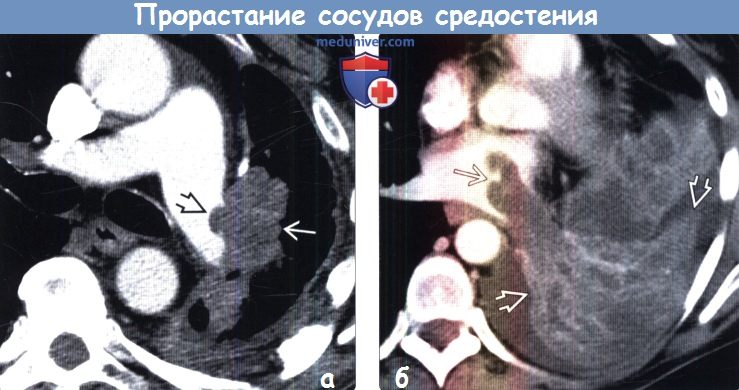
(а) Пациент с распространенным раком легких. При КТ с контрастным усилением в прикорневой зоне левого легкого определяется мягкотканное объемное образование, продолжением которого является дефект наполнения с дольчатым контуром в левой легочной артерии. Следует отметить наличие небольшого левостороннего плеврального выпота.
(б) Пациент, страдающий раком нижней доли левого легкого. При КТ с контрастным усилением в левом легком визуализируется крупное новообразование гетерогенной структуры, прорастающее левое предсердие через левую нижнюю легочную вену: дефект наполнения в левом предсердии является продолжением крупной опухоли легкого. Следует отметить наличие небольшого левостороннего плеврального выпота.
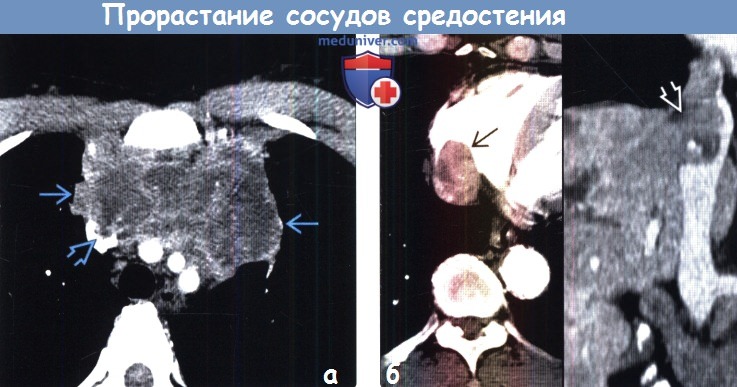
(а) Женщина 44 лет с первичной В-крупноклеточной лимфомой средостения. При КТ с контрастным усилением в преваскулярном отделе средостения определяется крупное объемное образование, гетерогенно накапливающее контрастное вещество. Продолжением образования является дефект наполнения в просвете верхней полой вены, что соответствует прямой инвазии.
(б) На совмещенных изображениях при КТ с контрастным усилением в аксиальной (слева) и коронарной (справа) плоскостях в полости правого предсердия и нижней полой вене визуализируется контрастирующееся образование, которое является продолжением гепа-тоцеллюлярной карциномы, растущей по печеночным венам.
в) Дифференциальная диагностика:
1. Дефект наполнения в просвете сосуда:
• Артефакт смешивания контрастного вещества:
о Дефект наполнения в просвете вен или артерий
о В отсроченную фазу не визуализируется
• Тромб:
о Неконтрастирующийся дефект наполнения в просвете сосуда
о При наличии злокачественной опухоли существует высокий риск развития тромбоэмболии легочной артерии
• Саркома легочной артерии:
о Дефект наполнения в просвете легочной артерии
о Антикоагуляционная терапия неэффективна
о Может контрастироваться
• Саркома аорты
2. Циркулярный рост опухоли вокруг сосуда:
• Ангиоинвазивная грибковая инфекция:
о Может выявляться консолидация легочной ткани, напоминающая объемное образование
• Медиастинальный фиброз:
о В структуре могут выявляться кальцификаты
о Циркулярный рост, обструкция сосудов
– Легочные артерии и вены
– Верхняя полая вена
г) Патоморфология:
1. Основные особенности:
• Этиология:
о Объемное образование в легкихя:
– Рак легких
– Метастаз
о Объемное образование в средостении:
– Лимфома
– Метастаз
– Эпителиальная опухоль тимуса
– Рак щитовидной железы
– Рак пищевода
• Генетические особенности:
о Рак легких:
– Существует корреляция между микроскопической инвазией лимфатических и кровеносных сосудов и следующими особенностями:
Амплификация гена KRAS и его мутация
Размер опухоль и стадия
• Сопутствующие патологические изменения:
о Инвазия лимфатических сосудов:
– Дифференцирование кровеносных и лимфатических сосудов затруднено
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Рак легких:
о Т4:
– Макроскопическая инвазия:
Интраперикардиальные отделы легочных артерий, вен
Интраперикардиальные/экстраперикардиальные отделы полых вен, аорты
• Эпителиальная опухоль тимуса:
о Циркулярный рост опухоли вокруг сосуда позволяет заподозрить его инвазию
– Согласно классификации Масаока-Кога инвазия сосуда соответствует распространенной стадии опухоли
3. Макроскопические патоморфологические и хирургические особенности:
• Опухолевые клетки в просвете сосуда
д) Клинические аспекты инфазии сосудов средостения:
1. Проявления:
• Наиболее частые признаки:
о Постепенное нарастание тяжести симптомов
о Одышка и кашель
о Симптомы могут отсутствовать
• Другие симптомы:
о Синдром верхней полой вены:
– Отечность лица, шеи и верхней половины тела + цианоз
– В редких случаях охриплость, боли в груди, дисфагия и гемофтиз
о Дисфагия обусловлена распространенным раком пищевода
2. Естественное течение заболевания и прогноз:
• Рак легких:
о Прогностическая значимость микроскопической инвазии сосудов опухолью I стадии не установлена
• Эпителиальная опухоль тимуса:
о При наличии в переднем средостении объемного образования, инвазирующего сосуды, следует заподозрить рак тимуса
3. Лечение инвазии сосудов средостения:
• Варианты, риски, осложнения:
о В некоторых случаях при раке легких выполняется резекция инвазированных сосудов:
– Инвазия крупных сосудов обычно является противопоказанием к выполнению резекции
– Резекция верхней полой вены; является одним из наиболее распространенных расширенных хирургических вмешательств на сосудах при опухоли на стадии Т4
е) Диагностические пункты инвазии сосудов средостения:
1. Следует учитывать:
• При наличии в просвете сосуда дефекта наполнения, являющегося продолжением объемного образования легких/средостения, либо при выявлении циркулярного охвата, окклюзии или облитерации сосуда следует заподозрить его инвазию
• При наличии в сосуде контрастирующегося дефекта наполнения и отсутствии за пределами сосуда объемного образования следует заподозрить первичную злокачественную опухоль сосуда
2. Ключевые моменты при интерпретации изображений:
• При макроскопической инвазии легочной артерии следует исключить наличие опухолевых эмболов и псевдоаневризм
• Дефект наполнения в правом предсердии может являться результатом распространения злокачественной опухоли органов брюшной полости через нижнюю полую вену:
о Печеночноклеточный, почечноклеточный рак и адренокортикальная карцинома
3. Ключевые моменты диагностического заключения:
• В заключении следует отразить наличие циркулярного охвата верхней полой вены, поскольку оно потенциально может привести к ее обструкции
ж) Список литературы:
1. Mollberg NM et al: Lymphovascular invasion as a prognostic indicator in stage I non-small cell lung cancer: a systematic review and meta-analysis. Ann Thorac Surg. 97(3) 965-71, 2014
2. Detterbeck FC et al: The stage classification of lung cancer: Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 143(5 Suppl): e191S-210S, 2013
3. Benveniste MF et al: Role of imaging in the diagnosis, staging, and treatment of thymoma. Radiographics. 31 (7): 1847-61; discussion 1861-3, 2011
4. DiPerna CA et al.: Surgical management of T3 and T4 lung cancer. Clin Cancer Res. 11(13 Pt 2):5038s-5044s, 2005
– Также рекомендуем “Саркома аорты на КТ, МРТ”
Редактор: Искандер Милевски. Дата публикации: 13.2.2019
Оглавление темы “Лучевая диагностика опухоли сердца.”:
- Диагностика метастаза в сердце и перикард на рентгене, КТ, МРТ, ПЭТ
- Прорастание сосудов средостения опухолью на рентгенограмме, КТ, МРТ
- Диагностика инвазии сосудов средостения опухолью на рентгене, КТ, МРТ
- Саркома аорты на КТ, МРТ
- Диагностика саркомы аорты на КТ, МРТ
- Саркома легочной артерии на КТ, МРТ
- Диагностика саркомы легочной артерии на рентгене, КТ, МРТ
Источник
