Высокотехнологичные операции на сердце и сосудах что это
Опыт зарубежных клиник – кардиология и кардиохирургия
Кардиология и кардиохирургия в специализированных зарубежных центрах отличаются активной тактикой ведения пациентов и широким использованием малоинвазивной кардиохирургии. Высокая эффективность и низкий риск осложнений при таком подходе позволяют проводить хирургическое лечение не только по жизненным показаниям, но и с целью предупреждения осложнений сердечно-сосудистых заболеваний.
Современная цивилизация способствует росту сердечно-сосудистой заболеваемости во всем мире. А летальность от болезней сердца и сосудов традиционно занимает верхние позиции в списке наиболее распространенных причин смерти. Однако прогрессивные высокотехнологичные методы лечения способны переломить эту ситуацию. Успешность их применения наглядно демонстрируется мировой статистикой. За рубежом показатели смертности от сердечно-сосудистой патологии колеблются в пределах 30% в структуре всех причин смерти, в России – выше 65%. При этом коронарная ангиопластика со стентированием в нашей стране проводится лишь одному пациенту из ста страдающих ИБС, а за рубежом – каждому третьему. Аналогичной представляется картина и в отношении других высокоэффективных методов лечения. На постсоветском пространстве функционирует в среднем в 7 раз меньше специализированных кардиологических центров, и в 15 раз реже выполняются высокотехнологичные вмешательства на сердце и крупных сосудах. А между тем именно они позволяют предупредить или ликвидировать тяжелые осложнения, приводящие к смерти.
Современные методы кардиологии и кардиохирургии, активно практикуемые в зарубежных клиниках, позволяют:
- минимизировать постоянный прием лекарственных препаратов;
- надежно стабилизировать кровообращение;
- повысить качество жизни за счет улучшения переносимости физических нагрузок;
- оказывать радикальную кардиохирургическую помощь самому широкому контингенту, включая недоношенных новорожденных, людей преклонного возраста и пациентов с многочисленной сопутствующей патологией благодаря повсеместному использованию малоинвазивных и неинвазивных высоких технологий.
Кардиология и кардиохирургия в специализированных зарубежных центрах отличаются активной тактикой ведения пациентов и широким использованием малоинвазивной кардиохирургии. Высокая эффективность и низкий риск осложнений при таком подходе позволяют проводить хирургическое лечение не только по жизненным показаниям, но и с целью предупреждения осложнений сердечно-сосудистых заболеваний. Например, коронарную ангиопластику выполняют заблаговременно, не допуская развития инфаркта миокарда. Эндоваскулярные (внутрисосудистые) вмешательства, операции на сердце без его остановки и широкого доступа к нему – повседневная практика этих клиник. В них систематически проводятся:
- интервенционные диагностические и лечебные операции. Это внутрисосудистые вмешательства с помощью введенного через периферическую артерию (как правило, бедренную) катетера под контролем рентгеноскопии и с использованием контрастного вещества. Эти новые технологии показаны и используются у миллионов пациентов с патологией коронарных артерий, аорты, других крупных сосудов и аортального клапана, в то время как до внедрения эндоваскулярной хирургии они не имели другой альтернативы, кроме открытых, значительно более травматичных операций. Из-за этого пожилые люди и другие пациенты с повышенным операционным риском часто не могли получить радикального лечения.
Сегодня эндоваскулярным способом выполняют баллонную ангиопластику и стентирование коронарных артерий при ишемической болезни сердца, устанавливают стент-графты в аорту для предупреждения разрыва ее аневризмы и даже протезируют аортальный клапан.
Вместе с развитием эндоваскулярных техник совершенствуются и расходные материалы. Так, за рубежом используются стенты с лекарственным покрытием, существенно снижающие риск повторного стеноза коронарных артерий, а также биодеградируемые стенты, разлагающиеся на биоинертные органические компоненты через полтора года после установки без утраты достигнутого эффекта;
- радиочастотная абляция. Новый метод малоинвазивного лечения аритмий, особенно фибрилляции предсердий и наджелудочковой тахикардии. Выполняется эндоваскулярным способом после предварительного инвазивного электрофизиологического исследования для точного определения местоположения очага патологического возбуждения и путей его проведения в сердечной мышце. Затем к местоположению аритмогенного очага через катетер подводится электрод, проводящий высокочастотный ток. Его целенаправленное воздействие уничтожает очаг патологических импульсов в миокарде, и аритмия излечивается;
- имплантация различных вариантов пейсмекеров (электронных водителей ритма), включая кардиовертеры-дефибрилляторы пациентам с различными формами желудочковых аритмий. Сегодня чаще всего, особенно у взрослых пациентов, применяется эндокардиальный (внутрисердечный) метод имплантации, при котором электроды аппарата в сердце устанавливаются эндоваскулярным способом через периферическую вену;
- аорто-коронарное шунтирование (АКШ). Классическая операция по созданию обходных путей кровоснабжения миокарда при ишемической болезни сердца сегодня часто выполняется за рубежом не только традиционным способом – с широким вскрытием грудной клетки, полным рассечением грудины и аппаратом искусственного кровообращения (АИК). Ведущие кардиохирурги крупных специализированных центров блестяще владеют техникой АКШ без АИК и остановки сердца, только с использованием специальных стабилизаторов миокарда. При этом грудина рассекается лишь частично, или не пересекается совсем, если используют межреберный доступ. Такая миниторакотомия значительно снижает травматичность операции, существенно уменьшает операционные риски и вероятность послеоперационных осложнений;
- эндоваскулярная имплантация аортального клапана методом TAVI. С помощью катетера аортальный клапан в сложенном виде доставляется к цели под контролем рентгена и внутрипищеводного ультразвукового датчика через различные доступы – периферические артерии, аорту, верхушку сердца. Благодаря малой травматичности вмешательства и мастерству кардиохирургов такой вариант благополучно переносят даже тяжелобольные пациенты старше 70 лет с абсолютными противопоказаниями к открытой операции;
- ударно-волновая терапия (УВТ) и наружная синхронизированная контрпульсация – новейшие неинвазивные методы так называемого терапевтического ангиогенеза. Ангиогенез – образование новых сосудов в ишемизированном миокарде. Он стимулируется в случае УВТ направленной мощной волной ультразвука, синхронизированного с сокращениями сердца, а во втором случае – ритмичной поочередной пневматической компрессией нижних, верхних конечностей и ягодиц. Оба метода демонстрируют великолепные краткосрочные и долговременные эффекты в виде улучшения кровоснабжения миокарда у пациентов с ишемической болезнью сердца.
В многочисленных специализированных центрах Западной Европы, Израиля, Сингапура, Северной Кореи и других развитых стран высокотехнологичные методы лечения сердца поставлены на поток и ежегодно обеспечивают наиболее благоприятный прогноз жизни для миллионов людей.
Источник

Операции на сердце и сосудах выполняет такая область медицины как кардиохирургия.
С помощью специалистов кардиохирургов можно эффективно лечить множество сосудистых и сердечных заболеваний, тем самым значительно продляя жизнь пациенту.
Операции на сердце и сосудах способны значительно улучшить общее самочувствие больного.
Выполнять их нужно только после тщательной диагностики и подготовки пациента.
Очень важно в точности соблюдать все указания специалиста.
Вне зависимости от того, какая именно болезнь была выявлена у человека, существуют следующие общие показания к проведению операций на сердце и сосудах:
- Быстрое ухудшение состояние больного и прогрессирование основного заболевания сердца или сосудов.
- Отсутствие положительной динамики от использования традиционной медикаментозной терапии, то есть, когда прием таблеток уже не помогает человеку поддерживать его состояние в норме.
- Наличие острых признаков ухудшения основного заболевания миокарда, которые нельзя устранить обычными анальгетиками или спазмолитиками.
- Запущенность основного заболевания, при котором больной медлил с обращением врачу, что привело к очень тяжелым признакам болезни.
Данные процедуры показаны больным с пороками сердца (вне зависимости от того, врожденные они или приобретенные). Более того, благодаря нынешним техникам данный недуг можно лечить даже у новорожденных деток, тем самым, обеспечивая им дальнейшую здоровую жизнь.
Следующее частое показание — это ишемия миокарда. В таком случае операция может потребоваться тогда, когда основное заболевание утяжелено инфарктом. В таком состоянии, чем раньше будет проведено хирургическое вмешательство, тем больше шансов на то, что человек выживет.
Весомым показанием для необходимости в оперативном вмешательстве может стать острая сердечная недостаточность, которая провоцирует неправильное сокращение желудочков миокарда. При этом важно, чтобы больной заранее готовился к операции (чтобы избежать послеоперационного осложнения в виде тромба).
Часто оперативное вмешательство требуется при пороке клапана миокарда, который был спровоцирован травмой или воспалительным процессом. Реже его появлению способствуют другие причины.
Серьезным поводом для срочного вмешательства хирургов является диагностирование сужения коронарного клапана артерии, а также эндокардит инфекционного происхождения.
Дополнительными заболеваниями, при которых человеку может потребоваться проведение операции на миокарде, являются:
- Выраженная аневризма аорты, которая может возникнуть из-за травмы или быть врожденной.
- Разрыв желудочка сердца, из-за чего нарушился кровоток.
- Различные виды аритмии, которые можно устранить с помощью внедрения или замены уже установленного кардиостимулятора. Обычно их используют при мерцательной аритмии и брадикардии.
- Диагностирование препятствия в миокарде в виде тампонады, из-за которой сердце не может нормально перекачивать нужный объем крови. Возникнуть данное состояние может при влиянии вирусных инфекций, остром туберкулезе и инфаркте.
- Острая недостаточность левых желудочков миокарда.
Проведение операций на сердце не всегда необходимо при вышеописанных показаниях. Каждый случай индивидуален и только лечащий врач может решить, что будет лучше для конкретного пациента — традиционная терапия медикаментами или же плановая (срочная) операция.
Помимо этого, следует отметить, что операции на сердце могут потребоваться при обострении основного заболевания, а также, если первое хирургическое вмешательство не дало ожидаемых результатов. В таком случае больному может потребоваться повторная манипуляция. Ее стоимость и особенности подготовки (диета, прием препаратов) зависят от сложности операции.
Хирургические вмешательства могут практиковаться как на открытом миокарде, так и на закрытом, когда полностью не затрагивается сердце и его полость. Первый вид операций предусматривает рассечение грудной клетки и подключение больного к аппаратуре искусственного дыхания.
При операциях открытого типа хирурги на некоторое время искусственно останавливают сердце, благодаря чему в течение нескольких часов они могут выполнять нужные хирургические процедуры на органе. Данные вмешательства считаются очень опасными и травматичными, однако с их помощью можно устранять даже очень сложные заболевания миокарда.
Операции закрытого типа более безопасные. Обычно они используются для коррекции небольших пороков сердца и сосудов.
Выделяют следующие самые распространенные виды операций на миокарде, которые чаще всего практикуются в кардиохирургии:
- Установление искусственных клапанов.
- Операции по методу Гленна и Росса.
- Аортокоронарное шунтирование и стентирование артерий.
- Абляция радиочастотного типа.
Все из вышеописанных операций имеют свои плюсы и минусы, поэтому для каждого отдельно пациента доктор подбирает тот вид вмешательства, который будет наиболее эффективным для конкретного человека.
Операция под названием радиочастотная абляция — это малотравматичная процедура, которая позволяет добиться значительных улучшений при сердечной недостаточности и разных видах аритмии. Она редко вызывает побочные эффекты и хорошо переноситься больными.
Делается РА при помощи специальных катетеров, которые вводятся под рентген-контролем. При этом больному применяют местный наркоз. Во время данной операции катетер вводится в орган и благодаря электрическим импульсам человеку восстанавливается нормальный сердечный ритм.
Следующий вид операций — это протезирование сердечных клапанов. Данное вмешательство очень часто практикуется, поскольку такая патология как недостаточность клапана миокарда чрезвычайно распространена.
Следует отметить, что в случае сильного сбоя в сердечном ритме пациента, ему может потребоваться установление специального приспособления — кардиостимулятора. Он нужен для нормализации ритма сердца.
При протезировании клапанов сердца могут использоваться такие виды имплантов:
- Механические протезы, которые сделаны из металла или пластика. Они очень долго служат (по несколько десятков лет), однако требуют постоянного приема человеком препаратов для разжижения крови, поскольку из-за внедрения постороннего предмета в организме активно развивается склонность к образованию тромбов.
- Имплантаты биологического происхождения делаются из тканей животных. Они очень прочные и не требуют приема специальных препаратов. Несмотря на это, больным спустя пару десятков лет часто требуется повторная операция.
Операции Гленна и Росса обычно используется для лечения детей с наличием врожденных пороков миокарда. Суть данных вмешательств заключается в том, чтобы создать особое соединение для легочной артерии. После данной операции ребенок может жить долго, практически не нуждаясь в поддерживающей терапии.
При проведении операции Росса больному заменяется больной клапан миокарда здоровым, который будет изъят из его же легочного клапана.
Операция шунтирование сосудов сердца: показания и проведение
 Аортокоронарное шунтирование представляет собой хирургическое вмешательство на сердце, во время которого происходит вшивание дополнительного сосуда для того, чтобы восстановилось нарушенное кровоснабжение в закупоренных кровеносных артериях.
Аортокоронарное шунтирование представляет собой хирургическое вмешательство на сердце, во время которого происходит вшивание дополнительного сосуда для того, чтобы восстановилось нарушенное кровоснабжение в закупоренных кровеносных артериях.
Операция шунтирование сосудов сердца практикуется в том случае, когда суженные сосуды пациента уже не поддаются медикаментозному лечению и кровь не может нормально циркулировать в сердце, вызывая ишемические приступы.
Прямым показанием к проведению операции шунтирования сосудов сердца является острый коронарный стеноз аорты. Чаще всего к его развитию приводит запущенная форма атеросклероза, которая способствует закупориванию сосудов холестериновыми бляшками.
Вследствие сужения сосудов кровь не может нормально циркулировать и доставлять кислород в клетки миокарда. Это приводит к его поражению и риску инфаркта.
На сегодняшний день операция шунтирование сосудов сердца может проводиться как на работающем сердце, так и на искусственно остановленном. При этом стоит отметить, что если делать шунтирование на работающем миокарде, то вероятность развития послеоперационных осложнений намного выше, нежели при проведении процедуры на остановленном миокарде.
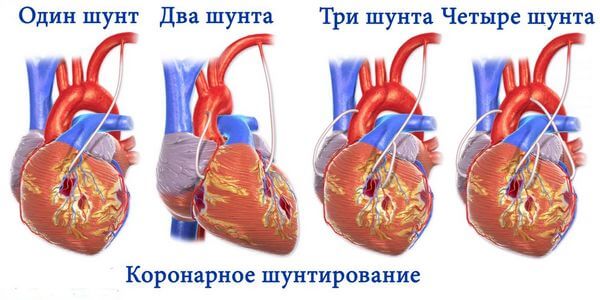
Ход данной операции заключается в блокировке главной аорты и вживлении искусственных сосудов в пораженные коронарные артерии. Обычно для шунтирования используется сосуд в ноге. Он применяется в качестве биологического имплантата.
Противопоказаниями к данному хирургическому вмешательству может стать уже имеющийся кардиостимулятор или искусственный клапан в сердце, функции которых могут нарушиться при проведении такой операции. Вообще, необходимость в шунтировании определяется индивидуально врачом для каждого отдельного пациента, исходя из данных диагностики и симптоматики больного.
После проведения шунтирования период восстановления обычно быстрый, особенно если после процедуры у пациента нет никаких осложнений. В течение недели после операции больной должен соблюдать постельный режим. До момента снятия швов человеку ежедневно нужно делать перевязки раны.
Спустя десять дней человеку можно вставать с кровати и начинать выполнять простые движения лечебной физкультуры, чтобы восстанавливать организм.
После того, как рана полностью заживет, пациенту рекомендуется заниматься плаваньем и регулярно гулять на свежем воздухе.
Следует отметить, что рана после шунтирования сшивается не нитями, а специальными металлическими скобами. Обосновано это тем, что рассечение приходится на крупную кость, поэтому ей нужно максимально осторожно срастаться и обеспечивать покой.
Чтобы человеку было проще передвигаться после операции, ему разрешается пользоваться специальными медицинскими поддерживающими бандажами. Они имеют вид корсета и отлично поддерживают швы.
После операции из-за потери крови у человека может возникнуть анемия, которая будет сопровождаться слабостью и головокружением. Чтобы устранить данное состояние, пациенту рекомендуется правильно питаться и обогатить свой рацион свеклой, орехами, яблоками и прочими фруктами.
Чтобы снизить вероятность повторного сужения сосудов, из меню нужно полностью исключить спиртное, жирное и жареное.
Операция стентирования сосудов сердца: показания и особенности проведения
Стентирование артерий являет собой малотравматичную процедуру ангиопластики, которая предусматривает наложение стента в просвет пораженных сосудов.
Сам по себе стент похож на обычную пружину. Он вводится в сосуд после того, как тот был искусственно расширен.
Показаниями к операции стентирования сосудов сердца являются:
- ИБС (ишемическая болезнь сердца), которая приводит к нарушению кровообращения и кислородному голоданию миокарда.
- Инфаркт миокарда.
- Закупоривание сосудов холестериновыми бляшками, которые приводят к сужению их просвета.
Операция стентирования сосудов сердца противопоказана к проведению при нарушении свертываемости крови пациента, а также острой почечной недостаточности.
Дополнительными противопоказаниями к данной процедуре являются индивидуальная непереносимость пациентом йода, который неизменно применяется вовремя стентирования, а также случай, когда общий размер больной артерии составляет менее 2,5 мм (при этом хирург просто не сможет установить стент).
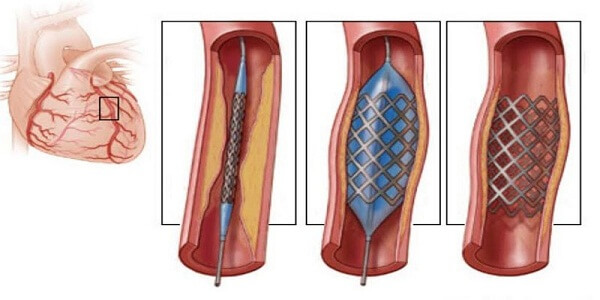
Проводится операция стентирования сосудов сердца путем введения специального баллона, который расширит просвет больного сосуда. Далее в это место устанавливается фильтр, который предупреждает последующие тромбы и инсульт.
После этого в сосуд внедряется стент, он будет поддерживать сосуд от сужения, служа определенным каркасом.
За всем ходом операции хирург наблюдает через монитор. Стент и сосуд при этом он будет хорошо видеть, поскольку еще в начале процедуры пациенту вводиться йодовый раствор, который и будет отсвечивать все действия хирурга.
Преимуществом стентирования считается то, что данная операция имеет низкий риск развития осложнений. Более того, она проводится под местной анестезией и не требует длительного периода госпитализации.
После проведения стентирования определенное время пациент должен соблюдать постельный режим (обычно в течение недели). После этого, если не будет осложнений, человеку разрешается отправляться домой.
Очень важно после данной операции регулярно заниматься лечебной физкультурой и выполнять упражнения. При этом стоит контролировать свое состояние и не допускать физических переутомлений.
Каждые две недели после процедуры пациент должен обязательно являться к врачу и проходить контрольный осмотр. При появлении болей человеку нужно сразу же сообщать об этом доктору.
Чтобы быстрее восстановиться пациенту следует принимать все назначенные врачом препараты. Иногда медикаментозная терапия длиться долго, не один месяц подряд.
Обязательно после стентирования пациенту нужно соблюдать диетическое питание.
Оно предусматривает следующее:
- Полный отказ от употребления спиртных напитков и курения.
- Запрет на все жиры животного происхождения. Также нельзя кушать икру, шоколад, жирное мясо и сладкие кондитерские изделия.
- Основу рациона должны составлять овощные супы, фруктовые муссы, каши и зелень.
- В день нужно питаться не менее шести раз, но при этом, порции должны быть не большими.
- Следует полностью ограничить потребление соли и соленой рыбы.
- Важно пить много жидкости, чтобы поддерживать нормальный водный баланс в организме. При этом рекомендуется пить фруктовые компоты, соки и зеленый чай. Также можно употреблять отвар шиповника.
Помимо этого человеку нужно контролировать свое артериальное давление и уровень сахара в крови. Особенно это важно при наличии уже имеющейся гипертонии и сахарного диабета, ведь данные заболевания способны ухудшать работу сердца.
Источник
