Задет сосуд в ягодице

Что это такое?
Боль в ягодицах включает в себя любой дискомфорт в области ягодиц. Ягодицы состоят из трёх ягодичных мышц, расположенных за костями таза, которые помогают поддерживать вес тела, когда мы стоим, а также обеспечивают многие движения ног, бёдер и туловища. Кроме того, в ягодицах расположено множество нервов и кровеносных сосудов, а слои жира предохраняют таз от повреждения, когда мы сидим.
Причины боли в ягодице
Повреждение одной или более ягодичных мышц, в особенности, большой ягодичной мышцы, которая является основным стабилизатором таза, может вызвать боль. Боль в ягодицах также может быть связана с заболеваниями и болезненными состояниями ануса, прямой кишки и других смежных областей, например, таза, копчика, паха и поясничного отдела позвоночника.
Боль в ягодицах может появиться у любого человека
Боль в ягодицах проявляется по-разному: одни пациенты жалуются на давящую боль, другие — на онемение, покалывание или жжение. В зависимости от причины боль в ягодицах может начаться внезапно и также быстро исчезнуть. Такое происходит, например, при ушибе в результате лёгкой травматизации. Боль в ягодице также может усиливаться со временем и возникать периодически. Похожая картина наблюдается при ишиасе.
Некоторые причины боли в ягодице могут быть довольно серьёзными или приводить к тяжёлым осложнениям. Обратитесь за срочной медицинской помощью, если вы ощущаете необъяснимую боль в ягодице.
Симптомы
Боль в ягодицах может сопровождаться целым рядом других симптомов, которые широко варьируются в зависимости от первопричины боли. Дополнительные симптомы, которые могут возникнуть параллельно боли в ягодице, включают:
- синяки;
- ограничение движения в пояснице или бедре;
- прихрамывание;
- мышечная слабость и онемение;
- ограничение движения в пояснице или бедре;
- боль, жжение или скованность в бёдрах, ногах или паховой области;
- воспаление и отёчность;
- нарушение чувствительности в виде жара или жжения.
Что вызывает боль в ягодице?
Боль в ягодицах может быть вызвана множеством факторов. Например, пребывание в сидячем положении в течение длительного времени может вызвать онемение в ягодицах. Чрезмерная физическая активность может привести к болезненному растяжению связок и растяжению ягодичных мышц.
Боль в ягодице также может развиться в результате других травм, а также быть связанной с некоторыми патологиями, заболеваниями и состояниями, охватывающими непосредственно ягодицы или другие смежные области, такие как таз, копчик, бедро, верхнюю часть ноги или поясницу. Боль в ягодицах, вызванная патологиями или заболеваниями позвоночника и других структур, называют «отражённой» болью.
Что может стать причиной боли в ягодицах?
Боль в ягодицах также может быть вызвана болезнями, расстройствами или другими состояниями, включая:
- анальный абсцесс (инфицированный, заполненный гноем нарыв, расположенный рядом с задним проходом);
- анальную трещину (маленькая болезненная трещина в анусе);
- артрит бедра;
- рак костей таза;
- бурсит (воспаление синовиальной сумки, защищающей сустав). Бурсит может быть вызван сидением в течение длительного периода времени на твёрдой поверхности;
- синдром сдавления, в результате которого нарушается кровоснабжение нервов и мышц; фибромиалгию (хроническое состояние, вызывающее боль, скованность или болезненность в мышцах, сухожилиях и суставах;
- геморрой (вздутые воспаленные вены в заднем проходе или прямой кишке);
- пилонидальную кисту (мягкий мешочек, который формируется на копчике и в дальнейшем инфицируется и заполняется гноем);
- синдром грушевидной мышцы (боль, покалывания или онемение в ягодицах, вызванное сдавлением седалищного нерва);
- ишиас (жгучая, стреляющая боль, идущая от ягодиц вниз по задней стороне ноги, вызванная защемлением нервного корешка при дегенеративной болезни дисков в поясничном отделе позвоночника, межпозвонковой грыже или протрузии, опухоли, инфекции);
- опоясывающий лишай (болезненное заболевание, вызванное вирусом ветрянки);
- сужение (стеноз) позвоночного канала.
Лечение боли в ягодице напрямую связано с причиной возникновения болевой симптоматики. При заболеваниях позвоночника в большинстве случаев проводится консервативное лечение, включающее лечебную физкультуру, массажи, вытяжение позвоночника и т.д. Редко пациентам с большими межпозвонковыми грыжами или угрожающими симптомами (слабость в ноге, «провисание» стопы, онемение в паховой области, потеря контроля над мочеиспусканием и дефекацией) показано оперативное вмешательство.
Возможные осложнения боли в ягодицах
Осложнения боли в ягодицах варьируются в зависимости от первопричины. Боль в ягодицах, вызванная незначительным растяжением, обычно хорошо поддается домашнему лечению (отдых, прикладывание льда).
В некоторых случаях невылеченная боль в ягодицах, вызванная серьезными состояниями, такими как перелом позвоночника или перелом бедра, может привести к возникновению осложнений. Вы можете минимизировать риск серьезных осложнений, следуя лечебному плану, составленному врачом.
Осложнениями невылеченной боли в ягодичной области являются:
- хроническая боль;
- инвалидизация;
- снижение качества жизни;
- ограничение движения, слабость и паралич в ногах, пояснице и бедрах.
Источник
Здравствуйте! На протяжение 2х месяцев мучают боли в левой ягодице, ближе к копчику, во время мочеиспускания. Боль покалывающего характера. Проходит в течение минуты. Анализ мочи, УЗИ брюшной полости и малого таза ничего не показали. Также делала рентген этой части, все в порядке, но есть небольшой сколиоз. В течение дня может быть ноющая боль в ягодице и в бедре, но не сильная. В чем может быть причина и как разбираться с этим дальше?
Возраст: 34
На сервисе СпросиВрача доступна бесплатная консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Терапевт, Гастроэнтеролог
Здравствуйте!МРТ поясничного отдела проводилось?С физ нагрузками связь есть?Что принимали?
Олеся, 13 марта
Клиент
Яна, Нет, МРТ еще не делала. После физических нагрузок левая сторона намного больше болит. Принимала противовоспалительное, Напроксен, 3 дня, но не помогает.

Терапевт, Гастроэнтеролог
Очень похоже на синдром грушевидной мышцы .Это компрессия седалищного нерва грушевидной мышцы, которая может вызывать ваши жалобы и ишиалгию.

Терапевт
Здравствуйте, это может быть проявлением патологии поясничного отдела позвоночника, необходимо исключить остеохондроз, грыжи, протрузии дисков, поэтому выполнить необходимо КТ пояснично-крестцового отдела позвоночника и обратиться к невропатологу

Терапевт, Гастроэнтеролог
Вам нужно продолжить приём НПВС длительно (Целебрекс, аркоксиа) и начать принимать миорелаксанты(Сирдалуд, Мидокалм), которые снимут спазм мышцы.Паралельно сделать мрт или кт поясничного отдела.

Терапевт
Здравствуйте, сделайте МРТ пояснично-крестцового отдела позвоночника, возможно есть грыжа или протрузии в этом отделе, которые не видно по рентген снимкам. Они в свою очередь могут приводить к ущемлением седалищного нерва и развитию болевого синдрома и парастезии в виде покалывания, жжения в ягодичной области. Лечение у невролога по результатам – это НПВС, миорелаксанты, витамины группы В курсом, плюс ЛФК, иглорефлексотерапия, лечение в основном длительное.
Также не мешало бы посмотреть узи сосудов нижних конечностей.
Олеся, 13 марта
Клиент
Анна, спасибо за подробный ответ. Сделаю МРТ, к физиотерапевту уже записалась. Но немного волнуюсь, что это может быть вызвано какими-то патологиями в организме 🙁

Терапевт
Пожалуйста!) Если Вы обследованы по части гинекологии и мочевыводящих путей – то наиболее вероятна неврологическая причина Ваших симптомов.

Терапевт
Здравствуйте, подобные симптомы говорят об обострении остеохондроза пояснично-крестцового отдела позвоночника, болевой синдром. .

Терапевт
Здравствуйте.
С подобными болями нужно разбираться основательно.
1. Возможно это связано с серьезными грыжами которые на рентгене не видны (как и доктора выше рекомендую начать с МРТ)
2. Консультация невролога на предмет воспаления нервных сплетений которые дают данные боли. Неврит седалищного например. 3 дня НПВС это очень непродолжительное и не комплексное лечение.
Вам нужны обезбаливающие, миорелаксанты, витамины группы В, это если связано с остеохондрозом пояснично крестцового отдела позвоночника.
3. Болезнь почек. Сдавали анализ мочи, а УЗИ почек было? Уровень креатинина?
Олеся, 13 марта
Клиент
Дарья, спасибо за Ваш ответ. Анализов мочи на руках нет, но врач сказал, что все хорошо. УЗИ малого таза и брюшной полости не включает в себя почки? Если по боками делали, то это смотрели почки? Если да, то опять врачи сказали, что все в порядке.

Терапевт, Гастроэнтеролог
Не советовала бы делать физио до выяснения точной причины жалоб.
Олеся, 13 марта
Клиент
Яна, то есть только после МРТ или КТ уже подбирать курс?

Терапевт, Гастроэнтеролог
Олеся, да, желательно.КТ или МРТ позволит исключить или опровергнуть заболевания, которые были перечислены со 100% вероятностью, тогда будете лечить неврологию.Но заболевания позвоночника нужно исключить обязательно.
Олеся, 13 марта
Клиент
Яна, спасибо. Так и сделаю. Интуитивно чувствовала, что идти к физиотерапевту без выяснения причины рановато.

Терапевт, Гастроэнтеролог
У физиотерапии есть противопоказания.И не зная что-лечить не нужно.Запишитесь на обследования, а препараты можно принимать Паралельно, вреда от них не будет.Будет полегче.

Терапевт
Лечение:
1. Мовалис или мелоксикам по 1 амп. внутримышечно 1 раз в день, 5 дней.
2. Нимесил по пакету при острых болях.
3. Комбилипен 2,0 внутримышечно 1 раз в день 10 дней
4. Физиопроцедуры(лазеромагнит, 10 дней, ультразвук с амелотексом 10 дней, массаж 10 дней, после получения результата рентгена поясничного отдела позвоночника и осмотра невролога).
5. Физиологический изгиб создавать позвоночнику, лечь на кровать подложить валики под шею, поясницу и колени 10-20 минут 2 раза в день.

Педиатр, Терапевт, Массажист
Для более детальной картины этой области, Можно попробовать сделать МРТ малого таза, или пояснично-крестцового и копчикового отдела позвоночника. Это исследование более детально прояснит отсутствие морфологических изменений, которые могут давать такую боль. Так как По УЗИ предположительно там ничего нет При таких ситуациях, легче всего обратиться к остеопату, для устранения мышечных зажимов этой области, нарушение иннервации и корешкового синдрома. Также хорошо помогают акупунктурные методики, иголки и су-джок терапия. Я рекомендую вот этот комплекс попробовать, если проблема действительно связана с позвоночником он поможет вам, а без обезболить, он очень хорошо в этом отношении работает. Первый легкий
Развитие гибкости спины: эффективные тренировки с Ольгой Сагай

Терапевт
Добрый день! Может быть ишиас или синдром грушевидной мышцы, или слабость мышц тазовой диафрагмы. Делать МРТ пояснично-крестцового отдела и копчика, Узи малого таза, возможно ЭНМГ.

Гастроэнтеролог, Терапевт, Диетолог
Добрый день. Нужно выполнить МРТ пояснично-крестцового отдела позвоночника и показаться очно неврологу, возможно, что синдром грушевидной мышцы, но не исключено, что грыжа, протрузия и так далее.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Форма введения в организм лекарственных средств инъекционным путем, при помощи уколов в ягодицу, имеет массу преимуществ перед пероральной, рассчитанной на проглатывание. Препараты гораздо быстрее попадают в кровь и начинают действовать, не раздражая при этом органы пищеварительного тракта. Плотная ягодичная мышца служит своеобразным «щитом», прикрывающим кости и нервы, в ней отсутствуют крупные кровеносные сосуды, поэтому медики считают наиболее безопасным ставить внутримышечные уколы в ее верхнюю часть.
Причины постинъекционного травмирования
 Иногда кажущаяся несложной распространенная манипуляция дает неожиданное осложнение: в результате инъекции игла шприца задевает седалищный нерв, травмируя его. Причиной травмы обычно становится:
Иногда кажущаяся несложной распространенная манипуляция дает неожиданное осложнение: в результате инъекции игла шприца задевает седалищный нерв, травмируя его. Причиной травмы обычно становится:
- Слишком низкий вес пациента – чаще всего это происходит с ребенком или пожилым человеком.
- Анатомические особенности строения тела: у некоторых людей седалищный нерв расположен слегка в стороне от обычного месторасположения, либо слишком близко к поверхности.
- Истощенность ягодичной мышцы.
- Неправильный выбор места укола или неточно подобранная длина инъекционной иглы. Последнее особенно важно, когда уколы делают детям, у которых масса и объем ягодичной мышцы меньше, чем у взрослых.
Седалищный нерв – самый крупный и протяженный в организме: он берет начало в пояснично-крестцовой области и продолжается во всю длину нижней конечности. У взрослого человека его диаметр составляет около одного сантиметра. Такая объемность способствует повышенному риску травмирования и возникновения ярко выраженного воспаления седалищного нерва после инъекции в ягодицу. Такая ситуация может возникнуть даже в том случае, кода укол сделает профессионал: вероятность подобного развития событий ничтожно мала, но полностью исключить ее нельзя.
Признаки постинъекционного травмирования
 Главным признаком того, что произошло постинъекционное повреждение седалищного нерва, становится резкий болевой синдром, возникающий в процессе укола, сила которого значительно превышает обычные ощущения от внутримышечной инъекции. Если нерв действительно был задет, человек испытывает боль в ягодице спустя долгое время после того, как его укололи. Болеть может вся нога. В числе последствий укола в седалищный нерв следует назвать:
Главным признаком того, что произошло постинъекционное повреждение седалищного нерва, становится резкий болевой синдром, возникающий в процессе укола, сила которого значительно превышает обычные ощущения от внутримышечной инъекции. Если нерв действительно был задет, человек испытывает боль в ягодице спустя долгое время после того, как его укололи. Болеть может вся нога. В числе последствий укола в седалищный нерв следует назвать:
- иррадиацию боли в поясницу либо во всю конечность;
- развитие воспаления в области нервного тяжа;
- чувство покалывания, онемения в ноге;
- нарушение нормальной чувствительности;
- снижение функции тазобедренного сустава, затруднение при отведении-приведении бедра;
- боль при сидении, ходьбе;
- хромоту;
- слабый парез (паралич) конечности;
- нарушение рефлексов ахиллова сухожилия;
- поворот стопы вовнутрь и невозможность развернуть ее правильно. Если повреждение носит глубокий характер, может наступить ее полный паралич.
Не вся упомянутая симптоматика проявляется одновременно: обычно первым появляется болевой синдром, все остальные признаки поражения могут заявить о себе через один-два дня.
В случае появления подобных симптомов повреждения седалищного нерва при уколе, который был сделан в домашних условиях, нужно как можно скорее обращаться к невропатологу. Когда симптомы появляются после уколов, сделанных амбулаторно или в стационаре, пациенту следует сразу же сообщить об этом наблюдающему его врачу, чтобы пройти осмотр специалиста, который назначит необходимое лечение. Если оно будет проведено своевременно и грамотно, это поможет избежать неприятных последствий попадания инъекционной иглы в седалищный нерв.
Правила проведения внутриягодичной инъекции
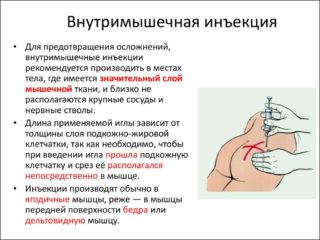 Избежать риска того, что будет задет седалищный нерв при уколе, позволяют правила проведения внутриягодичной инъекции. От их соблюдения может зависеть не только здоровье, но и жизнь человека.
Избежать риска того, что будет задет седалищный нерв при уколе, позволяют правила проведения внутриягодичной инъекции. От их соблюдения может зависеть не только здоровье, но и жизнь человека.
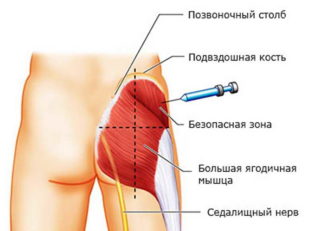
- Перед тем как начать прокалывать ягодичную мышцу иглой шприца, нужно мысленно разделить ягодицу на четыре примерно равные части горизонтальной и вертикальной линиями, проходящими через ее центр и пересекающимися под прямым углом. Эти зоны именуются квадрантами.
- Оптимальным вариантом будет введение укола в верхний наружный квадрант: на левой ягодице он будет крайним слева, на правой – крайним справа.
- Важно понимать, что введение иглы во внутренний или нижний квадрант недопустимо, поскольку при этом она попадает в седалищный нерв и повреждает его.
- Нужно следить за тем, чтобы игла при инъекции входила в ягодичную мышцу строго вертикально: ее введение под углом увеличивает риск поражения седалищного нерва.
Соблюдение этих правил позволяет минимизировать риск повреждения седалищного нерва во время укола. Медицинские работники, которым предстоит производить подобные манипуляции, приобретают эти навыки в самом начале курса обучения специальности. Ими нужно овладеть и тем, кто хотел бы научиться самостоятельно делать уколы своим близким: обстоятельства и характер заболевания могут потребовать срочной инъекции, либо круглосуточного проведения инъекций через каждые 2-3 часа, и ожидать визита медработника не всегда возможно.
Диагностика и традиционное лечение
Появление в месте укола резкой боли, иррадиирующей во всю конечность, позволяет с 99-процентной вероятностью предположить постинъекционное травмирование седалищного нерва. Уточнить диагноз можно с помощью специальных диагностических методик. Наиболее высокую результативность показывает метод электронейрографии, с помощью которого удается определить непосредственное место поражения.
 До того как проводить инструментальную диагностику, необходимо снять болевой синдром при помощи болеутоляющих средств, к которым относятся Новокаин, Лидокаин. Дозировку препаратов определяет врач в зависимости от интенсивности боли. Дальнейшее консервативное лечение постинъекционного повреждения седалищного нерва включает применение:
До того как проводить инструментальную диагностику, необходимо снять болевой синдром при помощи болеутоляющих средств, к которым относятся Новокаин, Лидокаин. Дозировку препаратов определяет врач в зависимости от интенсивности боли. Дальнейшее консервативное лечение постинъекционного повреждения седалищного нерва включает применение:
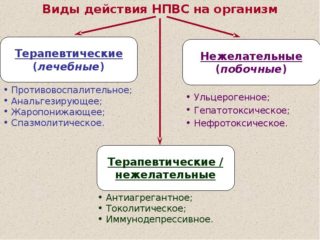
- нестероидных противовоспалительных средств (НПВС) – Диклофенака, Ортофена, Вольтарена, Мовалиса;
- алоэ в форме подкожных инъекций;
- миорелаксантов – Сирдалуда, Мидокалма, Баклосана;
- сосудорасширяющих препаратов, улучшающих периферическое кровообращение в окружающих седалищный нерв тканях – Галидора, Винпоцетина, Винпотропила
- витаминов – Мильгумма, Фолацина.
В наиболее острый период поврежденная конечность нуждается в полном покое, для чего ее необходимо обездвижить, начиная от поясницы. С целью ускорения рассасывания инфильтрата нужно держать пострадавшую ногу в тепле.
После перехода воспалительного процесса из острой в подострую, а затем в ремиссионную фазу болевой синдром постепенно исчезает, и начинается восстановление нормальной функции седалищного нерва. Этому помогают физиотерапевтические процедуры – парафиновые и озокеритные аппликации, грязелечение, водолечение.
Для полного возобновления нормальной динамики конечности необходим массаж и занятия лечебной физкультурой, которые вначале необходимо проводить под руководством инструктора ЛФК. Основная цель этих упражнений – лечить и не допускать чрезмерного перенапряжения: форсирование восстановительного процесса может ухудшить ситуацию.
Народные средства при терапии постинъекционного травмирования
 Использование при лечении постинъекционного травмирования седалищного нерва методов народной медицины допустимо только с разрешения лечащего врача, наблюдающего больного. При условии положительного мнения специалиста по этому поводу, они могут играть роль «второго фронта»: при проведении терапевтических мероприятий основной лечебный эффект оказывают средства традиционной медицины. Среди наиболее результативных способов облегчить состояние человека в этом случае можно отметить:
Использование при лечении постинъекционного травмирования седалищного нерва методов народной медицины допустимо только с разрешения лечащего врача, наблюдающего больного. При условии положительного мнения специалиста по этому поводу, они могут играть роль «второго фронта»: при проведении терапевтических мероприятий основной лечебный эффект оказывают средства традиционной медицины. Среди наиболее результативных способов облегчить состояние человека в этом случае можно отметить:
- Прогревающий компресс. Прокрутить на мясорубке свежий корень хрена и такое же количество сырого картофеля, смешать и добавить 1 столовую ложку меда. Намазать кожу поясницы и больной ноги растительным маслом и наложить на нее свернутую вдвое марлю, между которой расположен слой смеси. Укрыть компресс полиэтиленом, положить сверху подушку или одеяло и лежать в течение часа. Возникает довольно сильное жжение, которое следует перетерпеть. Компрессы повторять через день.
- Компресс с пихтовым маслом. Приложить к больному месту ткань, пропитанную маслом, или просто втереть его в кожу. Накрыть смазанное место целлофаном, положив сверху теплую грелку. Компресс держать до тех пор, пока хватает терпения, так как жжение бывает очень сильным. Затем смазать кожу смягчающим кремом.
- Компресс из кислого ржаного теста. Наложить толстый слой ржаного теста на марлю. Приложить ее к больному месту и тепло укутать. Такой компресс можно оставить на всю ночь. Курс лечения составляет 10 дней.
- Лечебные ванны. Сосновые побеги залить кипятком в соотношении 1 к 3. Довести до кипения и выключить спустя несколько минут. Процедить отвар и добавить в воду для ванны в соотношении 1 к 15. Температура воды около 34-35 градусов по Цельсию. Длительность процедуры – четверть часа.
Применяя в комплексе все перечисленные способы, можно надеяться на выздоровление. Чтобы избежать рецидива, необходимо соблюдать меры профилактики – избегать переохлаждения, не переутомляться, не поднимать слишком больших тяжестей. При назначении курса инъекций лучше всего доверить их исполнение персоналу лечебного учреждения.
Источник
