Защемление сосудов в тазе

В малом тазу располагаются крупные вены и артерии, снабжающие кислородом и питательными веществами жизненно важные органы и нижние конечности, — подвздошные, запирательные, глубокие, прямокишечные, яичковые и яичниковые. Патологии этих сосудов и вызванное ими нарушение кровообращения могут стать причиной расстройств мочеполовой системы, желудочно-кишечного тракта, нарушений двигательной функции ног.
Заболевания артерий и вен таза и характерные симптомы
Все заболевания крупных сосудов в той или иной мере вызывают нарушение кровообращения в снабжаемой ими зоне. Они могут быть вызваны эндогенными, экзогенными причинами или возникать в результате взаимодействия внешних и внутренних факторов.
Облитерирующий атеросклероз
 Атеросклероз – хроническое заболевание сосудов, вызванное нарушением белково-липидного обмена, и сопровождающееся формированием так называемых холестериновых бляшек на их внутренних стенках. На данный момент механизмы развития заболевания исследованы не до конца, однако известно, что факторами, существенно увеличивающими риск его возникновения, являются:
Атеросклероз – хроническое заболевание сосудов, вызванное нарушением белково-липидного обмена, и сопровождающееся формированием так называемых холестериновых бляшек на их внутренних стенках. На данный момент механизмы развития заболевания исследованы не до конца, однако известно, что факторами, существенно увеличивающими риск его возникновения, являются:
- артериальная гипертония,
- сахарный диабет,
- избыточный вес,
- малоподвижный образ жизни,
- курение,
- неправильное питание,
- наследственная предрасположенность,
- эндокринные и аутоиммунные патологии.
Сужение просвета крупных артерий и вен малого таза, вызванное атеросклерозом, становится причиной системного нарушения кровотока в органах и нижних конечностях. Окклюзия, или стеноз подвздошной артерии проявляет себя следующими симптомами:
- боли в ногах, отдающие в пах, нижнюю часть живота, поясницу,
- нарушения чувствительности ног, онемение,
- ощущения жжения, покалывания,
- судороги,
- образование трофических язв,
- снижение мышечного тонуса,
- отсутствие пульса в области стоп.
Если лечение атеросклероза не было начато вовремя, симптомы нарастают, развивается некроз тканей, гангрена, что чревато ампутацией и глубокой инвалидизацией пациента.
Тромбоз глубоких сосудов
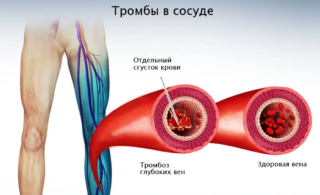 Тромбоз – заболевание, при котором в русле сосудов формируются сгустки, образованные клетками крови – тромбами, частично или полностью перекрывающие просвет и вызывающие системные нарушения кровотока. Причинами возникновения патологии следует считать:
Тромбоз – заболевание, при котором в русле сосудов формируются сгустки, образованные клетками крови – тромбами, частично или полностью перекрывающие просвет и вызывающие системные нарушения кровотока. Причинами возникновения патологии следует считать:
- болезни крови, связанные с нарушениями ее свертываемости;
- эндокринные нарушения;
- дефекты строения сосудистых стенок;
- дисфункциональные расстройства гемодинамики;
- прием гормональных контрацептивов;
- длительная неподвижность.
Окклюзия подвздошных артерий и вен тромбами, или тромбоэмболия, вызывают нарушение кровотока, гипоксию и следующий за ней некроз клеток.
Фиброзно-мышечная дисплазия
 Фиброзно-мышечной дисплазией называют патологическое утолщение сосудистых стенок, не связанное с воспалительным процессом или атеросклерозом. Состояние вызывает стеноз или растяжение стенок артерий и вен, и нарушение кровотока и кровоснабжения органов, которые они питают.
Фиброзно-мышечной дисплазией называют патологическое утолщение сосудистых стенок, не связанное с воспалительным процессом или атеросклерозом. Состояние вызывает стеноз или растяжение стенок артерий и вен, и нарушение кровотока и кровоснабжения органов, которые они питают.
Симптомами фиброзно-мышечной дисплазии сосудов малого таза являются:
- тянущие и ноющие боли в области живота и нижних конечностей,
- расстройства чувствительности, онемение, жжение, покалывание,
- мышечная слабость,
- судороги,
- перемежающаяся хромота.
Причины развития патологии до конца не изучены, однако можно выделить группу риска – наиболее подвержены заболеванию женщины в период менопаузы.
Варикозное расширение вен малого таза
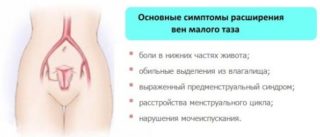 Варикозное расширение сосудов, или синдром хронического венозного тазового полнокровия, — заболевание, при котором нарушается архитектоника вен, что провоцирует застои крови в органах малого таза. Заболевание преимущественно встречается у женщин детородного возраста. Главные симптомы варикозного расширения:
Варикозное расширение сосудов, или синдром хронического венозного тазового полнокровия, — заболевание, при котором нарушается архитектоника вен, что провоцирует застои крови в органах малого таза. Заболевание преимущественно встречается у женщин детородного возраста. Главные симптомы варикозного расширения:
- хронические тянущие боли внизу живота, отдающие в крестец и поясницу, усиливающиеся после нагрузок или перед менструацией;
- дискомфорт во время полового акта и после него;
- расстройства мочеиспускания;
- хроническое воспаление органов мочеполовой системы.
В основе механизмов формирования патологии лежат гормональные нарушения. Считается, что предрасполагающими факторами для развития заболевания у женщин являются:
- многократные роды;
- сидячая работа, малоподвижный образ жизни;
- чрезмерные физические нагрузки, связанные с поднятием тяжестей;
- прием гормональных препаратов, в том числе оральных контрацептивов.
 Часто заболевание впервые проявляет себя во время беременности, что связано, с гормональной перестройкой, происходящей в организме женщины, и с увеличившимся давлением на органы малого таза.
Часто заболевание впервые проявляет себя во время беременности, что связано, с гормональной перестройкой, происходящей в организме женщины, и с увеличившимся давлением на органы малого таза.
У мужчин причинами развития считаются:
- тяжелый физический труд;
- малоподвижный образ жизни;
- наличие грыж в паховой области;
- врожденные нарушения строения сосудов, слабость сосудистой стенки;
- доброкачественные и злокачественные новообразования в малом тазу.
И у мужчин, и у женщин несостоятельность тазовых вен со сбросом по притокам является причиной нарушения репродуктивной функции и бесплодия.
Синдром Паркса-Вебера
 Синдром Паркса-Вебера – порок развития сосудов, проявляющий себя наличием фистул (соустий) между венами и артериями и артериовенозных аневризм. Так как значительный объем крови поступает через патологические соустья сразу в вены, минуя капиллярную сеть, возникает хроническое кислородное голодание органов и тканей.
Синдром Паркса-Вебера – порок развития сосудов, проявляющий себя наличием фистул (соустий) между венами и артериями и артериовенозных аневризм. Так как значительный объем крови поступает через патологические соустья сразу в вены, минуя капиллярную сеть, возникает хроническое кислородное голодание органов и тканей.
Симптомами системной врожденной патологии сосудов являются:
- нарушения сердечного ритма,
- отечность,
- удлинение конечностей,
- хромота,
- образование трофических язв,
- множественные поражения органов, вызванные нарушением их кровоснабжения.
Частым осложнением патологии становится гангрена как результат некроза тканей, обусловленных длительным кислородным голоданием.
Помимо функциональных и органических заболеваний сосудов малого таза, к причинам, вызывающим стойкие нарушения кровообращения, можно отнести травмы, полученные в том числе во время оперативного вмешательства, например, повреждение подвздошной вены при транспедикулярной фиксации.
Диагностика
 Первый этап диагностики заболеваний вен и артерий малого таза – осмотр специалиста и сбор анамнеза. При первичном осмотре врач оценивает внешние признаки нарушения кровообращения: наличие или отсутствие пульсации в стопах, цианоза кожных покровов, мышечной слабости, выясняет характер и степень выраженности болевых ощущений.
Первый этап диагностики заболеваний вен и артерий малого таза – осмотр специалиста и сбор анамнеза. При первичном осмотре врач оценивает внешние признаки нарушения кровообращения: наличие или отсутствие пульсации в стопах, цианоза кожных покровов, мышечной слабости, выясняет характер и степень выраженности болевых ощущений.
Для уточнения клинической картины и окончательной постановки диагноза необходимо применение инструментальных методик:
- ангиографическое исследование с применением контрастного вещества для выявления флебологического статуса органов малого таза и нижних конечностей;
- ультразвуковое исследование – позволяет обнаружить агломераты расширенных вен, наличие аневризм и участков стеноза, выявить факт снижения скорости кровотока;
- варикография для выявления степени поражения системы клапанов и наличия сосудистых анастомозов;
- МРТ и КТ для получения максимально точной трехмерной послойной картины области поражения.
В отдельных случаях, если информативность описанных выше методов диагностики не представляется достаточной, применяется лапароскопия – малоинвазивный метод оперативной диагностики, предполагающий введение через небольшой надрез в брюшную полость лапароскопа.
Методы терапии
 Лечение заболеваний артерий и вен малого таза осуществляется преимущественно хирургическими методами, особенно в том случае, если диагностировано наличие аневризм и окклюзий крупных сосудов. Тактика и метод выполнения операции избирается индивидуально, в зависимости от характера и степени поражения тканей.
Лечение заболеваний артерий и вен малого таза осуществляется преимущественно хирургическими методами, особенно в том случае, если диагностировано наличие аневризм и окклюзий крупных сосудов. Тактика и метод выполнения операции избирается индивидуально, в зависимости от характера и степени поражения тканей.
Методы хирургического лечения окклюзий сосудов малого таза:
- стенирование подвздошной и других артерий,
- шунтирование,
- резекция пораженного участка сосуда с заменой его трансплантатом,
- эндартерэктомия – вскрытие просвета сосуда и удаление эмбола.
Методы хирургического лечения варикозного расширения сосудов малого таза:
- эмболизация вен,
- клиппирование,
- кроссэктомия,
- склерооблитерация просвета вен,
- флебэктомия,
- резекция поврежденных сосудов.
Наиболее частой операцией при аневризме подвздошной артерии на сегодняшний день является протезирование.
В случае легкой степени патологии возможна её коррекция с использованием консервативных методик, включающих в себя прием препаратов для улучшения кровообращения, нормализации функции свертываемости крови, противовоспалительных нестероидных препаратов. Отдельная роль в лечении заболевания сосудов отводится коррекции образа жизни, отказу от вредных привычек и диетотерапии.
Осложнения и прогноз
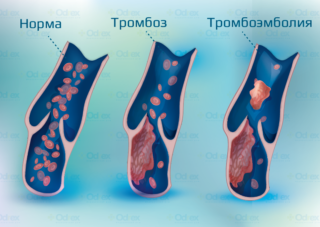 Так как крупные артерии и вены малого таза осуществляют кровоснабжение органов мочеполовой сферы и нижних конечностей, любые нарушения кровообращения прежде всего вызывают нарушение их функций. Наиболее частыми осложнениями патологий сосудов малого таза являются:
Так как крупные артерии и вены малого таза осуществляют кровоснабжение органов мочеполовой сферы и нижних конечностей, любые нарушения кровообращения прежде всего вызывают нарушение их функций. Наиболее частыми осложнениями патологий сосудов малого таза являются:
- образование трофических язв,
- гангрена нижних конечностей,
- хронические воспалительные заболевания органов малого таза,
- бесплодие,
- тромбоэмболия сосудов,
- мышечная слабость, атрофия,
- хромота.
Прогноз течения заболевания определяется индивидуально, в зависимости от степени тяжести патологии, объема поражения и наличия осложнений. Прогноз при врожденных патологиях менее благоприятный; при заболеваниях, поддающихся коррекции путем изменения образа жизни, полное выздоровление возможно в подавляющем большинстве случаев.
Источник
Защемление нерва в тазобедренном суставе иногда называют тазовой невралгией. При подобном состоянии нерв зажимается между костями, связками и сухожилиями, что и вызывает довольно сильные болевые ощущения. Они могут продолжаться всего несколько минут, после чего все возвращается в норму, а могут длиться и несколько дней.
Развивается эта патология и у мужчин, и у женщин. Опасность состоит в том, что она может маскироваться под другие заболевания, из-за чего женщины могут годами лечиться от несуществующих гинекологических проблем, а мужчины – от урологических болезней. И только специалист может отличить, когда имеет место именно тазовая невралгия, поэтому при появлении характерных симптомов нужно обратиться к врачу.
1
Что провоцирует заболевание
Причина заболевания состоит в том, что нервы зажимаются между костями, связками или сухожилиями таза. Это происходит при длительном нахождении в наклонной позе, а иногда даже при продолжительном сидении в одной позиции. Иногда, если нерв защемлен достаточно долго или если имеет место его повреждение, то внутри может скапливаться жидкость, которая начинает давить на область таза, что приводит к усилению боли.
Причины защемления нерва могут состоять и в следующем:
- появление костной мозоли, из-за которой травмируется сустав;
- приобретенные заболевания суставов и связок, в том числе различные виды артритов и артроза;
- чрезмерные физические нагрузки;
- сужение отверстия в канале спинного мозга, грыжи позвоночника;
- туберкулез костей, при котором поражаются костные ткани в области таза;
- тяжелые заболевания кровеносной системы, в том числе и онкологические;
- травмы суставной или костной ткани.
У женщин при беременности сильно увеличившаяся в размерах матка давит на крестцовое сплетение, из которого выходит нерв. Это приводит к его ущемлению и появлению сильных болей. Иногда симптомы защемления проявляются уже после родов. Такое бывает при неправильном предлежании ребенка или при тяжелых родах.
Основные симптомы и лечение защемления седалищного нерва
Причинами невралгии могут быть сахарный диабет, лишний вес, а иногда даже опоясывающий лишай, если он локализуется в области поясницы. У детей защемление чаще бывает вызвано травмами. Установление причины очень важно, поскольку это позволяет выработать правильный подход к лечению и устранению болевого синдрома, вызванного защемлением нерва.
Массаж и упражнения при защемлении седалищного нерва
2
Симптомы
Многие люди считают, что тазовая невралгия связана с защемлением седалищного нерва. Но это не так, хотя симптомы немного напоминают те, что вызывает воспаление этого нерва, разница состоит в их локализации. Может происходить непосредственно защемление тазобедренного нерва, и это самый распространенный вид невралгии в этой области. Он отличается усилением боли при ходьбе и физических нагрузках, во время бега. Помимо боли, появляются другие симптомы – жжение и онемение нижних конечностей. Это чаще бывает вызвано травмами и застарелыми воспалениями в органах малого таза. Но может возникать и защемление наружного кожного бедренного нерва. Тоже возникают болевые ощущения, но они локализуются не так глубоко, можно сказать, что они фиксируются на подкожном уровне. Боли возникают не только при ходьбе, но и в состоянии покоя. Иногда если защемлен наружный нерв бедра, то боли усиливаются по ночам. Это состояние как раз чаще обусловлено лишним весом или сахарным диабетом.
Если имеет место защемление седалищного нерва, то онемение захватывает не только нижнюю конечность (стопу и голень), но и область ягодиц. Человек не может нормально согнуть колено, поскольку нарушена функция сгибания сустава. Пациент не может пошевелить пальцами нижней конечности. Практически всегда меняется и походка.
По боковой стенке малого таза проходит запирательный нерв. Он тоже может защемляться. Возникают признаки, нехарактерные для защемления тазобедренного нерва. То есть болевые ощущения будут, но при проблеме с запирательным нервом они локализуются не только в тазобедренном суставе, но и в области промежности и прямой кишки. Боль усиливается в сидячем положении или даже при отведении ноги в сторону. Ограниченная функция тазобедренного сустава в этом случае тоже приводит к нарушению походки – человек передвигается с меньшей амплитудой шага.
Симптомы и методы лечения защемления нерва
3
Характер боли
Распознать защемление тазобедренного сустава можно по характеру боли. Она будет “шнуровидной”, то есть пациент ощущает, как боль как бы сползает сверху вниз. Важной характеристикой является периодичность болевых ощущений. Они не являются постоянными и не длятся долго, обострения чередуются относительно спокойным состоянием. Но это нельзя назвать положительным явлением, поскольку спазмируются мышцы, и могут обостряться другие заболевания.
Следует и отметить, что при защемлении седалищного нерва боль носит односторонний характер. При защемлении бедренного нерва боль отдает в поясницу и распространяется вниз до голени. Резкая боль возникает при надавливании на паховую связку. Иногда это нарушение путают с артритом, поскольку больной не может согнуть коленный сустав. Но различить это состояние можно по косвенным признакам, в том числе и по характеру боли.
При защемлении нерва страдает и четырехглавая мышца бедра. Она заметно слабеет и может вовсе атрофироваться, если лечению не уделили достаточного внимания.
Какие уколы назначают при защемлении седалищного нерва?
4
Лечение в домашних условиях
Многие боятся того, что лечение этого состояния будет только хирургическим. Но оперативное вмешательство проводится только в самых тяжелых случаях. К тому же не всегда оно показано пожилым пациентам, да и при беременности хирургические операции крайне нежелательны. Поэтому чаще врачи выбирают консервативные методы лечения. Важную роль играет режим. Во время обострения необходимы покой и полноценный отдых. Спать необходимо на жестком матрасе. В период обострения двигательную активность нужно ограничивать. Иногда даже ежедневные гигиенические процедуры нужно проводить с посторонней помощью.
В домашних условиях рекомендуется только медикаментозное лечение. Причем оно обычно бывает симптоматическим. Так, широко используются специальные мази для местного применения – Финалгон, Диклак и Вольтарен. Для снятия болевых ощущений нужно принимать нестероидные противовоспалительные препараты, чаще средства на основе ибупрофена – Нурофен. Они снимают боль и устраняют воспаление. В период обострения их применяют в виде инъекций, по мере улучшения дозировку снижают, лекарства принимают в виде капсул и таблеток.
Если сильно спазмируются мышцы, назначают противосудорожные препараты – Карбамазепин, Трилептал, Фенитоин. Хорошо помогают даже антидепрессанты – Амитриптилин. Поскольку такие препараты имеют целый ряд противопоказаний и побочных эффектов, то принимать их можно только по назначению врача и строго в указанной им дозировке.
К числу методов консервативной терапии относится и лечебная гимнастика. Она назначается через несколько дней после начала медикаментозной терапии. В первый раз ее желательно проводить под наблюдением специалиста. Это довольно легкие упражнения, которые заключаются в сгибаниях и разгибаниях ног. Это “велосипед” и другие подобные упражнения, выполняемые лежа. Постепенно комплекс упражнений расширяется, к нему добавляются приседания, ходьба на месте и т. д.
При беременности применение даже некоторых из этих консервативных методов несколько ограничено. После консультации с врачом можно использовать нестероидные противовоспалительные препараты, если польза для матери превосходит потенциальный вред для плода. Необходимы витаминные препараты и компрессы. Применять фитотерапевтические средства нужно с осторожностью, поскольку они могут вызывать аллергию. При беременности нужны релаксационные процедуры и лечебная гимнастика – некоторые упражнения из общего комплекса.
При лечении защемления нерва и тазовой невралгии широко используются методы физиотерапии – электрофорез, магнитотерапия, фонофорез. Все это делается специалистами в амбулаторных условиях. Но некоторые методы физиотерапии можно применять и в домашних условиях – парафиновые аппликации.
Массаж при защемлении нерва применять можно, но только тогда, когда утихнет воспалительный процесс или пройдет обострение. Но самостоятельно его проводить не рекомендуется, нужна помощь специалиста.
5
Лечение народными средствами
В большинстве случаев даже в домашних условиях применяются готовые медикаменты. Теоретически можно лечить защемление тазобедренного нерва и народными средствами, но эффективность их применения остается сомнительной. Так что применяют их только в том случае, если заболевание протекает в легкой форме и не вызвало никаких осложнений и серьезных нарушений в работе внутренних органов.
Самым популярным средством при защемлении тазобедренного нерва остается прогревание. Но следует учесть, что тепло должно быть сухим. То есть как раз горячие ванны противопоказаны. Вместо этого к проблемному участку прикладывают полотняный мешочек с теплым песком или крупой, иногда используют горчицу, если на нее нет аллергии.
Существуют и другие средства для наружного применения. Это чесночная настойка, которой растирают больное место. Подойдет и любая другая согревающая настойка с перцем, но тоже при отсутствии аллергии.
Широко используются различные компрессы. Одним из лучших вариантов для этого является эвкалипт. Это фитотерапевтическое средство обладает болеутоляющими свойствами. Для приготовления компресса понадобятся 50 г сухого растительного сырья и 0,5 литра кипятка, которым заливают листья эвкалипта. Этот настой кипятят в течение 5 минут, а потом оставляют на полтора часа. После того как средство настоится, его процеживают и добавляют несколько столовых ложек меда, а потом хорошо перемешивают. Плотную натуральную ткань смачивают в этом составе и прикладывают к проблемному месту, а сверху накрывают полиэтиленовой пленкой и шерстяной тканью для прогревания. Компресс выдерживают 15 минут, больше не нужно. Процедуру можно повторять 3-4 раза в день до наступления улучшения.
Компресс можно сделать и из обычной поваренной или морской соли. Нужно 1-2 ст. л. соли развести в 500 мл горячей воды. Этим раствором смачивают кусок натуральной ткани и прикладывают к больному месту. Сверху накрывают полиэтиленовой пленкой и шерстяной тканью или косынкой. Компресс из соли накладывают на 1-2 часа. Такой компресс повторяют еще 3 раза в день. Обязательно нужно сделать его перед сном.
Компрессы делают и из других фитотерапевтических средств и эфирных масел. Можно смешать в равных пропорциях настойку валерианы и эфирное масло пихты и нанести их на воспаленное место. Сверху обязательно укрывают для тепла шарфом из натуральной шерсти.
Профилактика защемления нерва сводится к нескольким несложным правилам. Нужно исключить длительное нахождение в одном положении. Особенно это важно при сидячей работе. В таких случаях нужно время от времени делать разминку или какие-то несложные упражнения, или даже можно просто пройтись по офисному коридору. Дополнительно нужно сформировать правильный режим питания, необходимый для того, чтобы поддерживать вес в норме, поскольку лишние килограммы служат еще одним фактором, провоцирующим невралгию.
Источник
