Жировая эмболия сосудов лягушки

Обездвиженную лягушку помещают на препаровальную дощечку. Вскрывают грудную полость: складку кожи над грудной костью захватывают пинцетом и срезают ножницами в виде треугольного лоскута, приподнимают мечевидный отросток, удаляют грудину и перерезают ключицы. Осторожно снимают перикард и обнажают сердце.
Затем готовят препарат брыжейки: ножницами делают разрез передней брюшной стенки сбоку справа, соответственно месту расположения круглого отверстия на дощечке. Пинцетом осторожно захватывают петлю тонкого кишечника и растягивают над круглым отверстием дощечки, укрепив булавками. Препарат помещают под микроскоп и под малым увеличением наблюдают нормальный кровоток.
В полость желудочка сердца медленно вводят 1—1,5 мл взвеси вазелинового масла в физиологическом растворе. Под микроскопом наблюдают за появлением и движением по сосудам брыжейки жировых эмболов, которые местами полностью закупоривают сосуды .
Изменение реактивности сосудов к вазоактивным веществам в зоне воспаления
У обездвиженной лягушки растягивают плавательную перепонку задней лапки над треугольным отверстием дощечки. Лапку фиксируют булавками и под малым увеличением наблюдают кровоток в сосудах. Затем на плавательную перепонку наносят каплю 0,1% раствора адреналина и отмечают сужение сосудов. Перепонку отмывают и после восстановления кровотока наносят на нее 5% р-р HCl. Через 20-30 сек кислоту смывают и вновь действуют на перепонку адреналином. Отмечают отсутствие эффекта адреналина на сосуды в зоне воспаления.
Изучение мазков периферической крови больных лейкозами
Мазки периферической крови больных острыми лейкозами, хроническими миело- и лимфолейкозами, окрашенные по Романовскому, изучают под микроскопом с иммерсионной системой.
Обращают внимание, что при остром лейкозе в периферической крови содержится значительное количество бластных клеток, почти полностью отсутствуют созревающие и дифференцированные формы.
При хроническом лимфолейкозе в мазках крови преобладают зрелые лимфоциты, переходные формы, встречаются единичные бластные клетки; можно обнаружить типичные клетки лимфолиза – клетки Боткина-Гумпрехта.
При хроническом миелолейкозе в мазках периферической крови присутствуют все морфологически дифференцированные клетки гранулоцитарного ряда, однако преобладают зрелые формы. Часто отмечается увеличение числа эозинофилов и базофилов.
Класс морфологически дифференцированных клеток гранулопоэза
Миелобласт– первая морфологически дифференцированная клетка гранулоцитарного ряда, размером 15-20 мкм, иногда с псевдоподиевоподобными выпячиваниями. Цитоплазма базофильная, без зернистости. Ядро круглое, имеет сетчатую структуру хроматина, содержит от 2 до 6 нуклеол. Клетка способна к пролиферации и дифференцировке.
Промиелоциты– клетки размером 15-20 мкм округлой или овальной формы. В цитоплазме появляется базофильная, нейтрофильная или эозинофильная зернистость, соответственно различают базофильный, нейтрофильный и эози-нофильный промиелоциты. Ядро круглое или слегка овальное, часто располагается эксцентрично, содержит 2- 3 нуклеолы; хроматин имеет сетчатую структуру. Клетки способны к пролиферации и дифференцировке.
Миелоциты– клетки размером от 12 до 20 мкм, округлой или овальной формы. Цитоплазма заполнена характерной зернистостью (базофильной, нейтрофильной или эозинофильной). Ядро круглой или овальной формы, часто расположено эксцентрично. Начиная со стадии миелоцита, в ядре нуклеолы не обнаруживаются. Клетки сохраняют способность к пролиферации и дифференцировке.
Метамиелоциты(юные) – клетки размером 10-15 мкм. Ядро приобретает бобовидную форму и расположено эксцентрично. Клетки не делятся, способны к дифференцировке.
Палочкоядерные гранулоциты– клетки размером 10-12 мкм. Ядро плотное, имеет форму палочки, чаще изогнутой (в виде подковки или буквы S). В цитоплазме большое количество специфической зернистости; базофильная зернистость скрывает контуры и структуру ядра.
Сегментоядерные гранулоциты– клетки размером 10-12 мкм. Ядро разделено на отдельные сегменты: у нейтрофилов 4-5 сегментов, у эозинофилов-2-3 сегмента. Ядро базофилов маскировано крупной зернистостью.
Палочкоядерные и сегментоядерные гранулоциты – зрелые формы клеток, встречаются в периферической крови здорового человека. Функции зрелых гранулоцитов многообразны: нейтрофилы обладают фагоцитарной активностью, являются источником факторов неспецифической гуморальной защиты, выделяют лизосомальные ферменты, лизосомально-катионные белки и др.
Эозинофилы осуществляют ультрафагоцитоз комплексов антиген-антитело, антипаразитарную защиту, содержат гистаминазу, выделяют фактор, тормозящий дегрануляцию тучных клеток и базофилов и другие факторы.
Базофилы содержат биологически активные в-ва, участвуют в регуляции тонуса и проницаемости сосудов микроциркуляторного русла.
Источник
Необходимые животные и оборудование на 1 рабочее место:
1. То же, что в задании 6.
Дополнительно:
2. Жировая эмульсия (50 % подсолнечного масла в 0 ,7 % растворе хлористого натрия) – 1,0 мл.
Ход исследования:
Обездвиженную путем разрушения спинного мозга лягушку помещают на препаровальную дощечку. Вскрывают грудную полость: складку кожи над грудной костью захватывают пинцетом и срезают ножницами в виде треугольного лоскута, приподнимают мечевидный отросток, удаляют грудину и перерезают ключицы. Осторожно снимают перикард и обнажают сердце.Затем готовят препарат брыжейки. Для этого ножницами делают разрез передней брюшной стенки сбоку справа, соответственно месту расположения круглого отверстия на дощечке. Пинцетом осторожно захватывают петлю тонкого кишечника и растягивают над круглым отверстием дощечки, укрепив булавками (булавки следует вкалывать в стенку кишечника). Препарат помещают под микроскоп и под малым увеличением (об. X 8) наблюдают нормальный кровоток.
В полость желудочка сердца медленно вводят 1—1,5 мл взвеси вазелинового масла в физиологическом растворе. Взвесь, перед тем, как набрать в шприц, тщательно взбалтывают до состояния эмульсии.
Под микроскопом наблюдают за появлением и движением по сосудам брыжейки жировых эмболов, которые местами полностью закупоривают сосуды (рис.4). Зарисовывают картину эмболии сосудов брыжейки.
Опыт ставят на той же лягушке, что в задании 8.
Результаты наблюдения заносят в таблицу .
Рис.4. Жировая эмболия брыжейки тонкого кишечника и образование пристеночного тромба
Таблица
| Объект наблюдения | Вид нарушения | цвет ткани | сосуд. сеть | объем ткани | диаметр сосуд. | Скор. кров. | давл.в сос. | пульсация | темп. |
| Кролик | Артер. гиперемия | ||||||||
| Кролик | Венозная гиперемия | ||||||||
| Кролик | Ишемия | ||||||||
| Лягушка | Артер. гиперемия | ||||||||
| Лягушка | Венозная гиперемия | ||||||||
| Лягушка | Ишемия | ||||||||
| Лягушка | Тромбоз | ||||||||
| Лягушка | Эмболия |
Примечание: знаком + обозначают наличие или увеличение показателя;
знаком — обозначают отсутствие или понижение показателя.
Вопросы тестового контроля по теме: «Патология периферического
кровообращения»
Вопрос № 1
ПРИ АРТЕРИАЛЬНОЙ ГИПЕРЕМИИ ЦВЕТ ОРГАНА ИЛИ ТКАНИ
Один правильный ответ:
1. не изменяется
2. цианоз
3. покраснение
4. бледность
Вопрос № 2
ЦВЕТ ОРГАНА ИЛИ ТКАНИ ПРИ ВЕНОЗНОЙ ГИПЕРЕМИИ
Один правильный ответ:
1. не изменяется
2. цианоз
3. покраснение
4. бледность
Вопрос № 3
ПРИ ИШЕМИИ ЦВЕТ ОРГАНА ИЛИ ТКАНИ
Один правильный ответ:
1. не изменяется
2. цианоз
3. покраснение
4. бледность
Вопрос № 4
ТЕМПЕРАТУРА ГИПЕРЕМИРОВАННОГО УЧАСТКА ПРИ АРТЕРИАЛЬНОЙ ГИПЕРЕМИИ
Один правильный ответ:
1. не изменяется
2. понижается
3. повышается
Вопрос № 5
ПРИ ВЕНОЗНОЙ ГИПЕРЕМИИ ТЕМПЕРАТУРА ГИПЕРЕМИРОВАННОГО УЧАСТКА
Один правильный ответ:
1. не изменяется
2. понижается
3. повышается
Вопрос № 6
ПРИ ИШЕМИИ ТЕМПЕРАТУРА ИШЕМИЗИРОВАННОГО УЧАСТКА
Один правильный ответ:
1. не изменяется
2. повышается
3. понижается
Вопрос № 7
ДЛЯ АРТЕРИАЛЬНОЙ ГИПЕРЕМИИ ХАРАКТЕРНО
Один правильный ответ:
1. развитие выраженного отека
2. развитие незначительного отека
Вопрос № 8
ПОСЛЕДСТВИЯ ВЕНОЗНОЙ ГИПЕРЕМИИ
Один правильный ответ:
1. гипертрофия паренхиматозных элементов
2. атрофия паренхиматозных элементов
3. атрофия паренхиматозных элементов и разрастание соединительной ткани
Вопрос № 9
ПОЯВЛЕНИЕ БОЛИ ,ПАРЕСТЕЗИИ НАИБОЛЕЕ ХАРАКТЕРНО ДЛЯ
Один правильный ответ:
1. артериальной гиперемии
2. венозной гиперемии
3. ишемии
Вопрос № 10
ВОЗМОЖНЫЕ ПОСЛЕДСТВИЯ ИШЕМИИ
Один правильный ответ:
1. возникновение экссудации
2. развитие инфаркта
3. разрыв сосудов и кровоизлияние
Вопрос № 11
ВОЗМОЖНЫЕ НЕГАТИВНЫЕ ПОСЛЕДСТВИЯ АРТЕРИАЛЬНОЙ ГИПЕРЕМИИ
Один правильный ответ:
1. разрыв сосудов и кровоизлияние
2. снижение обменных процессов
3. реактивное разрастание соединительной ткани
Вопрос № 12
ДЛЯ ВЕНОЗНОЙ ГИПЕРЕМИИ ХАРАКТЕРНО
Все правильные ответы:
1. цианоз
2. повышение обмена веществ
3. отек
4. повышение температуры гиперемированного участка
Вопрос № 13
ДЛЯ ИШЕМИИ ХАРАКТЕРНО
Все правильные ответы:
1. цианоз
2. бледность
3. боль
4. припухлость
Вопрос № 14
К ВНЕШНИМ ПРИЗНАКАМ АРТЕРИАЛЬНОЙ ГИПЕРЕМИИ ОТНОСЯТСЯ
Все правильные ответы:
1. увеличение в объеме органа или ткани
2. уменьшение в объеме органа или ткани
3. цианоз
4. пульсация сосудов
5. понижение температуры гиперемированного участка
Вопрос № 15
ПРИ ТРОМБОЗЕ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ МОЖНО ОЖИДАТЬ ЭМБОЛИЮ
Один правильный ответ:
1. в сосудах мозга
2. в коронарных сосудах
3. в сосудах легких
Вопрос № 16
ПАРАМЕТРЫ ОБЪЕМНОЙ И ЛИНЕЙНОЙ СКОРОСТИ КРОВОТОКА ПРИ АРТЕРИАЛЬНОЙ ГИПЕРЕМИИ
Один правильный ответ:
1. увеличиваются оба
2. уменьшаются оба
3. увеличивается объемная и уменьшается линейная скорость кровотока
4. уменьшается объемная и увеличивается линейная скорость кровотока
Вопрос № 17
ПРИ ВЕНОЗНОЙ ГИПЕРЕМИИ ПАРАМЕТРЫ ОБЪЕМНОЙ И ЛИНЕЙНОЙ СКОРОСТИ КРОВОТОКА
Один правильный ответ:
1. увеличиваются оба
2. уменьшаются оба
3. увеличивается объемная и уменьшается линейная скорость кровотока
4. уменьшается объемная и увеличивается линейная скорость кровотока
Вопрос № 18
ПРИ АРТЕРИАЛЬНОЙ ГИПЕРЕМИИ В БОЛЬШЕЙ СТЕПЕНИ УВЕЛИЧИВАЕТСЯ
Один правильный ответ:
1. объемная скорость кровотока
2. линейная скорость кровотока
Вопрос № 19
ПРИ ВЕНОЗНОЙ ГИПЕРЕМИИ В БОЛЬШЕЙ СТЕПЕНИ УМЕНЬШАЕТСЯ
Один правильный ответ:
1. объемная скорость кровотока
2. линейная скорость кровотока
Вопрос № 20
СНИЖАЮТ ТОНУС СОСУДОВ
Все правильные ответы:
1. Рg Е2
2.ФАТ
3. брадикинин
4. катехоламины
5. аденозин
6. оксид азота
Вопрос № 21
В НОРМЕ АРТЕРИАЛЬНАЯ СТЕНКА НАХОДИТСЯ В СОСТОЯНИИ
Один правильный ответ:
1. расслабления
2. тонического напряжения
Вопрос № 22
НАИБОЛЬШАЯ ИНТЕНСИВНОСТЬ КРОВОСНАБЖЕНИЯ В СЛЕДУЮЩИХ ОРГАНАХ
Все правильные ответы:
1. мозг
2. печень
3. почки
4. скелетные мышцы
5. сердце
Вопрос № 23
ПРИ УМЕНЬШЕНИИ РАДИУСА СОСУДА В 2 РАЗА СОПРОТИВЛЕНИЕ УВЕЛИЧИТСЯ В
Один правильный ответ:
1. в 2 раза
2. в 16 раз
3. в 10 раз
Вопрос № 24
РЕФЛЕКТОРНЫЙ МЕХАНИЗМ ИМЕЮТ СЛЕДУЮЩИЕ ВИДЫ АРТЕРИАЛЬНОЙ ГИПЕРЕМИИ
Все правильные ответы:
1. эрекция
2. гиперемия слюнных желез на вид пищи
3. при использовании горчичников
4. при использовании банок
Вопрос № 25
ВЯЗКОСТЬ КРОВИ ВЫШЕ
Один правильный ответ:
1. в капиллярах
2. в артериях
Вопрос № 26
В ОТВЕТ НА ПОВЫШЕНИЕ Рсо2 ПРОИСХОДИТ СЛЕДУЮЩЕЕ ИЗМЕНЕНИЕ ТОНУСА СОСУДОВ
Все правильные ответы:
1. расширение сосудов мозга
2. сужение сосудов мозга
3. расширение сосудов почек
4. сужение сосудов почек
Читайте также:
Рекомендуемые страницы:
©2015-2021 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2018-01-31
Нарушение авторских прав и Нарушение персональных данных
Источник
Занятие 7. Тромбоз и эмболия
Цель занятия
Изучить в эксперименте процессы тромбообразования, эмболии и расстройства кровообращения в тканях при них.
Подготовка к занятию
Студенты готовятся к данному занятию в объеме следующих вопросов.
1. Характерные особенности тромбоза.
2. Причины и условия образования тромба.
3. Процесс тромбообразования.
4. Эмболия, ее особенности. Виды эмболии.
5. Последствия тромбоза и эмболии для организма: расстройства местного и общего характера, их механизмы.
Техническое оснащение занятия*
* ()

Наименование опытов и методика их проведения
Опыт 1. Процесс образования белого пристеночного тромба в сосудах брыжейки кишечника лягушки. Обездвиженную лягушку помещают на дощечке спинкой вверх так, чтобы ее правый бок, в его средней трети, приходился около круглого отверстия дощечки. Ножницами послойно разрезают кожу, мышцы и брюшину на правой боковой поверхности живота в средней и задней его трети. Из вскрытой таким образом брюшной полости осторожно, не травмируя внутренностей, извлекают петлю тонкого кишечника, брыжейку которой расправляют над боковым отверстием дощечки. Кишечник располагают на краю отверстия и фиксируют к дощечке булавками, вколотыми в наклонном положении, чтобы не мешать движению объектива микроскопа (рис. 10), При изготовлении препарата брыжейки необходимо следить, чтобы петля кишечника не была перекручена, а брыжейка не была сильно растянута.

Рис. 10. Препарат брыжейки кишечника лягушки
При использовании в опыте лягушки-самки лежащие более поверхностно и слабо пигментированные объемистые яйцеводы и икру удаляют или же во избежание кровотечения помещают на спинку лягушки. Приготовленный препарат помещают под микроскоп и под малым увеличением изучают картину нормального кровообращения в сосудах брыжейки лягушки. Через некоторое время, по установлении наступающего под влиянием подсыхания брыжейки замедления кровотока, отыскивают место слияния двух среднего калибра вен в одну. Затем концом препаровальной иглы, смоченным водой, захватывают маленький кристалл поваренной соли и, под контролем глаза через микроскоп, помещают около выбранного для наблюдения сосуда. В дальнейшем наблюдают за образованием белого пристеночного тромба в сосуде брыжейки лягушки.
Опыт 2. Образование красного тромба в сосудах брыжейки лягушки при кровотечении. Для этого опыта используют тот же препарат брыжейки кишечника лягушки. Препаровальной иглой, под контролем глаза через микроскоп, производят разрыв стенки одной из мелких артерий. Ведут наблюдение за кровотечением – выходом форменных элементов крови из сосуда в ткани и образованием красного тромба в просвете поврежденной артерии.
Опыт 3. Жировая эмболия сосудов лягушки. Обездвиженную лягушку помещают на дощечку брюшком кверху. Анатомическим пинцетом захватывают в складку кожу над грудиной и срезают в виде треугольного лоскута. Затем рассекают мышцы и ребра сначала с одной, а затем и с другой стороны грудины с последующим удалением их на уровне плечевого пояса.
После вскрытия грудной клетки обнажают сердце, с которого осторожно снимают перикард. На обнаженное сердце накладывают смоченный 0,65% раствором хлористого натрия тонкий слой ваты. Лягушку переворачивают на доске спинкой вверх, после чего готовят препарат языка указанным выше способом. Затем лягушку приподнимают за задние конечности и в полость желудочка сердца ей вводят 0,2 мл слегка подогретого вазелинового масла. Препарат языка быстро помещают под объектив микроскопа; наблюдают за продвижением эмболов в просвете сосудов и развитием расстройства кровообращения в тканях языка лягушки. Подобные же расстройства могут быть отмечены и в брыжейке кишечника, и в плавательной перепонке животного.
Результаты опытов записывают в протокол, зарисовывают и анализируют.
Источник
Жировая эмболия – это множественная окклюзия кровеносных сосудов липидными глобулами. Проявляется в форме дыхательной недостаточности, поражения центральной нервной системы, сетчатки глаза. К числу основных симптомов относится головная боль, энцефалопатия, плавающие глазные яблоки, параличи, парезы, боли за грудиной, одышка, тахикардия. Диагноз ставится на основании клинической картины, наличия предрасполагающих факторов в анамнезе и выявления крупных липидных частиц в крови. Специфическое лечение включает ИВЛ, дезэмульгаторы жира, антикоагулянты, глюкокортикостероиды, гипохлорит натрия. В дополнение проводятся неспецифические лечебные мероприятия.
Общие сведения
Жировая эмболия (ЖЭ) – тяжелое осложнение, развивающееся преимущественно при повреждениях длинных трубчатых костей в результате закупорки сосудистых бассейнов попавшими в кровоток липидными комплексами. Частота встречаемости колеблется в пределах 0,5-30% от общего количества травматологических пациентов. Обычно диагностируется у больных в возрасте 20-60 лет. Минимальное количество эмболий регистрируется среди людей, получивших травмы в состоянии алкогольного опьянения. Летальность составляет 30-67%; данный показатель напрямую зависит от тяжести и вида повреждений, скорости оказания медицинской помощи.
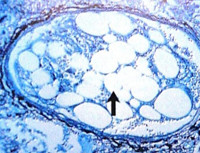
Жировая эмболия
Причины
Суть патологического процесса – обтурация кровеносных сосудов каплями жира. Это приводит к нарушению кровотока в важных структурах организма – головном и спинном мозге, легких, сердце. К числу состояний, которые могут послужить причиной ЖЭ, относятся:
- Травмы. Основная причина липидной эмболии – переломы диафиза бедренных костей, голени, таза. Риск развития патологии повышается при объемных и множественных травмах, сопровождающихся размозжением костной ткани. Считается, что патология возникает у 90% людей с повреждениями опорно-двигательного аппарата. Однако ее клинические проявления развиваются лишь в сравнительно небольшом количестве случаев. Помимо этого, дислипидемии, способные спровоцировать обтурацию сосудов, встречаются у пациентов с ожогами, повреждением большого объема подкожной жировой клетчатки.
- Шоки и постреанимационная болезнь. Формирование эмболов происходит при шоках любого происхождения в 2,6% случаев. Причина – усиление катаболических процессов, метаболическая буря. Симптоматика чаще развивается к концу 2-3 суток после вывода больного из критического состояния.
- Внутривенное введение масляных растворов. Случаи ятрогенного происхождения болезни являются единичными. Жировая окклюзия возникает за счет экзогенных жиров, попавших в кровоток при ошибочных действиях медицинского работника. Кроме того, жировая эмболия иногда диагностируется у спортсменов, применяющих синтол для увеличения мышечной массы.
- Гиповолемия. При выраженной гиповолемии происходит увеличение гематокрита, снижается уровень тканевой перфузии, возникают застойные явления. Все это становится причиной формирования крупных жировых капель в кровеносной системе. Обезвоживание развивается при длительной рвоте, диарее, недостаточном употреблении питьевой воды в условиях жаркого климата, чрезмерном приеме диуретиков.
Патогенез
Согласно классической теории, жировая эмболия – результат прямого попадания частичек костного мозга в кровоток в момент получения травмы. Далее глобулы с током крови распространяются в организме. При размере частиц >7 мкм они вызывают закупорку легочных артерий. Мелкие капли жира минуют легкие и проникают в кровеносную сеть головного мозга. Возникает церебральная симптоматика. Существуют и другие предположения относительно механизмов развития процесса.
По утверждениям сторонников биохимической теории, непосредственно при получении травмы и после нее активизируется плазменная липаза. Это становится стимулом для выхода жиров из мест депонирования, развивается гиперлипидемия, происходит формирование грубых жировых капель. Коллоидно-химическая версия заключается в том, что дэзэмульгация тонкодисперсных эмульсий начинается из-за замедления кровотока в пораженной зоне.
Из гиперкоагуляционной теории следует, что причиной образования жировых капель является расстройство микроциркуляции, гиповолемия, кислородное голодания. Происходит формирование липидных глобул диаметром 6-8 мкм, которые создают основу для диссеминированного внутрисосудистого свертывания. Продолжение процесса – системная капилляропатия, которая приводит к задержке жидкости в легких и эндоинтоксикации продуктами липидного обмена.
Классификация
Жировая эмболия может протекать в легочном, церебральном или смешанном варианте. Респираторная форма развивается при преимущественной окклюзии ветвей легочной артерии и проявляется в виде дыхательной недостаточности. Церебральная разновидность – результат закупорки артерий и артериол, обеспечивающих кровоснабжение головного мозга. Смешанная форма является наиболее распространенной и включает в себя признаки как легочного, так и церебрального поражения. Период до появления первых симптомов варьирует в широких пределах. По времени латентного промежутка различают следующие формы болезни:
- Молниеносная. Манифестирует непосредственно после травмы, отличается критически быстрым течением. Смерть пациента наступает в течение нескольких минут. Смертность при подобном варианте эмболии близка к 100%, т. к. оказание специализированной помощи в столь короткие сроки невозможно. Встречается только при множественных или массивных травмах. Частота появления – не более 1% случаев ЖЭ.
- Острая. Возникает менее чем через 12 часов с момента получения повреждений у 3% больных. Является жизнеугрожающим состоянием, однако летальность не превышает 40-50%. Смерть наступает от отека легких, острой дыхательной недостаточности, обширного ишемического инсульта.
- Подострая. Проявляется в течение 12-24 часов у 10% больных; через 24-48 часов – у 45%; спустя 48-70 часов – у 33% пострадавших. Известны случаи, когда признаки эмболии развивались через 10-13 суток. Течение подострых форм сравнительно легкое, количество умерших не превышает 20%. Шансы на выживание повышаются, если признаки болезни развиваются при нахождении больного в стационаре.
Симптомы жировой эмболии
Патология проявляется рядом неспецифических симптомов, которые могут возникать и при других состояниях. Окклюзия легочных сосудов приводит к возникновению чувства стеснения в грудной клетке, болей за грудиной, беспокойства. Объективно у пациента выявляется одышка, кашель, сопровождающийся кровохарканьем, пена изо рта, бледность, липкий холодный пот, беспокойство, страх смерти, акроцианоз. Возникает стойкая тахикардия, экстрасистолия, сжимающие боли в сердце. Возможно развитие фибрилляции предсердий. Изменения со стороны дыхательной системы встречаются у 75% больных и являются первыми симптомами патологии.
Следствием церебральной эмболии становится неврологическая симптоматика: судороги, нарушение сознания вплоть до ступора или комы, дезориентация, сильные головные боли. Может отмечаться афазия, апраксия, анизокория. Картина напоминает таковую при черепно-мозговой травме, что значительно затрудняет диагностику. Возможно развитие параличей, парезов, имеет место локальная утрата чувствительности, парестезии, снижение мышечного тонуса.
У половины больных выявляется петехиальная сыпь в подмышечных впадинах, на плечах, груди, спине. Обычно это происходит через 12-20 часов со времени появления признаков дыхательной недостаточности и свидетельствует о перерастяжении капиллярной сети эмболами. При осмотре глазного дна пациента обнаруживается повреждение сетчатки. Развивается гипертермия, при которой температура тела достигает 38-40°С. Это обусловлено раздражением терморегуляторных центров мозга жирными кислотами. Традиционные жаропонижающие препараты при этом оказываются неэффективными.
Осложнения
Помощь больным с ЖЭ должна быть оказана в первые минуты с момента развития признаков сосудистой окклюзии. В противном случае жировая эмболия приводит к развитию осложнений. Дыхательная недостаточность оканчивается альвеолярным отеком, при котором легочные пузырьки заполняются жидкостью, пропотевающей из кровеносного русла. При этом нарушается газообмен, снижается уровень оксигенации крови, накапливаются продукты обмена веществ, в норме удаляющиеся с выдыхаемым воздухом.
Обтурация легочной артерии жировыми глобулами приводит к развитию правожелудочковой недостаточности. Давление в легочных сосудах повышается, правые отделы сердца оказываются перегружены. У таких пациентов выявляется аритмия, трепетание и мерцание предсердий. Острая правожелудочковая недостаточность, как и отек легкого, являются жизнеугрожающими состояниями и во многих случаях приводят к гибели пациента. Предотвратить подобное развитие событий можно только при максимально быстром оказании помощи.
Диагностика
В диагностике эмболий липидного происхождения принимает участие анестезиолог-реаниматолог, а также врачи-консультанты: кардиолог, пульмонолог, травматолог, офтальмолог, рентгенолог. Немалое значение в постановке правильного диагноза играют данные лабораторных исследований. ЖЭ не имеет патогномичных признаков, поэтому ее прижизненное выявление происходит лишь в 2,2% случаев. Для определения патологии используются следующие методы:
- Объективное обследование. Выявляется соответствующая заболеванию клиническая картина, частота сердечных сокращений более 90-100 ударов в минуту, частота дыхания – более 30 раз в минуту. Дыхание поверхностное, ослабленное. В легких выслушиваются влажные крупнопузырчатые хрипы. Показатель SpО2 не превышает 80-92%. Гипертермия в пределах фебрильных значений.
- Электрокардиография. На ЭКГ регистрируется отклонение электрической оси сердца вправо, неспецифические изменения сегмента ST. Увеличиваются амплитуды зубцов P и R, в некоторых случаях встречается отрицательный зубец T. Могут обнаруживаться признаки блокады правой ножки пучка Гиса: расширение зубца S, изменение формы комплекса QRS.
- Рентген. На рентгенограммах легких просматриваются диффузные инфильтраты легочной ткани с обеих сторон, преобладающие на периферии. Прозрачность легочного фона снижается по мере нарастания отека. Возможно появление уровня жидкости, свидетельствующего о наличии плеврального выпота.
- Лабораторная диагностика. Определенное диагностическое значение имеет выявление в плазме липидных глобул размером 7-6 мкм. Предпочтительнее забирать биоматериал из магистральной артерии и центральной вены. Исследование сред из обоих бассейнов проводят по отдельности. Выявление глобул повышает риск развития окклюзии, однако не гарантирует ее возникновения.
Дифференциальная диагностика проводится с другими видами эмболий: воздушной, тромбоэмболией, обтурацией сосудов опухолью или инородным телом. Отличительной чертой ЖЭ является наличие в крови микрокапель жира в сочетании с соответствующей рентгенологической и клинической картиной. При других видах сосудистой окклюзии липидные глобулы в крови отсутствуют.
Лечение жировой эмболии
Терапия осуществляется консервативными медикаментозными и немедикаментозными методами. Для оказания медицинской помощи пациента помещают в отделение реанимации и интенсивной терапии. Все лечебные мероприятия разделяют на специфические и неспецифические:
- Специфические. Направлены на дезэмульгацию жиров, коррекцию работы свертывающей системы, обеспечение адекватного газообмена. С целью оксигенации пациента интубируют и переводят на искусственную вентиляцию. Для синхронизации с аппаратом допускается введение седативных средств в комплексе с миорелаксантами периферического действия. Восстановление нормальной консистенции липидных фракций достигается путем использования эссенциальных фосфолипидов. Для предотвращения гиперкоагуляции вводится гепарин.
- Неспецифические. К числу неспецифических методик относят детоксикацию с помощью инфузионной терапии. Профилактика бактериальных и грибковых инфекций проводится путем назначения антибиотиков, нистатина. В качестве противомикробного и метаболического средства применяется гипохлорит натрия. Со 2-х суток больному назначают парентеральное питание с последующим переводом на зондовое энтеральное.
Экспериментальным методом лечения считается использование кровезаменителей на основе ПФО-соединений. Препараты улучшают показатели гемодинамики, восстанавливают нормальные реологические свойства крови, способствуют уменьшению размера липидных частиц.
Прогноз и профилактика
При подостром течении жировая эмболия имеет благоприятный прогноз. Своевременно оказанная помощь позволяет купировать патологические явления, обеспечить необходимую перфузию в жизненно важных органах, постепенно растворить эмболы. При остром варианте болезни прогноз ухудшается до неблагоприятного. Молниеносное течение приводит к гибели больного практически в 100% случаев.
Профилактика во время операций заключается в применении малотравматичных методик, в частности чрескожного спицевого остеосинтеза, выполняемого в отсроченном порядке. От использования скелетного вытяжения рекомендуется отказаться, так как этот метод не обеспечивает стабильного положения отломков и может привести к развитию поздней эмболизации. До госпитализации требуется максимально быстрая остановка кровотечения при его наличии, адекватная анальгезия, поддержание уровня АД на нормальном физиологическом уровне. Специфическим методом является введение этилового спирта на 5% растворе глюкозы.
Источник
