Лимфатические сосуды шейки матки
Половые органы женщины подразделяются на наружные, располагающиеся вне полости малого таза, и внутренние – в его полости.
НАРУЖНЫЕ И ВНУТРЕННИЕ ПОЛОВЫЕ ОРГАНЫ
К наружным половым органам (genitalia externa, s. vulva) относятся лобок, большие и малые половые губы, клитор, преддверие влагалища (рис. 2.1).
Рис. 2.1. Наружные половые органы.1 – лобок; 2 – большая половая губа; 3 – малая половая губа; 4 – передняя стенка влагалища; 5 – задняя стенка влагалища; 6 – анус; 7 – промежность; 8 – вход во влагалище; 9 – свободный край девственной плевы; 10 – наружное отверстие мочеиспускательного канала; 11 – клитор
Лобок (mons pubis) – нижняя часть брюшной стенки над лонным сочленением. Кожа лобка у взрослой женщины покрыта волосами. Под кожей расположен слой жировой клетчатки.
Большие половые губы представляют собой кожные складки с жировой клетчаткой и волосистым покровом, но менее выраженным, чем на лобке. Внутренняя поверхность больших половых губ имеет потовые и сальные железы.
Соединение больших половых губ спереди и сзади носит название соответственно передней и задней спайки. Узкое пространство перед задней спайкой половых губ называют ладьевидной ямкой.
Малые половые губы (labia pudendi minora) – также кожные складки, но они более нежные, без волосяного покрова и без жировой клетчатки. По внешнему виду их поверхность напоминает слизистую оболочку. Между ними находится преддверие влагалища, которое становится видимым только при разведении малых половых губ. Подходя к клитору, малые половые губы охватывают его спереди (крайняя плоть клитора) и сзади (уздечка клитора).
Клитор (clitoris) состоит из двух пещеристых тел и расположен между передней частью малых половых губ. Каждое из пещеристых тел заключено в фиброзную оболочку и прикреплено к лобковому симфизу с помощью поддерживающей связки. На свободном конце тела клитора находится небольшое возвышение ткани, способной к эрекции, которое называется головкой.
Луковицы преддверия (bulbi vestibuli) – венозные сплетения, расположенные в глубине малых половых губ и подковообразно обхватывающие преддверие влагалища.
Преддверие влагалища (vestibulum vaginae) у нерожавших можно видеть только после разведения малых половых губ. В преддверии видны наружное отверстие мочеиспускательного канала, вход во влагалище, прикрытое у девственниц девственной плевой, а у живших половой жизнью обрамленное остатками ее в виде гименальных бугорков. В ладьевидную ямку открываются протоки больших желез преддверия, или бартолиновых желез (glandulae vestibulares majorus). Железы величиной с горошину находятся у заднего края луковицы преддверия.
К внутренним половым органам (genitalia interna) относят влагалище, матку и ее придатки – маточные трубы и яичники (рис. 2.2).
Рис. 2.2. Внутренние половые органы женщины.А. Вид сзади. 1 – задняя поверхность матки; 2 – маточная труба; 3 – яичник; 4 – предовуляционный фолликул; 5 – мезосальпинкс; 6 – широкая связка матки; 7 – маточная артерия; 8 – крестцово-маточная связка; 9 – собственная связка яичника.В. Фронтальный разрез. 1 – полость матки; 2 – шеечный канал; 3 – наружный зев шейки матки; 4 – внутренний зев шейки матки; 5 – боковой свод влагалища
Влагалище (vagina s. colpos) проходит от входа во влагалище до шейки матки, которую обхватывает со всех сторон, образуя боковые, передний и задний своды. Задний свод значительно глубже, чем остальные. Длина влагалища на уровне заднего свода составляет около 10 см. Передняя и задняя стенки влагалища, как правило, сомкнуты. Стенка влагалища состоит из наружного и внутреннего слоя, напоминающего слизистую оболочку, но не являющуюся таковой. Покрывает внутренний слой влагалища многослойный плоский ороговевший эпителий, подвергающийся в детородном периоде циклическим изменениям в соответствии с деятельностью яичников. Сальных желез и волосяного покрова в отличие от кожи нет, но условно внутренняя стенка влагалища называется слизистой. Слизистая оболочка влагалища имеет продольные и поперечные складки, которые делают влагалище растяжимым. Растяжению влагалища способствует и наружный слой, который состоит из гладкомышечных волокон и эластической соединительной ткани.
К передней стенке влагалища примыкают мочеиспускательный канал и задняя стенка мочевого пузыря, между ними имеется тонкая соединительнотканая пузырно-влагалищная перегородка.
Сзади влагалище граничит с прямой кишкой. В верхней части влагалище и прямая кишка ограничивают прямокишечно-маточное (дугласово) пространство, представляющее собой нижнюю часть брюшной полости. Изнутри прямокишечно-влагалищное пространство покрыто брюшиной.
Матка (uterus) – мышечный орган, состоящий из тела (5 см) и шейки (2,5 см). Матка расположена по средней линии малого таза между мочевым пузырем и прямой кишкой. Форму матки сравнивают с перевернутой грушей.
Матка представляет собой мышечный орган, в котором мышечные волокна, чередуясь с соединительноткаными, составляют сложную архитектонику. В теле матки преобладают продольно расположенные волокна, в шейке – расположенные циркулярно. Граница между телом и шейкой матки носит название перешейка. В перешейке мышцы расположены циркулярно, а слизистая оболочка напоминает таковую тела матки. Шейка матки частично входит во влагалище – влагалищная часть (portio vaginalis), а частично расположена над влагалищем (portio supravaginalis).
При фронтальном разрезе матки сомкнутая спереди назад полость имеет вид равнобедренного треугольника, вершина которого переходит в шеечный канал. В углах у основания треугольника видны отверстия, открывающиеся в маточные трубы (ostium uterinum tubae). Шеечный канал имеет веретенообразную форму с некоторым расширением в срединной части. Полость матки покрыта слизистой оболочкой и эндометрием (endometrium), представляющим собой однослойный цилиндрический эпителий, в строме которого имеются простые трубчатые железы. Слизистая оболочка матки подвергается циклическим изменениям в соответствии с менструальным циклом. Она состоит из базального слоя, являющегося источником для регенерации функционального слоя, который отпадает во время менструации. В функциональном слое различают поверхностный – компактные эпителиальные клетки и промежуточный, или спонгиозный, слой.
Снаружи матка частично покрыта брюшиной, которая спереди переходит с мочевого пузыря на матку, образуя пузырно-маточную складку (в области перешейка). Сзади брюшина спускается ниже и переходит на прямую кишку, выстилая прямокишечно-маточное пространство.
С боков от матки брюшина образует складки, которые охватывают маточные (фаллопиевы) трубы и спускаются вниз, образуя широкую связку матки. Край широкой связки проходит от трубы к брюшине боковой стенки таза (воронко-тазовая связка).
Маточные трубы (tubae uterinae). Длина трубы составляет 9-10 см. В трубе различают три отдела: интрамуральный отдел, проходящий в толщу стенки матки; далее следует узкая часть трубы – перешеек, а затем – извитая часть –
ампулярный отдел. Заканчивается труба бахромками – фимбриальным концом. Одна-две фимбрии прикрепляются к поверхности яичника.
Стенка маточной трубы образована тремя слоями: наружным слоем, состоящим в основном из брюшины (серозной оболочки), промежуточным гладким мышечным слоем (миосальпинкс) и слизистой оболочкой (эндосальпинкс). Слизистая оболочка представлена реснитчатым эпителием и имеет продольные складки.
Яичники (ovarii) – женские гонады – расположены сзади широкой связки, прикрепляясь к ней передней поверхностью с помощью двухслойной складки брюшины. Задняя поверхность яичников свободна от брюшины, имеет беловато-розовый цвет, неровную поверхность. В среднем ширина яичника составляет 2 см, длина – 4 см и толщина – 1 см.
Яичники покрыты зародышевым эпителием, под которым находится слой соединительной ткани – белочная оболочка. В яичнике различают наружный корковый и внутренний мозговой слои. В соединительной ткани мозгового слоя проходят сосуды и нервы. В корковом слое среди соединительной ткани находится множество фолликулов на разных стадиях развития.
К связкам, подвешивающим и поддерживающим яичник, относятся воронкотазовая, собственная связки и мезосальпинкс (см. рис. 2.2). В связках яичника проходят сосуды. Воронкотазовая связка представляет собой верхний край широкой маточной связки, который от фимбриального конца трубы и яичника идет к боковой стенке таза. Собственная связка таза расположена между медиальным краем яичника и углом матки. Под истмическим отделом трубы короткая брыжейка подвешивает яичник к заднему листку широкой связки матки. В связках проходят сосуды, питающие яичник.
Парными связками, удерживающими внутренние женские половые органы, являются круглые, широкие связки матки, воронкотазовые, крестцово-маточные.
Спереди от матки находятся круглые связки матки. Пройдя паховый канал, круглые вязки матки веерообразно разветвляются в клетчатке лобка и больших половых губ. Круглые связки удерживают матку в положении наклона впереди.
Широкие связки матки (lig. latae uteri) представляют собой дупликатуру брюшины, которая идет от ребер матки к боковым стенкам таза. Вверху связки покрывают маточную трубу, сзади к ней прилежат яичники. Между листками широкой связки находятся клетчатка, нервы, сосуды.
Продолжением широких связок сбоку являются воронкотазовые связки (lig. infundibulopelvicum, s. lig suspensorium ovarii).
Сзади от матки к прямой кишке идут крестцово-маточные связки (lig. sacrouterinum), представляющие собой мышечные пучки, удерживающие матку. Сверху связки покрыты брюшиной.
ПРОМЕЖНОСТЬ И ТАЗОВОЕ ДНО
Промежность представляет собой мягкие ткани, расположенные в выходе малого таза. Ее границами являются нижний край лонного сочленения спереди, верхушка копчика сзади и седалищные бугры по бокам. Мышцы в области промежности составляют тазовое дно, которое имеет большое значение для правильного положения женских половых органов в полости малого таза. Мышцы тазового дна покрыты фасциями и окружают прямую кишку, влагалище и мочеиспускательный канал.
Мышцы тазового дна условно делят на три слоя. Под кожей и поверхностной фасцией расположены седалищно-пещеристая и губчато-луковичная, а также поперечная поверхностная мышцы. Сухожилия этих мышц соединяются по средней линии в сухожильном центре промежности (рис. 2.3): седалищно-пещеристая мышца покрывает кожу клитора, отходя от седалищной кости; луковично-пещеристая мышца покрывает луковицу преддверия и входит в перинеальное тело; поверхностная поперечная мышца промежности проходит от седалищного бугра к сухожильному центру.
Рис. 2.3. Женская промежность.1 – мочеполовая диафрагма; 2 – наружное отверстие мочеполового канала; 3 – малая половая губа; 4 – вход во влагалище; 5 – край девственной плевы; 6 – внутренняя половая артерия; 7 – поверхностная поперечная мышца промежности; 8 – мышцы сфинктера мочеиспускательного канала и влагалища; 9 – седалищно-пещеристая мышца; 10 – луковично-пещеристая мышца (отрезана); 11 – сухожильный центр промежности; 12 – наружный сфинктер заднего прохода; 13 – анально-копчиковая связка; 14 – мышца, поднимающая задний проход (m. pubococcygeus, m. iliococcygeus, m. ischio coccygeus)
Под этим слоем мышц тазового дна располагается второй слой, составляющий мочеполовую диафрагму, которая служит запирающим аппаратом для мочеиспускательного канала и влагалища. Мочеполовая диафрагма представляет собой слившиеся листки фасции, натянутой между лонными костями, и содержащейся в них глубокой поперечной мышцы, которая проходит от внутренней поверхности нижнего края лонного сочленения и входит в перинеальное тело влагалища.
В анальной области находится сфинктер прямой кишки, мышцы которого расположены вокруг прямой кишки и входят в сухожильный центр промежности. Наиболее глубоким слоем мышц является мышца, поднимающая задний проход (m. levator ani), состоящая из трех парных мышц: 1) лобково-копчиковой мышцы (m. pubo-coccygeus), медиальные пучки которой охватывают половую щель с проходящими через нее органами; 2) подвздошно-копчиковой мышцы (m. ilio-coccygeus), составляющей среднюю часть мышцы, поднимающей заднепроходное отверстие; 3) седалищно-копчиковой мышцы (m. ischiococcygeus), составляющая заднюю часть мышечного купола. Основания всех этих мышц прикреплены спереди к внутренней поверхности лонного сочленения и к горизонтальной ветви лобковой кости, с боков – к сухожильной дуге (arcus tendineus), сзади – к седалищной кости.
Мышца, поднимающая задний проход, укрепляет заднюю стенку влагалища. Ей отводится основная роль в удержании органов малого таза.
КРОВОСНАБЖЕНИЕ НАРУЖНЫХ И ВНУТРЕННИХ ПОЛОВЫХ ОРГАНОВ
Кровоснабжение наружных половых органов осуществляется в основном внутренней половой (срамной) и лишь частично веточками бедренной артерии.
Конечными ветвями внутренней подвздошной артерии являются внутренняя половая артерия и нижняя прямокишечная артерия, от которой отходят сосуды, питающие влагалище.
Внутренняя половая артерия (a. pudenda interna) через большое седалищное отверстие покидает полость малого таза, и ее ветви снабжают кровью кожу и мышцы вокруг заднего прохода, промежность, включая большие и малые половые губы, клитор.
Наружная поверхностная половая артерия (r. pudenda, s. superfiсialis) отходит от бедренной артерии, ее ветви снабжают большие половые губы, влагалище (см. рис. 2.3).
Вены, несущие кровь от промежности, являются в основном ветвями внутренней подвздошной вены. Большей частью они сопровождают артерии. Исключение составляет глубокая дорсальная вена клитора, которая отводит кровь из эректильной ткани клитора через щель ниже лобкового симфиза в венозное сплетение вокруг шейки мочевого пузыря. Наружные половые вены, проходя латерально, отводят кровь от большой половой губы и входят в большую подкожную вену ноги.
Кровоснабжение внутренних половых органов осуществляется из аорты. Органы малого таза снабжают кровью маточная (a. uterina) и яичниковая артерии (a. ovarica). Маточная артерия отходит от внутренней подвздошной или подчревной артерии, спускается вниз, проходит над мочеточником, подходит к ребру матки, на уровне шейки подразделяясь на восходящую и нисходящую ветви. Восходящая ветвь идет вверх по латеральному краю тела матки, снабжая ее артериальными стволами, расположенными в поперечном направлении, диаметр которых уменьшается по мере приближения к средней линии матки (рис. 2.4). Восходящая ветвь маточной артерии доходит до маточной трубы и разделяется на трубную и яичниковую ветви. Трубная ветвь идет к брыжейке маточной тубы (mesosalpinx), питая трубу, яичниковая проходит в брыжейке яичника (mesovarium), где она анастамозирует с яичниковой артерией. Нисходящая ветвь маточной артерии снабжает кровью шейку, купол и верхнюю треть влагалища.
Рис. 2.4. Соотношение органов малого таза.1 – мочевой пузырь; 2 – матка; 3 – прямая кишка; 4 – яичник; 5 – труба; 6 – круглая связка матки; 7 – мочеточник; 8 – аорта; 9 – маточная артерия
Яичниковая артерия отходит либо от аорты, либо (чаще слева) от почечной артерии. Спускаясь вместе с мочеточником вниз, яичниковая артерия проходит в воронкотазовой или подвешивающей связке (lig. infundibulo-pelvicum), отдавая ветвь яичнику и трубе. Яичниковая артерия анастомозирует с ветвью маточной артерии, снабжая кровью яичник.
Артерии половых органов сопровождаются хорошо развитыми венозными сосудами.
ЛИМФАТИЧЕСКАЯ СИСТЕМА
Лимфатические сосуды, отводящие лимфу от наружных половых органов и нижней трети влагалища, идут к паховым лимфатическим узлам. Лимфатические пути, отходящие от средней верхней трети влагалища и шейки матки, идут к лимфатическим узлам, располагающимся по ходу подчревных и подвздошных кровеносных сосудов.
Лимфа из нижней части матки поступает в основном в крестцовые, наружные подвздошные и общие подвздошные лимфатические узлы; часть лимфы также поступает в нижние поясничные узлы вдоль брюшной аорты и в поверхностные паховые узлы. Большая часть лимфы из верхней части матки оттекает в латеральном направлении в широкой связке матки, где она соединяется с лимфой, собирающейся из маточной трубы и яичника. Далее через связку, подвешивающую яичник, по ходу яичниковых сосудов лимфа поступает в лимфатические узлы, расположенные вдоль нижнего отдела брюшной аорты. Из яичников лимфа отводится по сосудам, располагающимся вдоль яичниковой артерии, и идет к лимфатическим узлам, лежащим на аорте и нижней половой вене. Между указанными лимфатическими сплетениями существуют связи – лимфатические анастомозы.
ИННЕРВАЦИЯ
Иннервация половых органов осуществляется от симпатических и спинномозговых нервов.
Волокна симпатической части вегетативной нервной системы идут от солнечного сплетения и на уровне V поясничного позвонка образуют верхнее подчревное сплетение (plexus hipogastricus superior). От него отходят волокна, образующие правое и левое нижние подчревные сплетения (plexus hipogastricus superior et dexter inferior). Нервные волокна от этих сплетений идут к мощному маточно-влагалищному, или тазовому, сплетению (plexus uterovaginalis, s. pelvicus).
Маточно-влагалищные сплетения располагаются в параметральной клетчатке сбоку и сзади от матки на уровне внутреннего зева и шеечного канала. К этому сплетению подходят ветви тазового нерва (n. pelvicus). Симпатические и парасимпатические волокна, отходящие от маточно-влагалищного сплетения, иннервируют влагалище, матку, внутренние отделы маточных труб, мочевой пузырь.
Яичники иннервируются симпатическими и парасимпатическими нервами из яичникового сплетения (plexus ovaricus).
Наружные половые органы и тазовое дно в основном иннервируются половым нервом (n. pudendus).
Тазовая клетчатка хорошо развита в полости малого таза, окружает все его органы, образуя следующие отделы: пред- и околопузырный; околоматочный и околовлагалищный; околокишечный. На одних участках клетчатка рыхлая, на других тяжистая, но все ее отделы связаны между собой.
Источник
Рак шейки матки представляет собой чрезвычайно опасное злокачественное онкологическое заболевание, сокращающее жизнь пациенток в среднем на 24-30 лет.
Симптомы рака шейки матки
На ранних стадиях рака шейки матки и при предраковых изменениях женщину ничего не беспокоит. Обычно возникновение симптомов говорит о том, что опухоль уже проросла в соседние органы.

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях:
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30-40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12-18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2-3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
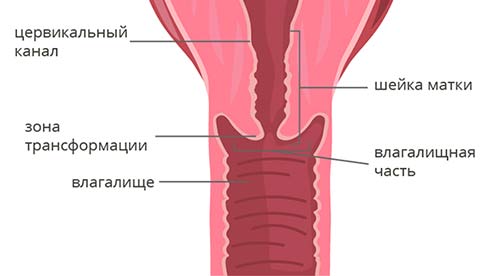
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2-3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия.
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием.
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70-90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак – это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма – это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20-30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35-40% случаев в России диагноз впервые ставится пациенткам с III-IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Согласно исследованиям ученых из Кильского университета (Великобритания), возрастных ограничений для регулярного скрининга на рак шейки матки не существует. Вопреки сложившемуся мнению, у женщин сохраняется риск развития опухоли и после 65 лет, так как вирус папилломы человека, который в подавляющем большинстве случаев становится причиной онкологического заболевания, может попасть в организм еще в период сексуальной активности, долго «дремать» и в пожилом возрасте привести к развитию рака.
Анализы на вирус папилломы человека
Проведение ПЦР-анализа на наличие вируса папилломы человека может лишь выявить наличие в организме соответствующего вируса. Для определения его способности провоцировать развитие рака шейки матки (онкогенности) и степени активности вируса в организме требуются дополнительные исследования, также проводимые методом ПЦР.
Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Гинекологический осмотр с кольпоскопией
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Цитологический мазок (ПАП-тест, тест Папаниколау)
Классический метод цитологического исследования шейки матки, или ПАП-тест, предполагает осторожное «соскабливание» материала особым шпателем с поверхности органа и «размазывание» его по предметному стеклу. Данный метод был разработан в начале прошлого века, в 1923 году. Для своего времени ПАП-тест демонстрировал прекрасные результаты, однако годы использования выявили ряд недостатков метода. Избирательность захвата клеток и неравномерное их распределение по стеклу могут существенно исказить результаты цитологического анализа. Таким образом, чувствительность метода составляет всего 85-95%, причем на ранних стадиях заболевания, характеризующихся небольшим количеством раковых клеток, данный показатель может быть даже ниже.
Метод жидкостной цитологии
Метод жидкостной цитологии предполагает использование специальной «щеточки», позволяющей получить материал для исследования со всей поверхности шейки матки, а не с отдельных ее фрагментов, как это происходит во время ПАП-теста.
Затем материал со «щеточки» переходит в специальный раствор, проходит обработку в особом аппарате и лишь после этого равномерно наносится на предметное стекло. Все это повышает чувствительность метода практически до 100% и исключает вероятность возникновения ошибок, характерных для ПАП-теста.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при выявлении рака шейки матки
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии – 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение – расширенная экстирпация матки с придатками.

Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии – микроинвазивный рак шейки матки – выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб – рак ограничен шейкой матки – проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки – вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза – основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки – переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза – показана лучевая терапия.
При 4-й стадии (переход рака на мочевой пузырь, прямую кишку или отдаленное метастазирование) применяют лишь паллиативное облучение. У пациентов на поздних стадиях рака шейки матки с метастазами лечение носит паллиативный характер, возможно применение химиотерапевтического лечения. В большинстве случаев схема химиотерапии предусматривает применение одного из препаратов платины (карбоплатин или цисплатин) в сочетании с гемцитабином (Гемзар), паклитакселом (Таксол) или топотеканом.
Профилактика
Один из главных факторов риска рака шейки матки – вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ – хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9-12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять – курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг – он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение – тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) – 56%.
- При метастатическом раке (стадия IVB) – 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки – 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами – это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессир?
