Методика ультразвукового исследования сосудов нижних конечностей
Начало лекции “Ультразвуковая допплерография нижних конечностей. Анатомо-физиологические особенности строения системы артерий нижних конечностей”
Обследование больных методом УЗДГ проводится с помощью датчиков с частотами 8 МГц (ветви ПТА И ЗТА) и 4 МГц (БА и ПклА). Методику обследования артерий нижних конечностей можно условно разбить на два этапа. Первым этапом проводится локация кровотока в стандартных точках с получением информации о его характере, вторым этапом – измерение регионарного артериального давления с регистрацией индексов давления.
Локация в стандартных точках
Практически на всем протяжении артерии нижних конечностей трудно доступны для локации из-за большой глубины залегания. Существуют несколько проекций точек пульсации сосудов, где локация кровотока легко доступна (рис. 86). К ним относятся: – первая точка в проекции скарповского треугольника, на один поперечный палец медиальнее середины пупартовой связки (точка наружной подвздошной артерии); – вторая точка в области подколенной ямки в проекции ПклА; – третья точка локализована в ямке, образованной спереди медиальной лодыжкой, а сзади ахилловым сухожилием (ЗТА); – четвертая точка в области тыла стопы вдоль линии между первой и второй фалангами (терминальная ветвь ПТА).
Рис.86. Стандартные точки локации и допплерограммы артерий нижних конечностей
Локация кровотока в двух последних точках может иногда представлять некоторое затруднение из-за вариабельности хода артерий на стопе и лодыжке. При локации артерий нижних конечностей в норме допплерограммы имеют трехфазную кривую, характеризующую обычный магистральный кровоток (рис. 87).
Рис.87. Допплерограмма магистрального кровотока
Первый антеградный остроконечный высокий пик характеризует систолу (систолический пик), второй ретроградный небольшой пик возникает в диастолу вследствие ретроградного тока крови в сторону сердца до момента закрытия аортального клапана, третий антеградный небольшой пик возникает в конце диастолы и объясняется возникновением слабого антеградного кровотока после отражения крови от створок аортального клапана. При наличии стеноза выше или в месте локации, как правило, определяется измененный магистральный кровоток, который характеризуется двухфазной амплитудой допплеровского сигнала (рис. 88).
Рис.88. Допплерограмма измененного магистрального кровотока
Систолический пик более пологий, основание его расширено, ретроградный пик может быть не выражен, но все же чаще всего присутствует, нет третьего антеградного пика. Ниже уровня окклюзии артерии регистрируется коллатеральный тип допплерограмм, который характеризуется значительным изменением систолического пика и отсутствием как ретроградного, так и второго антеградного пиков. Этот тип кривой может быть назван монофазным (рис. 89).
Рис.89. Допплерограмма коллатерального кровотока
Измерение регионарного давления
Величина артериального систолического давления, как интегрального показателя, определяется суммой потенциальной и кинетической энергии, которой обладает масса крови, движущаяся на определенном участке сосудистой системы. Измерение артериального систолического давления методом УЗДГ представляет собой, в сущности, регистрацию первого тона Короткова, когда давление, создаваемое пневматической манжетой, становится ниже артериального давления на данном участке артерии так, что появляется минимальный кровоток.
Для измерения регионарного давления в отдельных сегментах артерий нижней конечности необходимо иметь пневматические манжеты, по сути такие же, как для измерения артериального давления на руке. Перед началом измерения определяется артериальное давления в плечевой артерии, а затем в четырех точках артериальной системы нижней конечности (рис. 90).
Стандартное расположение манжет следующее:
- первая манжета накладывается на уровне верхней трети бедра;
- вторая – в нижней трети бедра;
- третья – на уровне верхней трети голени;
- четвертая – на уровне нижней трети голени;

Рис.90. Стандартное расположение пневматических манжет
Суть измерения регионарного давления состоит в регистрации первого тона Короткова при последовательном раздувании манжет:
- первая манжета предназначена для определения систолического давления в проксимальном отделе БА;
- вторая – в дистальном отделе БА;
- третья – в ПклА;
- четвертая – в артериях голени.
При регистрации АД на всех уровнях нижних конечностей локацию кровотока удобно проводить в третьей или четвертой точках. Появление тока крови, регистрируемого датчиком при постепенном снижении давления воздуха в манжете, является моментом фиксации систолического АД на уровне ее наложения.
При наличии гемодинамически значимого стеноза или окклюзии артерии, АД снижается в зависимости от степени стеноза, а при окклюзии степень его снижения определяется выраженностью развития коллатерального кровообращения. Артериальное давление на ногах в норме выше, чем на верхних конечностях примерно на 20 – 50 мм.рт.ст. Топическое значение измерения артериального давления на ногах определяется последовательным измерением этого показателя над каждым из артериальных сегментов.
Сопоставление цифр артериального давления дает достаточное представление о состоянии гемодинамики в конечности. Большей объективизации измерения способствует вычисление т.н. индексов, то есть относительных показателей. Наиболее часто используется лодыжечный индекс давления (ЛИД), рассчитываемый как отношение артериального систолического давления в ПТА и/или в ЗТА к этому показателю в плечевой артерии:
ЛИД=АДл/АДп
Например, АД на лодыжке равно 140 мм.рт.ст., а на плечевой артерии – 110 мм.рт.ст., следовательно, ЛИД = 140/110 = 1.27. При допустимом градиенте артериального давления в плечевых артериях (до 20 мм.рт.ст.), АДп берется по большему показателю, а при гемодинамически значимом поражении обеих подключичных артерий значение ЛИД падает. В этом случае большее значение приобретают абсолютные цифры артериального давления и его градиенты между отдельными сосудистыми сегментами. В норме ЛИД составляет от 1.0 до 1.5 на любом уровне.
Максимальное колебание ЛИД от верхней до нижней манжеты составляет не более 0.2- 0.25 в ту или иную сторону. ЛИД ниже 1.0 указывает на поражение артерии проксимальнее или в месте измерения.
Схема обследования артерий нижних конечностей
Больной находится в положении на спине (за исключением обследования ПклА, которая лоцируется при положении больного на животе). Первым этапом проводится измерение артериального давления на обеих верхних конечностях. Второй этап заключается в последовательной локации стандартных точек с получением и регистрацией допплерограмм НПА, БА, ПТА и ЗТА. Следует отметить необходимость применения контактного геля, особенно при локации тыльной артерии стопы, где довольно тонкий подкожно-жировой слой, и локация без создания своеобразной “подушки” из геля может быть затруднена. Частота ультразвукового датчика зависит от лоцируемой артерии: при локации наружной подвздошной и бедренной артерий целесообразно применение датчика частотой 4-5 МГц, при локации более мелких ЗТА и ПТА – частотой 8-10 МГц. Установка датчика должна быть такой, чтобы артериальный кровоток был направлен на него. Для проведения третьего этапа исследования на стандартные участки нижней конечности (см. предыдущий раздел) накладываются пневматические манжеты. Для измерения артериального давления (с последующим пересчетом на ЛИД) в НПА и БА, регистрация может проводится в 3 или 4 точках на стопе, при измерении артериального давления в артериях голени – последовательно в обеих 3 и 4 точках. Измерение АД на каждом уровне проводится трижды с последующим выбором максимального значения.
Диагностические критерии окклюзирующих поражений артерий нижних конечностей
При постановке диагноза окклюзирующего поражения артерий нижних конечностей методом УЗДГ одинаковую роль имеют и характер кровотока при прямой локации артерий, и регионарное артериальное давление. Только совокупная оценка обоих критериев позволяет установить точный диагноз. Тем не менее, характер кровотока (магистральный или коллатеральный) все же более информативный критерий, поскольку при хорошо развитом уровне коллатерального кровообращения значения ЛИД могут быть достаточно высокими и ввести в заблуждение относительно поражения артериального сегмента.
Изолированное поражение отдельных сегментов артериальной сети нижней конечности
При умеренно выраженном стенозе, не достигающем гемодинамической значимости (от 50 до 75%), кровоток в данном артериальном сегменте имеет измененный магистральный характер, проксимальнее и дистальнее (например, для БА проксимальный сегмент – НПА, дистальный – ПклА) характер кровотока магистральный, значения ЛИД не изменяются на всем протяжении артериальной системы нижней конечности.
Окклюзия терминального отдела аорты
При окклюзии терминального отдела аорты во всех стандартных точках локации на обеих конечностях регистрируется кровоток коллатерального характера. На первой манжете ЛИД снижен более, чем на 0.2-0.3, на остальных манжетах колебания ЛИД не более 0.2 (рис. 91).
Дифференцировать уровень поражения аорты возможно только ангиографически и по данным дуплексного сканирования.

Рис.91. Окклюзия брюшной аорты на уровне отхождения почечных артерий
Изолированная окклюзия наружной подвздошной артерии
При окклюзии НПА в стандартных точках локации регистрируется кровоток коллатерального характера. На первой манжете ЛИД снижен более чем на 0.2-0.3, на остальных манжетах колебания ЛИД не более 0.2 (рис. 92).

Рис. 92
Изолированная окклюзия бедренной артерии в сочетании с поражением ГАБ
При окклюзии БА в сочетании с поражением ГАБ в первой точке регистрируется магистральный кровоток, в остальных – коллатеральный. На первой манжете ЛИД снижен более значительно в связи с выключением из коллатеральной компенсации ГАБ (ЛИД может снизиться более чем на 0.4-0.5), на остальных манжетах колебания ЛИД не более 0.2 (рис. 93).
Рис. 93
Изолированная окклюзия бедренной артерии ниже отхождения ГАБ
При окклюзии БА ниже уровня отхождения ГАБ (проксимальная или средняя треть) в первой точке регистрируется магистральный кровоток, в остальных – коллатеральный, также как при окклюзии БА и ГАБ, но снижение ЛИД может быть не таким значительным, как в предыдущем случае, а дифференциальный диагноз с изолированным поражением НПА проводится на основании характера кровотока в первой точке (рис. 94).
Рис. 94.
Изолированная окклюзия БА в средней или дистальной трети
При окклюзии средней или дистальной трети БА в первой точке – магистральный кровоток, в остальных – коллатеральный тип, при этом ЛИД на первой манжете не изменен, на второй – снижен более чем на 0.2-0.3, на остальных – колебания ЛИД не более 0.2 (рис. 95).

Рис.95.
Изолированная окклюзия ПклА
При окклюзии ПклА в первой точке регистрируется магистральный кровоток, в остальных – коллатеральный, при этом ЛИД на первой и второй манжете не изменен, на третьей – снижен более чем на 0.3- 0.5, на четвертой манжете ЛИД примерно такой же, как на третьей (рис. 96).

Рис.96.
Изолированная окклюзия артерий голени
При поражении артерий голени кровоток не изменен в первой и второй стандартных точках, на третьей и четвертой точках – кровоток коллатеральный. Лодыжечный индекс давления не изменяется на первой, второй и третьей манжетах и резко снижается на четвертой на 0.5 -0.7, вплоть до величины индекса 0.1 -0.2 (рис. 97).
Рис.97.
Сочетанное поражение сегментов артериальной сети нижней конечности
Более сложна интерпретация данных при сочетанном поражении артериальной сети нижней конечности. Прежде всего определяется скачкообразное снижение ЛИД (более 0.2-0.3) ниже уровня каждого из поражений. Во-вторых, возможна своеобразное “суммирование” стенозов при тандемном (двойном) гемодинамически значимом поражении (например, НПА и БА), при этом в более дистальном сегменте может регистрироваться коллатеральный кровоток, свидетельствующий об окклюзии. Поэтому необходимо тщательно анализировать полученные данные с учетом обоих критериев.
Окклюзия НПА в сочетании с поражением БА и периферического русла
При окклюзии НПА в сочетании с поражением БА и периферического русла в стандартных точках локации регистрируется кровоток коллатерального характера. На первой манжете ЛИД снижен более чем на 0.2-0.3, на второй манжете ЛИД снижается также более чем на 0.2-0.3 по сравнению с первой манжетой. На третьей манжете перепад ЛИД в сравнении со второй не более 0.2, на четвертой манжете вновь регистрируется перепад ЛИД более 0.2 -0.3 (рис. 98).
Рис.98
Окклюзия БА в средней трети в сочетании с поражением периферического русла
При окклюзии БА в средней трети в сочетании с поражением периферического русла в первой точке определяется магистральный, на всех остальных уровнях – коллатеральный кровотоки со значимым градиентом между первой и второй манжетами, на третьей манжете снижение ЛИД по сравнению со второй незначимо, а на четвертой манжете вновь происходит значимое снижение ЛИД вплоть до 0.1-0.2 (рис. 99).
Рис.99.
Окклюзия ПклА в сочетании с поражением периферического русла
При окклюзии ПклА в сочетании с поражением периферического русла характер кровотока не изменен в первой стандартной точке, во второй, третьей и четвертой точках – кровоток коллатеральный. Лодыжечный индекс давления не изменяется на первой и второй манжетах и резко снижается на третьей и четвертой на 0.5 -0.7 вплоть до величины индекса 0.1 -0.2.
Нечасто, но одновременно с ПклА поражаются не обе, а одна ее из ветвей. В этом случае дополнительное поражение этой ветви (ЗТА или ПТА) может быть определено раздельным измерением ЛИД на каждой из ветвей в 3 и 4 точках (рис. 100).

Рис.100.
Таким образом, при сочетанных поражениях артерий нижней конечности возможны разнообразные варианты, однако тщательное соблюдение протокола исследования позволит избежать возможные ошибки в постановке диагноза. Также задаче более точной постановки диагноза отвечает автоматизированная экспертно-диагностическая система определения патологии артерий нижних конечностей, позволяющая на основании объективных показателей градиента давления определять уровень поражения этих артерий.
Начало лекции “Ультразвуковая допплерография нижних конечностей. Анатомо-физиологические особенности строения системы артерий нижних конечностей”
Источник
УЗДГ вен нижних конечностей
Используют линейный датчик 5-12 МГц, для массивных пациентов конвексный датчик 2,5-5 МГц.
УЗДГ вен н/к выполняют только в положении пациента стоя, в чрезвычайных состояниях — лежа.
В положении лежа давление в венах н/к падает и просвет ужимается, что затрудняет диагностику.
В таком состоянии риск упустить флотацию тромба и преуменьшить тяжесть варикозной болезни.
Колено кнаружи, опора на пятку, вес на противной ноге; когда мышцы в покое, то вены широкие.
Настройте фокус и динамическое усиление, чтобы увидеть спонтанную эхогенность потока в вене.
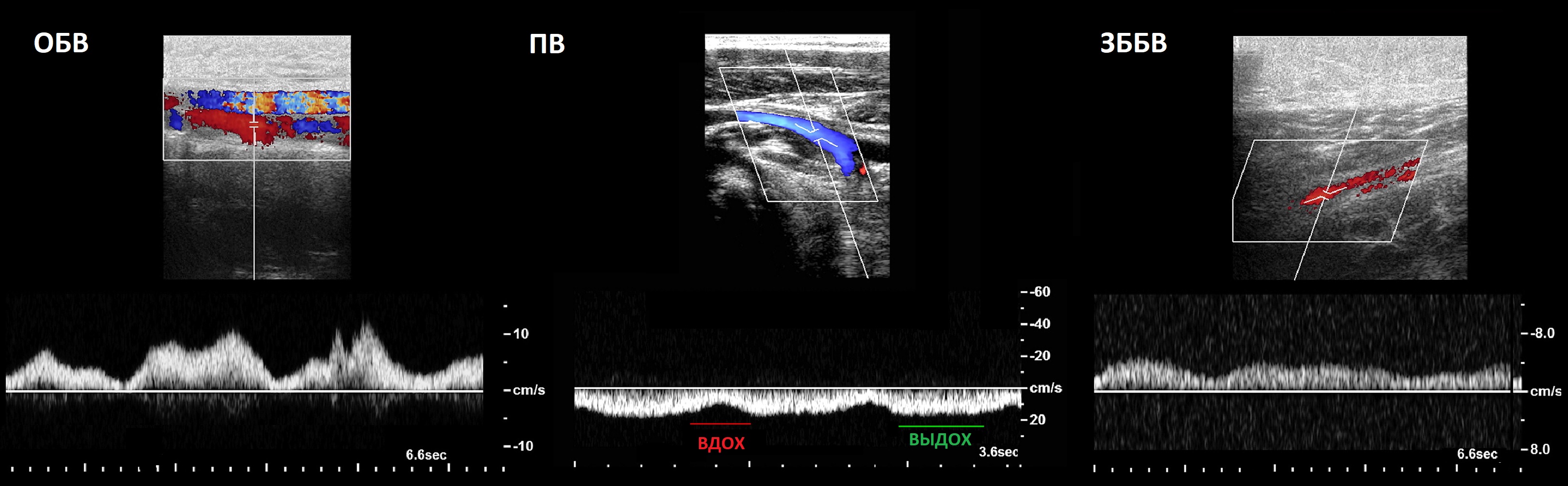
В ОБВ наибольшая скорость кровотока 12-30 см/с; шкалу ЦДК настраивают в пределах 5-10 см/с.
Доплеровская кривая с вен н/к обрисовывает совокупность дыхательных и сердечных движений.
На вдохе нарастает внутрибрюшное давление, а скорость и амплитуда спектра вен н/к припадает.
Цикличная смена давления в правом сердце формирует четыре волны спектра: S-, v-, D-, а-волна.
Под изолинией бывает а-волна; до 5 см/с в норме, больше на высоком давлении в правом сердце.
В ОБВ S-, v-, D-, а-волны; в ПкВ четкая реакция на вдох и выдох, а в ЗББВ только легкое волнение.
Монофазный спектр ОБВ предполагает тромботические изменения в подвздошных венах или НПВ.
В норме синхронность кровотока с дыханием может отсутствовать в ПкВ и глубоких венах голени.

УЗИ тромбоза глубоких вен н/к принципиально отличается от исследования варикозной болезни.
При подозрении на тромбоз глубоких вен маневр Вальсальвы и компрессионные пробы опасные.
Предполагается, что большая часть тромбов образуется на голени в мышечно-венозных синусах.
Продвижение тромба вверх останавливается на пересечении двух потоков — критические точки.
Частое положение тромба — СФС, слияние ПБВ и ГБВ, ПкВ в зоне присоединения синусов и ЗББВ.
Отмечают, что изолированный тромбоз глубоких вен голени не полагает серьезной угрозы ТЭЛА.
Чтобы предупредить ТЭЛА во время УЗИ, первым делом обследуйте СФС, слияние ПБВ и ГБВ, ПкВ.
В 25% случаев имеется удвоение ПБВ или ПкВ, возможно пропустить тромбоз в одном из стволов.
В режиме PW оцените фазность потока в ОБВ, чтобы исключить тромбоз выше лежащих отделов.
Свежий тромб бывает гипоэхогенный; по мере старения эхоплотность тромба может повышаться.
Реканализация идет сквозь тромб; в просвете гиперэхогенные перегородки, кровоток мозаичный.
При тромбозе вена полностью не сжимается от давления датчиком, при ЦДК кровоток с изъяном.
Важно установить — имеется сужение или окклюзия просвета, тромб стабилен или флотирующий.
Имеет значимость длина флотирующего сегмента — более 4 см представляет высокий риск ТЭЛА.
Исключили тромбоз в ключевых точках, тогда можно расширить набор диагностических приемов.
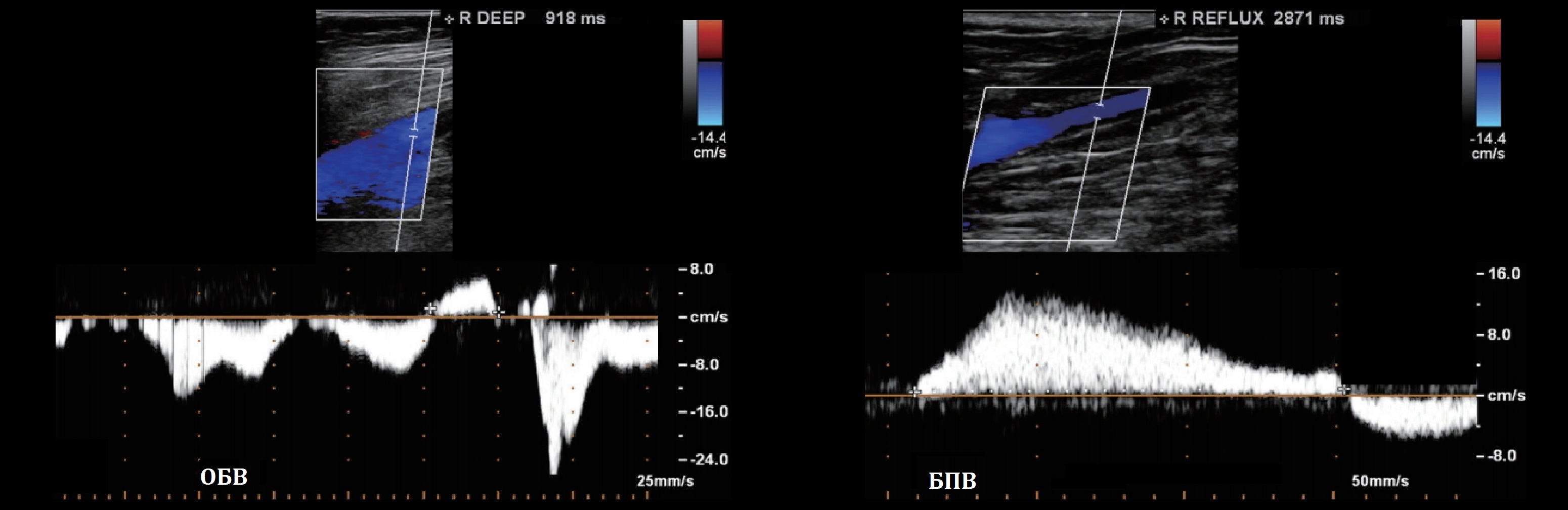
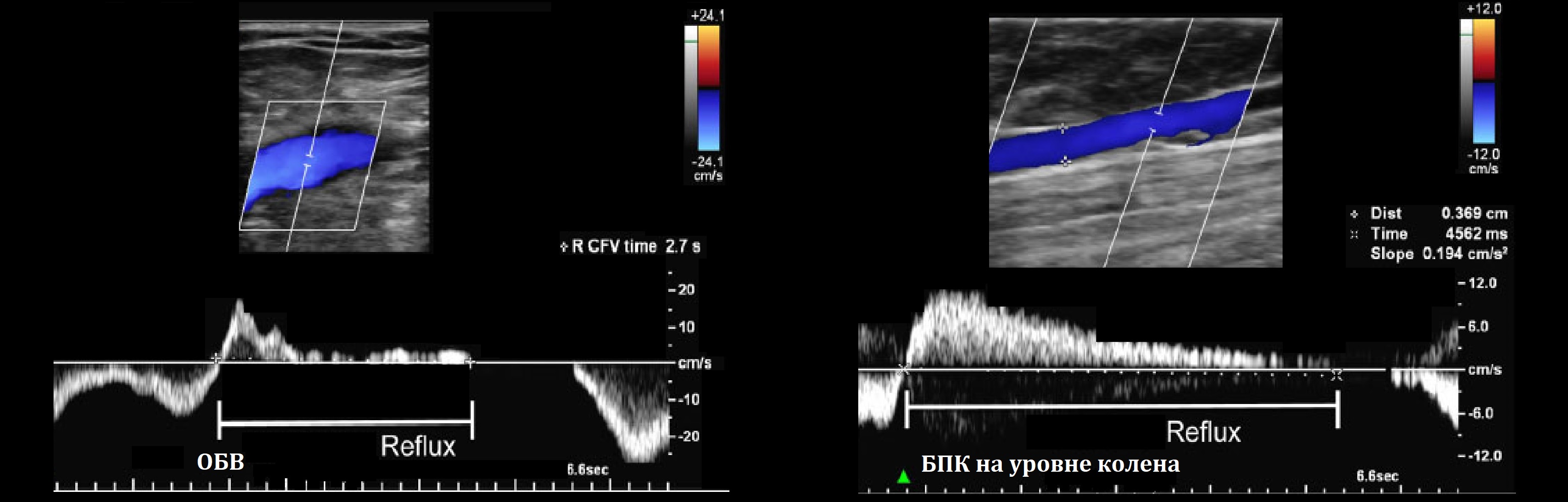
В поиске рефлюкса помогут пробы проксимальной и дистальной компрессии, маневр Вальсальвы.
Чтобы проявить кровоток в венах, икроножные мышцы сжимайте (систола) и отпускайте (диастола).
Рефлюкс в систолическую фазу может быть указанием на сужение или окклюзию в ПкВ и/или ПБВ.
Рефлюкс в диастолическую фазу предполагает наличие истинной несостоятельности клапанов вен.
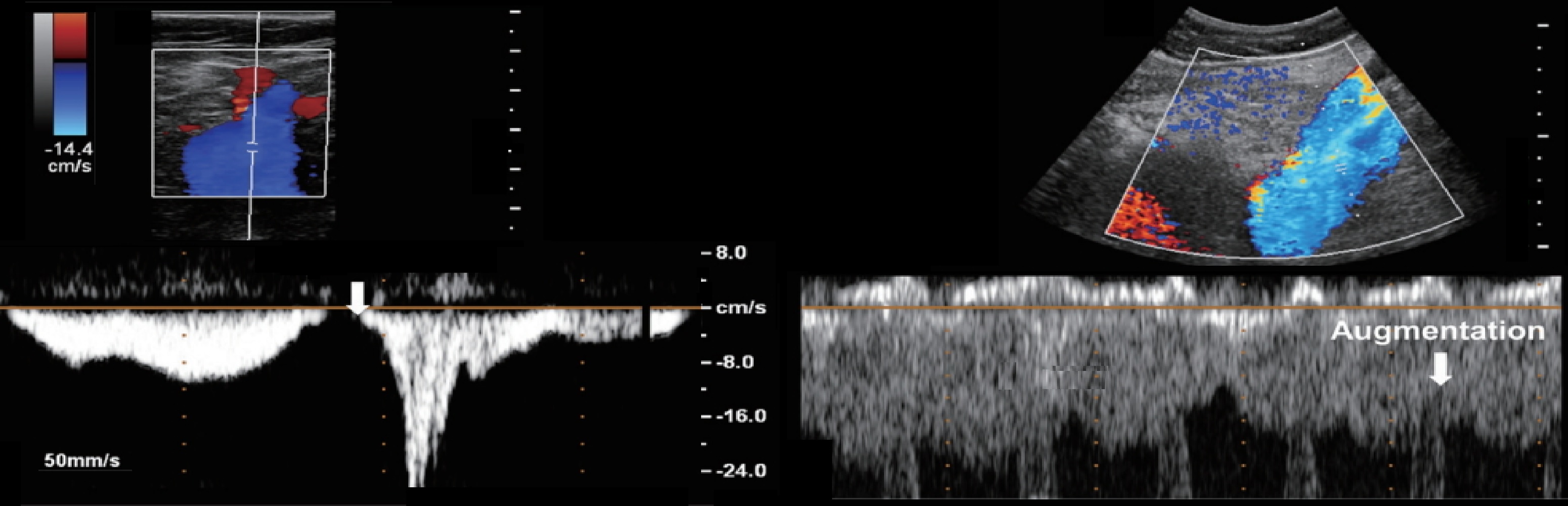
ЛСК на Вальсальве: вдох — припадает, натуживание — останавливается, выдох — резко нарастает.
При рефлюксе на натуживании регистрируют обратный ток крови через несостоятельный клапан.
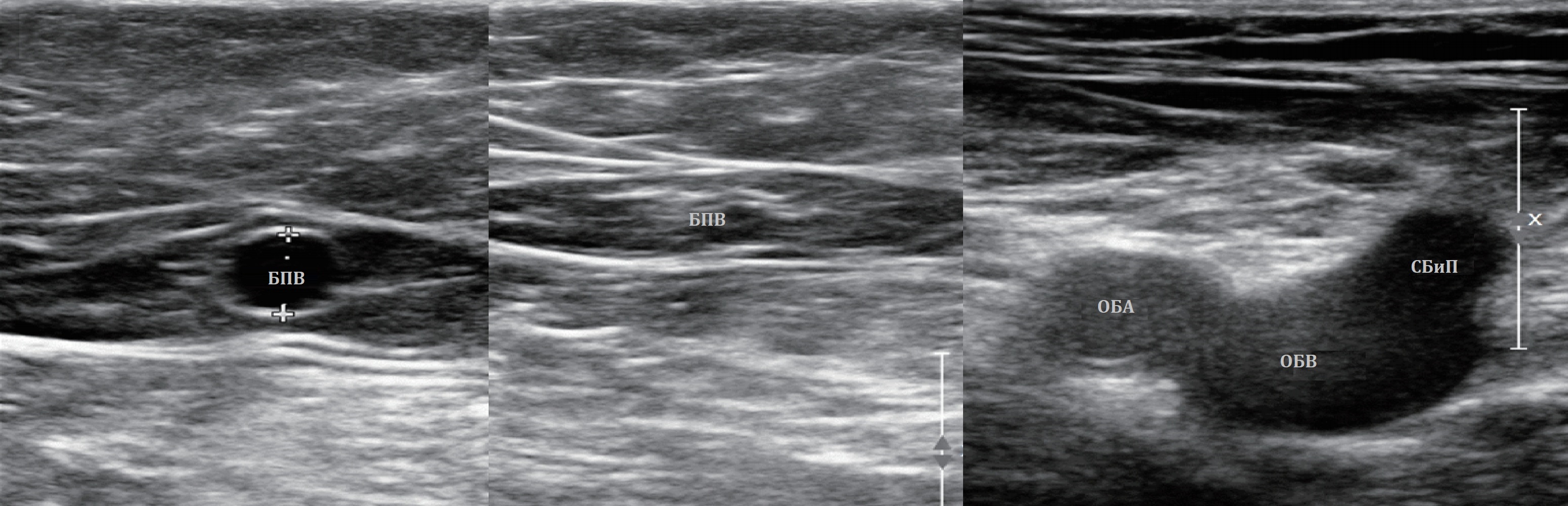
Сканирование БПВ
СФС — важное соединение между глубокой и поверхностной венозной сетью нижних конечностей.
СФС находят на границе с/3 и н/3 паховой складки; в поперечном срезе — голова «Микки Мауса».
Голову «Микки Мауса» складывают из ОБА, ОБВ и БПВ; после кроссэктомии нет внутреннего «уха».
Оцените терминальные клапаны БПВ; увидите рефлюкс, замеряйте устье и ближний сегмент вены.
Проследите пути рефлюкса по всей длине БПВ и расширенным подкожным притокам до лодыжки.
Если СФС работает правильно, но от бедра варикоз, ищите тут медиальные и задние перфоранты.
На бедре перфоранты с двунаправленным потоком патологические; в норме диаметр менее 3 мм.
БПВ между листками фасций — «подкожный глаз»; каждый сантиметр проверяют на сжимаемость.
Сканирование МПВ
СПС — важное соединение между глубокой и поверхностной венозной сетью нижних конечностей.
СПС обычно находят позади колена, на разном уровне относительно подколенной кожной складки.
Оцените действия клапана; диаметр МПВ меньше 4 мм практически полностью исключает рефлюкс.
На голени практикуют пробы дистальной и проксимальной компрессии, маневр Вальсальвы нельзя.
Если СПС состоятельно, но расширен сегмент МПВ и притоки, найдите другие источники рефлюкса.
Осмотрите краниальный сегменте МПВ, перфоранты в подколенной ямке, межсафенные перитоки.
Сканирование глубоких вен на голени
Синусы камбаловидной и икроножной мышц объемные (10-30 мл), обыденный виновник тромбоза.
В положении стоя частый эффект спонтанного контрастирования ошибочно понимают как тромбоз.
Пробуйте оценить состояние синусов в положении лежа, тогда нормальный синус легко сжимается.
Проследите мышечно-венозные синусы икроножной и камбаловидной мышц до соединения с ПкВ.
Парные ЗББВ и МБВ удобно находить на лодыжке с медиального доступа, затем пробежать до ПкВ.
Сканирование перфорантов на голени
Оцените проходимость вариксов; найдите перфоранты, которые компенсируют нарушения оттока.
Методом ЦДК или PW определите наличие двунаправленного потока при компрессионных пробах.
Задача. PW ОБВ: спонтанный поток синхронный с дыханием, нормальная реакция на пробу Вальсальвы (1); постоянный высокоскоростной поток без дыхательных колебаний предполагает сужение в выше лежащих отделах (2).
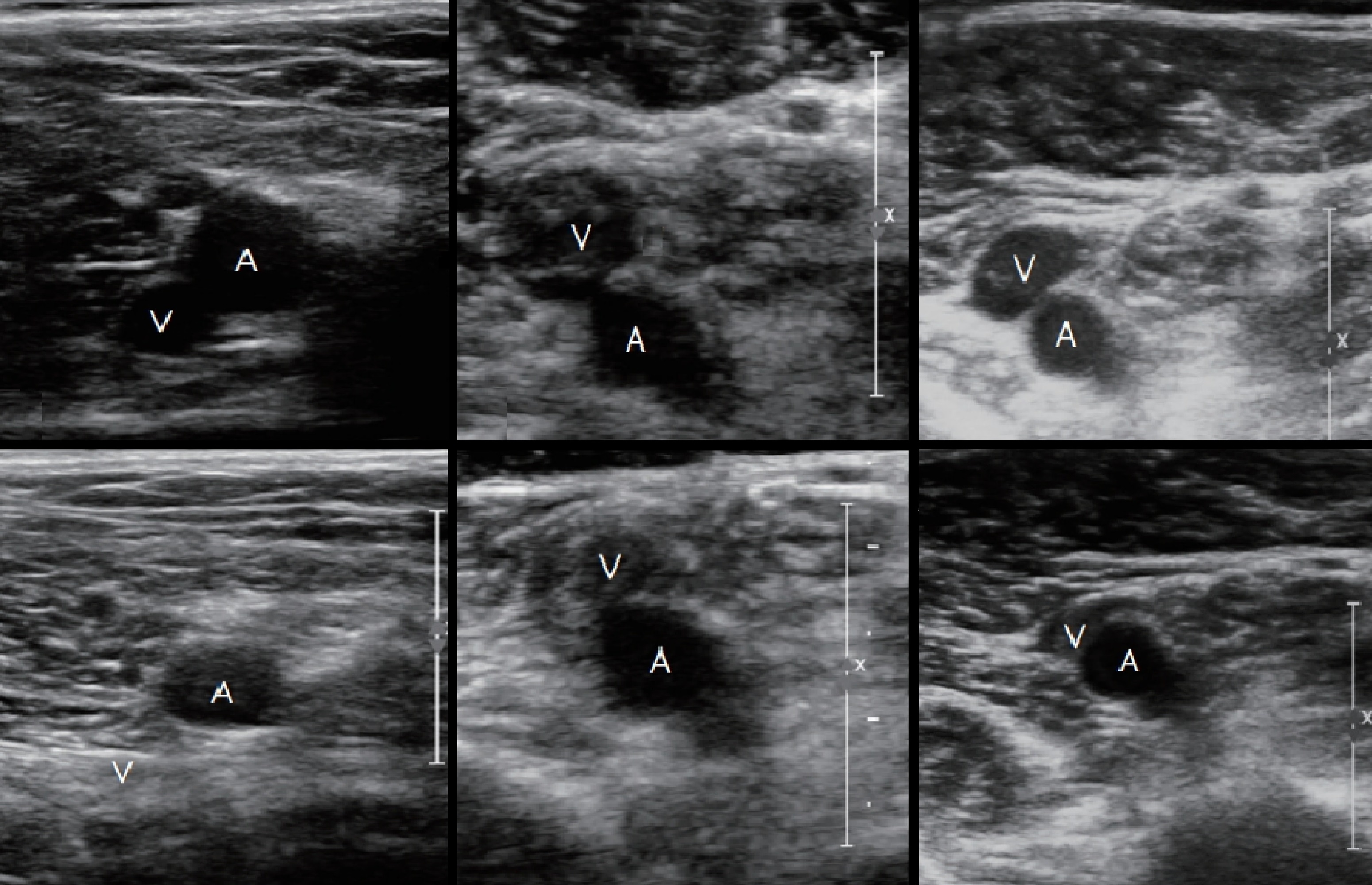
Задача. ПкВ на поперечных срезах: нормальная вена сжимается полностью (1, 4); при остром тромбозе вена расширена, не сжимается, в просвете эхогенный тромб (2, 5); при реканализации вена сжимается частично (3, 6).
Задача. Длительный реверсивный поток предполагает патологический рефлюкс: для ОБВ, ГБВ, ПВ >1,0 сек, в БПВ и МПВ >0,5 сек, в перфорантах >0,35 сек.
Берегите себя, Ваш Диагностер!
Источник
