Окклюзия сосудов сердца это

Определение
Окклюзия сосудов – это ограничение проходимости сосудов, которое связано с тем, что на одном из участков сосудистый просвет перекрыт. Окклюзия сосуда – опасное состояние, поскольку она ведет к развитию ишемии органов, вызывая сердечные приступы и инсульты. Острая окклюзия несет в себе угрозу, поскольку в считанные часы она приводит к некротическим процессам в тканях.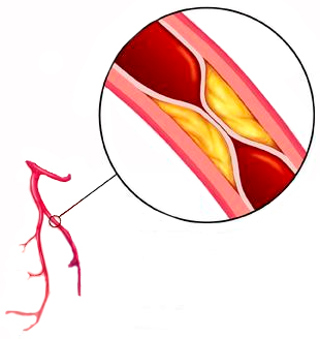
Причины
Окклюзии сосудов связаны с состоянием сосудистой недостаточности. Окклюзионный процесс возникает:
- в результате полученных травм, если артерия пережата.
- из-за того, что просвет закупорен тромбом или эмболом.
Образованию тромбов способствует хроническое заболевание – атеросклероз сосудов. Разрастаясь и увеличиваясь в диаметре, атероматозные бляшки мешают нормальному кровотоку. Атеросклеротическая бляшка приводит к свертыванию крови и образованию тромба. Окклюзию вызывают отделившиеся фрагменты бляшки, которые свободно двигаются по сосудистому руслу. Кроме того, в результате атеросклероза стенки сосудов теряют упругость, становятся тоньше и расслаиваются под давлением крови, что становится причиной образования аневризм. На участке сосуда, где появилось расширение, с большой вероятностью возникают тромбоз или эмболия.
Симптомы
Симптомы окклюзии зависят от того, в каком артериальном бассейне произошла закупорка сосуда.
Окклюзия сосудов сердца
Опасным состоянием считается острая окклюзия коронарных артерий, которые снабжают кровью сердечную мышцу. Это происходит в результате атеросклероза коронарных артерий и ишемической болезни сердца. Если при хроническом течении заболевания человек сталкивается со стенокардией, то острая форма чревата инфарктом и даже смертью пациента. Типичные признаки окклюзии сосудов сердца – боли за грудиной, которые продолжаются более 10 минут и не проходят в состоянии покоя или после приема нитроглицерина. В этом случае используют понятие острый коронарный синдром: больной с такими симптомами должен быть немедленно госпитализирован.
Опасность заключается в том, что симптомы ишемической болезни человек поначалу игнорирует или попросту не ощущает, не предпринимая никаких мер. Для окклюзии сосудов характерна внезапность и неожиданность, поэтому при первых признаках развивающейся ишемической болезни немедленно обратитесь к врачу.
Окклюзия периферических сосудов сосудов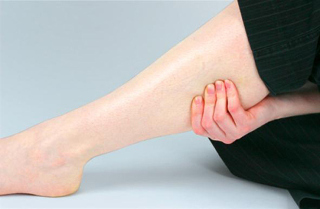
Окклюзии сосудов подвержены крупные артерии конечностей, чаще – нижних. Окклюзии являются неприятным последствием заболеваний сосудов ног. При этом угроза острого окклюзионного процесса в этой области опасна развитием некроза тканей, что ведет к ампутации пораженной конечности. Характерными признаками облитерирующего тромбангиита, атеросклероза сосудов ног и других распространенных патологий являются:
- боли в ногах, которые не проходят в состоянии покоя;
- бледность кожных покровов конечностей;
- холодность в ногах;
- ощущение покалывания, онемения в конечности;
- нарушение двигательных функций конечности.
При появлении данных симптомов рекомендуется немедленно провести обследование и лечение сосудов конечностей: малейшее промедление может обернуться развитием гангрены. На ранних стадиях развития недуга лечение облитерирующего атеросклероза нижних конечностей и прочих патологий склеротического происхождения проводится консервативными методами, тогда как в запущенной форме бороться с болезнью трудно.
Окклюзионные процессы возникают в артериях почек – в результате развивается реноваскулярная гипертензия, дисфункция почек. Поражениям подвергается и аорта, поскольку это самый крупный сосуд. О последствиях атеросклероза аорты читайте, перейдя по ссылке.
 Окклюзия сосудов, снабжающих кровью головной мозг
Окклюзия сосудов, снабжающих кровью головной мозг
Окклюзионные процессы в артериях, питающих головной мозг, таят в себе опасные последствия. Нарушение мозгового кровоснабжения чревато развитием инсульта или ишемического инфаркта мозга, а это часто заканчивается смертью пациента, парализацией или слабоумием. Распространенная причина этого – окклюзия сонных артерий. Она сопровождается потерей сознания, тошнотой и рвотой, нарушениями координации, речи и зрения, слабостью и онемением конечностей. Предвестником инсультов становятся транзиторные (церебральные) ишемические атаки, о которых мы подробно рассказывали ранее.
Лечение
Чаще всего единственный способ устранить окклюзию и возобновить кровоснабжение – оперативное вмешательство. При полной закупорке приходится выполнять шунтирование артерий – открытую операцию по замене пораженного участка сосуда искусственным протезом.
Источник
Атеросклероз. Острая коронарная окклюзия
Основной причиной смерти в странах Запада является ишемическая болезнь сердца в результате недостаточности коронарного кровообращения. В США 35% населения умирает по этой причине. Иногда смерть происходит внезапно, в результате острого тромбоза коронарной артерии или фибрилляции сердца. В других случаях слабость сердечной мышцы развивается постепенно, в течение недель и даже лет. В данных статьях на сайте обсуждается развитие острой коронарной ишемии в результате острой коронарной окклюзии и инфаркта миокарда. В отдельной статье на сайте (просим пользоваться вас формой поиска выше для ее поиска) обсуждается течение хронической сердечной недостаточности, которая чаще возникает за счет медленно прогрессирующей коронарной ишемии и слабости сердечной мышцы.
Атеросклероз является причиной ишемической болезни сердца. Наиболее частой причиной уменьшения коронарного кровотока является атеросклероз. Развитие атеросклеротического процесса – специфическое нарушение липидного обмена. Суть этого процесса заключается в следующем.
У людей с генетической предрасположенностью к атеросклерозу, а также у людей, потребляющих большое количество холестерола с пищей и ведущих малоподвижный образ жизни, избыток холестерола постепенно откладывается в артериях под эндотелиальным слоем. Постепенно эти отложения прорастают фиброзной тканью и часто кальцинируются. В результате формируются атеросклеротические бляшки, которые выступают в просвет сосуда и приводят к полному или частичному перекрытию кровотока. Типичное место расположения атеросклеротических бляшек – первые несколько сантиметров крупных коронарных артерий.
Острая коронарная окклюзия
Острая коронарная окклюзия (закупорка сосуда) чаще развивается у людей с атеросклерозом коронарных артерий и почти никогда – у людей с нормальным коронарным кровообращением. Острая окклюзия может быть вызвана одной из следующих причин. 1. Атеросклеротическая бляшка приводит к местному свертыванию крови и образованию тромба, который перекрывает просвет артерии. Тромб возникает, если атеросклеротическая бляшка повреждает эндотелий и вступает в прямой контакт с протекающей кровью.
Поскольку бляшка имеет неровную поверхность, происходит адгезия тромбоцитов к поверхности бляшки, откладывается фибрин, образуется красный тромб, который продолжает расти, пока полностью не перекроет просвет сосуда. Нередко тромб отрывается от атеросклеротической бляшки и с током крови попадает в периферическую ветвь коронарной артерии, блокируя кровоток в этом участке. Тромбы, которые закупоривают сосуд, попадая в него с кровью, называют эмболами. 2. Многие клиницисты полагают, что местный спазм коронарной артерии тоже может вызвать нарушение кровообращения. Причиной спазма может быть непосредственное раздражение гладкомышечной стенки артерии краями атеросклеротической бляшки или же местное рефлекторное сосудосуживающее влияние. Спазм артерии приводит к вторичному тромбообразованию.
Жизненно важное значение коллатерального кровообращения в сердце. Тяжесть повреждения сердечной мышцы как при медленном развитии атеросклеротического процесса, так и при внезапной окклюзии коронарных артерий в большой степени зависит от состояния коллатерального кровообращения сердца. Имеет значение и уже существующая коллатеральная сеть, и коллатерали, которые открываются в первые минуты окклюзии.
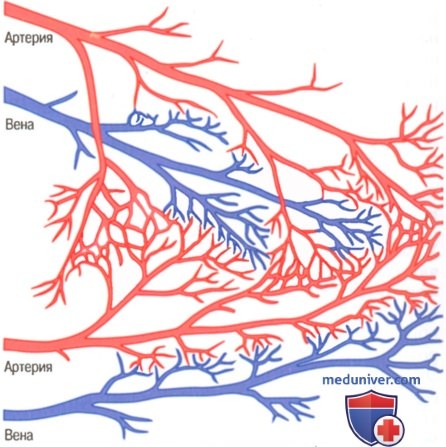 Анастомозы в системе мелких коронарных артерий (в норме)
Анастомозы в системе мелких коронарных артерий (в норме)
В здоровом сердце практически нет коллатералей между крупными коронарными артериями, однако существуют множество коллатеральных анастомозов между мелкими артериями диаметром от 20 до 250 мкм (рисунок выше).
При внезапной окклюзии одной из основных коронарных артерий мелкие анастомозы начинают расширяться уже через несколько секунд. Однако кровоток через мелкие коллатеральные сосуды обычно бывает в 2 раза меньше, чем требуется для выживания сердечных клеток.
В течение следующих 8-24 ч диаметр коллатеральных анастомозов существенно не увеличивается. Затем коллатеральный кровоток начинает расти. На второй или третий день его интенсивность увеличивается в 2 раза, а к концу первого месяца коронарный кровоток достигает нормального уровня. Благодаря развитию коллатеральных сосудов многие больные практически полностью выздоравливают после перенесенной коронарной окклюзии, если только зона повреждения миокарда не была слишком большой.
Если атеросклеротическое сужение коронарных артерий прогрессирует медленно, в течение многих лет, коллатеральное кровообращение развивается по мере того, как атеросклеротическое поражение становится все тяжелее. Поэтому у такого рода больных никогда не бывает острых нарушений сердечной деятельности. Однако коллатеральный кровоток не может компенсировать все большее развитие склеротического процесса, тем более что атеросклероз нередко поражает и сами коллатеральные сосуды. Если это происходит, производительность сердца резко ограничивается, оно оказывается не в состоянии перекачивать необходимый объем крови даже в состоянии покоя. Это является самой распространенной причиной развития сердечной недостаточности у большого числа пожилых людей.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Инфаркт миокарда. Причины смерти при инфаркте миокарда”
– Вернуться в оглавление раздела “Физиология человека.”
Оглавление темы “Мышечный и коронарный кровоток”:
1. Сердечный выброс и давление в правом предсердии
2. Зависимость сердечного выброса от венозного возврата и симпатической нервной системы
3. Оценка сердечного выброса. Измерение сердечного выброса методом Фика
4. Кровоток в скелетных мышцах. Регуляция кровотока в мышцах
5. Нервная регуляция мышечного кровотока. Изменение кровоснабжения при физической нагрузке
6. Увеличение сердечного выброса при физической нагрузке
7. Коронарный кровоток. Физиология кровоснабжения сердца
8. Регуляция коронарного кровотока. Нервная регуляция сердечного кровотока
9. Влияния на коронарный кровоток. Метаболизм сердечной мышцы
10. Атеросклероз. Острая коронарная окклюзия
Источник
(Ангиопластика сердца, стентирование, коронарная ангиопластика, стентирование сосудов сердца)
Правильное название процедуры: Коронарная ангиопластика со стентированием или чрескожное коронарное вмешательство.
Для простоты иногда говорят просто «стентирование».
Что такое стентирование коронарных артерий
Более 2 миллионов стентов имплантируют ежегодно. И это объяснимо, ведь стентами лечат одну из самых частых болезней – ишемическую болезнь сердца.
Коронарная ангиопластика и стентирование – это внутрисосудистый метод лечения ишемической болезни сердца. Основа ишемической болезни сердца – сужение кровеносных сосудов, питающих сердце (коронарных артерий) холестериновыми бляшками. Стентирование позволяет расширить суженные артерии. Для этого специальный баллон заводится внутрь артерии и раздувается, «расплющивая» таким образом холестериновую бляшку и восстанавливая кровоток по артерии. После этого в место сужения для «закрепления» результата имплантируется металлический каркас – стент. При этом нет необходимости вскрывать грудную клетку и все манипуляции проводятся через небольшой прокол в артерии на руке или в паху.
Кому показано стентирование сосудов сердца?
Стентирование сосудов сердца показано пациентам с тяжелой стенокардией, после инфаркта миокарда и предынфарктным состоянием, больным с доказанной ишемией (нехваткой крови сердцу) по результатам нагрузочных проб. При этом решение о стентировании принимается только по результатам коронарографии – контрастного исследования сосудов сердца. Коронарография, как и стентирование, выполняется в рентгеноперационной. Часто коронарография «переходит» в стентирование сосудов т.к. выполняется через один и тот же прокол в артерии.
Какие альтернативные стентированию методы существуют?
- Медикаментозная терапия. Нужно понимать, что именно таблетки, а не стенты прежде всего снижают риск инфаркта миокарда и определяют прогноз у пациентов с ишемической болезнью. Поэтому у многих пациентов с контролируемой стенокардией, отсутствием объективных доказательств выраженной ишемии (нехватки крови) миокарда, от коронарного стентирования можно отказаться, не смотря на значительные сужения в коронарных артериях.
- Коронарное шунтирование. Полостная операция, которая часто проводится с использованием аппарата искусственного кровообращения. Во время шунтирования из артерий и вен пациента сооружаются обходы (шунты), позволяющие питать кровью сердце, минуя пораженные холестериновыми бляшками участки артерий.
Как выбрать между стентированием, шунтированием и медикаментозной терапией?
Это задача вашего кардиолога, который учитывает следующие данные:
- Выраженность симптомов, а именно: тяжесть стенокардии, выраженность одышки, другими словами насколько ишемическая болезнь «мешает жить» пациенту.
- Объективные доказательства ишемии (нехватки крови) миокарда. Чаще всего это нагрузочная проба, в идеале стресс-эхокардиография, которая должна быть выполнена квалифицированными врачами в центре с большим проведения подобных исследований.
- Данные коронарографии. При распространенном тяжелом поражении всех трех коронарных артерий, результаты шунтирования лучше.
- Сопутствующие заболевания. При наличии у пациента сахарного диабета и многососудистого поражения артерий сердца, например, как правило, показано коронарное шунтирование.
Методика стентирования коронарных артерий (с профессиональным жаргоном)
«Ставим интродьюсер»
Чтобы добраться до сосудов сердца врачу необходимо попасть в артериальную систему пациента. Для этого используется одна из периферических артерий – бедренная (в паху) или лучевая (на предплечье). Под местной анестезией в артерии делается прокол и устанавливается интродьюсер- специальная трубка, которая является «входными воротами» для всех необходимых инструментов.
«Ставим гайд»
Затем специальная тонкостенная трубка длиной около метра – проводниковый катетер («гайд») проводится через артерии пациента и останавливается, немного не доходя сердца, в аорте. Именно от аорты и отходят коронарные артерии, питающие сердце. Кончики катетеров загнуты таким образом, чтобы врачу было удобно попасть в одну из коронарных артерий, правую или левую. Управляя катетером врач «попадает» в одну из коронарных артерий. Половина дела сделана.
«Заводим проводник»
Но как добраться до места максимального сужения в артерии? Для этого нужна «рельса» по которой «поедут» все наши инструменты. Эта рельса – коронарный проводник – тонкая (0.014 дюйма = 0,35 мм) металлическая «ворсина» с мягким кончиком (чтобы не «поцарапать» артерию по ходу операции). Иногда довольно сложно завести проводник за место сужения, мешает извитость артерии, угол отхождения веток артерии или выраженные сужения из-за наличия бляшек. Можно взять проводник «пожестче» или «скользкий». Ну или просто любимый, ведь у каждого врача свои предпочтения. Так или иначе проводник оказывается за местом сужения на периферии артерии, которую хотим стентировать.
«Баллонируем»
Первый инструмент, который попадает к месту сужения артерии – коронарный баллон диаметром чаще всего от 1 до 3.5 мм длиной 10-20 мм. Баллон надевается на проводник и движется по нему до места максимального сужения где он раздувается. Давление внутри баллона при этом достигает 15-20 атмосфер.
«Ставим стент»
Далее по проводнику к месту, которое было суженным до раздувания баллона заводится такой же баллон, на поверхности которого закреплен стент в сложенном состоянии. Баллон раздувается, стент расправляется и «вжимается» в стенку артерии. Не всегда стент расправляется идеально и тогда нужен завершающий этап процедуры – постдилатация (по простому – додувание).
«Додуваем»
Внутрь имплантированного стента заводится жесткий баллон и раздувается большим давлением (до 25 атмосфер). Чаще всего после этого стент расправляется и хорошо прилегает к стенкам артерии.
Контрольная коронарография
Стентирование всегда заканчивается коронарографией – необходимо оценить кровоток по стентированной артерии, отсутствие расслоения артерии (диссекции), исключить образование тромбов на недавно имплантированном стенте. Если все в порядке – процедура закончена.
Интродьюсер удаляется.
Гемостаз
Что делать с отверстием в артерии?
Если вмешательство проводилось через лучевую артерию (на руке) – на запястье надевается специальный браслет с валиком (гемостатическая манжета), который будет давить на место вкола и не допустит кровотечения. В зависимости от ситуации манжета останется на руке от 3 до 12 часов.
В случае бедренного доступа возможны 2 основных варианта:
- Мануальный (ручной) гемостаз. После того как вынут интрадьюсер врач давит 15 минут руками на место вкола. После чего накладывает давящую повязку на 6-8 часов. Пациент должен лежать на спине с прямой ногой.
- Закрывающие устройства – специальные «заглушки», позволяющие закрыть артерию изнутри. В этом случае давить на ногу не надо и давящая повязка не нужна. Наклеивается специальный пластырь на место вкола и рекомендуется несколько часов постельного режима.
Стентирование выполнено.
Коронарная ангиопластика и стентирование
Возможные осложнения
Стентирование – инвазивная процедура и, естественно, имеет определенные риски.
Риск серьезных осложнений очень зависит от степени поражения артерий, локализации бляшек, извитости артерий, наличия кальциноза и, конечно, опыта оператора.
В среднем риск серьезного осложнения не превышает 1%. Этими осложнениями могут быть:
- Инфаркт миокарда. По самым разным причинам (расслоение артерии, разрыв артерии, тромбоз стента) вовремя стентирования кровоток по артериям может нарушаться (почти всегда временно), что может приводить к повреждению миокарда и инфаркту. Опыт оператора и наличие под рукой необходимого инструмента – залог выхода из любых сложных ситуаций. Нужно понимать, что небольшое повреждение миокарда очень часто сопутствует стентированию и не вызывает никаких серьезных последствий в будущем.
- Инсульт. Очень редко, но любые манипуляции на артериях приводят к эмболиям (попаданию тромбов, частей холестериновых бляшек в сосуды головного мозга). В последнее время с развитием внутрисосудистых методов лечения инсультов, такие осложнения можно эффективно и быстро лечить. Грубо говоря, появились инструменты, позволяющие «вытащить тромб», улетевший в сосуды головного мозга.
- Тяжелые аллергические реакции. Такие реакции – это большая редкость в инвазивной кардиологии при использовании современных контрастных веществ. В любом случае постоянный мониторинг артериального давления, дыхания, всех жизненных функций, проводящийся в операционной, позволяет быстро справиться с таким осложнением.
- Разрыв коронарной артерии и тампонада перикарда. Это очень редкое осложнение, сопровождающееся кровотечением из коронарной артерии в сердечную сумку (перикард). Опасно сдавлением сердца кровью, требует быстрых действий – пункции перикарда для удаления избытка крови и имплантации «покрытого» стента в месте разрыва коронарной артерии.
«Малые осложнения» стентирования:
- Кровотечение из места пункции (вкола в артерию). При работе через лучевую артерию (через руку) риск кровотечения минимален. Это связано с тем, что место пункции хорошо видно и находится неглубоко под кожей. Именно это преимущество лучевого доступа сделало его предпочтительным во всем мире. Кровотечение из бедренной артерии опаснее, т.е. распознается значительно позже и может приводить к серьезной кровопотере, требующей иногда переливания крови.
- Окклюзия лучевой артерии. Иногда артерия, через которую выполнялась операция закрывается тромбом – возникает окклюзия лучевой артерии. Кисть у человека снабжается по крайней мере двумя артериями: лучевой и локтевой, в случае окклюзии (закрытия тромбом) лучевой артерии, локтевая берет на себя ее функции и пациент чаще всего не замечает «отсутствующей» артерии. Однако может возникать преходящая болезненность и онемение в руке. Существуют специальные методы, сводящие к минимуму риск окклюзии лучевой артерии, при этом большое значение имеет раннее удаление давящей манжеты.
- Спазм лучевой артерии. По сравнению с бедренной, диаметр лучевой артерии небольшой и ее стенка содержит в себе немало мышечных волокон. В связи с этим, артерия может «нервно реагировать» на использование ее в качестве доступа к системе кровообращения. Спазм лучевой артерии это, прежде всего, дискомфорт и болезненные ощущения у пациента, а также затруднение манипуляций катетерами для врача. Для профилактики спазма перед началом и по ходу процедуры в артерию вводятся специальные медикаменты, позволяющие расслабить и расширить лучевую артерию.
Часто задаваемые Вопросы :
?
Можно ли делать коронарографию если у меня аллергия на йод?
Чаще всего да, с соблюдением необходимых мер предосторожности перед плановой процедурой.
?
Сколько занимает процедура?
Длится коронарография чаще всего не более 30 минут. Продолжительность стентирования составляет в среднем 1 час, но время зависит от многих факторов, и может быть от 20 минут до 4 часов.
?
Сколько я проведу в клинике?
При неосложненном стентировании можно выписаться на следующий день.
?
Какие ограничения накладывает наличие в коронарной артерии стента?
Можно ли делать МРТ? Проходить через рамки в аэропорту? Ограничений нет. Делать МРТ и проходить через рамки можно. Единственное ограничение связано с антитромботической (разжижающей кровь) терапией – нужно избегать травмоопасных видов спорта (хоккей, бокс или регби) по крайней мере первый год после стентирования, когда терапия наиболее активная.
?
Можно ли заниматься спортом?
Конечно! Даже нужно, кардио-нагрузки и умеренные силовые тренировки значительно улучшают состояние наших пациентов. Они должны проводится, по согласованию с лечащим врачом и, часто, после проведения нагрузочной пробы.
?
А какой срок службы стентов?
Срок не ограничен. Более уязвимый период – первый год после стентирования, выше риск рестеноза и тромбоза стента. Затем стент врастает в стенку артерии и не вызывает серьезных проблем.
?
Что такое рестеноз стента?
Это специфическая воспалительная реакция артерии на чужеродное металлическое устройство, которая проявляется в разрастании внутренней стенки артерии (не путать с атеросклерозом) и возникает в первый год после стентирования. Угрожает постепенным (к счастью) закрытием стентированного участка артерии. Для предотвращения рестеноза и были придуманы стенты с лекарственным покрытием.
Предположить рестеноз в стенте позволят симптомы стенокардии у стентированного пациента, признаки ишемии при проведении стресс- теста. Окончательный диагноз будет поставлен при проведении коронарографии.
Можно поставить стент в стент, можно расширить сужение в стенте специальным баллоном с лекарственным покрытием, в некоторых случаях приходится отправлять пациента на коронарное шунтирование.
?
Чем отличаются «покрытые» и «непокрытые» стенты?
Специальное покрытие позволяет затормозить воспалительную реакцию артерии на стент и предотвратить рестеноз, риск рестеноза на покрытом стенте около 1%, на непокрытом 15-20%. При этом непокрытые стенты позволяют раньше (уже через месяц) отменить двойную дезагрегантную (разжижающую кровь) терапию.
?
Есть ли ситуации, когда непокрытые стенты предпочтительны?
Да, в редких случаях при высоком риске кровотечений у пациента. Кроме того, непокрытые стенты можно ставить в шунты.
?
Почему часто используют непокрытые стенты?
Непокрытые стенты дешевле.
?
Зачем принимать плавикс или брилинту после стентирования?
Плавикс или брилинта вместе с аспирином нужны для того, чтобы предотвратить тромбоз стента, пока он не «врос» в артерию.
?
Можно ли заменить Плавикс или Брилинту более дешевыми аналогами?
У Брилинты пока таких аналогов нет, а Плавикс можно. Хотя и нежелательно, так как полной уверенности в качестве заменителей нет.
?
Можно ли делать стентирование после шунтирования?
Да, можно. При этом возможно выполнение как стентирования самих шунтов, так и своих собственных артерий, которые эти шунты обходят.
?
Что делать, чтобы стентирование больше не понадобилось?
Найти своего кардиолога и выполнять его назначения. Принимать все препараты, в том числе статины в большой дозе, которая позволит затормозить рост новых бляшек в артериях.
?
Нужно ли повторять коронарографию после стентирования «для проверки»?
Чаще всего нет, достаточно наблюдения у кардиолога и выполнения нагрузочной пробы (стресс-ЭхоКГ) 1 раз в год.

Автор статьи
Константинов Илья
Михайлович
Заведующий отделением рентгенохирургии, врач-кардиолог, к.м.н.
Стаж работы : c 2006 года, 14 лет
Подробнее
Остались вопросы?
Задайте нам вопрос и мы в ближайшее время вам ответим
Источник
