Перевязка сосудов в матке видео
16.11.2011 27594 3.0 2
В случаях безуспешного применения всего комплекса средств для остановки тяжелого атонического кровотечения еще до наступления декомпенсированных гемодинамических расстройств необходимо произвести перевязку основных сосудов, питающих матку.

Матка, как вне беременности, так и во время последней, снабжается кровью за счет маточных артерий (аа. uterinae), которые у ребра матки делятся на две основные ветви – маточную, идущую по ребру матки в направлении ее дна, и шеечно-влагалищную, идущую книзу. Между маточными сосудами одной и другой стороны имеется большое число анастомозов, количество которых во время беременности значительно увеличивается. Наличие большого числа анастомозов подтверждается тем, что выключение артерий из кровообращения на одной стороне (яичниковой, маточной и артерии круглой связки) при удалении фиброматозных узлов всегда сопровождается обильным кровотечением на этой же стороне.
От восходящей ветви маточной артерии отходит большое число веточек в клетчатку параметрия и в широкие связки. Эти сосуды идут в направлении стенок таза и образуют анастомозы с пристеночными сосудами. Сосуд, идущий в толщу круглых связок, – ветвь a. epigastrica int.- анастомозирует в области дна матки с ветвями сосудов маточной и яичниковой артерий.
Нижняя ветвь маточной артерии анастомозирует с непарной артерией влагалища, с артериями, питающими мочевой пузырь, и через крестцово-маточные связки с ветвями a. mesenterica inf.
Опыт, накопленный отечественными акушерами по перевязке основных сосудов, снабжающих матку кровью, свидетельствует о наличии в матке большого числа коллатералей, благодаря которым сравнительно быстро компенсируется выключение из кровообращения основных маточных сосудов. Быстрая компенсация кровообращения находится также в прямой зависимости от регенерации сосудистой системы матки, которая стимулируется, по-видимому, нейро-гуморальными влияниями организма беременной женщины. Есть основание полагать, что артерии круглых связок берут на себя роль основного источника кровоснабжения матки после перевязки маточных и яичниковых сосудов.
Метод перевязки маточных сосудов для остановки кровотечения при атонии матки впервые применил Woters (1952), хотя перевязку обеих подчревных артерий при некоторых патологических состояниях (рак матки) и обеих маточных производили еще в конце прошлого и в начале этого столетия.
Однако, как показала практика, перевязки одних маточных или подчревных артерий часто недостаточно для остановки кровотечения, оно может возобновляться через некоторые, иногда даже небольшие, промежутки времени после операции.
Woters сообщил о 7 случаях перевязки маточных артерий с целью остановки кровотечения при атонии матки. Автор указывает, что перевязка артерий приводит к быстрой остановке кровотечения и выраженному сокращению матки в результате остро наступившей гипоксии. Быстрая остановка кровотечения, надо полагать, произошла не только потому, что уменьшился приток крови, но и вследствие восстановления моторной функции матки. Техника операции, описанная автором, проста и может быть выполнена в любых условиях за сравнительно короткое время (10-15 мин). Автор предупреждает, что перевязывать следует только артерии; перевязка вместе с артериями вен может привести к продолжению кровотечения в результате венозного застоя крови в мышце матки.
Это мнение автора, по-видимому, не имеет оснований, так как продолжение кровотечения у родильниц с атонией матки при перевязке основных маточных сосудов имеет место в тех случаях, когда снижена свертываемость крови. При нормальной свертываемости крови перевязка вен и артерий не приводит к появлению кровотечений, так как матка очень богата венозными анастомозами. Даже перевязка внутренних подвздошных вен не вызывает нарушения кровообращения в ней.
Большое исследование в эксперименте и клинике по изучению состояния внутренних половых органов при перевязке основных сосудов матки (маточных и внутренних семенных) провел Д. Р. Цицишвили (1961).
Автор установил, что спустя 24-28 ч после перевязки главных магистральных сосудов матки в слизистой оболочке матки, реже в подслизистом и мышечном слоях, отмечаются диффузные кровоизлияния и геморрагические инфаркты, на месте которых к 3-4-му дню возникают очаги некроза. К 5-6-му дню от начала эксперимента в слизистой оболочке обнаруживаются обширные некротические участки. В дальнейшем, наряду с разрастанием соединительной ткани, начинается регенерация трубчатых желез, количество которых значительно увеличивается с 8-го дня от момента перевязки сосудов; через 20 дней структура слизистой оболочки мало чем отличается от нормальной. Д. Р. Цицишвили отмечает, что двусторонняя перевязка маточных и яичниковых сосудов приводит к развитию огромного, числа анастомозов, соединяющих систему маточных артерии с сосудами околопочечной клетчатки, мочеточников, мочевого пузыря, влагалища и прямой кишки. Эти данные автор получил на основании исследований методом рентгеновазографии после заполнения сосудов взвесью свинцового сурика в скипидаре.
Уже через месяц с момента перевязки сосудов у животных отмечали выраженное развитие прямых анастомозов между концами рассеченных и перевязанных маточных артерий. В более поздние сроки через 2 и 3 мес сеть прямых коллатералей видна особенно четко.
Значительный интерес представляют также исследования по определению морфологических и физиологических изменений в тканях матки после перевязки маточных и яичниковых сосудов.
Исследования Д. Р. Цицишвили, Д. Ю. Мировича (1972) показывают, что изменения в яичниках и матке, возникающие после перевязки питающих их артерий, в основном обратимы. Сохраняется также и функция внутренних половых органов.
Техника перевязки маточных и яичниковых сосудов
Под эфирно-кислородным наркозом (можно и под местной анестезией) продольным разрезом длиной 12-13 см вскрывают брюшную полость. Зеркалами раскрывают рану и больную переводят в положение по Тренделенбургу. Матку выводят в просвет раны (можно производить перевязку и не выводя матки из брюшной полости). Левую руку хирург подводит под матку и несколько смещает кпереди листок широкой связки у места вхождения маточной артерии в матку. Сосудистый пучок хорошо виден через брюшину; пульсирующую артерию легко определяют и перевязывают кетгутом чуть выше внутреннего зева матки.
При правильном наложении лигатуры прекращается пульсация в дистальном конце маточной артерии. Перевязку сосуда производят без его отсепаровки и рассечения листков брюшины путем прокола тканей иглой. То же делают с другой стороны. Перевязка вены вместе с артерией не влияет на исход операции; перевязка только одних вен усиливает кровотечение. Яичниковые артерии перевязывают у основания собственных связок яичников. Перевязка сосудистого пучка у основания собственной связки не нарушает кровоснабжения яичников, что весьма важно для сохранения его функции. Сохранение трубных ветвей яичниковых артерий обеспечивает кровоснабжение яичников.
После перевязки основных сосудов матки сравнительно быстро развивается коллатеральное кровообращение за счет мелких трубных ветвей обеих яичниковых артерий, наружных семенных артерий, расположенных в круглых связках, через сосуды крестцово-маточных связок, влагалищной части шейки матки и влагалища, околоматочную и предпузырную клетчатку.
Быстро наступающая вследствие перевязки основных сосудов ишемия матки приводит к ее резко выраженному сокращению. Матка становится вначале синюшной, а затем бледной.
Д. Р. Цицишвили произвел у 4 женщин с атоническим маточным кровотечением перевязку сосудов и у всех наблюдал благоприятный исход. Послеоперационный период протекал без осложнений. Дальнейшее наблюдение за состоянием этих женщин свидетельствовало о полном восстановлении функции половых органов. Менструальная функция протекала нормально, у 2 из них в течение первого года наблюдения наступила беременность. Мы считаем этот метод остановки атонического кровотечения наиболее эффективным и безопасным.
Анализ историй родов оперированных этим методом женщин показывает, что перевязка сосудов может быть произведена за очень короткий промежуток времени. Кроме того, во время операции можно произвести внутриартериальное нагнетание крови через a. hypogastrica. Мы согласны с мнением Д. Р. Цицишвили о том, что перевязка артерий и вен не влечет за собой появления кровотечения: оставшаяся в венах кровь при сократившейся матке легко выдавливается в ее полость. Поэтому не может быть венозного полнокровия, связанного с нарушением оттока крови.
Перевязка основных сосудов матки не только сохраняет жизнь больной, но и не нарушает функции половых органов, в том числе и генеративной, что нередко является одной из причин позднего решения вопроса о надвлагалищной ампутации матки, особенно у молодых женщин.
Порядок вывода комментариев: | |
Источник
Подписывайтесь, чтобы не пропустить! Подписаться

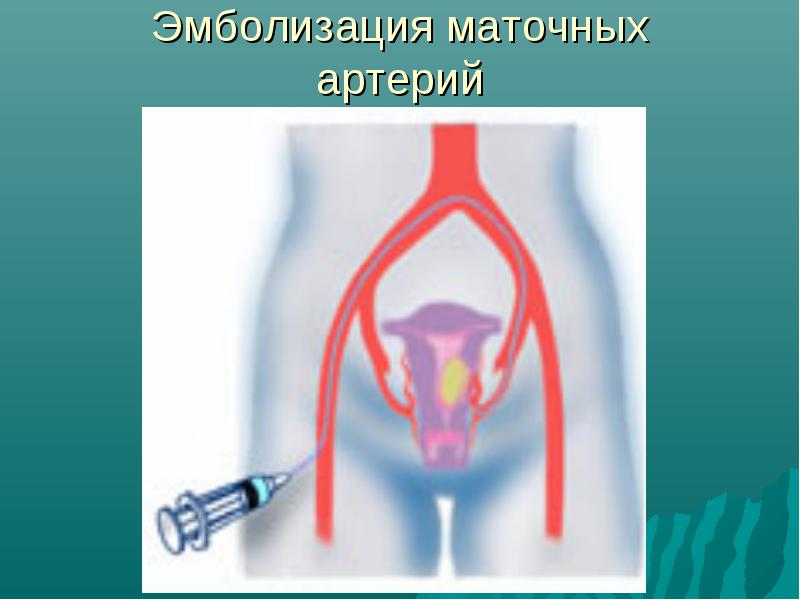
У больных с высоким риском оперативного вмешательства или в случае отказа по тем или иным причинам от операции по поводу миомы матки в последние годы применяется чрезкатетерная эмболизация маточных артерий, которая до этого более 25 лет успешно использовалась в акушерстве для остановки послеродовых кровотечений.
Техника операции ЭМА
Это вмешательство, которое проводится в рентгенологической операционной сосудистым хирургом под местной анестезией. Через пункцию и катетеризацию бедренной артерии проводят традиционную катетерную серийную тазовую ангиографию, а затем селективную катетеризацию и артериографию маточных артерий. Затем через этот катетер выполняют эмболизацию маточной артерии. Для этого используют металлические спирали, частицы ПВА, гидрогель, акриловые микросферы. По окончанию процедуры выполняют контрольную артериографию, катетер удаляется из артерии и осуществляется гемостаз. Время операции от 50 мин до 1,5 часов.
Во время эмболизации происходит прекращение тока крови в миоме и менее значительно в стенке матки, что приводит к развитию ишемического инфаркта опухоли с последующей ее дегенерации. Редко некроз узла может приводить к развитию клиники «острого живота» и перитонита, что требует экстренного оперативного вмешательства. Суть метода – это необратимая эмболизация сосуда (частицами размером 355-500 мкм), питающего миоматозный узел и тело матки (при остановке кровотечения).
Показания к ЭМА.
В настоящее время прямые показания к ЭМА возникают у 4-8% пациенток с миомами матки.
Оптимально использовать эмболизацию маточных артерий у женщин с кровотечениями и анемией, вызванных миомами, с реализованной генеративной функцией, в пременопаузе, которые отказываются от гистерэктомии.
Выполнение ЭМА также показано при наличии симптомов, обусловленных подслизистой (субмукозной) и межмышечной (интерстициальной) миомой, причем размеры узла не являются доминирующим фактором при выборе ЭМА. Основным показателем для выбора этой методики является степень васкуляризации опухоли и характер кровотока. Чем центральнее и интенсивнее кровоток, тем больше шансов успешной эмболизации.
Противопоказания к ЭМА при миоме матки
Основными противопоказаниями к ЭМА являются состояния, которые затрудняют или исключают возможность выполнения эндоваскулярного вмешательства: анаф илактические реакции на рентгеноконтрастные препараты, некорригируемые коагулопатии (нарушение свертывающей системы крови), тяжелая почечная, сердечная и печеночная недостаточность, злокачественные опухоли матки и яичников. ЭМА также противопоказана беременным женщинам, пациенткам с острыми инфекционными заболеваниями матки и придатков, после предшествующей лучевой терапии органов таза, при аутоиммунных заболеваниях соединительной ткани.
Противопоказанием к операции ЭМА является наличие субсерозных узлов (риск их некроза и развитие перитонита), а также отсутствие или слабый периферический кровоток в межмышечных и подслизистых узлах по данным ультразвуковой допплерографии.
В то же время при крупных интерстициальных и субмукозных узлах лучше отказаться от процедуры ЭМА, так как существует риск развития кровотечения и выраженных рубцовых изменений в стенке матки, что затрудняет последующее зачатие.
Результаты использования ЭМА при миоме матки
Уменьшение размеров миом происходит в среднем на 40%. Правда многими авторами отмечается возобновление роста через 6-12 месяцев.
В результате использование этого метода удается добиться уменьшение меноррагии (маточного кровотечения) и симптомов, связанных со сдавлением соседних органов (нарушение мочеиспускания и дефекации), у 85% больных.
В литературе имеются описания не эффективного лечения при эмболизации, вследствие наличия большего кровоснабжения матки из яичниковой артерии, чем из собственной маточной артерии, что предотвратило развитие инфаркта опухоли. Некоторые авторы связывают отсутствие эффекта от процедуры с наличием сопутствующего аденомиоза (меняется характер кровотока) и с сочетанной доброкачественной патологией матки.
Осложнения и неудачи ЭМА в лечении миомы матки. Течение послеоперационного периода.
Самым частым симптомом после эмболизации маточных артерий является боль в нижних отделах живота в первые часы после вмешательства (в 70-95%). Боль может продолжаться до 14 дней (так называемый постэмболизационный синдром). Эта боль связана с прекращением кровотока в миоме и свидетельствует о некротических изменениях в тканях. Все пациенты в этом периоде должны получать адекватное обезболивание, вплоть до наркотических анальгетиков.
 “Аномальные маточные кровотечения”, К. В. Пучков, В. В. Иванов, И. А. Лапкина
“Аномальные маточные кровотечения”, К. В. Пучков, В. В. Иванов, И. А. Лапкина
Другой особенностью послеоперационного периода является небольшое повышение температуры до 37,5 – 38 градусов в течение 5-10 дней после эмболизации (проявление системной реакции организма на ишемию тканей и некроз узлов), которое требует приема антибиотиков и нестериодных противовоспалительных (НПВП) препаратов. Также в связи с интоксикацией пациентки отмечают тошноту и рвоту.
В каждой из крупных опубликованных работ отмечались случаи аменореи (отсутствие месячных) у 2-7% пациенток (Goodwin S., McLucas B. et al., 1999; Pelage J., LeDref et al., 2000).
Истощение функции яичников наблюдалось с частотой до 14% .
Частота экстренных гистерэктомий (удаление матки) по поводу осложнений ЭМА составляет 0,3-1%. Это связано с некрозом узла и развитием перитонита. Особенно часто данный вид осложнений встречается во время ЭМА при расположении узлов поверхностно (субсерозная локализация).
В 2-4 % встречается развитие некроза эндометрия с образованием в последующем синехий в полости матки и бесплодия. Более часто встречаются явления постишемического эндометрита с развитием инфекции в полости матки.
Не редким осложнением является образование гематомы (синяка) в месте прокола артерии (20%). Как правило, это не требует дополнительного лечения и проходит самостоятельно в течение двух недель.
Ведение пациенток после операции ЭМА
Как правило, через 2-3 дня после эмболизации пациенты выписываются из стационара.
Повторный визит к гинекологу назначается через 7 и 30 дней после операции.
Полное восстановление занимает 7-14 дней, но может потребоваться и гораздо больше времени.
Очень важно!
ЭМА при правильных показаниях к операции по поводу миомы, а этого всего 4-8% пациенток, является эффективной процедурой в лечении осложнений миомы матки (кровотечение и анемия).
Стоит отметить, что ЭМА – это тоже оперативное вмешательство, только выполняется оно под местной анестезией. Во время вмешательства и в послеоперационном периоде также могут развиваться осложнения (как при любой операции), связанные с некрозом ткани (гнойные и инфекционные осложнения), нарушение гормональной функции, вплоть до развития бесплодия. Иногда развитие осложнений может сопровождаться удалением матки после операции ЭМА. Течение послеоперационного периода тоже не безоблачно, в 90% ощущается сильная боль, повышение температуры, тошнота и рвота. Восстановление может продолжаться от 2 недель до 1 месяца. И самое печальное, что миомы, как правило, через некоторое время растут вновь (как уже имеющиеся узлы, так и новые). Стоит отдельно отметить, что суть метода – это необратимая эмболизация (перекрытие) сосуда и возврата в исходную ситуацию при наступлении осложнений или неудовлетворительных результатах лечения нет. Поэтому задайте доктору больше вопросов, прежде чем использовать операцию ЭМА, чтобы убедиться, что этот метод точно подходит Вам.
Автор статьи
Профессор, д.м.н. Пучков К.В.
Сертифицирован по специальностям: хирургия, гинекология, урология, проктология, онкология.
Стаж: 32 года
Задать вопросы или записаться на консультацию
ТЕЛЕМЕДИЦИНА
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное – свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное – свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник
Несмотря на попытки сдержать увеличение частоты кесаревых сечений (КС), их уровень постоянно растет во всем мире. Наиболее высокая частота оперативных родов отмечается в странах Латинской Америки, Китае (более 40%), Северной Америки, Австралии и некоторых странах Европы (более 30%). В России наблюдается аналогичная тенденция, приведшая к тому, что частота КС превысила 20% в популяции. Безусловно, подобное явление способствует существенному снижению перинатальных потерь, однако, как у всякой медали, у этой проблемы есть и обратная сторона, которая заключается в увеличении материнской и заболеваемости, и смертности.
Так, по данным ВОЗ, материнская смертность, ассоциируемая с КС, достигает 40 на 100 000 живорожденных. Это в 4 раза выше, чем для всех типов влагалищных родов (10 на 100 000 живорожденных), и в 8 раз выше, чем для нормальных влагалищных родов (5 на 100 000) [6].
Материнская заболеваемость и смертность в случае родоразрешения после предыдущего КС может быть обусловлена разрывом матки, кровотечением, тромбоэмболией и инфекцией. Сторонники вагинальных родов после предшествующего КС утверждают, что риск развития осложнений в случае запланированного КС у женщин с рубцом на матке существенно превышает этот риск в случае удачной попытки вагинальных родов после КС. Риск материнской смерти при попытке вагинальных родов после КС составляет 17/100 000 в сравнении с 44/100 000 в случае планового КС [7].
По мнению В.М. Орлова [1], частота массивных кровопотерь при КС в 5 раз выше, чем при вагинальных родах.
В соответствии с рекомендациями ВОЗ [6] на первой линии профилактики гипотонических кровотечений во время КС стоят лекарственные средства: окситоцин, окситоцин + метилэргометрин и мизопростол (уровень доказательности А). Однако признается, что эффективность медикаментозной профилактики и остановка маточного кровотечения во время операции составляет не более 70%. Эффект от утеротоников можно ожидать в случае, если матка еще не потеряла способности сокращаться. Отсутствие эффекта обусловлено, вероятнее всего, нарушениями в системе гемостаза, трофическими нарушениями в мышце матки и переполнением миометрия кровью.
Свидетельством ограниченных возможностей утеротоников, о котором, без сомнения, знают все оперирующие акушеры, может явиться цитата из стандартов Британского Королевского общества акушеров-гинекологов (2009): «Мизопростол не такой эффективный, как окситоцин, но когда окситоцин не действует, то можно применять мизопростол, в частности при ведении домашних родов…» [5].
Существуют консервативные и радикальные методы хирургической остановки маточных кровотечений. К консервативным методам относят перевязку маточных артерий, компрессионные швы на матку: продольные по В-Lynch, поперечные по Pereira или их комбинация, а также перевязка внутренних подвздошных артерий. К радикальным методам относят гистерэктомию суправагинальную или тотальную. Отдельной строкой следует упомянуть эмболизацию маточных или внутренних подвздошных артерий, а также баллонную окклюзию магистральных сосудов (аорта или подвздошные артерии). Последние требуют специальных условий (родовспомогательное учреждение IIIБ уровня в составе многопрофильной больницы), которые невозможно достичь в широкой акушерской практике.
В специальной литературе имеется немало описаний различных вариаций последовательности и техники консервативных методов остановки кровотечения. Так, в стандартах Британского общества акушеров-гинекологов (2009) описан алгоритм хирургической остановки кровотечения, который начинается с наложения компрессионных швов. В случае, если эффект недостаточный и кровотечение продолжается, следующим шагом предлагается перевязка маточных сосудов на двух уровнях или внутренних подвздошных артерий [5].
Если посмотреть с точки зрения механизма достижения желаемого результата – остановки кровотечения, то компрессионные швы и перевязка магистральных сосудов имеют существенные различия. Компрессия (сдавление) преследует цель уменьшения размеров матки извне и, соответственно, уменьшения диаметра кровоточащих сосудов плацентарной площадки. K. Gezginc [3] также указывает на то, что в случае массивной кровопотери в результате атонии матки при КС после наложения компрессионных швов по B-Lynch, дополнительная перевязка маточных и яичниковых артерий с двух сторон может стать наиболее действенным методом окончательной остановки кровотечения: из 8 пациенток перевязка а. iliaca int. потребовалась только одной.
Безусловно, такое внешнее воздействие способствует сокращению матки в случае ее гипотонического состояния, когда матка еще не потеряла способности к сокращению. В то же время эффект от компрессионных швов будет недостаточным или отсутствовать вовсе в случаях кровотечения, обусловленного нарушением гемостаза или феномена «шоковой матки» [2].
Перевязка магистральных сосудов, в частности, маточных артерий на 2 уровнях с двух сторон приводит в первую очередь к умеренной ишемии миометрия, т.е. к уменьшению притока крови к кровоточащим сосудам. Первый уровень – перевязка маточной артерии в начале восходящей ее ветви соответственно разрезу в нижнем маточном сегменте при КС. Второй уровень перевязки – на 1 см ниже маточно-трубного угла (рис. 1).
Рисунок 1. Перевязка маточных сосудов на двух уровнях с двух сторон. Перевязка производится саморассасывающимся шовным материалом викрилом. Такая перевязка магистральных сосудов обеспечивает устранение переполнения миометрия кровью, результатом которого является восстановление его сократимости.
Действительно, на практике авторы статьи убедились в определенных преимуществах перевязки маточных артерий на двух уровнях по сравнению с наложением компрессионных швов. В первую очередь это касалось временно’го фактора и техники выполнения данного этапа операции. На наложение 4 лигатур на сосудистые пучки (2 уровня с двух сторон) требовалось в среднем 3,5 мин. Наложение шва по В-Lynch занимало в среднем 4 мин, а по Pereira (2 линии швов) – 6-7 мин. Кроме того, если хирургический этап остановки кровотечения проводился после вагинальных родов, то наложение шва по В-Lynch требовало рассечения передней стенки матки в нижнем сегменте с целью правильного выполнения техники наложения шва.
Второе, что обращало внимание авторов статьи во время операции перевязки маточных артерий, было видимое на глаз быстрое и устойчивое сокращение матки сразу после наложения 4-й лигатуры, что приводило к остановке кровотечения.
В первые сутки после операции имело место уменьшение количества лохий с постепенным его увеличением до нормального к третьим суткам. Отмечался адекватный маммарно-маточный рефлекс во время кормления грудью. Каких-либо дополнительных жалоб родильниц в послеоперационном периоде не было.
В связи с этим на кафедре акушерства и гинекологии Волгоградского государственного медицинского университета (ВолгГМУ) принят алгоритм хирургического этапа остановки акушерских кровотечений (рис. 2), который отвечает требованиям учета временно’го фактора (минимального времени на техническое выполнение данного этапа операции), непосредственного эффекта (сокращения матки и остановки кровотечения) и сохранения специфических функций женского организма.
Рисунок 2. Алгоритм хирургического этапа остановки акушерских кровотечений.
На клинических базах кафедры акушерства и гинекологии ВолгГМУ за 6 лет выполнено 57 оперативных вмешательств по поводу остановки акушерских кровотечений. Из них перевязка a. uterina на двух уровнях – у 27 пациенток, наложение швов по B-Lynch – у 12, по Pereira – у 3, комбинация наложения швов по B-Lynch + Pereira – у 13, комбинация перевязки a. uterina на 2 уровнях с компрессионными швами – у 2. Желаемый результат в виде остановки кровотечения с сохранением матки был достигнут в 52 (91,2%) случаях. Дополнительных вмешательств этим пациенткам не потребовалось. Выписка произведена до 7-х суток послеоперационного периода. Перед выпиской проводилось допплерометрическое исследование маточных сосудов, выявившее восстановление кровотока у всех пациенток.
Гистерэктомия произведена в 5 (8,8%) случаях. Причинами органоуносящих операций явились реализация нескольких существенных факторов риска кровотечения, большая площадь преждевременной отслойки плаценты, несвоевременное проведение операции (позднее обращение за медпомощью), запоздалое решение о применении консервативных методов остановки кровотечения (ятрогенный фактор).
В результате проведенных операций кровопотеря составила до 1000 мл у 37 больных, 1001-1500 мл – у 13, 1501-2000 мл – у 5, более 2000 мл – у 2.
Показаниями к оперативному вмешательству являлись наиболее частые акушерские осложнения, такие как преждевременная отслойка плаценты, несостоятельный рубец на матке, беременность и миома матки, аномалии родовой деятельности и др. Неблагоприятными факторами, способствующими развитию кровотечения, были крупный плод, преждевременное излитие вод, многоводие, двойня, экстрагенитальные заболевания (сахарный диабет, тромбоцитопеническая пурпура, антифосфолипидный синдром и др.).
Известное высказывание о том, что пожар легче предупредить, чем потушить, привело авторов к мысли о целесообразности перевязки маточных сосудов на двух уровнях с двух сторон во время КС с профилактической целью, если имеется реальный риск кровотечения в послеоперационном периоде. Этому способствовал также опыт профилактической перевязки маточных сосудов в гинекологической практике, например, при консервативной миомэктомии больших узлов с целью уменьшения кровопотери [1].
Профилактическая перевязка произведена в 13 случаях. Первая операция была выполнена у пациентки во время 5-й операции КС. Другими показаниями к профилактической перевязке маточных сосудов явились тяжелая преэклампсия (2), перерастяжение матки вследствие многоплодной беременности (2) и гигантского плода (1), заболевания крови с критической тромбоцитопенией (3), консервативная миомэктомия после КС (2), преждевременная отслойка плаценты без массивной кровопотери (2). Во всех этих случаях кровопотеря во время операции в среднем составила 640±90 мл.
Течение послеоперационного периода у всех пациенток этой группы было обычным, выписка из стационара осуществлялась в стандартные сроки.
При обсуждении полученных результатов с коллегами перед авторами статьи были поставлены вопросы, касавшиеся вероятности некроза матки, снижения репродуктивной функции и целесообразности перевязки сосудов здоровой матки, если она хорошо сократилась.
В одной из недавних публикаций [4] приводятся данные об отдаленных результатах остановки маточных кровотечений различными хирургическими методами. Наиболее неблагоприятные последствия, которые проявлялись в ухудшении морфофункционального состояния яичников (снижение овариального резерва, ановуляция, недостаточность лютеиновой фазы), были выявлены после деваскуляризации матки (65 случаев). Компрессионные швы по B-Lynch (42 случая) способствовали развитию внутриматочных синехий, предлежанию плаценты и преждевременным родам при последующей беременности. Наименьшее повреждающее действие выявлено после перевязки внутренних подвздошных артерий (59 случаев), которое проявилось в бесплодии у одной пациентки в результате ановуляции. К сожалению, авторы не приводят отдаленные последствия перевязки маточных артерий на двух уровнях, которая была произведена ими в 2 случаях.
Еще в 1976 г. профессор М.С. Цирюльников провел успешные экспериментальные и клинические исследования по перевязке маточных артерий на 2 уровнях и круглых связок матки с целью остановки акушерских кровотечений. В.М. Орлов и соавт. [1] подтвердили эффективность профилактической перевязки восходящих ветвей маточных артерий и маточно-яичникового анастомоза при консервативной миомэктомии у молодых женщин.
Нами также проведен эксперимент на 6 половозрелых крысах линии Wistar, из которых 2 были интактными и 4 находились в первые сутки после родов. При выполнении эксперимента соблюдены все требования Приказа МЗ СССР №755 от 12.08.77 «О мерах по дальнейшему совершенствованию организационных форм работы с использованием экспериментальных животных».
Под общим обезболиванием выполнялись лапаротомия, перевязка сосудов рогов матки на двух уровнях – на 0,5 и 3 см от угла матки с обеих сторон. Передняя брюшная стенка восстанавливалась послойно наглухо. Через 4-5 дней проводилась повторная лапаротомия с визуальной оценкой внутренних половых органов животных. Результаты эксперимента (рис. 3 и 4) свидетельствовали об отсутствии некротических изменений рогов матки как у интактных животных, так и родивших.
Рисунок 3. Интактная крыса на 4-е сутки после перевязки артерии рогов матки на двух уровнях с двух сторон (указано стрелками). Рисунок 4. Состояние рогов матки у родившей крысы на 7-е сутки после аналогичной перевязки артерий.
Проф. В.М. Орлов [1] свидетельствовал о наступлении и успешном завершении беременности тройней через 1 год после КС, сопровождавшегося перевязкой маточных артерий на двух уровнях. Из 13 пациенток, которым была произведена перевязка маточных артерий с профилактической целью, находившихся под наблюдением авторов статьи, беременность наступила у одной через 3 года после предшествующей операции – закончилась оперативными родами с благоприятным исходом.
Показаниями к профилактической перевязке маточных сосудов на двух уровнях могут быть факторы, способствующие гипотоническому состоянию матки после операции или нарушению гемостаза. К ним можно отнести следующие:
– перерастяжение матки (многоводие, многоплодие, гигантский плод);
– факторы, способствующие трофическим нарушениям миометрия (преждевременная отслойка нормально расположенной плаценты, высокий паритет родов, более 2 операций КС, эндометрит в анамнезе, состояние после консервативной миомэктомии до беременности или во время нее);
– нарушения в системе гемостаза;
– заболевания крови;
– риск развития синдрома диссеминированного внутрисосудистого свертывания крови (ДВС) или развернутый ДВС-синдром (преэклампсия тяжелой степени);
– предлежание плаценты (перевязка сосудов после извлечения плода и перед ее удалением);
– осложнения родов, способствующие гипотоническому состоянию матки (дискоординация родовой деятельности, длительная стимуляция окситоцином, затяжные роды, хориоамнионит в родах и др.);
– консервативная миомэктомия после извлечения плода;
– варикозная болезнь вен матки.
Следует помнить о том, что хирургическая профилактическая перевязка маточных сосудов не исключает медикаментозной профилактики гипотонического состояния матки утеротоническими средствами.
Таким образом, современные хирургические органосохраняющие методы являются высокоэффективными и необходимыми в протоколе борьбы с акушерскими кровотечениями и могут быть использованы в качестве профилактической меры при высоком риске кровотечения во время КС.
Источник
