Под родинкой лопнул сосуд

Слово нашему эксперту – врачу дерматологу-онкологу Института пластической хирургии и косметологии Екатерине Васильевой.
Хорошие и плохие
Родинки бывают самыми разными – светлые или темные, плоские или «возвышающиеся», поверхностные или заложенные в толще кожи, словом, всякие: и красивые, и безобразные. А что насчет опасности их перерождения, какие из них – самые «плохие»?
Врачи считают, что способность к перерождению в злокачественное образование гораздо выше не у тех родинок, с которыми мы рождаемся, а у тех, которые появляются на коже позже. И не обязательно это выпуклые или волосистые родинки, которые большинство из нас считают самыми «нехорошими». Чаще всего опасными могут быть как раз плоские образования. Перерождаются и родинки, расположенные на подошвах, ладонях, внутренней стороне плеч и бедер, и особенно на местах с повышенной травмоопасностью – например, если родинку на шее часто задевает воротник и т. д.
Имеет значение и размер родинок: средние, крупные и гигантские чаще могут переродиться в меланому. Поэтому, даже если такие родинки «живут» на незаметном месте и особых хлопот не доставляют, все-таки раз в год надо консультироваться по поводу них у дерматологов-онкологов.
Осторожно, провокаторы!
Что провоцирует процесс перерождения родинок? Прежде всего – инсоляции (пребывание на солнце). Бесполезно защищать родинки от вездесущих солнечных лучей полотенцем, панамой и уж тем более заклеивать пластырем – парниковый эффект наносит двойной удар. Не менее опасен и солярий, он абсолютно противопоказан тем, у кого много родинок на теле.
Дать толчок развитию опухоли может любая травма родинки. Поэтому, если вы задели ее ногтем, ненароком повредили каким-то острым предметом, обязательно покажитесь врачу.
Кстати, тем, у кого на теле много родинок, нужно мыться только мягкой губкой, а не жесткой мочалкой и тем более не тереть спину щеткой. Выступающие над поверхностью кожи родинки лучше всего осторожно мыть рукой.
Не пропустить угрозу
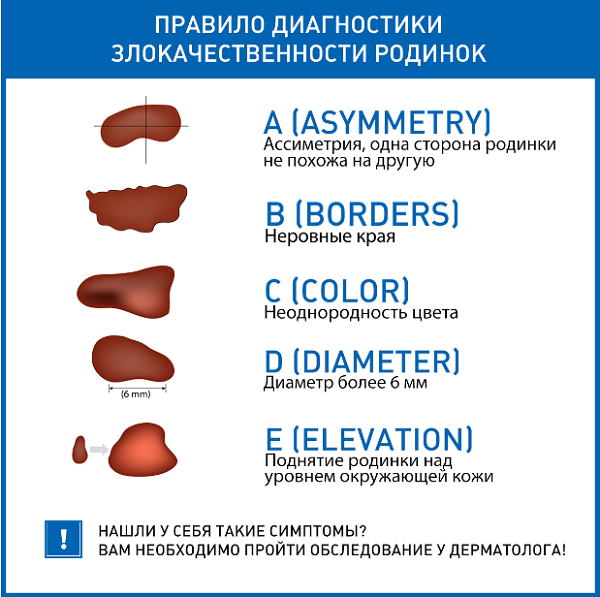
Существует пять признаков, о которых нужно знать каждому. Именно они могут просигналить о первых «нехороших» симптомах. Самообследование провести несложно:
● Проведите мысленно через центр родинки ось. Нормальные родинки «делятся» на равные половинки. Асимметрия – сигнал опасности.
● Осмотрите контуры родинки – при злокачественном перерождении края становятся зубчатыми.
● Проверьте, не меняет ли родинка цвет: нет ли вкраплений, прожилок.
● Следите за размером «подозрительных» (особенно больших родинок). Периодически измеряйте их диаметр линейкой и записывайте показания.
● Контролируйте любые изменения: размер, объем, текстуру. Если родинка вдруг начала кровоточить или стала болезненной – срочно к врачу!
● Раз в год «техосмотр» у дерматолога-онколога стоит проходить и тем, у кого много родинок и если они крупные. Желательно показаться врачу и после отдыха в жарких краях.
Удалить или оставить?
А если с родинками все в порядке, стоит ли их удалять?
Если родинка живет на «неудобном месте» – под бретелькой, на талии, на шее – и постоянно подвергается давлению или трению, то это бомба замедленного действия, которая может взорваться в любой момент, поэтому лучше удалить ее, пока она в спокойном состоянии.
А если ничто ей не грозит, но вы хотите избавиться от «особой приметы» по чисто эстетическим соображениям?
Пожалуйста, но все-таки окончательное решение будет за врачом, потому что к удалению есть и противопоказания. Например, удалять «неопасные» родинки нельзя при сердечно-сосудистых и аутоиммунных заболеваниях в тяжелой форме‚ иммунодефицитном состоянии‚ склонности к образованию келлоидных рубцов. И в период обострения хронических заболеваний – герпеса, аллергии, а также во время беременности.
Прощай, проблема!
Куда идти, как действовать, если хотите удалить родинку? Однозначно – не в косметический салон, а только к врачу
дерматологу-онкологу.
Опытный специалист определит состояние родинки визуально. В некоторых случаях для диагностики используется и специальное оборудование, которое дает возможность поставить точный диагноз. Если возникают «нехорошие» подозрения, обязательно назначается гистология – исследование удаленной ткани.
Какой метод лучше: электрокоагуляция, лазер или криодиструкция?
Криодиструкция (выжигание образования с помощью жидкого азота) используется только для удаления бородавок или папиллом – то есть образований вирусного происхождения, так как это не радикальное удаление. Родинка часто залегает глубоко в тканях, и если ее удалить не полностью, она может снова «прорасти».
Лазер иссекает родинку, но это более травматичная операция.
Самый предпочтительный метод – электрокоагуляция: ее главное преимущество в том, что после операции новообразование можно отправить на гистологическое исследование (ни лазер, ни жидкий азот не дают такой возможности). При электрокоагуляции проводится местная анестезия, а сама операция длится от 5 до 20 минут.
Что потом?
После удаления родинки на ее месте остается мини-рубчик, затем образуется корочка. В течение 1–2 недель, пока ранка не заживет, ее нужно будет несколько раз в день смазывать крепким раствором марганцовки или другими антисептическими и ускоряющими заживление средствами. В это время запрещается посещать баню или бассейн, принимать душ – ранку нельзя мочить. Если родинка была на лице, не стоит умываться – протирайте кожу ватным диском, смоченным очищающим лосьоном, осторожно наносите крем, а вот от декоративной косметики на некоторое время лучше отказаться.
Нельзя пытаться избавиться от корочки, пока она сама не отпадет, иначе заживление замедлится. Через 7–10 дней после операции желательно прийти на контрольный осмотр к врачу.
Источник
Ко мне нередко обращаются пациенты с различными образованиями на коже рук, ног, туловища, которые они считают проблемными. Иногда это всем известные родинки, иногда – различные образования сосудистого происхождения. Опасны ли эти явления, как их лечат, и надо ли лечить вообще?
Прежде всего, разберемся в предмете. Родинки или невусы – это врождённый дефект развития клеток кожи, которые закладываются еще во внутриутробный период развития человека. Кожа «запрограммирована» на появление невуса, но появиться он может в любом возрасте в течение всей жизни. По сути, родинка – это скопление неправильно сформированных клеток кожи. Чаще всего это патологические меланоциты – клетки, которые вырабатывают пигмент. Несмотря на такое происхождение, родинки не всегда бывают интенсивно окрашены, а иногда они даже обесцвечены.
В отличие от родинок, сосудистые образования бывают как врождёнными, так и приобретёнными. Если это врождённые образования, то речь, как правило, идёт о пороке развития сосудов, в первую очередь капиллярной дисплазии, называемой в народе «винное пятно». Приобретённые – как правило, либо гемангиомы – опухоли у детей раннего возраста, либо расширение мелких сосудов кожи, которые могут появляться у взрослых людей на разных участках кожи, чаще всего на лице и ногах.
Если говорить о родинках, то некоторые из них несут в себе потенциал возникновения злокачественных образований. В группе риска находятся люди, у которых большое количество пигментных родинок на теле, у кого в семье есть случаи заболевания раком кожи, кто злоупотребляет пребыванием на солнце или в солярии.
Если возникает опасение по поводу той или иной родинки, стоит получить консультацию дерматолога. А если родинка действительно оказывается злокачественной, обязательно следует удалить ее, строго соблюдая правила, причем некоторые родинки должен удалять только хирург.
Удалять можно почти все родинки. Но всегда ли целесообразно идти на эту меру? Стоит задуматься, действительно ли есть необходимость и, главное, что может быть после удаления?
Если вас смущает крупная родинка, которую вы находите безобразной, то удовлетворит ли вас некрасивый рубец, который может остаться после удаления?
Причин для удаления родинки может быть две: либо она представляет какую-то потенциальную опасность для здоровья, либо она мешает: например, подвергается трению или создает косметические проблемы. От родинок можно избавиться, только удалив их.
Что касается сосудистых образований, то практически все они успешно поддаются лечению. Причем на сегодняшний день методы лечения, как правило, являются не хирургическими, а терапевтическими, но все же в некоторых случаях требуется хирургическое вмешательство.
Практически все виды капиллярной дисплазии в результате лечения исчезают бесследно, лишь в редчайших случаях на коже остается еле заметное пятно.
Некоторые сосудистые образования могут появиться у женщин во время беременности из-за расширения поверхностных вен на ногах. Особенно это бывает в случаях патологической прибавки массы тела во время беременности, или у тех, чей вес после беременности остается избыточным. Возникновение родинок, в свою очередь, никак не зависит ни от беременности, ни даже от пола человека. Нарушения пигментации кожи, которые сопровождают беременность – это не родинки.
В заключение – общие рекомендации по профилактике. Для того, чтобы избежать опасных поворотов в развитии родинок, следует избегать инсоляции, то есть не находиться на солнце и не увлекаться солярием. Кроме того, солнечные ожоги и повреждения кожи приводят к расширению сосудов. Во избежание этого также не следует злоупотреблять алкоголем.
Источник
Многие доктора считают что родинка (пигментный невус, родимое пятно) — врожденная патология, независимо от того, когда образование проявилось. Сосудистое родимое пятно (гемангиома) появляется в результате нарушения в развитии и расширении кровеносных сосудов. К причинам появления таких невусов относят:
- неустойчивый гормональный фон (беременность, подростковый период, болезни эндокринной системы и прочие);
- наследственную предрасположенность, для которой характерно нарушенное развитие меланобластов;
- ультрафиолет, злоупотребление загаром под прямыми солнечными лучами или в солярии негативно отражается на состоянии кожи и активирует рост родимых пятен;
- воспалительные процессы и травмы кожного покрова (сыпь, дерматит, порезы и другие).
Виды образований
К наиболее распространенным у людей относятся кавернозные и капиллярные виды гемангиом. Однако всего выделяют 4 вида пигментно-сосудистых патологий:
 Сосудистые родинки могут быть на коже и под ней, а помимо сосудов включать ещё другие виды тканей.
Сосудистые родинки могут быть на коже и под ней, а помимо сосудов включать ещё другие виды тканей.
| Капиллярный (простой) | Пятно формируется на кожном покрове, отличается четким контуром и красными или синюшными оттенками. Бывает плоским или в виде уплощенного узла. Если на такую гемангиому надавить, то она блекнет, а потом опять становится первоначального цвета. |
| Кавернозный (пещеристый) | Невус формируется под кожей в виде бугристых узлов, которые состоят из кровяных полостей. Снаружи сосудистое образование покрыто кожей естественного или синеватого цвета. Во время надавливания пятно бледнеет. |
| Комбинированный | Для такого сосудистого невуса характерны признаки капиллярного и кавернозного вида. Родимое пятно состоит из подкожной и возвышающейся части. |
| Смешанный | В составе образования присутствует сосудистая и другая ткань (нервная, соединительная, лимфоидная). |
Симптоматика сосудистого невуса
Гемангиома кавернозного типа представлена в виде мягкого узловатого новообразования пурпурных или ярко-вишневых оттенков. Состоят такие сосудистые невусы из аномально увеличенных кровеносных сосудов. Вследствие этого некоторые новообразования склонны к кровоточивости, что в редких случаях приводит к самопроизвольному исчезновению родинки.
Капиллярные гемангиомы выглядят как большие, багрово-красные пятна. Величина таких доброкачественных сосудистых образований варьируется в пределах 1—10 см в диаметре. Этот вид родимых пятен причисляется к врожденным патологиям, которые выявляются у новорожденных. Капиллярные невусы у детей склонны к стремительному увеличению в первые месяцы жизни.
Осложнения
К самому вероятному и опасному осложнению, к которому приводят сосудистые невусы, относится трансформация их в злокачественное образование. При этом присутствует вероятность перерождения родинки в меланому — серьезную онкологическую болезнь. Запущенные стадии меланомы неизлечимы и приводят к смертельному исходу. К факторам риска, которые свидетельствуют о возможном перерождении относят:
- крупные врожденные родимые пятна;
- формирование родинок у взрослых и старых людей;
- невусы огромных размеров;
- регулярные новые образования на определенных участках тела;
- родимые пятна, которые расположены в травматических местах и местах трения с одеждой;
- воспалительные процессы кожи в области расположения гемангиомы.
 При травмировании увеличивается риск перерождения капиллярной родинки в раковую опухоль.
При травмировании увеличивается риск перерождения капиллярной родинки в раковую опухоль.
К тревожным симптомам, которые свидетельствуют о начале трансформации сосудистого невуса в злокачественное новообразование относятся:
- резкое увеличение гемангиомы;
- ощущение зуда или жжения в зоне кожного образования;
- резкая смена вишневых оттенков сосудистого невуса на черные или синие;
- проявление на родимом пятне бугристых формирований;
- размытые границы родинки;
- беспочвенное шелушение кожного покрова в районе кожного образования.
При проявлении хотя бы одного из вышеперечисленных признаков следует как можно быстрее попасть на консультацию к дерматологу. Не следует игнорировать рекомендации доктора по удалению родимого пятна. Устранение потенциально опасных сосудистых невусов сокращает вероятность появления опасных последствий в будущем.
Терапевтические меры
В большинстве случаях капиллярная гемангиома не требует специальных терапевтических мер и оперативного вмешательства из-за склонности таких невусов самостоятельно исчезать к 7-ми годам. По показаниям (например, расположение сосудистого образования в области глаз) доктор приписывает гормональные препараты в качестве терапии капиллярного невуса. В случаях, когда устранение родимого пятна не избежать, удаление проводят одним из таких методов:
- хирургическое иссечение;
- криодеструкция;
- электрокоагуляция;
- лазерная методика;
- радиохирургия.
У каждого метода удаления есть свои преимущества и недостатки. Дабы оптимально выбрать способ удаления проблемного образования, следует пройти тщательное обследование и провести дополнительные лабораторные исследования. По результатам диагностических процедур доктор подбирает наиболее эффективную методику по удалению сосудистого невуса для конкретного случая. В вопросе родимых пятен медлить нельзя, иначе последствия могут быть опасными и непоправимыми.
Источник: https://stoprodinkam.ru/obrazovaniya/nevusy/sosudistyj-nevus.html
Удаление сосудистых родинок
Удаление сосудистых родинок — самый эффективный способ предотвращения их перерождения в злокачественные образования. Процедуру должен проводить только врач соответствующей квалификации. Используются разные методы, которые выбираются после консультации и осмотра. Ни в коем случае нельзя сдирать, царапать или иным способом намерено травмировать родинки.
Сосудистые родинки — это ангиомы или гемангиомы. Их называют по-разному: красными, сосудистыми звездочками. В отличие от обычных коричневых родинок, которые представляют собой новообразования, сосудистые — это скопление разросшихся капилляров. Если патология выраженная, то это называется винным пятном, которое может быть бордового или синего цвета. Зачастую гемангиомы появляются в детстве, а позже самопроизвольно исчезают.
Красные точки, которые мы видим на поверхности кожи, — это только малые части. В глубоких слоях кожного покрова могут быть крупные полости. Если повредить верхнюю часть, то легко спровоцировать кровотечение. Обычно его трудно остановить, а в результате травмы у пациента развивается болезненный синдром. Травма также приводит к увеличению размеров ангиомы.
Показания к срочному удалению сосудистых родинок:
- быстрое увеличение размеров,
- обширное поражение,
- кровотечение, образование язвочек.
Лучше удалить родинки, если они находятся в местах, которые часто травмируются:
- ладони с обеих сторон,
- стопы,
- голова и шея.
Процедуру не проводят при:
- декомпенсированной стадии сахарного диабета,
- иммунодефицитах,
- беременности,
- онкологических заболеваниях,
- герпесе в активной форме,
- ранках или воспалительных процессах в области родинок,
- менструации,
- после загара.
Лучше сеансы в принципе не планировать на летний период. Разумеется, посещать солярий также нельзя в ближайшие недели.
Для удаления точечных родинок используются следующие методы:
- электрокоагуляция,
- криодеструкция,
- склеротерапия,
- лазерное удаление.
Если пациент медлил с обращением при увеличении сосудистого пучка, то показаны более агрессивные методы, например, криодеструкция — использование жидкого азота. Проводят также склерозирование — прицельные инъекции 70-процентного спирта, который приводит к асептическому воспалению и рубцеванию сосудов. Лечение может включать прием гормональных препаратов.
Данные способы оставляют рубцы. Лазерное удаление дает наилучшие результаты. Профессиональное проведение процедуры следов не оставляет. Используется специальный углекислотный лазер. Им удаляют лишние ткани слоями, максимально точно. Здоровая кожа термически и механически не травмируется. К преимуществам лазерного удаления сосудистых родинок и новообразований относят:
- бескровность,
- бесконтакность,
- бактерицидный эффект,
- визуальный контроль процесса.
Удаление проводят под небольшой местной анестезией аппликационного или инфильтрационного типов.
При определенном расположении ангиом лазерный метод — единственный. Так, другие способы опасны при удалении сосудов на веках, в уголках глаз, на шее, губах.
Стоимость процедуры с использованием лазера зависит от количества, размера родинок.
Специалисты в медицинском центре в Марьино «Евромед С» используют самые безопасные для пациентов методы. Большой опыт и высокий уровень профессионализма врачей обеспечивают высокий уровень безопасности. Соблюдайте рекомендации специалистов по уходу за ранками — риск появления шрамов будет минимальный.
Источник: https://www.euromeds.ru/articles_977.htm
Сосудистый невус

Невус, («винное пятно», пигментное пятно, родинка) – это специфический порок развития, доброкачестенное новообразование, появляющееся на коже или (гораздо реже) на слизистых оболочках человека.
Структура образования – так называемые невусные клетки, образующиеся в процессе патологических изменений в клетках-мелантоцитах, которые синтезируют фермент меланин, обеспечивающий коже человека нормальную пигментацию. В большинстве случаев невусы возникают сразу после рождения ребенка, либо в первые годы его жизни. Гораздо реже аномальные пигментные пятна могут появляться на коже человека в молодом, зрелом или преклонном возрасте. Обусловлено это такими факторами, как влияние солнечной радиации, воздействие на организм токсических веществ, радиационное облучение, гормональные сбои и проч.
Гемангиома или сосудистый невус – результат аномального развития и разрастания кровеносных сосудов. Среди всего многообразия невусов чаще всего можно встретить два вида гемангиом – кавернозную и капиллярную.
Характерные признаки гемангиом
Гемангиома кавернозная представляет собой мягкое узловатое новообразование пурпурного или ярко-вишневого цвета. Состав такого сосудистого невуса – патологически увеличенные кровеносные сосуды. Наиболее распространенные причины возникновения – врожденная патология.
Из-за аномально увеличенных размеров сосудов в некоторых случаях кавернозная гемангиома может кровоточить, после чего происходит (редко) её частичное, самопроизвольное исчезновение. Методы лечения – хирургическое иссечение, электрокоагуляция.
Второй вид сосудистого невуса — гемангиома капиллярная — выглядит как большое, багрово-красное пятно. Размеры такого доброкачественного новообразования могут варьироваться в границах от 1-го до 10 см в диаметре. Относится также к патологии врожденного тип. Появляется при рождении, имеет склонность к быстрому росту в течение первых месяцев жизни ребенка.
Специального лечения и хирургического удаления, как правило, капиллярный невус не требует, поскольку в большинстве случаев исчезает самостоятельно к семи годам. Кроме того, при скальпельном иссечении существует вероятность образования на коже заметных шрамов и обширных рубцов. При необходимости (если невус расположен вблизи глаз) врач назначает в качестве лечения капиллярной гемангиомы гормональную терапию.
Возможные осложнения
Самое вероятное и опасное осложнение присутствия на коже человека врожденного сосудистого невуса, а также невусов других типов – это перерастание их в злокачественную опухоль. При этом есть риск преобразования пигментного пятна в меланому, которая относится с самым серьезным онкологическим заболеваниям. В запущенных стадиях меланома неизлечима и может привести к летальному исходу.
Существуют определенные факторы риска, свидетельствующие о возможном озлокачествлении невусов. К ним относятся:
- — наличие на теле очень крупных невусов при рождении;
- — образование невусов в зрелом возрасте и старости;
- — гигантские размеры невуса;
- — постоянное образование на различных участках тела новых родинок и сосудистых невусов;
- — новообразования, расположенные в анатомических зонах, которые все время подвергаются трению об одежду;
- — воспаление кожных покровов в области невуса.
Тревожными симптомами, говорящими о начале перерождения гемангиомы в злокачественную опухоль являются:
- — стремительный рост невуса;
- — зуд, покалывание, жжение, неприятные ощущения в районе новообразования;
- — быстрое изменение вишневого оттенка невуса на черный или синий цвет;
- — появление на поверхности пятна характерной бугристости;
- — нечеткие формы невуса;
- — беспричинное шелушение кожи.
Если хоть один из этих признаков проявляется, нужно немедленно обратиться за помощью к профессиональному специалисту и без промедления провести лечение, то есть удалить невус одним из общепринятых способов.
Источник: https://www.megamedportal.ru/articles/dermatologiya/sosudistyj-nevus.html
Источник
