Сколько живут после шунтирования сосудов сердца статистика

“Сколько живут после шунтирования сердца”- один из самых важных вопросов для тех, кому оно предстоит. Скорее всего, человек, задающий такой вопрос, имеет в виду, что прекращение жизни произойдет именно по причине атеросклероза сосудов сердца. Тех самых бляшек, из-за которых и пришлось делать операцию АКШ. Иначе говоря, на сколько лет хватит лечебного эффекта от операции.
Небольшой спойлер. Я пишу про свой личный опыт, операция у меня была в 2013 году. На январь 2019 года могу достоверно утверждать только то, что после шунтирования прошло почти 6 лет. Успел за эти годы серьезно втянуться в спортивный образ жизни и много еще чего, в том числе “разобраться” с диабетом второго типа. Сейчас нахожусь в хорошей форме, несколько раз за лето пробегаю дистанцию 25 км.
Правда в том, что точно Вам на вопрос: “Сколько живут после шунтирования” никто не ответит, а если ответит, то это или Бог, или обманщик. Это все равно что спросить прохожего: “Вы не подскажете, когда я умру?”. Есть, наверное и статистика продолжительности жизни после шунтирования, но и она не может быть точна. И вот почему.
Причины неточной статистики
1. Сама операция шунтирования довольно молодая. Большинство из нас узнало о такой операции в 1996 году, когда ее назначили Б.Н.Ельцину, президенту РФ. Массово ее стали делать не так уж и давно. Даже в начале 2000-х это еще была редкость. В 2013 году в миллионном городе Самара, в Клиниках СамГМУ,где мне довелось оперироваться, ее делали 2-3 пациентам в день. Отнимите из числа дней в году выходные дни и период летней жары 2,5-3 месяца, когда операции не проводятся и получится довольно скромный результат.
2. Наблюдение за пациентами после операции, это вообще большая редкость. Прооперировали, выписали или отправили на инвалидность и забыли. Пациент переходит под наблюдение кардиолога по месту своего жительства. Это как правило кардиолог поликлиники. Тут можно долго и много писать о том как мы все довольны работой узких специалистов поликлиники и ее самой в том числе, но делать я этого не стану. Наверное у каждого сформировалось свое мнение по этому поводу.
Но факт в том, что если пациент в очередной раз вдруг не придет к кардиологу из-за того, что уже отправился на прием туда, где нет поликлиник, суеты и болезней, то какая вероятность, что будет точно определена причина смерти? Может быть причина смерти к атеросклерозу никакого отношения не имеет, а может и вовсе человек не скончался, а в другую страну например, переехал.
Статистика, взятая из интернета
Просмотрел несколько сайтов, ссылающихся на “некие исследования” о продолжительности жизни поле шунтирования, но никаких данных о самих исследованиях. Неизвестно, кем они проводились, на каких группах людей (по возрасту, региону проживания и т.д.). Деталей в таких статьях не указывают.
Знаете, печально, но скорее всего, это просто очередное “бла-бла-бла”. Сайты чего-то там продают или рекламируют, у них свои цели, они привлекают публику как могут, у нас же цель разобраться и понять суть вопроса.
Есть правда и вполне достоверные источники, вот что рассказывает о себе писатель Джозеф Пискателла спустя 33 года после АКШ. Такие примеры вдохновляют!
Как шунтирование влияет на продолжительность жизни
1.Улучшение кровоснабжения сердечной мышцы.
Влияние шунтирования на продолжительность жизни
Если операция прошла хорошо и эффект ради которого она делалась достигнут, то вывод очевиден. Главный результат операции-это улучшенное кровоснабжение самого сердца. А раз оно лучше снабжается кислородом и питанием, то соответственно, и износ меньше, и служит дольше.
2.Снижение риска инфаркта.
Риск инфаркта снижается в разы, так как инфаркт миокарда это не что иное, как отмирание(рубцевание) сердечного сегмента в следствие резкого недостатка в его кровоснабжении. Инфаркт не редко бывает с летальным исходом, особенно, когда он уже не первый на боевом счету, так что и здесь вывод очевиден. Шунтирование снижает риск внезапного ухода по причине обширного инфаркта.
3.Борьба с атеросклерозом.
Шунтирование дает возможность вести подвижный образ жизни, укреплять свою физическую форму. Собственно, это пожалуй то, ради чего и стоит его делать. Ведь к атеросклерозу приводит сидячий, малоподвижный образ жизни. И если его не изменить, то все повторится снова.
4.Восстановление угнетенных сегментов миокарда.
Это не гарантированное следствие операции. Хотя, а что вообще в нашей жизни гарантировано?
Сегменты были по сути уже “мертвые”. Да, это был неожиданный бонус , когда оказалось, что такое “оживление” происходит после операции.
Так сложилось, что до шунтирования никто об этом не говорил. Возможно, чтобы не плодить ненужных ожиданий. Что может быть хуже неоправданных надежд? А так, не знал, да и не знал. Узнал спустя пару недель после АКШ, когда делали очередное ЭХО. Два сегмента “ожили” благодаря тому, что кровоток к ним нормализовался. Кроме того, мне сказали, что бывают, случаи и более позднего восстановления работы угнетенных сегментов сердца.
Какую пользу принесло мне шунтирование сердца
Я пишу на основании личного опыта, поэтому только факты:
- Восстановились два из угнетенных сегментов сердца.
- Появилась возможность вести физически активный образ жизни.
- Нормализовалось артериальное давление.
- Вес тела пришел в норму.
- Уровень сахара в крови понизился.
Спросите, какая связь, между шунтированием и уровнем сахара в крови? Прямая! И связывает их физкультура, подвижный образ жизни.
Возможность вести физически активный образ жизни
В конце концов, ведь главный двигатель к атеросклерозу и АКШ это обездвиженность, уж простите за тавтологию. Медленно, но уверенно, под постоянным контролем, начал бегать.
В конце концов разбегался до такой физической формы, которая на шестом десятке жизни позволяет чувствовать себя как в 25. Конечно, это не спортивный бег, это пробежки трусцой. Пока. Между тем, спустя три года после операции физическая форма стала такая, что в любой день независимо от усталости предыдущего дня я уже мог бежать 10 километров. Утренняя десятка стала для меня привычна, как чашка кофе.
Последствия активного образа жизни
Можно сказать, что организм помолодел. Вообще, после слова “помолодел” и говорить то как бы нечего. Достаточно глубоко вникнуть в суть.
Просто представьте, что это не пустые слова, а свершившийся факт. Интересно, что бы Вы дали, за то, чтобы скинуть лет так 5 или 10?
Между тем, вот как выглядят побочные эффекты физической активности:
- Пришел в норму и стал стабильным вес тела.
- Уровень сахара в крови пришел в норму.
- Артериальное давление нормализовалось до стабильного 125/60. И это после многолетней гипертонии!
Полностью ушел избыточный вес
Его просто нет ни грамма, ни то что килограмма. А это легкость. Легкость движения, легкость на душе, легкость жизни.
- Позвоночнику не надо больше нести на себе эту лишнюю тяжесть, эти жировые ткани, ему легко!
- Сердечно-сосудистой системе не надо снабжать бесполезный жир кислородом и прочим питанием, сердцу легко!
- Пищеварительной системе не надо возиться с лишней едой, чтобы добыть из нее питание для лишнего же жира. Ей легко!
Продолжать можно до самых мелких деталей, можете сами это сделать.
Уровень сахара в крови стал нормальным
Диабет второго типа-это предмет моей особой гордости. Потому, что получилось добиться стабильной компенсации. Работу с диабетом я начал за несколько лет до операции и успехов достиг очень хороших, научившись правильно составлять диету.
Не хватало тогда чего-то, то ли ума, то ли такой хорошей встряски, какой послужила АКШ, чтобы к диете добавить достаточную подвижность. И вот, наконец, после аортокоронарного шунтирования все сошлось в одно!
Четыре года ушло на то, чтобы добиться полной компенсации диабета 2 типа. Да, если у Вас есть такой диагноз, то не верьте тому, что от него нет избавления. Собственно, лучше не верить, что это заболевание в принципе. Потому, что это не совсем болезнь. Это нарушение обмена веществ, нарушение углеводного обмена, следствием которого является избыточное количество глюкозы в крови. Понимаете? Нарушение. Это как поломка, которая нуждается в ремонте. Это не приговор, как я думал в далеком 2008 году, когда был госпитализирован с ацетоном в моче.
Лирическое отступление, которое наверняка будет Вам полезно для понимания того как связаны атеросклероз и диабет.
Диабет второго типа и атеросклероз
Кстати, ведь именно диабет и привел меня к шунтированию. Это парадокс. Парадокс в том, что по сути, благодаря шунтированию получилось наконец таки полностью компенсировать диабет.
Главная проблема при диабете-это нарушения питания сосудов, особенно мелких сосудов, куда из-за загущения крови еще и кровоток ослабевает. Сосуды становятся ломкими, повреждаемыми, теряют эластичность, ослабевают, одним словом. Организм их “латает” как может. В местах особенно опасных повреждений накладывает на них “заплатки” из липкого холестерина (как герметиком). И вот Вам: “Здравствуй, атеросклероз сосудов!”. И никакое снижение холестерина тут ничего не даст. Сколько мало бы не было липопротеинов в крови, организм все равно будет продолжать “латать” сосуды, ибо это намного меньшая из бед, чем внутреннее кровотечение, которое произойдет, если артерия даст таки течь.
По сути бляшки, которые мы так не любим-это попытка спасти себя, как это делает само наше тело. Наверное, в деревянной лодке тоже некрасиво бы смотрелись грубо заткнутые тряпками течи. Но когда лодка начинает давать течь, то лодочник не задумывается, конопатить ее или нет. Он понимает, что если не затыкать щелей, то течь приведет к тому, что он погибнет. Поэтому, сколь бы мало тряпок или пакли у него не будет под рукой, он все потратит, чтобы уж если и тонуть, то не сейчас, не сразу. Так и наш мудрый организм понимает в каких местах ослабленные сосуды могут лопнуть, и чтобы не погибнуть, чинит эти места, укрепляет их холестериновыми пластырями, а затем еще и кальцинирует их еще для пущей прочности.
Шунтирование в аналогии с лодкой, раз уж стал проводить такую аналогию, можно представить как срочный ремонт. Лодочник увидел, что дело совсем худо, что пару досок уже невозможно конопатить, и затащив лодку на островок оторвал от верней части борта пару еще крепких досок(вены из ноги) и приладил их вместо тех, в днище, которые уже готовы, чтобы окончательно развалиться.
Конечно, это уж очень упрощенное представление о диабете и атеросклерозе, но когда Вы хотите увидеть большую картину в целом, то отходите приличное на расстояние, а детали рассматриваете наоборот, находясь вблизи. Так вот в целом картина атеросклероза с приличного расстояния так примерно и выглядит. О деталях тоже постараемся поговорить, вот только подойдем поближе.
Заключение
Шунтирование косвенно, но увеличивает продолжительность жизни, снижая риски инфарктов и улучшая работу сердечно-сосудистой системы человека в целом.
После АКШ могут восстановиться угнетенные сегменты сердца, хотя бы один, и это очень здорово!
Шунтирование улучшает качество жизни, позволяет заниматься физической активностью (без фанатизма).
Источник
Одной из самых распространенных кардиологических операции является шунтирование сердца. Такое хирургическое вмешательство снижает риск инфаркта миокарда, уменьшает нагрузку на больной орган, но прибегают к нему, только когда результата от других методов лечения нет. Поэтому многим, кто, так или иначе, сталкивается с подобной операцией, хочется знать, сколько живут после аортокоронарного шунтирования сердца и какие могут случиться осложнения.
Особенности операции
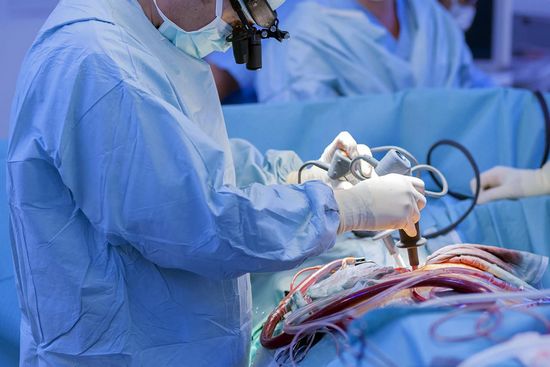
Такую процедуру назначают лицам, имеющим проблемы с кровообращением в сосудах сердца. В ходе операции специалист прикрепляет концы здорового сосуда к аорте и коронарной артерии ниже зоны ишемии, чтобы создать обходной путь для кровотока – вот что такое шунтирование сердца. Сколько живут после операции, зависит от множества факторов:
- история болезни (с чем именно пациент попал на хирургический стол?);
- возраст пациента (преимущественно от этого зависит переносимость операции);
- соблюдение рекомендаций врача;
- техника проведения операции (насколько квалифицированным был хирурги и не допустил ли ошибок).
Если шунтирование сердца проводилось планово, значит состояние больного до этого было стабильным. В таком случае летальность находится в пределах 0,2%. А вот при экстренном оперировании шансы, что человек будет жить так же, как и до болезни, ниже, и в 7% случаев существенно отодвинуть летальный исход не получается.
У лиц с плановым шунтированием прогнозы при следовании рекомендациям врача такие:
- 15% живут еще около 30 лет;
- 40% пациентов живут 20 лет.
Но при этом за указанный срок придется сделать операцию повторно 1-2 раза, поскольку шунт рассчитан всего на 10 лет. Если же человек подвергается регулярным физическим нагрузкам, то эта цифра уменьшается. При этом некоторым пациентам (по статистике это 7-8%) могут после операции дать инвалидность, однако через год после плановых обследований её обычно снимают. Человек возвращается к полноценной жизни, он абсолютно работоспособен.
Осложнения и последствия

До момента заживления тканей пациент может испытывать боли в грудной клетке и чувство дискомфорта, а также жаловаться на кашель. Эти моменты являются естественными во время реабилитации. Редко развивается воспаление на участке, откуда взяли сосуд для шунта, или в месте шва, но это должно пройти при регулярном применении антисептических препаратов. Более тяжелые осложнения:
- длительное кровотечение;
- закупорка сосуда-шунта.
В этих ситуациях требуется срочно вызвать врача. Не исключено повторное проведение операции.
У лиц, которые имеют в анамнезе сахарный диабет, гипертонию, атеросклероз, патологии почек, также возникают осложнения после операции, которые требуют лечения:
- инфицирование раны;
- тромбоз сосудов нижних конечностей;
- нарушения кровообращения в мозге;
- анемия;
- келоидные рубцы;
- аритмия;
- инфаркт;
- остеомиелит.
У лиц, которые имеют описанные патологии и осложнения также повышен риск смерти после операции до 10%.
Как прожить после шунтирования сердца дольше?
Из стационара пациента выписывают примерно через 7-10 дней, если нет никаких осложнений. В это же время снимают швы. В идеале реабилитацию проходить в специальном центре, чтобы повысить шансы на хороший исход, но можно это делать и дома. На полное заживление тканей уйдет примерно 6-8 месяцев, на протяжении которых человек носит специальный бандаж, фиксирующий грудину. Отеки ног предотвращает компрессионное белье, которое выписывает врач.
Человеку, перенесшему шунтирование сердца, противопоказан подъем тяжестей. Кроме того, об интенсивных физических нагрузках придется забыть.
Легкие прогулки больному разрешают еще в стационаре, их длительность здесь и после согласовывают с лечащим врачом. Что касается образа жизни, то через год умеренную физическую активность себе не только можно, но и нужно давать, чтобы предотвратить проблемы с кровообращением и тренировать сердце. Сначала для восстановления организма пациент будет проходить курсами лечебную физкультуру.
В первые месяцы после операции человеку рекомендовано спать на спине или боку, верхнюю часть туловища немного приподнять. На живот переворачиваться нельзя. В положении лежа нежелательно проводить больше 10 часов.
Все лекарства, которые человек принимал до операции, ему придется продолжать пить, поскольку шунтирование не влияет ни на что, кроме нарушения кровотока. Если человек попал на хирургический стол из-за атеросклероза, его холестерин и бляшки никуда не денутся. Лекарства помогут устранить болезнь и предотвратить осложнения.
Немаловажным моментом в реабилитации и дальнейшем прогнозе на жизнь является питание. Шунтирование только помогает кровообращению пойти по правильному пути, но не исключает новых рецидивов болезни. Человеку запрещены топленые масла, маргарин, жареные блюда, рыба, газированные напитки и фастфуд. Количество соли снижают до 5 г в сутки. В рационе должны присутствовать:
- апельсиновый свежевыжатый сок в объеме 200 мл, можно с добавлением морковного или яблочного (по 50 мл);
- отварная говядина, гречка и печень, чтобы предотвратить анемию;
- ежевика и клюква;
- миндаль, грецкие орехи;
- твердый сыр, молоко 0% жирности;
- оливковое масло холодного отжима (1-2 ч. л. в сутки).

Обязательно употребляйте свежие овощи и фрукты. Можно пить некрепкий чай, кофе без добавок. От алкоголя придется отказаться на всю жизнь, как и от сигарет. Хотя некоторые источники утверждают, что красное сухое вино в небольших дозах положительно скажется на состоянии крови. Однако этот вопрос всегда решается в индивидуальном порядке с врачом.
Читайте также:
- Сколько восстанавливается печень?
- Болезнь Паркинсона: сколько с ней живут?
- Сколько действует флюорография по времени?
На то, сколько живут после операции шунтирования сердца, влияет множество факторов. Она призвана продлить этот срок у пациентов с тяжелыми кардиологическими болезнями, однако если человек не приложит собственных усилий, все действия хирурга будут впустую. Шунтирование – шанс практически начать все с нуля, поэтому пересмотрите после операции свой образ жизни и строго соблюдайте рекомендации врача.
Статья принадлежит сайту mnogoli.ru При копировании активная, индексируемая ссылка на источник обязательна.
Источник
Наличие ишемической болезни сердца с выраженной клинической симптоматикой в виде загрудинной боли и одышки служит частым поводом для обращения к кардиологу. Радикально решить проблему помогает оперативное вмешательство. Тактика выбора для некоторых подобных пациентов – аортокоронарное шунтирование сердца. Это вмешательство, в процессе которого суженный и закупоренный бляшками сосуд меняют на трансплантат с вены ноги. В результате восстанавливается кровоток в миокарде, а больному сохраняют жизнь.
Показания и противопоказания к проведению
В основе ИБС как правило лежит атеросклероз коронарных артерий. На их стенках накапливается холестерин, образуются бляшки, нарушающие проходимость сосудов. Сердце получает недостаточный объем кислорода с током крови, и человек чувствует боли в груди по типу стенокардии. В народе это состояние известно как грудная жаба. Оно проявляется давящими, сжимающими, жгучими кардиалгиями приступообразного характера, поначалу связанными с физической нагрузкой или сильным волнением, а в дальнейшем возникающими и в покое.
Показание к операции коронарного шунтирования стенозированных сосудов сердца – необходимость восстановления кровотока в миокарде при таких заболеваниях:
- прогрессирующая, постинфарктная и стенокардия напряжения;
- инфаркт миокарда.
Подобные состояния требуют выполнения коронаровентрикулографии (КВГ) перед выбором тактики действий.
Аортокоронарное шунтирование (АКШ) выступает методом выбора, если при КВГ обнаружено:
- гемодинамически значимый стеноз венечного сосуда сердца (сужение более чем на 75%), в том числе ствола левой коронарной артерии;
- одновременное поражение нескольких веток русла;
- дефект ближних отделов правой межжелудочковой ветви;
- сохраненный диаметр артерии составляет менее 1,5 мм.
Поскольку шунтирование на сердце требует от организма хороших восстановительных возможностей, оно имеет ряд противопоказаний. К ним относятся тяжелые соматические заболевания:
- печени (цирроз, хронический гепатит, дистрофические изменения) с выраженной печеночно-клеточной недостаточностью;
- почек (почечная недостаточность последних стадий);
- легких (эмфизема, тяжелая пневмония, ателектаз).
А также:
- декомпенсированный сахарный диабет;
- неконтролируемая артериальная гипертензия.
Возраст больных сам по себе – не противопоказание к шунтированию сердца, когда нет тяжелых сопутствующих болезней.
Перечисленные показания и противопоказания доктор рассматривает комплексно, определяя степень операционного риска и решая, как действовать дальше.
Шунтирование после инфаркта миокарда
Данная операция при коронарном синдроме является одним из вариантов радикального лечения пациента. Ее проводят в случаях, когда состояние венечного сосуда не позволяет поставить стент или при ретромбозе установленного устройства (в такой ситуации у больного извлекают артерию вместе с пружинкой и на ее место имплантируют шунт). В остальных случаях преимущество выбора всегда за малоинвазивной методикой (стентирование, баллоннирование и прочими).
Методики и техника выполнения
Шунтирование – полостная операция, предполагающая образование дополнительного пути кровотока к сердцу, минуя пораженные сегменты венечных артерий. Оперируют и в плановом, и в экстренном порядке. Существуют два метода создания анастомозов в кардиологической хирургии: маммарокоронарный (МКШ) и аортокоронарный (АКШ). При аортокоронарном пути как субстрат замены используют большую подкожную вену бедра или вены голени, а при МКШ – внутреннюю грудную артерию.
Последовательность действий
- Выполняют доступ к сердцу (как правило через разрез грудины).
- Одновременный со стернотомией забор трасплантатов (изъятие сосуда с другой части тела).
- Канюляция восходящей части аорты и полых вен, подключение аппарата искусственного кровообращения АИК (заключается в перекачивании через специальный прибор – мембранный оксигенатор, который насыщает венозную кровь кислородом, при этом позволяя миновать аорту).
- Кардиоплегия (остановка сердца путем охлаждения).
- Наложение шунтов (сшивание сосудов).
- Профилактика воздушной эмболии.
- Восстановление сердечной деятельности.
- Ушивание разреза и дренирование перикардиальной полости.
Затем проверяют функционирование анастомоза при помощи специальных методик. Иногда делают малоинвазивную операцию без подключения АИК. Ее выполняют на работающем сердце, она грозит меньшим риском осложнений и сокращенной продолжительностью восстановления. Однако этот вид вмешательства требует чрезвычайно высокой квалификации хирурга.
Подробнее о технике выполнении АКШ смотрите видео в блоке ниже.
Ранний послеоперационный период
После операции пациент несколько дней лежит в палате реанимации. В этот период наблюдают за жизненно важными показателями, обрабатывают швы антисептическими растворами, промывают дренажи. Каждый день выполняют анализ крови, регистрируют кардиограмму, измеряют температуру тела. Поначалу естественное явление – незначительная лихорадка и кашель. После отключения аппарата ИВЛ пациента обучают дыхательной гимнастике, чтобы эффективно выводить жидкость из легких и предотвратить застойную пневмонию. С этой же целью больного часто поворачивают в стороны и несколько раз выполняют рентгенографию ОГК. Пациент получает необходимые лекарства.
Если состояние стабильно, а жизни пациента ничего не угрожает, его переводят в общую палату, чтобы далее наблюдать и восстанавливать после шунтирования сердца. Постепенно расширяют двигательный режим, начиная с ходьбы возле кровати, по коридору. Обрабатывают участки послеоперационных ран. Больной носит эластичные чулки для уменьшения отека голени. Перед выпиской снимают швы с грудной клетки. Срок нахождения в больнице колеблется в пределах недели и более.
Реабилитация
Восстановление после операции представляет собой комплекс мероприятий, направленных на возвращение к повседневной жизни, адекватным физическим нагрузкам и профессиональной деятельности.
Весь период делят на несколько этапов:
- Стационарный период направлен на расширение двигательного режима. Пациенту разрешают садиться, потом стоять, ходить по палате и т. д., каждый день увеличивая нагрузку на сердце под строгим контролем персонала.
- Длительное наблюдение. После выписки из кардиологического центра продолжается восстановление после операции шунтирования сосудов сердца в домашних условиях. Пациент, как правило, находится на больничном листе, чтобы избежать перегрузок и простуд. Вернуться к работе можно не раньше чем через шесть недель после выписки (срок устанавливают индивидуально). Водителю или строителю его обычно продлевают еще до трех месяцев. Больной должен посещать участкового врача и кардиолога через 3, 6 и 12 месяцев после вмешательства. Во время каждого визита ему выполняют ЭКГ, определяют биохимический спектр липидов, общий анализ крови, при необходимости — рентгенографию органов грудной клетки. Основной принцип реабилитационного процесса на этом этапе заключается в модификации образа жизни. Понятие подразумевает полноценный сон (не менее 7 часов), частое дробное питание с обязательным включением в диету полиненасыщенных жирных кислот, отказ от курения и злоупотребления алкоголем, достаточная физическая активность, поддержание нормальной массы тела (окружность талии у женщин <80 см, у мужчин <94 см). Несмотря на значительное улучшение самочувствия и исчезновение боли в груди, больному нужно придерживаться постоянного приема некоторых медикаментов. К ним относятся препараты, разжижающие кровь, уменьшающие уровень холестерина и антигипертензивные средства.
- Санаторно-курортный. Пациентам рекомендовано пройти курс оздоровления в специализированном заведении. Комплексная программа обычно включает кардиотренировки, ЛФК и физпроцедуры.
Возобновление проходимости сосудов методом АКШ, как правило, значительно улучшает качество жизни пациентов: исчезают приступы стенокардии, снижается вероятность инфаркта после шунтирования, восстанавливается трудоспособность. Необходимость в медикаментах сводится к профилактическому минимуму. Однако стоит отметить, что риск повторных тромбозов существует, и только при соблюдении рекомендаций по поводу образа жизни удастся надолго сохранить здоровье.
Сколько живут после операции?
Длительность жизни после вмешательства — довольно индивидуальный параметр, который зависит от объема пораженного миокарда и длительности пребывания сердечной мышцы в условиях ишемии. Большую роль играет наличие сопутствующих заболеваний, таких как сахарный диабет и гипертоническая болезнь. В среднем, пациенты после АКШ живут от 5 до 25 лет, но статистика в этом вопросе — фактор не ключевой, важным моментом является конкретное состояние организма человека, о котором ведут речь.
Осложнения
Осложнения после шунтирования могут возникать во время операции и после выписки. Как указывалось выше, риск неблагоприятных последствий оценивают перед вмешательством, он зависит от фонового состояния организма. К наиболее частым проблемам относят:
- острую почечную недостаточность;
- тромбоз;
- остановку сердца;
- нарушения ритма;
- инфаркт миокарда;
- инфицирование, в том числе сепсис;
- пневмонию;
- кровотечение;
- перикардит и тампонаду сердца;
- отек легких;
- кардиогенный шок;
- невроз.
Отдаленное осложнение – стеноз шунтов из-за несоблюдения рекомендаций врача. В таком случае проходимость сосудов снова утрудняется, возникает типичная клиническая картина стенокардии. Такая ситуация требует повторного аортокоронарного шунтирования.
Отзывы пациентов после шунтирования
Существует большое количество методик восстановления кровообращения в сердечной мышце: стентирование, баллонирование и прочие. Шунтирование – самая радикальная из возможных техник, разрешающая возобновить кислородное питание, заменив сосуд. Пациенты, которым выполняют подобное вмешательство, всегда ощущают улучшение состояния. Оно связано с полным исчезновением симптомов, повышением переносимости физических нагрузок и качества жизни. Мы никогда не рекомендуем отказываться от проведения этой процедуры в случаях, когда для нее имеются аргументированные показания, ибо только таким способом у больного появляется шанс на выздоровление.
Стоимость в России и других странах
Цена на процедуру достаточно высока: в зарубежных клиниках операция может стоять от 8 до 40 тысяч долларов, в отечественных кардиологических центрах — от 100 до 300 тысяч рублей. Граждане РФ всегда могут поинтересоваться о квотах и льготах на прохождение лечения у своего профильного кардиолога.
Выводы
Операция коронарного шунтирования сосудов сердца приобрела популярность в современной кардиохирургии. Метод обеспечивает адекватную перфузию миокарда, тем самым улучшая качество жизни, предотвращая раннюю инвалидность и достоверно снижая смертность от сердечно-сосудистой патологии.
Источник
