Сужение сосудов у грудничка

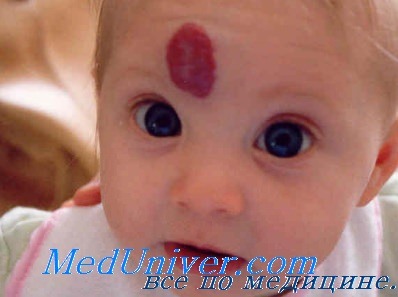
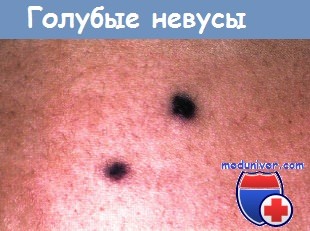
Сосудистые аномали (пороки развития) у новорожденногоТермином «невус» описывается группа кожных очагов, которые появляются при рождении или в первые месяцы жизни. Невусы состоят из зрелых или почти зрелых кожных элементов, организованных аномальным образом. Эти гамартомы могут включать в себя практически любую эпидермальную или дермальную структуру. По терапевтическим и прогностическим причинам необходимо различать сосудистые пороки развития, гемангиомы и другие более редкие сосудистые опухоли младенческого возраста. Классификация сосудистых родимых пятен, широко признанная в настоящее время, была впервые предложена Mulliken в 1982 г. и модифицирована Международным обществом изучения сосудистых аномалий в 1996 г. Согласно этой классификации, сосудистые пороки развития, состоящие из диспластических сосудов, отличают от пролиферативных гиперпластических сосудистых опухолей по наличию молекулярных и ультраструктурных маркеров, гистологической картине и особенностям развития. Сосудистые пороки развития
Сосудистые пороки далее подразделяются в зависимости от характера кровотока и преобладающего типа сосудистой аномалии на капиллярные, венозные и лимфатические пороки с медленным током, а также на артериальные или артериовенозные пороки с быстрым кровотоком. Сложные сосудистые пороки могут включать компоненты нескольких различных сосудистых структур. Простые неосложненные очаги обычно локализованы и четко ограничены, в то время как крупные сегментарные или выраженно диссеминированные очаги часто сложные и ассоциируются с внекожными аномалиями. Гемангиомы являются самыми распространенными сосудистыми неоплазиями детского возраста, которые встречаются примерно у 10% новорожденных европеоидной расы к 12-месячному возрасту. Их следует отличать от редкой капошиформной гемангиоэндотелиомы и пучковых ангиом (ангиобластом Накагавы), которые могут ассоциироваться с развитием диссеминированной коагулопатии, известной как синдром Казабаха-Мерритт. Ряд других опухолей младенческого возраста проявляется сине-лиловыми очагами, которые иногда можно принять за гемангиомы. Клинические признаки, характер течения и гистопатологическая картина помогают дифференцировать такие очаги.
Отличительные признаки гемангиом и сосудистых пороков развития
– Также рекомендуем “Пятна лососевого цвета у новорожденного” Оглавление темы “Пятна кожи новорожденных”:
|
Источник

Стеноз легочной артерии (СЛА) у новорожденных детей – это сужение просвета выносящего тракта правого желудочка. Патологические изменения затрагивают клапан легочной артерии или часть сосуда в области клапана.
Согласно статистике, на разные формы изолированного СЛА приходится порядка 10% случаев врожденных патологий сердца. Чаще всего выявляется клапанный стеноз, нередко отягощенный сопутствующими пороками сердца.
Причины
Этиология врожденных пороков сердца окончательно не выяснена. Причинами развития врожденных патологий сердца, включая СЛА, могут быть:
- Отягощенная наследственность. Риск рождения ребенка с врожденным СЛА выше, если у кого-либо из родителей, ближайших родственников или других детей в семье диагностирован порок сердца.
- Наличие системных или метаболических заболеваний у матери.
- Инфекционные заболевания, перенесенные матерью на ранних сроках беременности, в частности, вирусные.
- Прием некоторых медикаментов, имеющих побочные тератогенные эффекты.
- Первые роды в возрасте более 38 лет.
- Многоплодная беременность.
- Экстракардиальные аномалии плода.
- Хромосомные заболевания.
- Нарушения фетоплацентарного кровотока.
- Нарушения сердечного ритма плода, включая эпизодические.
К факторам риска относят и наличие других наследственных заболеваний.
Классификация
В зависимости от локализации сужения сосуда выделяют надклапанный, клапанный, подклапанный стеноз легочной артерии у новорожденного ребенка. В случаях сочетания двух типов СЛА или же стеноза легочной артерии с другими патологиями сердца форму заболевания определяют как комбинированную.
Клапанная форма патологии диагностируется примерно у 90% пациентов. Клапан легочной артерии у пациентов с клапанной формой патологии может иметь аномальное строение (одно- или двустворчатые клапаны). Характерная анатомическая особенность патологии –постстенотическое расширение артериального ствола.

Характерная анатомическая особенность подклапанного стеноза – воронкообразное сужение сосуда или аномальное расположение мышечного пучка, который затрудняет выброс крови в легочный круг кровообращения. Изолированному подклапанному стенозу легочной артерии часто сопутствует дефект межжелудочковой перегородки у новорожденного.
Надклапанный стеноз часто встречается на фоне синдромов Вильямса и Номана. Данная патология встречается в виде множественных периферических сужений, мембраны, локализованного сужения или диффузной гипоплазии.
Размеры правого желудочка и трехстворчатого клапана у пациентов со СЛА обычно в пределах нормы. Сужение просвета легочной артерии затрудняет кровоток, вследствие чего возрастает градиент давления между правым желудочком и легочным кругом кровообращения. Патологическое строение выносящего тракта является причиной систолических перегрузок миокарда.
Систолические перегрузки правого желудочка со временем приводят к гипертрофии миокарда и правожелудочковой недостаточности.
Проявления СЛА зависят от степени выраженности сужения. При минимально выраженной патологии, сопровождающейся градиентом давления до 40 мм рт. ст., заболевание может протекать бессимптомно. Средняя степень стеноза определяется при разнице давления в 40-70 мм рт. ст., сопровождается повышенной утомляемостью и одышкой при физических нагрузках.
При градиенте давления свыше 70 мм рт. ст. говорят о критическом стенозе. На фоне критической формы заболевания у новорожденных проявляются симптомы сердечной недостаточности, а также синюшность кожи, вызванная право-левым сбросом крови через овальное окно.
 Какие проявления характерны для синдрома Эйзенменгера и от чего он может развиться? Все подробности в отдельной статье.
Какие проявления характерны для синдрома Эйзенменгера и от чего он может развиться? Все подробности в отдельной статье.
Узнайте, в каких случаях при стенозе может возникнуть недостаточность аортального клапана, из этого материала.
Об особенностях врожденного порока — аномалии Эбштейна — читайте в другой публикации.
Симптомы
Легкая форма врожденного СЛА может не проявляться достаточно долго. Косвенным указанием на вероятное наличие патологий легочного круга кровообращения у детей грудного возраста могут быть отставание в физическом развитии, частые простуды с осложнениями в виде пневмонии.
Наиболее характерным симптомом среднего и критического стеноза является цианотичная окраска носогубного треугольника, губ и ногтевых лунок. Критическая стадия патологии сопровождается симптомами прогрессирующей правожелудочковой сердечной недостаточности. При физических нагрузках развивается одышка.
Перкуссия позволяет выявить смещение границ сердца вправо. При прослушивании сердечных тонов слышен характерный грубый шум во время систолы, интенсивность которого пропорциональна степени сужения сосуда. II тон над легочной артерией сильно ослаблен или отсутствует. Над областью проекции клапанов второй тон раздвоен, могут прослушиваться шумы изгнания.
Тяжелые формы СЛА проявляются в первые дни и часы жизни. Новорожденных с симптомами порока сердца осматривает кардиолог, в тяжелых случаях – кардиохирург.
Диагностика
Для подтверждения предварительного диагноза, поставленного по данным общего осмотра, требуется инструментальное обследование. Обычно в практике применяют:
- Рентгенологическое обследование;
- ЭКГ;
- Эхокардиография;
- Допплерометрия.
На рентгеновском снимке заметно сужение устья легочной артерии и расширенные границы сердца. Изображение легких часто обедненное.
 При незначительном стенозе электрокардиограмма пациента может иметь нормальный вид, при более тяжелых формах патологии проявляются характерные изменения, указывающие на:
При незначительном стенозе электрокардиограмма пациента может иметь нормальный вид, при более тяжелых формах патологии проявляются характерные изменения, указывающие на:
- Гипертрофию правого желудочка;
- Гипертрофию предсердной перегородки.
У некоторых новорожденных пациентов с критическим стенозом на ЭКГ обнаруживаются признаки гипертрофии правого желудочка. Этот эффект объясняется относительно его большими размерами на фоне гипоплазированного левого желудочка.
Эхокардиографическое обследование дает возможность выявить аномальное расширение ствола легочной артерии на участке, расположенном непосредственно за местом сужения, узкие артериальные ветви, патологическое строение клапана, гипертрофические изменения миокарда правого желудочка и некоторые другие патологические особенности анатомии сердца.
Эхокардиограмма также выявляет изменения градиента давления между правым желудочком и легочным кругом кровообращения, соответствующие клинической картине патологии средней и критической степени тяжести.
В некоторых случаях для оценки разницы давления в желудочке и артериальном русле применяется допплерография.
При подозрении на СЛА требуется дифференциальная диагностика с другими пороками сердца, в частности, дефектом межжелудочковой перегородки, триадой и тетрадой Фалло у детей и др.
Лечение
Единственным эффективным способом лечения СЛА является хирургическое вмешательство — устранение сужения. Операция показана пациентам со средним и критическим СЛА. Минимальное сужение сосуда оперативного вмешательства не требует и в некоторых случаях может пройти самопроизвольно.
Тип операции выбирается в зависимости от степени тяжести состояния пациента. В тяжелых случаях операция проводится в первые месяцы жизни. Средняя степень стеноза подвергается хирургической коррекции после достижения пациентом возраста 5-10 лет.
При изолированном клапанном СЛА хорошо зарекомендовали себя разные вариации вальвулопластики.
В большинстве случаев проводится эндоваскулярная баллонная вальвулопластика. Суть метода заключается во введении в стенозированный участок раздувного баллона, в который через катетер нагнетается воздух. Расширяющийся баллон механически раздвигает суженный участок.

Реже применяется открытая вальвулопластика, при которой хирург рассекает сросшиеся комиссуры. Обычно операция открытым методом проводится при неэффективности баллонной вальвулопластики. Иногда пациентам с критической стадией патологии проводится баллонная атриосептостомия. Некоторые формы СЛА требуют хирургической коррекции в виде системно-легочного шунтирования.
При надклапанном стенозе в области сужения производится реконструкция с применением заплаты из собственной ткани пациента или установкой ксеноперикардиального протеза. Тактика лечения подклапанного стеноза предполагает удаление суженного участка артерии.
При отсутствии послеоперационных осложнений прогноз благоприятный.
Прогноз и меры профилактики
Среди наиболее важных мер профилактики СЛА новорожденных – обеспечение условий для нормального течения беременности. Будущие матери, относящиеся к группе риска должны особенно тщательно соблюдать рекомендации врача.
 Современные методы диагностики позволяют выявить нарушения формирования сердечно-сосудистой системы плода, что дает возможность назначить лечение, направленное на устранение заболевания, являющегося их причиной.
Современные методы диагностики позволяют выявить нарушения формирования сердечно-сосудистой системы плода, что дает возможность назначить лечение, направленное на устранение заболевания, являющегося их причиной.
Минимальное сужение легочной артерии у новорожденных на продолжительность и качество жизни не влияет. Пациентам с выявленными отклонениями рекомендуется наблюдение кардиолога и кардиохирурга, а также профилактика инфекционного эндокардита.
Источник
Коарктация аорты у детей может быть выражена в разной степени, но этот врожденный порок сердца, сопровождающийся сужением просвета сосуда, всегда является поводом для постоянного наблюдения у детского кардиолога. Уменьшение просвета наиболее крупной магистральной артерии обычно происходит в нисходящей части ее дуги, реже симптомы возникают в грудном и брюшном отделах. Экстренная операция выполняется при выраженном стенозе аорты, который способен приводить к развитию опасных для жизни малыша последствий.
Коарктация аорты у детей – всегда повод для обращения к врачу
Почему возникает и как развивается?
Точные причины коарктации аорты ученым пока неизвестны. Формирование данного порока начинается еще во время внутриутробного развития и провоцируется следующими факторами:
- перенесенные во время беременности бактериальные или вирусные инфекции;
- вредные привычки: алкоголизм, наркомания или никотиновая зависимость;
- негативное влияние экологической обстановки;
- работа на вредных предприятиях или контакт с токсическими веществами;
- синдром Шерешевского-Тернера;
- прием тератогенных лекарств.
На организм будущего ребенка может влиять как один из вышеперечисленных факторов, так и их комбинация.
По наблюдениям специалистов, коарктация в 4-5 раз чаще обнаруживается у мальчиков, а ее общая доля среди всех врожденных аномалий сердца достигает 7–15%. Порок в 80% случаев комбинируется со следующими аномалиями:
- открытый Боталлов проток;
- дефект межжелудочковой перегородки;
- двухстворчатый аортальный клапан (в норме у него три створки);
- сужение устья легочной артерии;
- стеноз отверстия аортального или митрального клапанов.
Присутствие сочетанных пороков усугубляет состояние ребенка коарктации и приводит к нарастанию симптомов коарктации.
Классификация и стадии развития
В зависимости от протяженности сужения сосуда, специалисты выделяют две разновидности коарктаций:
- инфантильные – сегмент стеноза наблюдается на значительном участке аортальных стенок и сопровождается открытым артериальным протоком;
- взрослые – стенозу подвергается небольшой участок аорты, но артериальный проток закрыт.
Выраженность стенозирования при этом пороке бывает различной, и от этого фактора зависит тяжесть течения коарктации. Сужение определяется по результатам визуализирующих и инвазивных диагностических методик, эти данные являются важным критерием для оценки целесообразности проведения кардиохирургического вмешательства.
Коарктация аорты у детей в своем прогрессировании проходит три этапа:
- стадия скрытой артериальной гипертензии. АД в сосудах верхней половины туловища повышается только после плача, кормления, переодевания или физической активности;
- стадия транзиторных нарушений. На ребрах малыша возникают узуры. Эти неровности становятся результатом возникающих извитости и расширения реберных артерий. При измерении АД выявляется артериальная гипертензия, которая наблюдается и после физических нагрузок, и в состоянии покоя;
- стадия склерозирования аорты. Из-за постоянного повышенного давления стенки артерии растягиваются, уплотняются и подвергаются разрастанию соединительной ткани. Процессы склерозирования сосуда приводят к прогрессированию нарушений кровообращения в камерах сердца и гипертрофии левого желудочка.
Стадия склерозирования плавно переходит в осложнения. Особенно высок риск у новорожденных. Стабильно прогрессирующие нарушения кровообращения приводят к ухудшению снабжения всех систем и органов.
Как и тетрада Фалло, коарктация может протекать скрыто или почти компенсироваться у новорожденных, но с возрастом она всегда приводит к тяжелым и опасным для жизни последствиям, поэтому всегда нуждается в современном и правильном лечении. Даже после проведения кардиохирургической коррекции, заключающейся в выполнении двух операций, стеноз аорты может рецидивировать в будущем. Дети с такой аномалией должны состоять на диспансерном учете всю жизнь для профилактики осложнений.
Операция при коарктации аорты проводится после детального обследования ребенка.
Симптомы
Характер и степень проявлений при коарктации аорты у детей определяется выраженностью стенозирования сосуда и присутствием другой патологии сердечно-сосудистой системы. При небольшом стенозе обогащенная кислородом кровь, выходящая из камеры левого желудочка, продолжает в достаточном объеме поступать в ткани и органы, поэтому проявления порока остаются скрытыми или малозаметными. У этих детей возникновение симптомов может происходить в более старшем или уже подростковом возрасте. Если же степень сужения магистральной артерии значительная, то проявления становятся заметными сразу же после рождения малыша или до годовалого возраста.
Родителей и специалистов, наблюдающих за маленьким ребенком, должны насторожить следующие проявления:
- беспокойство и капризность;
- бледность кожи;
- потливость;
- быстрая утомляемость при сосании соски или груди;
- появление одышки после переодевания, кормления, плача или других активных действий;
- носовые кровотечения;
- синюшность кожи на стопах;
- непропорциональность между развитием верхней и нижней частей туловища;
- замедленное физическое развитие;
- склонность к воспалительным заболеваниям верхних дыхательных путей.
После проведения врачебного осмотра могут выявляться следующие симптомы коарктации:
- ослабленная пульсация сосудов на ногах;
- прощупываемые на поверхности реберных костей неровности (узуры);
- разные показатели АД при измерении на руках и ногах;
- шумы при прослушивании сердца.
По мере взросления все вышеописанные признаки становятся более выраженными. В итоге, если лечение так и не было проведено, они могут быть причиной развития опасных осложнений, которые способны привести к летальному исходу.
Если симптомы коарктации аорты выражены в максимальной степени, то у ребенка развивается так называемый циркуляторный шок, который проявляется признаками почечной недостаточности и метаболического ацидоза, сопровождающихся нарастающей одышкой, цианозом и бледностью, тахикардией и приглушенность тонов сердца. Также у маленького пациента снижается АД и развивается брадиаритмия.
Если коарктация аорты при рождении была минимально выражена, то к более старшему возрасту или пубертатному периоду у ребенка появляются такие признаки:
- чувство слабости и снижение толерантности к нагрузкам;
- учащенное сердцебиение;
- боли и периодическое ощущение пульсации в голове;
- покраснение лица из-за приливов крови;
- звон в ушах;
- кардиалгии во время нагрузок;
- нарастающая при активности одышка;
- снижение слуха и зрения;
- боли в икроножных мышцах после ходьбы;
- носовые кровотечения;
- ухудшение способностей к запоминанию и решению интеллектуальных задач;
- долгое заживление ожогов или травм на ногах.
Все вышеописанные симптомы прогрессируют и нарастают по мере постоянного ухудшения кровоснабжения органов и систем, а отсутствие правильного лечения лишь усугубляет заболевание. Нарушенная внутрисчердечная гемодинамика при коартации аорты у детей может способствовать развитию септического эндокардита, который иногда осложняется тромбоэбмолиями и инфарктом органов.
При осмотре специалист выявляет:
- разные характеристики пульса и АД на нижних и верхних конечностях;
- пульсацию артерий на груди и животе – заметную визуально, усиливающуюся при наклоне туловища вперед или нагрузке ;
- усиленный сердечный толчок;
- шумы при прослушивании крупных сосудов в области между лопатками и на груди;
- расширение границ левого желудочка;
- при прослушивании сердца: определение так называемого «кошачьего мурлыканья» между II и III ребром, акцент второго тона над аортой, систолический шум во II-III (иногда IV) межреберье.
Выраженность вышеописанных изменений зависит от степени коарктации, наличия сочетанных аномалий сердца или магистральных сосудов.
К каким осложнениям приводит?
Коарктация аорты у детей при тяжелом течении и при отсутствии адекватной кардиохирургической коррекции может вызывать следующие опасные последствия:
- артериальная гипертензия;
- острые нарушения кровообращения (инсульты, инфаркты других органов);
- сердечная астма;
- отек легкого;
- бактериальный или септический эндокардит;
- эндомиокардит;
- эндоаортит;
- аневризмы на стенках самой аорты и ее ответвлений;
- тромбоэмболии;
- почечная недостаточность;
- кальцинирование стенок аорты;
- сердечная недостаточность.
Результатом всех вышеперечисленных осложнений может стать гибель ребенка.
У новорожденных результаты диагностики могут указывать на необходимость срочной операции
Диагностика
Для выявления коарктации аорты и других врожденных пороков у новорожденных клинические рекомендации предлагают провести следующие исследования:
- рентгенография органов грудной клетки;
- ЭХО-КГ;
- электро- и фонокардиография;
- магнитно-резонансная томография сердца;
- аортография с контрастом;
- зондирование сердца.
Анализ полученных данных позволяет формировать дальнейшую стратегию по наблюдению и лечению пациента. Результаты обследования у новорожденных могут указывать на необходимость срочного вмешательства хирургов – только такое лечение спасает малыша. Руководствуясь диагностической информацией, кардиохирурги могут выбирать тактику дальнейшей коррекции, необходимой для сохранения жизни ребенка.
Лечение
Без проведения операции последствия коарктации аорты могут быть опасными для жизни
Коарктация аорты всегда нуждается в проведении кардиохирургической операции. Только иногда, при совсем незначительном сужении, ребенку могут рекомендовать диспансерное наблюдение.
Хирургическое лечение обычно проводится в два этапа, а дата первой паллиативной операции определяется тяжестью клинического случая – иногда она выполняется сразу после рождения малыша, а при возможности откладывается до достижения им 3–5 (иногда 10) лет. До выполнения кардиохирургической коррекции ребенку назначаются устраняющая или облегчающая симптомы терапия, соблюдение постельного режима с существенным ограничением любых физических нагрузок и диета, ограничивающая потребление жиров.
В качестве хирургического лечения до достижения трех лет ребенку обычно проводится одна из облегчающих состояние операций:
- легочная вальвулотомия;
- инфундибулярная резекция по Броку;
- легочно-подключичный шунт по Блейлоку;
- аорто-легочный шунт по Поттс-Смиту;
- аорто-легочное шунтирование с протезированием.
В послеоперационном периоде ребенку показано соблюдение режима, предписанного врачом. Для стабилизации состояния назначаются лекарственные средства.
Через 2–6 месяцев выполняется вторая, заключительная операция, цель которой – полное устранение существующего дефекта. Это вмешательство проводится в условиях искусственного кровообращения и с соблюдением принципов защиты миокарда от гипоксии. Операция начинается с охлаждения находящегося в аппарате перфузата до 21,6 °C. После этого выполняется пережатие аорты и вскрытие полости правого желудочка. Далее применяется одна из выбранных для кардиокоррекции стеноза методик. После завершения этого этапа дефект межжелудочковой перегородки закрывается заплатой, а при помощи другого лоскута увеличивают ширину выходного отверстия правого желудочка.
После второй операции ребенку назначается курс реабилитации, а в дальнейшем он должен соблюдать данные при выписке рекомендации. Диспансерное наблюдение таким детям показано до конца жизни. В тяжелых случаях комиссией врачей рассматривается возможность присвоения группы инвалидности.
Коарктация аорты является врожденной аномалией развития сердечно-сосудистой системы и сопровождается сужением отдельного сосудистого сегмента. Степень тяжести зависит от ряда факторов и определяется в ходе всесторонней кардиологической диагностики. После завершения обследования большинству детей проводится хирургическое лечение.
Читайте в следующей статье: потница у новорожденных
Источник