Воспаление сосудов половых губ


Варикозное расширение вен – одна из самых распространенных сосудистых патологий. Это хроническое постоянно прогрессирующее заболевание чаще всего поражает нижние конечности, однако патологическим изменениям могут быть подвержены сосуды других органов, в частности, толстой кишки, пищевода, матки, яичников, половых губ.
Ранние стадии развития патологии часто воспринимаются пациентами как косметический недостаток, по мере прогрессирования болезни самочувствие и общее состояние больного ухудшаются.
Давайте разберемся, что это такое — варикоз вен матки, сосудов половых губ и других органов этой области, как проявляется заболевание
Общие сведения о болезни
 Варикозные изменения в сосудах половых органов (половой варикоз) чаще всего возникают на фоне беременности примерно у 40 % будущих мам и могут самопроизвольно исчезнуть после родов. Патологические изменения сосудов у нерожавших женщин встречаются гораздо реже и
Варикозные изменения в сосудах половых органов (половой варикоз) чаще всего возникают на фоне беременности примерно у 40 % будущих мам и могут самопроизвольно исчезнуть после родов. Патологические изменения сосудов у нерожавших женщин встречаются гораздо реже и
На половых губах образуются сосудистые звездочки, затем проступают варикозные узлы, обе половые губы или одна из них увеличиваются. Расширенные вены болезненны и очень уязвимы. Половой акт, родовая деятельность или значительная физическая нагрузка иногда провоцируют разрывы пораженных сосудов, которые сопровождаются сильным кровотечением.
Любые изменения размеров внешних половых органов являются поводом для обращения к врачу для предотвращения возможных осложнений.
Причины варикозного расширения вен в паху
Помимо беременности спровоцировать варикозные изменения в половых органах могут и другие факторы. Одной из ключевых причин патологических изменений вен медики называют наследственную предрасположенность. Варикозному расширению подвержены сосуды с ослабленными стенками, врожденной или приобретенной недостаточностью клапанов, заболевание может развиться и на фоне пониженного тонуса вен.
 Усугубляют ситуацию ожирение, сильные и резкие физические нагрузки, а также особенности профессиональной деятельности. Патологии венозного кровообращения чаще всего встречаются у лиц, которым по роду деятельности приходится много времени проводить стоя или сидя.
Усугубляют ситуацию ожирение, сильные и резкие физические нагрузки, а также особенности профессиональной деятельности. Патологии венозного кровообращения чаще всего встречаются у лиц, которым по роду деятельности приходится много времени проводить стоя или сидя.
В некоторых случаях заболевание возникает на фоне эндокринных изменений в организме, в том числе и обусловленных приемом гормональных препаратов. Дополнительным фактором риска являются воспалительные процессы в органах малого таза.
Варикозное расширение вен матки может произойти по тем же причинам. Однако, дополнительными предпосылками для начала патологического процесса в матке могут стать:
- Аборты;
- Недостаточность клапанов вен яичников;
- Нарушения менструального цикла.
Риск развития полового варикоза значительно возрастает при наличии симптомов варикозного расширения вен на ногах.
Стадии развития
Течение заболевания принято подразделять на три стадии, некоторые медики склонны выделять так называемую доклиническую или начальную стадию. Под доклинической стадией подразумевается период скрытого течения болезни, когда патологический процесс уже идет, но внешние изменения почти незаметны.
 Первая стадия – появление сосудистых звездочек и венозных узелков на слизистой оболочке пораженного органа.
Первая стадия – появление сосудистых звездочек и венозных узелков на слизистой оболочке пораженного органа.
Вторая стадия. Венозные узлы увеличиваются, образуют «гроздья». Пораженная половая губа становится отечной, увеличивается в размерах. Появляются характерный зуд и жжение, кожа и слизистая оболочка приобретают темный цвет. Пациентки отмечают ощущения тяжести, распирания, возможны дизурические расстройства.
Для третьей стадии характерна болезненность пораженных сосудов, стенки расширенных сосудов истончаются, существует большая угроза разрывов и сильных кровотечений.
Возможные осложнения
При прогрессирующем патологическом процессе увеличивается угроза повреждения пораженных сосудов во время полового акта или других нагрузок, вызывающих прилив крови к органам малого таза.
При варикозной болезни вен, независимо от локализации места поражения возрастает риск тромбоза вен с дальнейшим развитием тромбофлебита. Тромбированная вена болезненна при пальпации, на воспалительный процесс указывает повышение температуры до 38-39 градусов.
 Наличие тромбов представляет опасность для жизни, так как сгустки крови могут отрываться от стенок сосудов и разноситься током крови по телу, приводя к эмболии (закупорке) сосудов жизненно важных органов. Наибольшую угрозу представляют состояния, обусловленные попаданием тромбов в сосуды легких и сердца.
Наличие тромбов представляет опасность для жизни, так как сгустки крови могут отрываться от стенок сосудов и разноситься током крови по телу, приводя к эмболии (закупорке) сосудов жизненно важных органов. Наибольшую угрозу представляют состояния, обусловленные попаданием тромбов в сосуды легких и сердца.
Варикозное расширение вен матки может привести к тромбофлебиту и тромбозу вен яичников, а также косвенным образом влияет на гормональный фон организма женщины. Затрудненное венозное кровообращение в этой области приводит к уменьшению концентрации половых гормонов и влечет за собой нарушения менструального цикла.
При отсутствии адекватного своевременного лечения не исключено развитие функционального бесплодия. Особую опасность варикоз матки представляет во время беременности и родов и является одним из показаний к оперативному родоразрешению.
Симптомы
Характерным симптомом варикозного расширения вен половых губ является образование сосудистых звездочек, тяжей или узелков на слизистой оболочке. Половая губа увеличивается в размерах. По мере прогрессирования болезни появляются ощущения распирания или тяжести, зуд, болезненность, нарушения мочеиспускания.
 Варикоз вен матки проявляется болями и неприятными тянущими ощущениями внизу живота, которые усиливаются при стрессе, во время физических нагрузок и месячных. Болевые ощущения могут проявляться в области поясницы.
Варикоз вен матки проявляется болями и неприятными тянущими ощущениями внизу живота, которые усиливаются при стрессе, во время физических нагрузок и месячных. Болевые ощущения могут проявляться в области поясницы.
На ранних стадиях развития болезни боли носят эпизодический характер, по мере прогрессирования патологии становятся постоянными. На фоне варикозного расширения сосудов матки усиливаются симптомы предменструального синдрома.
Застойные явления в малом тазу приводят к сбоям менструального цикла, интервал между месячными может достигать 60 дней. Отсутствие характерных симптомов заболевания сильно затрудняет диагностику.
Когда обращаться к врачу
Любые патологии сосудов, независимо от их локализации, — область компетенции хирурга-флеболога. В случае с половым варикозом предварительный диагноз ставит гинеколог и направляет пациентку к соответствующему специалисту.
Поводом для внепланового визита к врачу могут быть любые необычные ощущения в области вульвы, внезапно обострившиеся проявления предменструального синдрома, проявление сосудистых звездочек на половых губах.
Диагностика
 Симптомы варикозной болезни половых органов напоминают клиническую картину ряда гинекологических заболеваний различной этиологии: эндометриоза, кист и воспалительных процессов.
Симптомы варикозной болезни половых органов напоминают клиническую картину ряда гинекологических заболеваний различной этиологии: эндометриоза, кист и воспалительных процессов.
Первичную диагностику проводит гинеколог. В процессе осмотра возможно обнаружение характерно измененных сосудов, при влагалищном осмотре выявляется цианоз слизистых оболочек, выраженная отечность. При подозрении на половой варикоз пациентке рекомендуется сдать кровь на коагулограмму.
Обязательно проводится интравагинальное ультразвуковое исследование, которое позволяет определить состояние вен матки.
В спорных случаях дополнительно может проводиться допплерография, дуплексное сканирование или рентгеноконтрастная флебография. Инструментальные методы диагностики дают возможность выявить точное место локализации поражения, оценить состояние сосуда и клапанов.
Лечение
Методы лечения, применяющиеся при лечении варикозной болезни половых органов едины для всех форм этого вида сосудистой патологии. Их подразделяют наследующие группы:
- Консервативные;
- Хирургические;
- Комбинированные;
- Склеротерапию.
Рассмотрим в подробностях, как лечить варикоз на матке или половой губе разными методиками.
Консервативное
 В курс консервативного лечения варикоза половых органов в обязательном порядке включают венотонизирующие препараты, в виде мазей, гелей, при поражении внутренних вен – в форме таблеток. Наиболее эффективными являются лекарственные средства, содержащие гепарин и экстракт гинкго двулопастного. Пациенткам назначают Флебодиа, Троксерутин, Диосмин, Гесперидин, Лиотон.
В курс консервативного лечения варикоза половых органов в обязательном порядке включают венотонизирующие препараты, в виде мазей, гелей, при поражении внутренних вен – в форме таблеток. Наиболее эффективными являются лекарственные средства, содержащие гепарин и экстракт гинкго двулопастного. Пациенткам назначают Флебодиа, Троксерутин, Диосмин, Гесперидин, Лиотон.
Пациенткам с разными формами полового варикоза рекомендуется ношение компрессионного белья (какое лучше при варикозе?) и комплекс упражнений, направленных на нормализацию венозного кровотока в нижней части тела.
Из гардероба желательно исключить тесную одежду, особенно, модели с тугими резинками. Также необходимо сознательно контролировать вес и в корне пересмотреть рацион, исключив из него заведомо вредные продукты.
Хирургическое
Оперативные методы лечения применяются в случаях, когда консервативная терапия заведомо неэффективна. Это может быть либо резекция патологически измененных вен, либо лазерная коагуляция. В запущенных случаях варикозного расширения вен матки производится операция гистерэктомии. Оперативное вмешательство часто сочетается с консервативным лечением.
Склеротерапия
Самым прогрессивным методом лечения варикозного расширения вен является склеротерапия. Суть метода заключается во введении в пораженные сосуды препарата-склерозанта. Склерозант «склеивает» поврежденный сосуд и поток крови перенаправляется в обход проблемного участка. Процедура проводится амбулаторно и сразу после нее пациентке следует надеть компрессионное белье.
В практике применяются несколько видов склеротерапии, особенно популярными в последнее время стали пенная и эхосклеротерапия.
Прогноз и профилактика
При своевременном выявлении и соответствующем лечении половой варикоз не представляет опасности для жизни. Однако следует учесть, что заболевание склонно к рецидивам и полному излечению пока не поддается.
Чтобы поддерживать стабильное состояние сосудов, пациенткам рекомендуется придерживаться тех же рекомендаций, что и при консервативном лечении варикоза:

- Вести здоровый образ жизни, соблюдая режим работы и отдыха;
- Избегать значительных физических нагрузок;
- Отказаться от приема оральных контрацептивов или заменить препарат после консультации гинеколога;
- Поддерживать вес в пределах нормы;
- Соблюдать щадящую диету, избегая слишком соленых, острых, жирных блюд, продуктов, провоцирующих запоры;
- Отказаться от курения и употребления алкоголя;
- Исключить из гардероба неудобную обувь на высоком каблуке и слишком тесную одежду.
С целью профилактики сосудистых патологий желательно оптимизировать двигательную активность. Идеальный спорт для людей, склонных к варикозу – плавание и аквааэробика. В некоторых случаях врач может дополнительно рекомендовать регулярное ношение компрессионного трикотажа, а также принимать лекарства, разжижающие кровь и укрепляющие стенки сосудов.
Варикозное расширение вен половых органов – не безобидный косметический дефект. Его необходимо своевременно лечить, чтобы избежать более серьезных проблем в будущем.
Источник
Общие сведения
Вульвитом называют острое или хроническое воспаление наружных половых органов у женщины. В процессе развития болезни отмечается инфицирование и последующий воспалительный процесс больших и малых половых губ, клитора, девственной плевы, влагалища и его желез. МКБ-10 заболевания – N76 (другие воспалительные болезни влагалища и вульвы).
Воспаление половых губ и других наружных половых органов развивается вследствие воздействия целого ряда факторов. Развитие заболевания нередко связано с ухудшением местного иммунитета, а также с нарушением тканей кожи и слизистой оболочки. Воспалительные процессы часто развиваются под воздействием условно-патогенных организмов – кишечной палочки, дрожжевых грибков, стрептококков и стафилококков. В более редких случаях заболевание обуславливается другими возбудителями. У девочек часто вульвит сочетается с воспалением влагалища — такое состояние называют вульвовагинит.
Как проявляется вульвит, какие методы лечения, профилактики следует применять, речь пойдет в этой статье.
Патогенез
Бактериальный вульвит развивается после инфицирования стафилококками, кишечной палочкой, стрептококками. Кандидозный вульвит обусловлен воздействием грибков Кандида. Болезнь проявляется на фоне снижения иммунной реактивности организма.
Ее развитие обусловлено превышением общего количества условно-патогенной или патогенной микрофлоры во влагалище. Это приводит к прогрессированию воспалительного процесса в слизистой влагалища. В более редких случаях вульвит имеет вирусное происхождение и обусловлен вирусом простого герпеса, аденовирусами и др.
Воспалительный процесс может происходить и на фоне аллергической реакции. Ввиду анатомических особенностей кожи у девочек повышается чувствительность к грибковым и бактериальным возбудителям.
Классификация
В зависимости от того, как протекает заболевание, выделяют такие формы вульвита:
- Острый вульвит – начинается резко и внезапно. Острый тип заболевания характеризуется выраженными симптомами и меньшей продолжительностью болезни при условии правильного и своевременного лечения.
- Подострый – переходное состояние между острой и хронической формами болезни. В отличие от острого состояния, симптоматика не настолько выражена. При этом болезнь не длится так долго, как хроническая форма вульвита.
- Хронический – характерно затяжное течение с вялыми симптомами. Чаще всего при хроническом течении недуга к нему присоединяются другие воспалительные болезни половой системы (вагинит, цервицит и др.).
Вульвит подразделяют на три типа и в зависимости от патоморфологических изменений в слизистой оболочке вульвы:
- Язвенный — чаще развивается у женщин в возрасте от 14 до 50 лет. Язвы и эрозийные изменения появляются после расчесов. Часто развитие такой формы болезни связано с некачественной гигиеной.
- Атрофический – развивается у женщин в период менопаузы и в постклимактерическом возрасте. Развитие этой формы болезни связано с нарушением иммунитета или гормональными колебаниями.
- Слипчивый – развивается чаще всего у девочек и подростков, после полового созревания, как правило, проходит. Но иногда, при условии затяжного течения патологического процесса, требуется хирургическое лечение. Поэтому важно своевременно обратиться к специалисту.
В зависимости от причины развития патологического процесса выделяют:
- Бактериальный вульвит – следствие воздействия бактериальной флоры. Как правило, это стафило- и стрептококки, трихомонады и хламидии, кишечная палочка, герпес. Может развиваться в любом возрасте.
- Кандидозный вульвит – связан с воздействием грибов Candida. Кадидозный тип заболевания чаще всего диагностируется у детей, а также у женщин детородного возраста.
В зависимости от возбудителя болезнь подразделяется на такие типы:
- Первичный – воспалительный процесс не связан с другими заболеваниями. В основном развивается вследствие неправильной гигиены, химических и механических повреждений наружных половых органов, снижения иммунитета.
- Вторичный – следствие хронических и острых заболеваний малого таза.
Выделяют также аллергический вульвит – его также называют атопическим. Связан с реакцией организма на аллерген. При этом аллергический тип болезни может проявляться вследствие реакции на экзогенные аллергены (пища, ткань и др.) и эндогенные аллергены (ткани организма). Если эту форму болезни диагностируют у детей до 3 лет, это может свидетельствовать о высоком риске других аллергических болезней. У женщин такая форма болезни может быть связана с реакцией на медикаменты.
Причины
Вульвит у женщин и девочек может быть связан с воздействием целого ряда факторов. Болезнь развивается как у женщин в любом возрасте, так и у девочек. У девочек заболевание проявляется на фоне частых простуд, нарушенной функции иммунной системы, лечения антибиотиками, глистовой инвазии и др.
Воспаление малых половых губ и других наружных половых органов часто развиваются у женщин с климактерическим синдромом, так как вследствие уменьшения продукции эстрогенов слизистая истончается. Кандидозный вульвит у женщин прогрессирует на фоне молочницы.
Таким образом, развитие первичного вульвита могут спровоцировать следующие факторы:
- травмирование половых органов;
- ношение слишком тесного, а также синтетического белья;
- дисбактериоз кишечника;
- недостаточно частая смена гигиенических прокладок;
- неправильный подход к личной гигиене.
Возникновение вторичной формы заболевания провоцируют такие факторы:
- воспалительные болезни мочеполовой системы – вагинит, цервицит, кольпит и др.;
- нарушения функционирования эндокринной системы;
- нарушения микрофлоры влагалища вследствие бесконтрольного приема антибиотиков;
- химиотерапия, лучевая терапия;
- паразитарные инфекции;
- аллергия;
- иммунодефицит;
- авитаминоз.
Симптомы вульвита
При развитии заболевания отмечаются такие основные симптомы вульвита у женщин:
- раздражение наружных половых органов, вследствие чего наблюдаются жжение и боль, усиливающиеся при ходьбе, мочеиспускании;
- ощущение зуда;
- появление выделений – иногда они желтые и прозрачные, в некоторых случаях желто-зеленого цвета и с неприятным запахом;
- болезненность во время полового акта;
- отек половых губ – сильный отек и воспаление отмечаются во время острой формы болезни;
- появление эрозий и язв – в некоторых случаях при остром течении болезни;
- слабость, повышение температуры тела, увеличение паховых лимфоузлов – в редких случаях.
Если отмечается раздражение на половых губах у ребенка, он может плохо спать, проявлять общее беспокойство и нервозность.
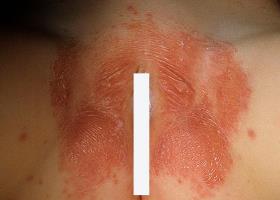 Симптомы вульвита у девочек приводят к дискомфорту и боли. Если не лечить это заболевание своевременно, это может привести к сращению в области половых губ (синехия).
Симптомы вульвита у девочек приводят к дискомфорту и боли. Если не лечить это заболевание своевременно, это может привести к сращению в области половых губ (синехия).
Говоря о том, как проявляется и как выглядит вульвит у женщин, следует отметить, что состояние больной во многом зависит и от степени тяжести заболевания, а также от возбудителя инфекции. Если болезнь была спровоцирована кишечной палочкой, выделения будут водянистыми, если возбудителем стал стафилококк — желтыми, при поражении кандидозом – белыми и творожистыми.
Вследствие неприятных симптомов возможна раздражительность, плохой сон, снижение полового влечения. При тяжелой форме вульвита воспалительный процесс может распространяться на паховые складки, анальную область.
Важно учесть и тот факт, что за симптомы вульвита можно ошибочно принять признаки других болезней. Поэтому при подозрении на это заболевание необходимо обязательно посетить врача, который поставит правильный диагноз.
Анализы и диагностика
Воспаление на половой губе и других наружных половых органах – это повод обратиться к врачу-гинекологу. Изначально специалист проводит осмотр и опрос, анализирует анамнез перенесенных раньше болезней мочеполовой системы, особенности интимной жизни, протекания беременностей и др. После этого врач назначает дополнительные исследования.
В ходе обследования пациентке назначают проведение таких исследований:
- Общий анализ крови.
- Анализ мочи – при вульвите в моче отмечается превышение нормы эритроцитов.
- Исследование на RW и вирус иммунодефицита человека.
- Анализ на микрофлору и бактерии мазка из влагалища – определяется наличие бактерий и вирусов, ставших причиной болезни, а также повышенный уровень лейкоцитов.
- Посев из выделений влагалища на микрофлору и чувствительность к антибиотикам.
- Анализ на вирус контагиозного моллюска, папилломавирус человека, трихомонады.
Также возможно проведение посева на гонококк и кольпоскопия.
Лечение вульвита
Лечение вульвита у женщин должно проводиться так, чтобы в итоге была устранена причина, спровоцировавшая заболевание. Поэтому схему того, как лечить в домашних условиях вульвит, врач назначает индивидуально. Лечение нужно проводить до тех пор, пока воспаление половых губ и другие симптомы болезни полностью не исчезнут. На период лечения женщине следует воздержаться от половой жизни, а также предупредить воздействия раздражающих факторов.
Доктора
Лекарства
- Для промывания половых органов применяют Мирамистин, Хлоргексидин, раствор перманганата калия, Диоксидин.
- Применяются местные антибактериальные средства (крем или мазь) Вагицин, Макмирор.
- Назначаются вагинальные свечи Тержинан, Гиналгин, Полижинакс.
- Практикуется витаминотерапия – при вульвите важно принимать витамины А, С, Е, а также витамины группы В, которые способствуют ускорению восстановления эпителия.
- Для ускорения восстановительных процессов рекомендуется наружно применять мало шиповника, масло облепихи, мазь Солкосерил.
- Чтобы уменьшить зуд, применяют анестезиновую мазь, гидрокортизоновую мазь, а также антигистаминные препараты — Супрастин, Тавегил, Диазолин.
- Что касается того, чем лечить вульвит у женщин в период постменопаузы, то при атрофическом вульвите назначают местное применение гормонов эстрогенов.
- Лечение вульвита у девочек проводится с использованием присыпок, мазей. Важно, чтобы название мазей подсказал врач, так как для детей необходимо использовать щадящие средства, не вызывающие выраженных побочных эффектов. Как правило, для лечения детей применяют синтомициновую мазь, Бепантен и др.
- Если вульвит был спровоцирован хламидиями, гонококками, трихомонадами или грибковой микрофлорой, назначается специфическое лечение, которое зависит от возбудителя. При грибковой инфекции могут назначаться препараты Клотримазол, Овестин, Пимафуцин, Флуконазол и др.
- Противомикробное действие обеспечивает мазь Левомеколь, синтомициновая мазь.
- Антибиотики назначают в редких случаях – в основном при вульвите, спровоцированном половыми инфекциями. Назначают Цефтриаксон (при гонококковой инфекции), Метронидазол (при заражении трихомонадами) и др.
- Для восстановления нормальной микрофлоры после применения антибиотиков назначают прием пробиотиков, пребиотиков, в составе которых есть бифидо- и лактобактерии.
Процедуры и операции
- Для облегчения симптомов рекомендуется применять ванночки и интравагинальные орошения с использованием лекарственных трав и лекарственных средств.
- При необходимости врач может назначить применение клинических методов лечения: магнитофореза, лазерофореза, ультрафонофореза.
- В период лечения следует соблюдать диету.
Лечение народными средствами
В народной медицине есть много средств, которые могут облегчить состояние при вульвите. Но все же перед их использованием необходимо проконсультироваться с лечащим врачом и получить его одобрение. Кроме того, необходимо учесть, что народные средства способны только облегчить симптомы, но не справиться с причиной болезни.
Прежде всего, рекомендуется использовать отвары трав с антибактериальным действием для ванночек и обмываний. Это зверобой, ромашка, календула, череда, шалфей и др.. Также с этой целью используются сборы лечебных трав.
- Сбор трав первый. Взять в равных пропорциях листья подорожника, листья пижмы обыкновенной, чистотел, цветки календулы и ромашки. 3 ст. л. сбора залить 1 ли кипятка и настоять.
- Сбор трав второй. В него входит розмарин, шалфей, кора дуба, тысячелистник. 4 ст. л. сбора залить 2 л кипятка и настаивать несколько часов.
- Тампоны с медом. Для их изготовления используют марлю и натуральный мед. Такие тампоны накладывают на ночь в течение двух недель. Однако такое средство можно применять только при отсутствии аллергии на продукты пчеловодства.
- Для лечения детей рекомендуется готовить ванночки из ромашки.
Также есть ряд народных рецептов для применения внутрь.
- Крапива двудомная. Рекомендуется потреблять по 1 ч. л. свежего сока этого растения 3 раза в день. Крапива полезна при гормональных нарушениях.
- Зверобой. Настой зверобоя готовят из расчета 1 ст. л. средства на 300 мл кипятка. Принимать нужно по четверти стакана трижды в день.
- Калина. Отвар делают из цветков калины, заливая 20 г цветков 1 стаканом кипятка. Через полчаса можно пить средство, применяя его по 1 ст. л. каждый раз перед едой. Также полезно есть ягоды калины.
Профилактика
С целью профилактики развития вульвита необходимо придерживаться следующих правил:
- Обязательно практиковать профилактические осмотры у гинеколога дважды в год.
- Тщательно соблюдать личную гигиену.
- Своевременно лечить все инфекционные болезни мочеполовой сферы, не игнорировать даже незначительные симптомы.
- Не допускать переохлаждения.
- Периодически проводить обследование на гельминтоз.
- Избегать случайных половых связей, пользоваться барьерной контрацепцией.
- Носить качественное белье из натуральных материалов.
У детей
Вульвит у девочек часто отмечается при неправильной гигиене, переохлаждении. Аллергический вульвит может развиваться у ребенка в младенчестве. Кроме того, очень частой причиной этого заболевания у девочек является гельминтоз. Иногда причиной воспаления половых органов у детей является следствием инфекции, полученной от матери во время родов. У новорожденных воспалительный процесс связан и с особенностями анатомического строения органов. У ребенка половые губы более открыты, к тому же у маленькой девочки еще не развиты защитные функции влагалища, а слизистая очень ранима. Поэтому острый вульвит может развиваться даже в младенчестве. Лечение заболевания очень важно проводить сразу же после обнаружения симптомов.
Родителям необходимо соблюдать все нормы гигиены, ухаживая за младенцами, и обязательно учить маленьких девочек правильно мыться и выполнять все другие гигиенические процедуры.
Детям очень важно закаляться и укреплять защитные силы организма.
При беременности
Вульвит может проявиться на любом сроке беременности, так как в этот период женщина более восприимчива к инфекциям и обострению хронических болезней. К тому же в период вынашивания ребенка ослабевает иммунная защита, что тоже способствует размножению возбудителей.
Проводить лечение вульвита у беременной женщины следует под контролем врача после проведения всех необходимых анализов. Врач назначает безопасные препараты, в основном местного применения. Также важно принимать меры для повышения иммунитета. Антибактериальные и противогрибковые средства назначаются только при крайней необходимости.
Будущая мама должна понимать, что если вульвит при беременности останется невылеченным, это грозит инфицированием ребенка во время родов.
Диета

Диета при кандидозе
- Эффективность: лечебный эффект через 10 дней
- Сроки: 3 месяца и более
- Стоимость продуктов: 1400-1500 рублей в неделю

Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
При вульвите в рационе должны обязательно быть следующие продукты:
- Кисломолочные продукты — ряженка, кефир, молоко, сметана, сыворотка, натуральный йогурт.
- Для восполнения дефицита витаминов Е и А — брокколи, калина, шпинат, морская капуста, курага, чернослив.
- Для восполнения недостатка витамина С — смородина, клубника, земляника, облепиха, яблоки.
- Источники витамина В — орехи, бобовые, печень, грибы, сыр.
- Источники цинка — гречка, горох, орехи, индейка, говядина.
- Источники кальция — молочные продукты, ячневая каша.
- Рацион при вульвите не должен включать жирной, сладкой, острой, соленой пищи.
Из меню следует исключить:
- Копчености.
- Соленья.
- Алкоголь.
- Кетчупы, майонез.
- Консервы.
- Дрожжевую выпечку.
При аллергическом вульвите назначают гипоаллергенную диету, которая исключает все продукты, вызывающие аллергические реакции.
Последствия и осложнения
Если болезнь не лечить своевременно, она может перейти в хроническую форму. Осложнения могут быть следующими:
- язвы на половых органах;
- вульвовагинит;
- цервицит, эндометрит;
- кандидоз;
- уретрит, цистит;
- образование рубцовых изменений, кондилом.
При недолеченности болезни и, соответственно, развитии осложнений, может наблюдаться своеобразный «порочный круг», когда осложнения, в свою очередь, будут провоцировать повторное развитие вульвита.
Прогноз
Прогноз при своевременном и адекватном лечении благоприятный.
Список источников
- Вульвовагиниты у девочек. Руководство по гинекологии детей и подростков / Под ред. В.И. Кулакова, Е.А. Богдановой. – М., 2005. – С. 78-91.
- Захарова, И.Н. Вульвовагиниты в детском и подростковом возрасте /И.Н. Захарова, Н.А. Коровина, Т.М. Творогова. – М., 2008.
- Зубакова О.В. Диагностика и лечение неспецифического бактериального вульвовагинита: Автореф. дис. канд. мед. наук. – М., 2001. -26 с.
Источник
